
U hắc mạc di căn
Những điểm chính cần biết
Phần tiêu đề “Những điểm chính cần biết”1. U hắc tố di căn hắc mạc là gì
Phần tiêu đề “1. U hắc tố di căn hắc mạc là gì”Các khối u ác tính phát sinh ở các cơ quan khác nhau của cơ thể có thể di căn vào trong mắt. Hầu hết các vị trí di căn là mô màng bồ đào, và đặc biệt hắc mạc là thường gặp nhất. Di căn đến mống mắt và thể mi rất hiếm.
Hắc mạc là mô có lưu lượng máu nhiều nhất trong nhãn cầu, và có nền tảng giải phẫu khiến các tế bào khối u được vận chuyển theo đường máu dễ bị bắt giữ. Các ổ di căn thường xuất hiện ở cực sau, có thể đơn độc hoặc nhiều ổ. Khoảng 1/4 trường hợp có di căn cả hai mắt.
Có sự khác biệt về giới tính trong phân bố khối u nguyên phát. Ở nam giới, di căn thường gặp nhất từ ung thư phổi, trong khi ở nữ giới thường gặp nhất từ ung thư vú. Ngoài ra, di căn từ ung thư thận, đường tiêu hóa và tuyến tiền liệt cũng được báo cáo. Trong ung thư vú, di căn màng bồ đào có thể xảy ra sau một thời gian dài điều trị khối u nguyên phát.
Tần suất theo khối u nguyên phát (khác biệt giới tính)
Phần tiêu đề “Tần suất theo khối u nguyên phát (khác biệt giới tính)”| Giới tính | Khối u nguyên phát thường gặp nhất | Các khối u nguyên phát khác |
|---|---|---|
| Nam | Ung thư phổi | Ung thư thận, đường tiêu hóa, tuyến tiền liệt |
| Nữ | Ung thư vú | Ung thư phổi, thận, đường tiêu hóa |
Phân biệt với 3 khối u hắc mạc chính
Phần tiêu đề “Phân biệt với 3 khối u hắc mạc chính”Khối u di căn hắc mạc có hình dạng đặc biệt trong số ba khối u chính xảy ra ở hắc mạc (u hắc tố ác tính, u máu, và khối u di căn).
| U hắc tố ác tính | U máu | Khối u di căn | |
|---|---|---|---|
| Màu sắc | Đen, xám, nâu | Cam-đỏ | Vàng-trắng |
| Hình dạng | Cao | Hình thoi | Dạng mảng |
| Bong võng mạc | Không có đến trung bình | Không có đến nhẹ | Rõ rệt |
| Tăng trưởng | Tương đối chậm | Không có | Nhanh |
Ở nam giới, ung thư phổi là phổ biến nhất, và ở nữ giới, ung thư vú. Di căn từ ung thư thận, đường tiêu hóa và tuyến tiền liệt cũng đã được báo cáo. Khoảng một phần tư các trường hợp có di căn ở cả hai mắt. Trong ung thư vú, di căn nội nhãn có thể được phát hiện sau một thời gian dài kể từ khi điều trị khối u nguyên phát.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”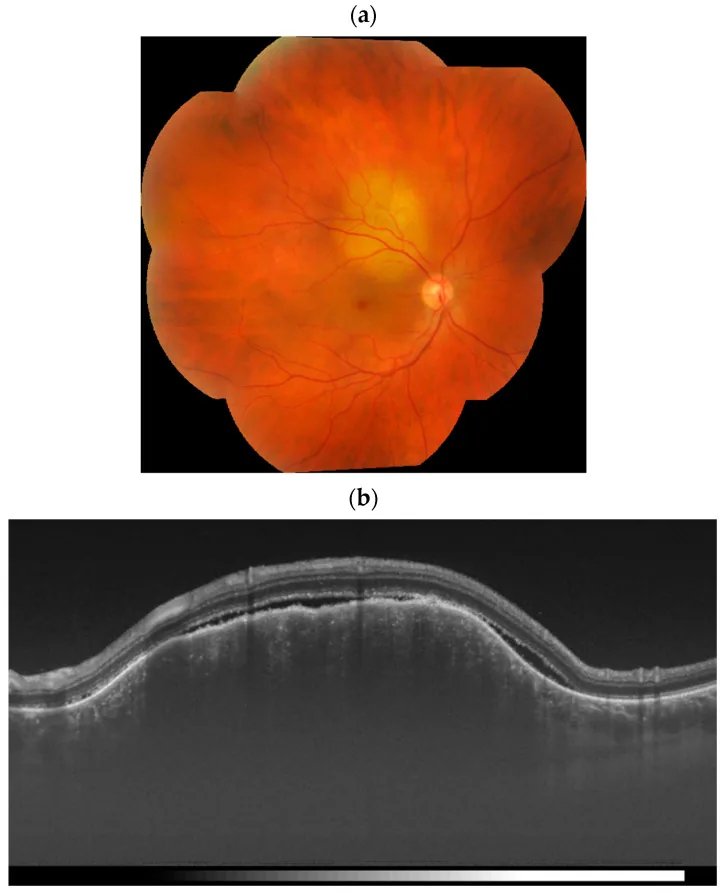
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”Trong di căn hắc mạc, bong võng mạc thanh dịch liên quan đến khối u gây ra các triệu chứng sau:
- Khiếm khuyết thị trường: Mất thị trường tương ứng với vùng bong võng mạc.
- Giảm thị lực: Giảm đáng kể nếu liên quan đến hoàng điểm.
- Rối loạn thị giác: Vật thể nhìn bị méo mó do sự dịch chuyển của võng mạc.
Trong di căn mống mắt, các triệu chứng khác nhau xuất hiện.
- Nhìn mờ và giảm thị lực: Do chảy máu từ khối u.
- Đục tiền phòng: Các tế bào viêm từ khối u mống mắt thoát vào tiền phòng.
Dấu hiệu lâm sàng (di căn hắc mạc)
Phần tiêu đề “Dấu hiệu lâm sàng (di căn hắc mạc)”Trên khám đáy mắt, khối u được phát hiện là tổn thương dẹt, màu trắng-vàng, ranh giới rõ. Khi tiến triển, tổn thương trở nên lồi và có thể khó phân biệt với các khối u hắc mạc khác. Có bong võng mạc thanh dịch rõ rệt trên hoặc xung quanh tổn thương.
Lý do hình thành dạng tấm là do các tế bào khối u bị bắt giữ trong mảng mao mạch màng bồ đào và phát triển theo chiều ngang dọc theo mạch máu. Kèm theo đó, các tế bào biểu mô sắc tố võng mạc (RPE) cũng bị tổn thương, gây ra bong võng mạc xuất tiết (dạng thanh dịch).
Kết quả chụp mạch huỳnh quang (FA)
Phần tiêu đề “Kết quả chụp mạch huỳnh quang (FA)”- Giai đoạn sớm đến trung gian: Tăng huỳnh quang dạng hạt trong khối u.
- Giai đoạn muộn: Chuyển sang tăng huỳnh quang lan tỏa không đều.
- Xung quanh khối u: Đôi khi có thể thấy viền giảm huỳnh quang dạng dải.
3. Nguyên nhân và Yếu tố nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố nguy cơ”Cơ chế di căn
Phần tiêu đề “Cơ chế di căn”Các tế bào khối u từ khối u nguyên phát phát tán theo đường máu đến khắp cơ thể và đến nội nhãn. Trong nhãn cầu, lưu lượng máu ở màng bồ đào là phong phú nhất, do đó các tế bào khối u dễ bị bắt giữ, trở thành vị trí di căn thường gặp.
Sau khi bị bắt giữ trong mạng lưới mao mạch của mảng mao mạch màng bồ đào, các tế bào khối u tăng sinh tại chỗ. Trong quá trình đó, RPE bị tổn thương, gây ra bong võng mạc xuất tiết.
Các yếu tố nguy cơ chính
Phần tiêu đề “Các yếu tố nguy cơ chính”- Tiền sử u ác tính: Đặc biệt cần chú ý ở những người có tiền sử ung thư phổi, ung thư vú, ung thư thận, ung thư đường tiêu hóa hoặc ung thư tuyến tiền liệt.
- U ác tính toàn thân tiến triển: Di căn nội nhãn xảy ra như một phần của di căn xa.
- Thời gian dài sau điều trị ung thư vú: Di căn mắt có thể xuất hiện sau vài năm đến hơn một thập kỷ điều trị.
4. Chẩn đoán và Phương pháp Xét nghiệm
Phần tiêu đề “4. Chẩn đoán và Phương pháp Xét nghiệm”Điểm chẩn đoán
Phần tiêu đề “Điểm chẩn đoán”Tiền sử khối u ác tính và điều trị là chìa khóa chẩn đoán. Nếu kết hợp các dấu hiệu đặc trưng ở đáy mắt (tổn thương dẹt màu trắng-vàng + bong võng mạc thanh dịch rõ rệt) với tiền sử khối u ác tính, chẩn đoán u hắc mạc di căn gần như chắc chắn.
Trong ung thư phổi, di căn ở đáy mắt đôi khi được phát hiện trước khối u nguyên phát. Bệnh nhân có thể đến khám mắt vì giảm thị lực, và kiểm tra kỹ lưỡng phát hiện ra khối u ác tính toàn thân.
Các xét nghiệm cần thiết
Phần tiêu đề “Các xét nghiệm cần thiết”Khám đáy mắt: Xác nhận tổn thương dẹt đến dạng mảng màu trắng-vàng và bong võng mạc thanh dịch rõ rệt. Cũng thực hiện khám bằng đèn khe.
Siêu âm (chế độ B): Xác nhận dày thành nhãn cầu dạng mảng và bong võng mạc thanh dịch. Chiều cao khối u thường thấp, và hình dạng dẹt so với u hắc tố ác tính.
Chụp mạch huỳnh quang (FA): Hỗ trợ chẩn đoán với mô hình tăng huỳnh quang dạng hạt → tăng huỳnh quang lan tỏa và vùng giảm huỳnh quang quanh khối u.
OCT và SS-OCTA: Hữu ích để đánh giá cấu trúc bên trong khối u và bong võng mạc. Trên chụp mạch OCT quét nguồn (SS-OCTA), đã có báo cáo về việc hiển thị các mạch máu bất thường dạng vòng kẹp tóc trong khối u, góp phần cải thiện thông tin hình ảnh chẩn đoán1).
Tìm kiếm toàn thân khi không rõ khối u nguyên phát:
- FDG-PET: Tìm kiếm toàn diện các khối u ác tính trên toàn cơ thể.
- Dấu ấn khối u huyết thanh (CEA, dấu ấn đặc hiệu cơ quan): Thực hiện như sàng lọc.
- Xét nghiệm hình ảnh (CT ngực, siêu âm bụng, v.v.): Tìm kiếm khối u nguyên phát chính.
Chẩn đoán phân biệt
Phần tiêu đề “Chẩn đoán phân biệt”| Bệnh | Điểm phân biệt |
|---|---|
| U hắc tố ác tính hắc mạc | Màu đen đến nâu, cao. Bong võng mạc thanh dịch mức độ trung bình |
| U máu hắc mạc | Màu cam-đỏ, hình thoi. Không phát triển hoặc phát triển chậm |
| U xương hắc mạc | Tăng âm giống xương. Bóng cản âm trên siêu âm |
Trong ung thư phổi, di căn ở đáy mắt đôi khi được phát hiện trước khối u nguyên phát. Có trường hợp bệnh nhân đến khám mắt vì giảm thị lực, phát hiện tổn thương di căn ở đáy mắt, và sau đó khám toàn thân phát hiện ung thư phổi. Cần xem xét u hắc mạc di căn là nguyên nhân gây giảm thị lực và rối loạn thị trường.
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”Xác định kế hoạch điều trị
Phần tiêu đề “Xác định kế hoạch điều trị”Khi phát hiện di căn đến màng bồ đào, tiên lượng sống thường xấu. Không phải tất cả các trường hợp đều có chỉ định điều trị; đánh giá tình trạng toàn thân và tiên lượng sống là bước đầu tiên. Kế hoạch điều trị được quyết định phối hợp với khoa phụ trách khối u nguyên phát.
Điều trị toàn thân
Phần tiêu đề “Điều trị toàn thân”Nếu điều trị khối u nguyên phát (hóa trị, thuốc nhắm trúng đích, liệu pháp miễn dịch) được dự kiến có hiệu quả, ưu tiên điều trị toàn thân. Điều trị toàn thân đôi khi có thể làm giảm kích thước di căn trong mắt. Trong những năm gần đây, với sự ra đời của thuốc nhắm trúng đích và thuốc ức chế điểm kiểm soát miễn dịch, các trường hợp sống lâu dài ngày càng được thấy.
Xạ trị tại chỗ mắt
Phần tiêu đề “Xạ trị tại chỗ mắt”Xạ trị tại chỗ vào mắt có thể có hiệu quả nhất định bất kể độ nhạy cảm bức xạ của khối u nguyên phát. Liều xạ tiêu chuẩn là 40-50 Gy vào mắt. Xạ trị thường dẫn đến giải quyết bong võng mạc thanh dịch và thu nhỏ di căn, do đó có thể cải thiện thị lực.
Nếu còn hy vọng sống, nguyên tắc cơ bản là thực hiện xạ trị, và nếu có thể điều trị thuốc toàn thân ngay lập tức, có thể ưu tiên điều trị đó trước.
Liệu pháp kháng VEGF
Phần tiêu đề “Liệu pháp kháng VEGF”Có báo cáo ca bệnh về kiểm soát khối u bằng thuốc kháng VEGF (ví dụ tiêm aflibercept nội nhãn). Ở một phụ nữ 38 tuổi bị di căn thần kinh thị giác từ ung thư vú, đã đạt được kiểm soát khối u và thị lực cải thiện từ 20/50 lên 20/25 sau khi điều trị bằng tiêm aflibercept nội nhãn 1). Tuy nhiên, bằng chứng hệ thống về liệu pháp kháng VEGF cho di căn mắt hiện còn hạn chế, cần xem xét từng trường hợp cụ thể.
Xạ trị (40-50 Gy vào mắt) thường làm thoái lui bong võng mạc thanh dịch và thu nhỏ di căn, giúp cải thiện thị lực. Hóa trị toàn thân hoặc thuốc nhắm trúng đích phân tử cũng được báo cáo là làm thu nhỏ di căn mắt. Tuy nhiên, hiệu quả điều trị khác nhau giữa các cá nhân, tùy thuộc vào tình trạng toàn thân và giai đoạn bệnh.
6. Sinh lý bệnh và cơ chế phát sinh chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế phát sinh chi tiết”Di căn đường máu và sự bắt giữ tại hắc mạc
Phần tiêu đề “Di căn đường máu và sự bắt giữ tại hắc mạc”Các tế bào khối u từ khối u nguyên phát lan truyền theo đường máu khắp cơ thể. Trong mắt, hắc mạc là mô có lưu lượng máu dồi dào nhất, và cấu trúc của giường mao mạch (mảng mao mạch hắc mạc) tạo thành môi trường dễ bắt giữ tế bào khối u.
Các mao mạch của mảng mao mạch hắc mạc có đường kính lớn, tế bào khối u dễ bị bắt giữ tại đây. Sau khi bị bắt giữ, tế bào khối u tăng sinh theo chiều ngang dọc theo mạch máu, do đó tổn thương có dạng hình tấm. Đây là đặc điểm hình thái của u hắc mạc di căn.
Rối loạn biểu mô sắc tố võng mạc (RPE) và bong võng mạc xuất tiết
Phần tiêu đề “Rối loạn biểu mô sắc tố võng mạc (RPE) và bong võng mạc xuất tiết”Khi tế bào khối u tăng sinh, các tế bào biểu mô sắc tố (RPE) nằm phía trên bị tổn thương. RPE tiếp xúc với mảng mao mạch hắc mạc qua màng Bruch, và áp lực cơ học của khối u cũng như rối loạn chuyển hóa làm suy giảm chức năng RPE.
Do rối loạn chức năng RPE, dịch từ hắc mạc thoát vào khoang dưới võng mạc, hình thành bong võng mạc xuất tiết (thanh dịch). Bong võng mạc này là nguyên nhân chính gây khiếm khuyết thị trường, giảm thị lực và biến dạng thị giác. U hắc mạc di căn đặc trưng bởi bong võng mạc thanh dịch rõ rệt, là điểm phân biệt với các u hắc mạc khác.
Phân bố di căn
Phần tiêu đề “Phân bố di căn”Trong số các di căn nội nhãn, di căn hắc mạc là phổ biến nhất, thường xảy ra ở cực sau. Di căn đến mống mắt và thể mi rất hiếm. Di căn có thể là một ổ hoặc nhiều ổ trong cùng một mắt. Khoảng một phần tư các trường hợp có di căn hai bên.
7. Nghiên cứu mới nhất và triển vọng tương lai (báo cáo giai đoạn nghiên cứu)
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai (báo cáo giai đoạn nghiên cứu)”Tiến bộ trong chẩn đoán hình ảnh bằng SS-OCTA
Phần tiêu đề “Tiến bộ trong chẩn đoán hình ảnh bằng SS-OCTA”Chụp mạch OCT nguồn quét (SS-OCTA) cung cấp những hiểu biết mới trong đánh giá hình ảnh chẩn đoán u hắc mạc di căn. Nó đã được báo cáo có khả năng hiển thị các cấu trúc mạch máu bất thường dạng vòng kẹp tóc trong khối u, hữu ích cho đánh giá không xâm lấn cấu trúc mạch máu khối u 1). Phương pháp này có thể bổ sung cho chụp mạch huỳnh quang thông thường và góp phần hiểu chi tiết về mạch máu trong khối u.
Tác dụng của thuốc nhắm mục tiêu và liệu pháp miễn dịch đối với di căn mắt
Phần tiêu đề “Tác dụng của thuốc nhắm mục tiêu và liệu pháp miễn dịch đối với di căn mắt”Với sự phổ biến của các thuốc ức chế EGFR, ức chế ALK và ức chế PD-1/PD-L1 cho ung thư phổi, việc kiểm soát di căn mắt cùng với đáp ứng điều trị toàn thân đã được báo cáo. Trong ung thư vú, sự phát triển của liệu pháp kháng HER2 có thể góp phần làm tăng các trường hợp sống sót lâu dài.
Liệu pháp kháng VEGF tại mắt (như aflibercept) có bằng chứng ở mức báo cáo ca bệnh cho u hắc mạc di căn 1), nhưng hiện tại chưa có bằng chứng từ các thử nghiệm ngẫu nhiên có đối chứng có hệ thống. Quyết định điều trị cần dựa trên tình trạng toàn thân của bệnh nhân và đặc điểm khối u.
Chẩn đoán hình ảnh cá nhân hóa và theo dõi điều trị
Phần tiêu đề “Chẩn đoán hình ảnh cá nhân hóa và theo dõi điều trị”Nhờ những tiến bộ trong OCT và siêu âm, việc theo dõi hiệu quả điều trị đã trở nên chính xác hơn. Bằng cách theo dõi định lượng sự thoái lui của bong võng mạc thanh dịch hoặc sự dẹt của khối u, hiệu quả của xạ trị và điều trị toàn thân có thể được đánh giá chính xác hơn.
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”- Zhou N, Liang L, Wei W. Swept-source OCT angiography of presumed optic nerve metastasis from breast carcinoma. Ophthalmology. 2023;130(9):e52.
- Cennamo G, Montorio D, Carosielli M, Romano MR, Cennamo G. Multimodal Imaging in Choroidal Metastasis. Ophthalmic Res. 2021;64(3):411-416. PMID: 33142285.
- Singh A, Malik D, Singh S, Vyas VJ. Choroidal metastasis in pancreatic adenocarcinoma. J Cancer Res Ther. 2022;18(1):263-265. PMID: 35381796.
