
轉移性脈絡膜腫瘤
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是轉移性脈絡膜腫瘤?
Section titled “1. 什麼是轉移性脈絡膜腫瘤?”全身各臟器發生的惡性腫瘤可能轉移至眼內。轉移部位多為葡萄膜組織,尤其好發於脈絡膜。虹膜或睫狀體轉移罕見。
脈絡膜是眼內血流量最多的組織,具有易捕獲血行運送的腫瘤細胞的解剖學背景。轉移灶好發於後極部,可為單發或多發。約四分之一的病例出現雙眼轉移。
原發灶的分佈有性別差異。男性中最常見的原發灶是肺癌,女性中最常見的是乳癌。此外,也有來自腎癌、消化道癌和前列腺癌轉移的報告。乳癌在原發灶治療後,經過較長時間才可能發生葡萄膜轉移。
依原發灶分類的頻率(性別差異)
Section titled “依原發灶分類的頻率(性別差異)”| 性別 | 最常見的原發灶 | 其他原發灶 |
|---|---|---|
| 男性 | 肺癌 | 腎癌、消化道癌、前列腺癌 |
| 女性 | 乳癌 | 肺癌、腎癌、消化道癌 |
與三大脈絡膜腫瘤的鑑別
Section titled “與三大脈絡膜腫瘤的鑑別”轉移性脈絡膜腫瘤在脈絡膜的三大主要腫瘤(惡性黑色素瘤、血管瘤、轉移性腫瘤)中具有獨特的外觀。
| 惡性黑色素瘤 | 血管瘤 | 轉移性腫瘤 | |
|---|---|---|---|
| 色調 | 黑、灰、褐色 | 橙紅色 | 黃白色 |
| 形狀 | 穹隆狀 | 紡錘形 | 板狀 |
| 視網膜剝離 | 無至中度 | 無至輕度 | 顯著 |
| 生長 | 相對緩慢 | 無 | 快速 |
男性中,肺癌是最常見的轉移來源;女性中,乳癌最常見。此外,腎癌、消化道癌和前列腺癌的轉移也有報告。約四分之一的病例出現雙眼轉移。乳癌可能在原發灶治療後很長時間才發現眼內轉移。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”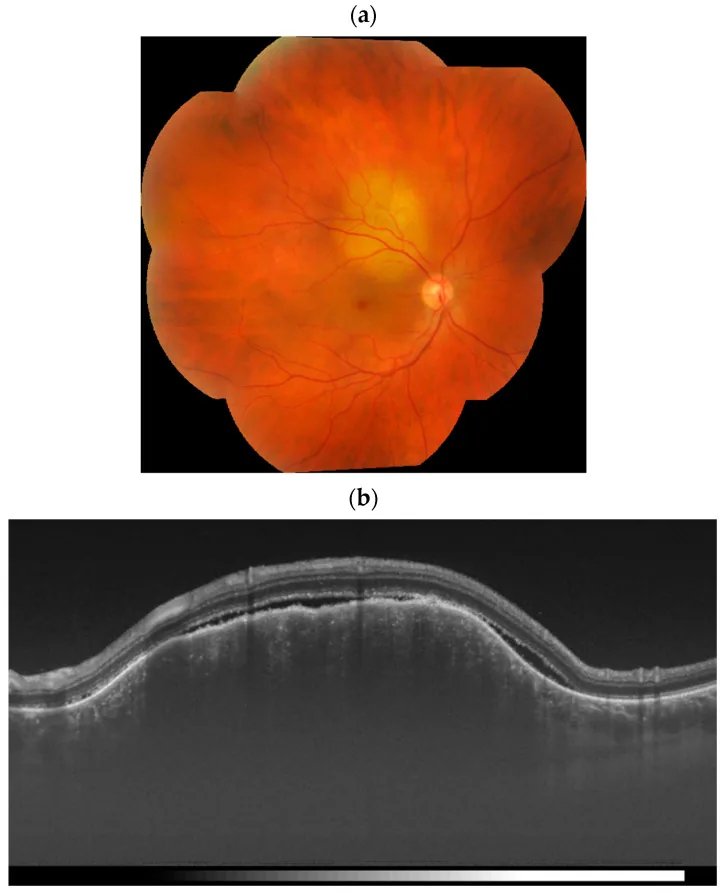
在脈絡膜轉移中,腫瘤伴隨的漿液性視網膜剝離會引起以下症狀:
- 視野缺損:與視網膜剝離範圍相應的視野缺失。
- 視力下降:累及黃斑時顯著下降。
- 變視:物體看起來扭曲,由視網膜移位引起。
虹膜轉移則呈現不同的症狀。
- 霧視和視力下降:由腫瘤出血引起。
- 前房混濁:虹膜腫瘤來源的發炎細胞流入前房。
臨床所見(脈絡膜轉移)
Section titled “臨床所見(脈絡膜轉移)”眼底檢查時,表現為相對扁平、邊界清晰的黃白色病變。隨著進展,病變隆起,可能難以與其他脈絡膜腫瘤鑑別。病變正上方或周圍有明顯的漿液性視網膜剝離。
呈現板狀形態的原因是腫瘤細胞在脈絡膜毛細血管板中被捕捉,並沿著血管橫向生長。隨之,色素上皮(RPE)細胞也受到損傷,導致滲出性(漿液性)視網膜剝離。
螢光眼底造影(FA)所見
Section titled “螢光眼底造影(FA)所見”- 早期至中期:腫瘤內顆粒狀過螢光。
- 後期:轉變為瀰漫性不規則過螢光。
- 腫瘤周圍:有時可見帶狀低螢光邊緣。
3. 原因與風險因素
Section titled “3. 原因與風險因素”原發灶產生的腫瘤細胞經由血行播散至全身,並到達眼內。眼球內脈絡膜血流最豐富,因此腫瘤細胞易被捕捉,成為轉移的好發部位。
腫瘤細胞在脈絡膜毛細血管板的毛細血管網中被捕捉後,局部增殖。在此過程中,RPE受損,引發滲出性視網膜剝離。
主要風險因素
Section titled “主要風險因素”- 惡性腫瘤病史:尤其需注意肺癌、乳癌、腎癌、消化道癌、前列腺癌病史者。
- 進展期全身性惡性腫瘤:作為遠端轉移的一部分發生眼內轉移。
- 乳癌治療後長期經過:治療後數年甚至十數年後可能出現眼轉移。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”惡性腫瘤病史與治療史是診斷的關鍵。特徵性眼底所見(黃白色扁平病變伴明顯漿液性視網膜剝離)合併惡性腫瘤病史,幾乎可確診轉移性脈絡膜腫瘤。
在肺癌中,眼底轉移灶有時比原發灶更早被發現。部分患者因視力下降就診眼科,進一步檢查後發現全身惡性腫瘤。
眼底檢查:確認黃白色扁平至板狀病變及明顯漿液性視網膜剝離。同時進行裂隙燈顯微鏡檢查。
超音波斷層檢查(B模式):確認板狀眼球壁增厚和漿液性視網膜剝離。腫瘤高度通常較低,形態扁平,與惡性黑色素瘤不同。
螢光眼底造影(FA):顆粒狀過螢光→瀰漫性過螢光的模式,以及腫瘤周圍低螢光帶支持診斷。
OCT/SS-OCTA:有助於評估腫瘤內部結構和視網膜剝離。掃頻源OCT血管成像(SS-OCTA)可顯示腫瘤內髮夾環狀異常血管,提高診斷影像品質1)。
原發灶不明時的全身檢查:
- FDG-PET:全面搜尋全身惡性腫瘤。
- 血清腫瘤標記(CEA、器官特異性標記):作為篩檢進行。
- 影像學檢查(胸部CT、腹部超音波等):尋找主要原發灶。
| 疾病 | 鑑別要點 |
|---|---|
| 脈絡膜惡性黑色素瘤 | 黑至褐色,隆起較高。漿液性視網膜剝離為中度 |
| 脈絡膜血管瘤 | 橙紅色,紡錘形。無生長或緩慢生長 |
| 脈絡膜骨瘤 | 骨樣高回聲。超音波顯示聲影 |
在肺癌中,眼底的轉移灶有時比原發灶更早被發現。患者因視力下降就診眼科,發現眼底轉移性病變,進而透過全身檢查確診肺癌。作為視力下降和視野異常的原因,需考慮轉移性脈絡膜腫瘤進行鑑別診斷。
5. 標準治療方法
Section titled “5. 標準治療方法”治療方針的決定
Section titled “治療方針的決定”當發現葡萄膜轉移時,多數情況下預後較差。並非所有病例都適合治療,評估全身狀況和預期壽命是第一步。治療方針需與原發灶的負責科室協作決定。
如果原發灶的治療(化療、分子標靶治療、免疫治療)預期有效,則優先進行全身治療。全身治療有時也能使眼內轉移灶縮小。近年來,隨著分子標靶藥物和免疫檢查點抑制劑的引入,長期存活的病例逐漸增多。
眼部局部放射治療
Section titled “眼部局部放射治療”眼部局部放射治療無論原發灶的放射敏感性如何,均可期待一定效果。標準照射劑量為眼部40-50 Gy。放射治療常能使漿液性視網膜剝離消退和轉移灶縮小,有望改善視力。
如果預期壽命允許,放射治療是基本方針;如果能夠立即進行全身藥物治療,也可以優先進行全身治療。
抗VEGF療法
Section titled “抗VEGF療法”有病例報告顯示抗VEGF藥物(如阿柏西普玻璃體內注射)可控制腫瘤。在一例38歲女性乳腺癌視神經轉移病例中,阿柏西普玻璃體內注射治療實現了腫瘤控制,視力從20/50改善至20/251)。然而,目前抗VEGF療法在眼轉移方面的系統性證據有限,需要根據具體病例進行考慮。
放射治療(眼部40-50 Gy)通常可使漿液性視網膜剝離消退和轉移灶縮小,有望改善視力。全身化療或分子標靶治療也有報告可縮小眼轉移灶。但治療效果因人而異,也取決於全身狀況和疾病進展程度。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”血行轉移與脈絡膜捕獲
Section titled “血行轉移與脈絡膜捕獲”原發灶的腫瘤細胞通過血行播散至全身。在眼球內,脈絡膜是血流量最豐富的組織,脈絡膜毛細血管床的結構形成了易於捕獲腫瘤細胞的環境。
脈絡膜毛細血管的管徑較大,腫瘤細胞容易在此處被捕獲。捕獲後,腫瘤細胞沿血管橫向增殖,因此病變呈板狀形態。這是轉移性脈絡膜腫瘤的形態學特徵。
RPE損傷與滲出性視網膜剝離
Section titled “RPE損傷與滲出性視網膜剝離”隨著腫瘤細胞增殖,上方的色素上皮(RPE)細胞受損。RPE通過Bruch膜與脈絡膜毛細血管相鄰,腫瘤的機械壓迫或代謝障礙會損害RPE功能。
RPE功能受損導致脈絡膜液體滲漏至視網膜下腔,形成滲出性(漿液性)視網膜剝離。這種視網膜剝離是視野缺損、視力下降和視物變形的主要原因。轉移性脈絡膜腫瘤的特徵是明顯的漿液性視網膜剝離,這有助於與其他脈絡膜腫瘤鑑別。
轉移部位的分佈
Section titled “轉移部位的分佈”在眼內轉移中,脈絡膜轉移最為常見,好發於後極部。虹膜和睫狀體轉移罕見。轉移灶可為單發,也可在同一眼內出現多個病灶。約四分之一的病例發生雙眼轉移。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”SS-OCTA影像診斷的進展
Section titled “SS-OCTA影像診斷的進展”掃頻源OCT血管成像(SS-OCTA)為轉移性脈絡膜腫瘤的診斷影像評估提供了新見解。已有報告顯示其能夠顯示腫瘤內髮夾環狀的異常血管結構,對於非侵入性評估腫瘤血管結構具有價值1)。該技術可補充傳統螢光眼底造影,有助於詳細掌握腫瘤內血管。
分子標靶藥物和免疫療法對眼轉移的效果
Section titled “分子標靶藥物和免疫療法對眼轉移的效果”隨著肺癌中EGFR抑制劑、ALK抑制劑和PD-1/PD-L1抑制劑的普及,已有報告全身治療有效時眼轉移得到控制。在乳癌中,抗HER2療法的發展可能有助於增加長期存活病例。
針對眼局部的抗VEGF療法(如阿柏西普)對轉移性脈絡膜腫瘤已有病例報告層級的發現1),但目前尚無系統的隨機對照試驗證據。需要根據每個病例的全身狀況和腫瘤性質進行適應症判斷。
個人化影像診斷與治療監測
Section titled “個人化影像診斷與治療監測”OCT和超音波檢查的進步使治療監測更加精細。透過定量追蹤漿液性視網膜剝離的消退和腫瘤的扁平化,可以更精確地評估放射治療和全身治療的效果。
8. 參考文獻
Section titled “8. 參考文獻”- Zhou N, Liang L, Wei W. Swept-source OCT angiography of presumed optic nerve metastasis from breast carcinoma. Ophthalmology. 2023;130(9):e52.
- Cennamo G, Montorio D, Carosielli M, Romano MR, Cennamo G. Multimodal Imaging in Choroidal Metastasis. Ophthalmic Res. 2021;64(3):411-416. PMID: 33142285.
- Singh A, Malik D, Singh S, Vyas VJ. Choroidal metastasis in pancreatic adenocarcinoma. J Cancer Res Ther. 2022;18(1):263-265. PMID: 35381796.
