
瀰漫性脈絡膜血管瘤
1. 什麼是瀰漫性脈絡膜血管瘤?
Section titled “1. 什麼是瀰漫性脈絡膜血管瘤?”脈絡膜血管瘤分為局限型(孤立型)和瀰漫型兩種。局限型邊界清晰,散發發生;而瀰漫型腫瘤範圍廣泛,邊界常不明確。瀰漫性脈絡膜血管瘤幾乎總是與Sturge-Weber症候群(腦顏面血管瘤症)相關。
Sturge-Weber症候群是母斑症(神經皮膚症候群)之一,由胚胎期神經嵴細胞的異位增殖引起。其特徵是面部、眼和腦軟膜形成血管瘤。
Sturge-Weber症候群的發生率約為2萬至5萬人中1例。無遺傳性,主要由GNAQ基因的體細胞嵌合突變散發引起。為出生即存在的先天性疾病,在嬰幼兒期被發現。面部三叉神經第1-2支支配區域有皮膚血管瘤(葡萄酒色斑)的患者,其同側眼底發生。關於性別和種族差異的明確數據缺乏,但作為散發疾病,可發生於所有種族。
與局限型脈絡膜血管瘤的比較
Section titled “與局限型脈絡膜血管瘤的比較”| 特徵 | 瀰漫性脈絡膜血管瘤 | 局限型(孤立型)脈絡膜血管瘤 |
|---|---|---|
| 合併症候群 | 必發Sturge-Weber症候群 | 無全身疾病(散發) |
| 眼底分布 | 廣泛,邊界不清 | 局限,邊界相對清晰 |
| 色調 | 番茄醬樣眼底 | 橙色隆起性病變 |
| 合併青光眼 | 半數以上 | 罕見 |
| 發病時期 | 先天性/嬰幼兒期 | 多見於成人期 |
瀰漫性脈絡膜血管瘤幾乎總是伴隨Sturge-Weber症候群(腦顏面血管瘤症)發生。Sturge-Weber症候群表現為面部葡萄酒色斑、腦軟膜血管瘤和眼部症狀(瀰漫性脈絡膜血管瘤、青光眼)三聯徵。發生率為2~5萬人中1人,無遺傳性。血管瘤發生在與面部葡萄酒色斑同側的眼底。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”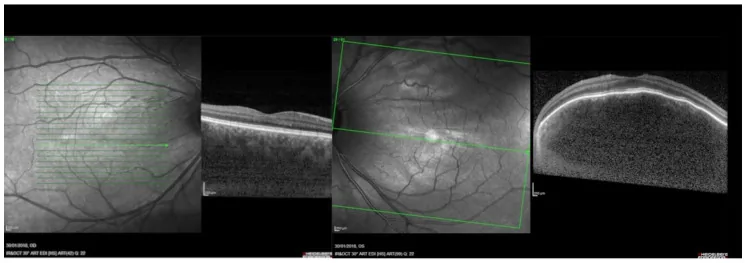
瀰漫性脈絡膜血管瘤最具特徵的眼底表現是整個眼底廣泛呈現橙紅色的「番茄醬眼底」。腫瘤廣泛佔據脈絡膜,邊界不明。在普通眼底照片中,與正常眼底相比,可觀察到明顯的紅色差異。
主要眼底及眼科表現如下所示。
- 瀰漫性脈絡膜增厚:從後極部到周邊部脈絡膜廣泛增厚。
- 邊界不明:與局限性血管瘤不同,腫瘤邊緣不明確。
- 漿液性視網膜剝離:視力下降的主要原因。表現為視野缺損和視物變形。
- 遠視化:脈絡膜隆起導致眼軸方向屈光改變。
- 橙色隆起性病變:在後極部表現為橙色隆起。
螢光眼底造影及影像學表現
Section titled “螢光眼底造影及影像學表現”各種影像學檢查的特徵性表現如下所示。
- FA(螢光素眼底造影):造影早期可見腫瘤內網狀強螢光,造影晚期螢光素滲漏增加(瀰漫性模式)。
- ICGA(吲哚青綠血管造影):比FA能更好地顯示脈絡膜血管,可清晰識別腫瘤內血管結構。
- OCT:觀察到後極部脈絡膜廣泛局限性隆起。對評估漿液性視網膜剝離也有用。
- 超音波檢查:表現為實性隆起性病變。B超可確認脈絡膜廣泛增厚。
- CT:與超音波類似,表現為實性病變。
青光眼合併症
Section titled “青光眼合併症”在Sturge-Weber症候群中,超過半數的病例合併青光眼。根據發病時間,嬰兒期發病(先天性青光眼型)和兒童期發病(後天型)各約佔一半。
- 嬰兒期發病型:表現為先天性青光眼的特徵,如角膜直徑擴大、牛眼(角膜擴大)和Haab紋。通常需要手術治療。
- 兒童期發病型:眼壓可能暫時穩定在正常範圍,但在追蹤過程中可能出現眼壓升高。
- 上鞏膜血管瘤:部分病例在患側上鞏膜合併血管瘤。
Sturge-Weber症候群半數以上合併青光眼。嬰兒期發病和兒童期發病各佔一半,追蹤過程中可能後期出現眼壓升高。如果管理不當,青光眼會導致視野缺損和視力下降,因此長期定期測量眼壓和眼底檢查至關重要。特別是嬰兒期的牛眼和角膜混濁需要緊急介入。
3. 原因和風險因素
Section titled “3. 原因和風險因素”Sturge-Weber症候群和瀰漫性脈絡膜血管瘤的發生是由於胚胎期神經嵴細胞的異位增殖所致。形成脈絡膜錯構瘤,正常脈絡膜結構被廣泛替換為血管組織。
在基因層面上,許多病例檢測到GNAQ基因(鳥嘌呤核苷酸結合蛋白Gqα)的突變(c.548G>A, p.Arg183Gln)。該突變作為體細胞嵌合突變發生,因此不具遺傳性,原則上不會從父母傳給子女。GNAQ突變被認為會降低GTP酶活性並持續激活血管生成信號。
主要風險因素和特徵
Section titled “主要風險因素和特徵”- GNAQ體細胞嵌合突變:作為致病突變最重要。不是生殖細胞系突變,無遺傳性。
- 先天性疾病:出生時即存在,主要由於胚胎期的偶然突變而非遺傳背景。
- 環境因素:沒有確定的環境風險因素。
- 家族史:原則上不遺傳,因此通常沒有家族聚集性。
青光眼的發病機轉
Section titled “青光眼的發病機轉”Sturge-Weber症候群中青光眼的發生主要涉及兩種機轉。
- 上鞏膜靜脈壓升高:上鞏膜的血管瘤使靜脈壓升高,導致房水流出阻力增加。這是兒童期後青光眼常見的機轉。
- 隅角發育異常:前房隅角發育異常導致房水流出受阻。這常與嬰兒期發病的青光眼有關。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”臉部葡萄酒色斑(三叉神經支配區域的皮膚血管瘤)與同側眼底變化的組合強烈支持瀰漫性脈絡膜血管瘤的診斷。眼科診斷採用以下檢查。
眼底檢查與影像學:
- 眼底照相(包括廣角眼底攝影):記錄和追蹤番茄醬樣眼底
- FA/ICGA:確認早期網狀高螢光(瀰漫性模式)
- OCT:評估廣泛脈絡膜增厚和漿液性視網膜剝離
- 超音波(A掃描和B掃描):確認實質性病變並測量厚度
全身檢查:
需要與瀰漫性脈絡膜血管瘤鑑別的疾病如下所示。
| 鑑別疾病 | 主要區別 |
|---|---|
| 侷限性脈絡膜血管瘤 | 邊界清晰、局部性、無全身症候群 |
| 脈絡膜惡性黑色素瘤(瀰漫型) | 惡性特徵、色素變化、轉移風險 |
| 後葡萄膜炎 | 發炎症狀、玻璃體混濁 |
| 正常眼底色調變化 | 無Sturge-Weber症候群的全身表現 |
診斷時的注意事項
Section titled “診斷時的注意事項”如果眼底感覺「有點紅」,特別是伴有葡萄酒色斑的嬰幼兒,應積極懷疑本病。嬰幼兒檢查時可能需要全身麻醉,因此與麻醉科、兒科的協作非常重要。
5. 標準治療方法
Section titled “5. 標準治療方法”治療方針概述
Section titled “治療方針概述”瀰漫性脈絡膜血管瘤的治療根據症狀有無和併發症類型分階段進行。通常不進行脈絡膜血管瘤本身的手術切除。主要治療對象是漿液性視網膜剝離(視力下降的主要原因)和青光眼。
1. 觀察追蹤
Section titled “1. 觀察追蹤”無症狀且視力、眼壓無問題時,繼續以下定期觀察:
2. 漿液性視網膜剝離和視功能下降的治療
Section titled “2. 漿液性視網膜剝離和視功能下降的治療”如果出現視力下降或漿液性視網膜剝離,應進行積極治療。
- 靜脈注射維替泊芬(光敏劑)後,以689nm波長雷射照射
- 已有報告指出PDT對脈絡膜血管瘤有效
- 不納入健保給付(針對瀰漫性脈絡膜血管瘤)
- 可望消退漿液性視網膜剝離並改善視力
- 對局限性脈絡膜血管瘤的療效已確立,但對瀰漫性類型的應用因照射範圍廣而存在技術限制
低劑量放射治療:
- 進行約20Gy的低劑量照射
- 可能有效。可望消退視網膜剝離並改善視力
- 常採用外部照射(遠距治療)
通常不進行手術切除。瀰漫性脈絡膜血管瘤廣泛波及整個脈絡膜,手術切除在技術和功能上都很困難。對於導致視力下降的漿液性視網膜剝離,可採用PDT或低劑量放射治療(約20Gy),通常有效。對於青光眼,透過眼藥水或手術控制眼壓。
3. 青光眼治療
Section titled “3. 青光眼治療”超過半數的病例合併青光眼,因此其管理是重要的治療課題。
藥物治療(眼藥水):
- 前列腺素相關藥物(抑制房水生成、促進流出)
- β受體阻斷劑(抑制房水生成)
- 碳酸酐酶抑制劑(局部或口服)
- 但上鞏膜靜脈壓升高引起的青光眼,眼藥水效果可能有限
外科治療:
4. 全身管理
Section titled “4. 全身管理”- 癲癇管理:抗癲癇藥物控制發作(小兒神經科)
- 精神發育遲緩的應對:早期療育與支持體系的建立
- 頭痛與偏癱:神經症狀的觀察與對症治療
- 多科合作:眼科、小兒神經科、皮膚科、癲癇專科醫師與療育團隊的協作
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”作為血管錯構瘤的本質
Section titled “作為血管錯構瘤的本質”瀰漫性脈絡膜血管瘤在胚胎學上被歸類為血管過誤瘤。過誤瘤是一種良性腫瘤樣病變,由該部位正常存在的組織成分異常增生所致,與真正的腫瘤不同。本病中,成熟的血管成分在脈絡膜內過度增生,取代了正常的脈絡膜微血管板及中、大血管結構。
GNAQ基因突變與分子機轉
Section titled “GNAQ基因突變與分子機轉”作為Sturge-Weber症候群的分子基礎,許多病例中已鑑定出GNAQ基因的體細胞鑲嵌突變(c.548G>A, p.Arg183Gln)。
- GNAQ(Gqα)的功能:參與G蛋白偶聯受體(GPCR)下游訊號的Gα次單元
- 突變的影響:Arg183Gln突變降低GTP酶活性,使GNAQ維持持續活化狀態
- 下游訊號:Gq介導的PLC-β活化→IP3/DAG產生→PKC活化→MAPK級聯(MEK/ERK)的持續活化
- 對血管形成的影響:促進VEGF等血管生成因子的過度產生,導致異常血管形成
- 體細胞鑲嵌突變的意義:由於突變僅發生在胚胎早期部分細胞中,表現模式因人而異,導致症狀多樣性
青光眼的詳細發病機轉
Section titled “青光眼的詳細發病機轉”Sturge-Weber症候群中青光眼的發生至少有兩種機轉被提出。
機轉1:上鞏膜靜脈壓升高 上鞏膜(Tenon囊下)的血管瘤使上鞏膜靜脈壓升高,阻礙房水通過Schlemm管和小樑網流出。當上鞏膜靜脈壓超過正常值(約10 mmHg)時,眼壓會相應升高。此機轉多見於兒童期後發生的後天性青光眼。
機轉2:隅角發育異常 前房隅角發育異常(隅角發育不良)導致小樑網發育不完全,房水流出道解剖學上功能喪失。此機轉常與嬰兒期發病(先天性青光眼)相關。
漿液性視網膜剝離的發病機轉
Section titled “漿液性視網膜剝離的發病機轉”瀰漫性脈絡膜血管瘤的血管通透性增加,導致血管內成分滲出,液體在視網膜下腔積聚。這引起漿液性視網膜剝離,是視力下降和視野缺損的主要原因。PDT或放射治療可減少腫瘤血管,減少滲出,使視網膜復位。
眼部以外的病理生理學
Section titled “眼部以外的病理生理學”- 軟腦膜血管瘤:大腦皮質的血管瘤導致局部缺血和鈣化,引起癲癇、精神發育遲滯和偏癱。
- 臉部葡萄酒色斑:出生後即可見,為皮膚毛細血管擴張。
- 鈣化:軟腦膜血管瘤下方的大腦皮質出現「鐵軌樣」鈣化,是Sturge-Weber症候群的影像學特徵。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”靶向GNAQ下游的分子標靶治療
Section titled “靶向GNAQ下游的分子標靶治療”GNAQ突變導致MAPK級聯(MEK/ERK路徑)持續活化,在葡萄膜黑色素瘤研究中被廣泛作為治療靶點。由於Sturge-Weber症候群/瀰漫性脈絡膜血管瘤也存在相同的分子異常,MEK抑制劑(trametinib、binimetinib等)和GNAQ直接抑制劑(YM-254890等)的應用正在基礎研究層面進行探討。
實際上,作為針對Sturge-Weber症候群整體的分子標靶治療,mTOR抑制劑(sirolimus)和靶向PI3K-AKT-mTOR路徑的治療已進行試驗性應用,部分患者報告症狀改善。然而,目前直接評估對瀰漫性脈絡膜血管瘤本身療效的大規模研究仍有限。
PDT治療的優化
Section titled “PDT治療的優化”多項病例報告顯示PDT對瀰漫性脈絡膜血管瘤的漿液性視網膜剝離有效,但針對瀰漫性廣泛病變的方案(照射野、能量、治療次數)尚未標準化。與局限性脈絡膜血管瘤相比,瀰漫性病變照射面積大,存在技術挑戰。期待未來通過多中心前瞻性研究加以確立。
青光眼管理的新進展
Section titled “青光眼管理的新進展”對於由鞏膜上靜脈壓升高引起的青光眼,傳統濾過手術在高鞏膜上靜脈壓狀態下存在脈絡膜滲出和惡性青光眼的風險。針對此,關於引流閥植入術(Ahmed閥、Baerveldt管)有效性的研究正在推進。此外,選擇性雷射小樑成形術(SLT)的應用可能性也在探討中。
GNAQ基因診斷的前景
Section titled “GNAQ基因診斷的前景”透過皮膚切片或血液樣本檢測GNAQ突變正被應用於Sturge-Weber症候群的確診。未來,透過液體切片(ctDNA)進行早期診斷以及提高突變檢出率,有望實現更可靠的診斷。
8. 參考文獻
Section titled “8. 參考文獻”- Shirley MD, Tang H, Gallione CJ, et al. Sturge-Weber syndrome and port-wine stains caused by somatic mutation in GNAQ. N Engl J Med. 2013;368(21):1971-1979.
- Baselga E, Torrelo A, Mediero IG, et al. Sturge-Weber syndrome: report of 3 cases. Pediatr Dermatol. 2019;36(6):932-934.
- Bhatt A, Bhatt N. Sturge-Weber syndrome: a rare neurocutaneous disorder. J Pediatr Neurosci. 2021;16(1):1-6.
- Zreik O, Elabassy HM, Bakhurji E, Al-Johani SM. Sturge-Weber syndrome: an updated review. Clin Ophthalmol. 2023;17:2369-2381.
- Nassiri N, Rootman DB, Rootman J, Goldberg RA. Orbital and adnexal lymphangiomas: a review of management. Surv Ophthalmol. 2015;60(3):245-257.
