
Diffuses Aderhaut-Hämangiom
1. Was ist ein diffuses Aderhaut-Hämangiom?
Abschnitt betitelt „1. Was ist ein diffuses Aderhaut-Hämangiom?“Definition und Konzept
Abschnitt betitelt „Definition und Konzept“Es gibt zwei Arten von Aderhaut-Hämangiomen: das lokalisierte (solitäre) und das diffuse. Das lokalisierte ist gut abgegrenzt und tritt sporadisch auf, während das diffuse oft ausgedehnt und unscharf begrenzt ist. Das diffuse Aderhaut-Hämangiom tritt fast immer in Verbindung mit dem Sturge-Weber-Syndrom (Enzephalo-trigeminale Angiomatose) auf.
Das Sturge-Weber-Syndrom ist eine Phakomatose (neurokutanes Syndrom), die durch eine ektopische Proliferation von Neuralleistenzellen während der Embryonalentwicklung verursacht wird. Es ist gekennzeichnet durch die Bildung von Hämangiomen im Gesicht, im Auge und in der weichen Hirnhaut.
Epidemiologie
Abschnitt betitelt „Epidemiologie“Die Häufigkeit des Sturge-Weber-Syndroms wird auf 1 von 20.000 bis 50.000 Personen geschätzt. Es ist nicht erblich; die Hauptursache ist eine sporadisch auftretende somatische Mosaikmutation im GNAQ-Gen. Es handelt sich um eine angeborene Erkrankung, die bereits bei der Geburt vorhanden ist und im Säuglingsalter entdeckt wird. Sie tritt im ipsilateralen Auge von Patienten auf, die ein kutanes Hämangiom (Feuermal) im Versorgungsgebiet des ersten und zweiten Astes des Nervus trigeminus im Gesicht haben. Klare Daten zu Geschlechts- und Rassenunterschieden sind begrenzt, aber als sporadische Erkrankung kann sie bei allen Rassen auftreten.
Vergleich mit dem lokalisierten Aderhaut-Hämangiom
Abschnitt betitelt „Vergleich mit dem lokalisierten Aderhaut-Hämangiom“| Merkmal | Diffuses Aderhaut-Hämangiom | Lokalisiertes (solitäres) Aderhaut-Hämangiom |
|---|---|---|
| Assoziiertes Syndrom | Immer mit Sturge-Weber-Syndrom assoziiert | Keine systemische Erkrankung (sporadisch) |
| Fundusverteilung | Ausgedehnt, unscharfe Grenzen | Lokalisiert, relativ scharfe Grenzen |
| Farbe | Tomatenketchup-Fundus | Orangerote erhabene Läsion |
| Glaukom-Begleitung | Mehr als die Hälfte | Selten |
| Manifestationsalter | Angeboren / Säuglingsalter | Häufig im Erwachsenenalter |
Das diffuse Aderhaut-Hämangiom tritt fast immer in Verbindung mit dem Sturge-Weber-Syndrom (Enzephalotrigeminale Angiomatose) auf. Das Sturge-Weber-Syndrom ist gekennzeichnet durch eine Trias: Gesichts-Portweinfleck, Leptomeningeal-Angiom und ophthalmologische Symptome (diffuses Aderhaut-Hämangiom, Glaukom). Die Häufigkeit beträgt 1 zu 20.000 bis 50.000 Personen und es ist nicht erblich. Das Aderhaut-Hämangiom tritt auf derselben Seite wie der Gesichts-Portweinfleck auf.
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“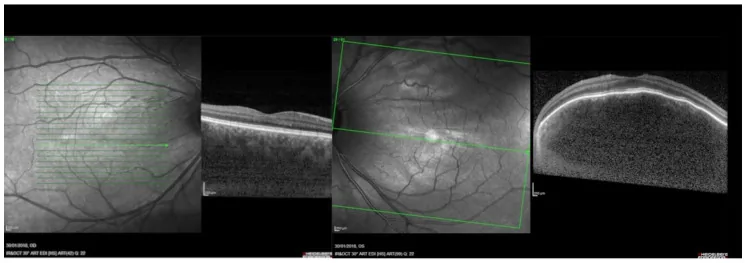
Fundusbefunde
Abschnitt betitelt „Fundusbefunde“Der charakteristischste Fundusbefund des diffusen Aderhautangioms ist ein weiträumig orangerot verfärbter Fundus, der als „Tomatenketchup-Fundus“ bezeichnet wird. Der Tumor nimmt einen großen Teil der Aderhaut ein und die Grenzen sind unscharf. Auf einem normalen Fundusfoto ist der deutliche Rotunterschied im Vergleich zu einem normalen Fundus erkennbar.
Die wichtigsten Fundus- und ophthalmologischen Befunde sind im Folgenden aufgeführt:
- Diffuse Aderhautverdickung: Die Aderhaut ist vom hinteren Pol bis zur Peripherie weitgehend verdickt
- Unscharfe Begrenzung: Im Gegensatz zum umschriebenen Angiom sind die Tumorgrenzen unklar
- Seröse Netzhautablösung: Hauptursache für Sehverschlechterung. Verursacht Gesichtsfeldausfälle und Metamorphopsie
- Hyperopisierung: Durch die Vorwölbung der Aderhaut kommt es zu einer Refraktionsänderung in der Augenachse
- Orangefarbene erhabene Läsion: Als orangefarbene Erhebung am hinteren Pol erkennbar
Fluoreszenzangiographie und Bildgebung
Abschnitt betitelt „Fluoreszenzangiographie und Bildgebung“Die charakteristischen Befunde der verschiedenen bildgebenden Verfahren sind im Folgenden aufgeführt.
- FA (Fluoreszenzangiographie): Früh netzförmige Hyperfluoreszenz im Tumor, spät zunehmende Farbstoffspeicherung (diffuses Muster)
- ICGA (Indocyaningrün-Angiographie): Bessere Darstellung der Aderhautgefäße als FA, klare Erfassung der Tumorgefäßstruktur
- OCT: Als ausgedehnte lokale Vorwölbung der hinteren Aderhaut beobachtet. Auch zur Beurteilung einer serösen Netzhautablösung nützlich
- Ultraschall: Als solide erhabene Läsion dargestellt. Im B-Scan ist eine ausgedehnte Aderhautverdickung erkennbar
- CT: Ähnlich wie Ultraschall als solide Läsion dargestellt
Glaukom-Koinzidenz
Abschnitt betitelt „Glaukom-Koinzidenz“Beim Sturge-Weber-Syndrom tritt bei mehr als der Hälfte der Fälle ein Glaukom auf. Je nach Beginn wird etwa die Hälfte der Fälle im Säuglingsalter (angeborener Glaukomtyp) und die andere Hälfte im Kindesalter (erworbener Typ) beobachtet.
- Säuglingsbeginn-Typ: Zeigt Merkmale des angeborenen Glaukoms wie vergrößerten Hornhautdurchmesser, Buphthalmus (Hornhautvergrößerung) und Haab’sche Streifen. Eine Operation ist oft erforderlich.
- Kindesbeginn-Typ: Der Augeninnendruck stabilisiert sich zunächst im normalen Bereich, später kann während der Nachbeobachtung ein Druckanstieg auftreten.
- Episklerales Hämangiom: In einigen Fällen tritt ein Hämangiom der Episklera auf der betroffenen Seite auf.
Mehr als die Hälfte der Sturge-Weber-Syndrom-Fälle haben ein begleitendes Glaukom. Säuglings- und Kindesbeginn machen jeweils die Hälfte aus, und ein späterer Augeninnendruckanstieg kann während der Nachbeobachtung auftreten. Ohne angemessene Behandlung kann das Glaukom zu Gesichtsfeldausfällen und Sehverschlechterung führen, daher sind langfristige regelmäßige Augeninnendruckmessungen und Fundusuntersuchungen unerlässlich. Insbesondere Buphthalmus und Hornhauttrübung im Säuglingsalter erfordern einen dringenden Eingriff.
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“Pathogenese
Abschnitt betitelt „Pathogenese“Das Sturge-Weber-Syndrom und das diffuse Aderhaut-Hämangiom werden durch eine ektope Proliferation von Neuralleistenzellen während der Embryonalzeit verursacht. Es bildet sich ein vaskuläres Hamartom der Aderhaut, das die normale Aderhautstruktur weitgehend durch vaskuläres Gewebe ersetzt.
Auf genetischer Ebene wird bei vielen Fällen eine Mutation des GNAQ-Gens (Guanin-Nukleotid-bindendes Protein Gqα) (c.548G>A, p.Arg183Gln) nachgewiesen. Diese Mutation tritt als somatische Mosaikmutation auf, ist daher nicht erblich und wird grundsätzlich nicht von Eltern auf Kinder übertragen. Es wird angenommen, dass die GNAQ-Mutation die GTPase-Aktivität verringert und die Gefäßbildungssignale konstitutiv aktiviert.
Wichtige Risikofaktoren und Merkmale
Abschnitt betitelt „Wichtige Risikofaktoren und Merkmale“- Somatische Mosaikmutation von GNAQ: Wichtigste ursächliche Mutation. Keine Keimbahnmutation, daher nicht erblich.
- Angeborene Erkrankung: Von Geburt an vorhanden, hauptsächlich durch zufällige Mutation während der Embryonalzeit verursacht, nicht durch genetische Veranlagung.
- Umweltfaktoren: Keine etablierten Umweltrisikofaktoren.
- Familienanamnese: Grundsätzlich nicht erblich, daher normalerweise keine familiäre Häufung.
Pathogenese des Glaukoms
Abschnitt betitelt „Pathogenese des Glaukoms“Zwei Hauptmechanismen sind an der Entstehung des Glaukoms beim Sturge-Weber-Syndrom beteiligt.
- Erhöhter episkleraler Venendruck : Das episklerale Angiom erhöht den Venendruck, was den Abflusswiderstand des Kammerwassers erhöht. Häufiger Mechanismus bei Glaukom nach der Kindheit.
- Kammerwinkelanomalie : Eine Entwicklungsanomalie des Kammerwinkels behindert den Kammerwasserabfluss. Häufig mit Glaukom im Säuglingsalter verbunden.
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“Diagnostischer Ansatz
Abschnitt betitelt „Diagnostischer Ansatz“Die Kombination eines Portweinflecks im Gesicht (kutanes Angiom im Bereich des Nervus trigeminus) und ipsilateraler Fundusveränderungen unterstützt stark die Diagnose eines diffusen Aderhautangioms. Für die ophthalmologische Diagnose werden folgende Untersuchungen verwendet.
Fundusuntersuchung und Bildgebung :
- Fundusfotografie (einschließlich Weitwinkel-Fundusaufnahme): Dokumentation und Verlaufskontrolle des „Tomatenketchup-Fundus“.
- FA/ICGA: Bestätigung einer frühen netzartigen Hyperfluoreszenz (diffuses Muster).
- OCT: Beurteilung einer ausgedehnten Aderhautverdickung und einer serösen Netzhautablösung.
- Ultraschall (A-Scan und B-Scan): Bestätigung einer soliden Läsion und Messung der Dicke.
Systemische Untersuchung :
- Kopf-MRT: Leptomeningeales Angiom und Verkalkungen (Bewertung durch pädiatrischen Neurologen parallel zu ophthalmologischen Befunden)
- Augeninnendruckmessung: Glaukom-Screening (ggf. unter Vollnarkose)
- Gonioskopie: Beurteilung von Kammerwinkelanomalien
Differenzialdiagnose
Abschnitt betitelt „Differenzialdiagnose“Erkrankungen, die von einem diffusen Aderhautangiom abgegrenzt werden müssen, sind im Folgenden aufgeführt.
| Differenzialdiagnose | Hauptunterschiede |
|---|---|
| Umschriebenes Aderhautangiom | Scharfe Begrenzung, lokal, kein systemisches Syndrom |
| Aderhautmelanom (diffuse Form) | Maligne Zeichen, Pigmentveränderungen, Metastasierungsrisiko |
| Posteriore Uveitis | Entzündungszeichen, Glaskörpertrübungen |
| Normale Fundusfarbvariation | Keine systemischen Anzeichen eines Sturge-Weber-Syndroms |
Hinweise zur Diagnose
Abschnitt betitelt „Hinweise zur Diagnose“Wenn der Augenhintergrund „irgendwie rot“ erscheint, insbesondere bei Säuglingen mit Feuermal, sollte diese Erkrankung aktiv in Betracht gezogen werden. Bei Säuglingen kann eine Untersuchung unter Vollnarkose erforderlich sein, und die Zusammenarbeit mit der Anästhesiologie und Pädiatrie ist wichtig.
5. Standardbehandlung
Abschnitt betitelt „5. Standardbehandlung“Überblick über die Behandlungsstrategie
Abschnitt betitelt „Überblick über die Behandlungsstrategie“Die Behandlung des diffusen Aderhautangioms erfolgt stufenweise je nach Vorhandensein von Symptomen und Art der Komplikationen. Eine chirurgische Entfernung des Aderhautangioms selbst wird in der Regel nicht durchgeführt. Hauptziele der Behandlung sind die seröse Netzhautablösung (Hauptursache für Sehverschlechterung) und das Glaukom.
1. Beobachtung
Abschnitt betitelt „1. Beobachtung“Wenn keine Symptome vorliegen und Sehkraft und Augeninnendruck normal sind, wird die folgende regelmäßige Überwachung fortgesetzt:
- Messung des Augeninnendrucks (Früherkennung eines Glaukoms)
- Fundusfotografie und OCT zur Überprüfung auf seröse Netzhautablösung
- Sehschärfen- und Refraktionsprüfung (Beurteilung von Hyperopie und Amblyopie)
- Bei Bedarf Verlaufskontrolle mittels FA/OCT
2. Behandlung der serösen Netzhautablösung und Sehfunktionsverschlechterung
Abschnitt betitelt „2. Behandlung der serösen Netzhautablösung und Sehfunktionsverschlechterung“Bei Sehverschlechterung oder seröser Netzhautablösung wird eine aktive Behandlung durchgeführt.
PDT (photodynamische Therapie):
- Intravenöse Verabreichung von Verteporfin (Photosensibilisator) gefolgt von Laserbestrahlung mit 689 nm Wellenlänge
- Die Wirksamkeit der PDT bei Aderhaut-Hämangiom wurde berichtet
- Nicht von der Krankenkasse erstattet (bei diffusem Aderhaut-Hämangiom)
- Rückbildung der serösen Netzhautablösung und Verbesserung des Sehvermögens sind zu erwarten
- Die Wirksamkeit bei umschriebenem Aderhaut-Hämangiom ist etabliert, aber die Anwendung bei der diffusen Form ist aufgrund der großen Bestrahlungsfläche technisch eingeschränkt
Niedrigdosis-Bestrahlung:
- Eine Niedrigdosis-Bestrahlung von etwa 20 Gy wird durchgeführt
- Kann wirksam sein. Rückbildung der Netzhautablösung und Verbesserung des Sehvermögens sind zu erwarten
- Häufig wird eine externe Bestrahlung (Teletherapie) angewendet
Eine chirurgische Entfernung wird in der Regel nicht durchgeführt. Das diffuse Aderhaut-Hämangiom erstreckt sich weit über die gesamte Aderhaut, sodass eine chirurgische Entfernung sowohl technisch als auch funktionell schwierig ist. Bei seröser Netzhautablösung mit Sehverschlechterung werden PDT oder Niedrigdosis-Bestrahlung (etwa 20 Gy) durchgeführt, die oft wirksam sind. Bei Glaukom wird der Augeninnendruck mit Augentropfen oder Operation kontrolliert.
3. Glaukombehandlung
Abschnitt betitelt „3. Glaukombehandlung“Da mehr als die Hälfte der Fälle ein begleitendes Glaukom aufweist, ist dessen Management eine wichtige therapeutische Herausforderung.
Medikamentöse Therapie (Augentropfen):
- Prostaglandin-Analoga (Hemmung der Kammerwasserproduktion, Förderung des Abflusses)
- Betablocker (Hemmung der Kammerwasserproduktion)
- Carboanhydrasehemmer (lokal oder oral)
- Bei Glaukom durch erhöhten episkleralen Venendruck kann die Wirkung von Augentropfen jedoch begrenzt sein
Chirurgische Behandlung:
- Bei frühkindlichem Glaukom (kongenitaler Typ) werden Goniotomie oder Trabekulotomie versucht
- Bei Erwachsenen wird eine filtrierende Operation (Trabekulektomie, Tube-Shunt-Operation) in Betracht gezogen
- Bei hohem episkleralem Venendruck ist bei der postoperativen Betreuung nach Trabekulektomie Vorsicht geboten
4. Systemische Behandlung
Abschnitt betitelt „4. Systemische Behandlung“- Epilepsiemanagement: Anfallskontrolle mit Antiepileptika (Kinderneurologie)
- Umgang mit geistiger Entwicklungsverzögerung: Frühförderung und Aufbau von Unterstützungssystemen
- Kopfschmerzen, Hemiparese: Überwachung neurologischer Symptome und symptomatische Therapie
- Multidisziplinäre Zusammenarbeit: Koordination von Augenheilkunde, Kinderneurologie, Dermatologie, Epileptologie und Frühförderteam
6. Pathophysiologie und detaillierte Entstehungsmechanismen
Abschnitt betitelt „6. Pathophysiologie und detaillierte Entstehungsmechanismen“Wesen als vaskuläres Hamartom
Abschnitt betitelt „Wesen als vaskuläres Hamartom“Das diffuse Aderhaut-Hämangiom wird entwicklungsgeschichtlich als vaskuläres Hamartom eingestuft. Ein Hamartom ist eine gutartige tumorähnliche Läsion, die durch eine abnorme Vermehrung von Gewebekomponenten gekennzeichnet ist, die normalerweise an dieser Stelle vorkommen, und unterscheidet sich von einem echten Neoplasma. Bei dieser Erkrankung proliferieren reife Gefäßelemente übermäßig in der Aderhaut und ersetzen die normale Struktur der Choriokapillaris sowie der mittleren und großen Gefäße.
GNAQ-Genmutation und molekulare Mechanismen
Abschnitt betitelt „GNAQ-Genmutation und molekulare Mechanismen“Als molekulare Grundlage des Sturge-Weber-Syndroms wurde bei vielen Fällen eine somatische Mosaikmutation des GNAQ-Gens (c.548G>A, p.Arg183Gln) identifiziert.
- Funktion von GNAQ (Gqα) : Gα-Untereinheit, die an der Signalweiterleitung downstream von G-Protein-gekoppelten Rezeptoren (GPCR) beteiligt ist
- Auswirkung der Mutation : Die Arg183Gln-Mutation verringert die GTPase-Aktivität und hält GNAQ in einem konstitutiv aktiven Zustand
- Downstream-Signalweg : Aktivierung von PLC-β über Gq → IP3/DAG-Produktion → PKC-Aktivierung → konstitutive Aktivierung der MAPK-Kaskade (MEK/ERK)
- Auswirkung auf die Gefäßbildung : Es wird angenommen, dass die Überproduktion angiogener Faktoren wie VEGF gefördert wird, was zu einer abnormalen Gefäßbildung führt
- Bedeutung der somatischen Mosaikmutation : Da die Mutation nur in einigen Zellen während der frühen Embryonalentwicklung auftritt, variiert das Expressionsmuster zwischen Individuen, was zu einer Vielfalt der Symptome führt
Detaillierter Mechanismus des Glaukoms
Abschnitt betitelt „Detaillierter Mechanismus des Glaukoms“Für die Entstehung eines Glaukoms beim Sturge-Weber-Syndrom werden mindestens zwei Mechanismen angenommen.
Mechanismus 1: Erhöhter episkleraler Venendruck Das Hämangiom unter der Tenon-Kapsel erhöht den episkleralen Venendruck und behindert den Abfluss des Kammerwassers durch den Schlemm-Kanal und das Trabekelwerk. Wenn der episklerale Venendruck den Normalwert (ca. 10 mmHg) übersteigt, steigt der Augeninnendruck um diesen Betrag. Dieser Mechanismus tritt häufig bei erworbenem Glaukom auf, das nach der Kindheit beginnt.
Mechanismus 2: Kammerwinkelanomalie Eine Entwicklungsanomalie des Kammerwinkels (Kammerwinkeldysgenesie) führt zu einer unvollständigen Entwicklung des Trabekelwerks, sodass der Abflussweg des Kammerwassers anatomisch nicht funktionsfähig ist. Dieser Mechanismus ist häufig bei einem Glaukom mit Beginn im Säuglingsalter (angeborener Glaukomtyp) beteiligt.
Mechanismus der serösen Netzhautablösung
Abschnitt betitelt „Mechanismus der serösen Netzhautablösung“Die erhöhte Gefäßpermeabilität des diffusen Aderhaut-Hämangioms führt zum Austritt intravaskulärer Bestandteile und zur Ansammlung von Flüssigkeit im subretinalen Raum. Dies verursacht eine seröse Netzhautablösung, die Hauptursache für Sehschärfenminderung und Gesichtsfeldausfälle. PDT oder Strahlentherapie reduzieren die Tumorgefäße, verringern die Exsudation und ermöglichen eine Wiederanlage der Netzhaut.
Außerokuläre Pathophysiologie
Abschnitt betitelt „Außerokuläre Pathophysiologie“- Leptomeningeales Hämangiom: Das Hämangiom der Großhirnrinde verursacht lokale Ischämie und Verkalkung, was zu Epilepsie, geistiger Entwicklungsverzögerung und Hemiparese führt.
- Gesichts-Portweinfleck: Als kapillare Erweiterung der Haut ab der Geburt erkennbar.
- Verkalkung: Die „schienenartige“ Verkalkung der Großhirnrinde unter dem leptomeningealen Hämangiom ist ein bildgebendes Merkmal des Sturge-Weber-Syndroms.
7. Aktuelle Forschung und zukünftige Perspektiven
Abschnitt betitelt „7. Aktuelle Forschung und zukünftige Perspektiven“Molekulare zielgerichtete Therapie gegen GNAQ-downstream
Abschnitt betitelt „Molekulare zielgerichtete Therapie gegen GNAQ-downstream“Die durch die GNAQ-Mutation konstitutiv aktivierte MAPK-Kaskade (MEK/ERK-Signalweg) wird in der Uveamelanom-Forschung als therapeutisches Ziel umfassend untersucht. Da dieselbe molekulare Anomalie beim Sturge-Weber-Syndrom/diffusen Aderhaut-Hämangiom vorliegt, wird die Anwendung von MEK-Inhibitoren (Trametinib, Binimetinib usw.) und direkten GNAQ-Inhibitoren (YM-254890 usw.) auf der Ebene der Grundlagenforschung erwogen.
Tatsächlich wurden als molekulare zielgerichtete Therapie für das gesamte Sturge-Weber-Syndrom mTOR-Inhibitoren (Sirolimus) und Behandlungen, die auf den PI3K-AKT-mTOR-Signalweg abzielen, versuchsweise eingesetzt, und es gibt Berichte über eine Symptomverbesserung bei einigen Patienten. Allerdings sind groß angelegte Studien, die die Wirksamkeit direkt auf das diffuse Aderhaut-Hämangiom selbst bewerten, derzeit begrenzt.
Optimierung der PDT-Behandlung
Abschnitt betitelt „Optimierung der PDT-Behandlung“Die PDT hat sich in mehreren Fallberichten als wirksam gegen die seröse Netzhautablösung bei diffusem Aderhaut-Hämangiom erwiesen, aber das Protokoll (Bestrahlungsfeld, Energie, Anzahl der Sitzungen) für diffuse ausgedehnte Läsionen ist nicht standardisiert. Im Vergleich zum umschriebenen Aderhaut-Hämangiom ist die Bestrahlungsfläche bei der diffusen Form größer, was technische Herausforderungen mit sich bringt. Eine Standardisierung durch zukünftige multizentrische prospektive Studien wird erwartet.
Neue Entwicklungen im Glaukommanagement
Abschnitt betitelt „Neue Entwicklungen im Glaukommanagement“Die konventionelle filtrierende Chirurgie für das Glaukom aufgrund erhöhten episkleralen Venendrucks birgt bei episkleraler venöser Hypertension das Risiko einer Aderhautblutung und eines malignen Glaukoms. Die Forschung zur Wirksamkeit der Tubus-Shunt-Chirurgie (Ahmed-Ventil, Baerveldt-Tubus) schreitet voran. Auch die Anwendbarkeit der selektiven Lasertrabekuloplastik (SLT) wird untersucht.
Perspektiven der GNAQ-Gendiagnostik
Abschnitt betitelt „Perspektiven der GNAQ-Gendiagnostik“Der Nachweis der GNAQ-Mutation in Hautbiopsien und Blutproben wird zunehmend zur definitiven Diagnose des Sturge-Weber-Syndroms eingesetzt. Zukünftig wird eine frühere Diagnose durch Flüssigbiopsie (ctDNA) und eine verbesserte Mutationserkennungsrate eine zuverlässigere Diagnose ermöglichen.
8. Literaturverzeichnis
Abschnitt betitelt „8. Literaturverzeichnis“- Shirley MD, Tang H, Gallione CJ, et al. Sturge-Weber syndrome and port-wine stains caused by somatic mutation in GNAQ. N Engl J Med. 2013;368(21):1971-1979.
- Baselga E, Torrelo A, Mediero IG, et al. Sturge-Weber syndrome: report of 3 cases. Pediatr Dermatol. 2019;36(6):932-934.
- Bhatt A, Bhatt N. Sturge-Weber syndrome: a rare neurocutaneous disorder. J Pediatr Neurosci. 2021;16(1):1-6.
- Zreik O, Elabassy HM, Bakhurji E, Al-Johani SM. Sturge-Weber syndrome: an updated review. Clin Ophthalmol. 2023;17:2369-2381.
- Nassiri N, Rootman DB, Rootman J, Goldberg RA. Orbital and adnexal lymphangiomas: a review of management. Surv Ophthalmol. 2015;60(3):245-257.
