
Umschriebenes Aderhaut-Hämangiom
1. Was ist ein umschriebenes Aderhaut-Hämangiom?
Abschnitt betitelt „1. Was ist ein umschriebenes Aderhaut-Hämangiom?“Das umschriebene Aderhaut-Hämangiom (solitäres Aderhaut-Hämangiom) ist ein sporadischer gutartiger Gefäßtumor der Aderhaut. Er tritt scharf begrenzt und solitär auf und wird klar vom diffusen Hämangiom beim Sturge-Weber-Syndrom unterschieden. Er kann völlig asymptomatisch sein oder zu Sehverschlechterung und Gesichtsfeldstörungen führen.
Ein seltener gutartiger Tumor, der vor allem bei Erwachsenen mittleren und höheren Alters auftritt. Der Tumor entwickelt sich häufig im hinteren Pol (Zentrum des Augenhintergrunds), insbesondere in der Nähe der Makula. Er ist nicht erblich und tritt sporadisch auf. Im Gegensatz zum diffusen Aderhaut-Hämangiom beim Sturge-Weber-Syndrom, das unscharf begrenzt ist, zeigt sich das umschriebene (solitäre) Aderhaut-Hämangiom als gut abgegrenzte Einzelläsion.
Abgrenzung zu den drei wichtigsten Aderhauttumoren
Abschnitt betitelt „Abgrenzung zu den drei wichtigsten Aderhauttumoren“Bei Tumoren der Aderhaut ist die Abgrenzung zu den folgenden drei Erkrankungen wichtig.
| Erkrankung | Farbe | Form / Höhe | Merkmale |
|---|---|---|---|
| Umschriebenes Aderhaut-Hämangiom | Orange-rot | Rundlich, relativ flach | Gutartig, kann mit seröser Netzhautablösung einhergehen |
| Aderhaut-Melanom (malignes Melanom der Aderhaut) | Schwarz bis braun | Kuppel- oder pilzförmig, hoch | Bösartig, hämatogene Metastasen möglich |
| Metastatischer Aderhauttumor | Gelblich-weiß | Flach, plattenförmig | Ausgeprägte Netzhautablösung, Vorgeschichte eines systemischen bösartigen Tumors |
| Aderhautnävus | Grauschwarz bis braun | Klein, flach | Keine Vergrößerung, meist asymptomatisch |
Es handelt sich um einen gutartigen Gefäßtumor, der nicht metastasiert. Allerdings können eine Tumorvergrößerung oder eine seröse Netzhautablösung auf oder um den Tumor herum zu einer Verschlechterung des Sehvermögens oder Gesichtsfeldausfällen führen, sodass bei nachlassender Sehfunktion eine Behandlung erforderlich ist. Auch während der Nachbeobachtung ist es ratsam, bei Veränderungen des Sehvermögens, Metamorphopsie oder Gesichtsfeldanomalien umgehend einen Augenarzt aufzusuchen.
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“Subjektive Symptome
Abschnitt betitelt „Subjektive Symptome“Das umschriebene Aderhaut-Hämangiom tritt häufig am hinteren Augenpol auf. Wenn eine seröse Netzhautablösung auf oder um den Tumor herum auftritt, kann dies zu Gesichtsfeldstörungen führen, und wenn die Ablösung die Makula erreicht, zu einer Sehverschlechterung. Wenn der Tumor in der Makula auftritt, kann die Tumorvergrößerung zu einer Verkürzung der Augenachse und einer Hyperopie führen. Die wichtigsten subjektiven Symptome sind wie folgt.
- Sehverschlechterung: tritt auf, wenn die seröse Netzhautablösung die Makula erreicht oder der Tumor direkt in die Makula infiltriert
- Gesichtsfeldausfall: tritt mit der Ausdehnung der Netzhautablösung auf oder um den Tumor herum auf
- Metamorphopsie (verzerrtes Sehen) : durch Netzhautablösung oder -ödem im Makulabereich
- Hyperopisierung : Wenn der Tumor die Augenachse verkürzt, kann die bisherige Korrektur unzureichend werden
- Asymptomatisch : Kleine Läsionen außerhalb des hinteren Pols oder in der mittleren Peripherie können völlig symptomlos sein
Fundusbefunde
Abschnitt betitelt „Fundusbefunde“Bei der Fundusuntersuchung zeigt sich eine umschriebene, leicht erhabene Läsion von orangeroter Farbe aufgrund einer abnormen Gefäßproliferation in der Aderhaut. Typische Fundusbefunde sind im Folgenden aufgeführt.
- Farbe : Gut abgegrenzte Läsion von orangeroter bis roter Farbe (Farbe und Erscheinungsbild variieren je nach Ausmaß der Atrophie des retinalen Pigmentepithels)
- Form : Rundliche, erhabene Läsion
- Ultraschall (B-Modus) : Der Querschnitt ist spindelförmig, und die Höhe beträgt oft weniger als ein Drittel des maximalen Durchmessers
- Seröse Netzhautablösung : Häufig über oder um den Tumor herum zu finden
- Veränderungen des retinalen Pigmentepithels : Bei chronischen Läsionen können Atrophie und Pigmentablagerungen des RPE auftreten
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“Es wird angenommen, dass das umschriebene Aderhauthämangiom durch eine ektope Proliferation von Neuralleistenzellen während der Embryonalzeit entsteht. In der Aderhaut kommt es zu einer abnormen Gefäßproliferation, die einen gutartigen Tumor bildet. Die Ansammlung von Exsudat aus dem Tumor im subretinalen Raum führt zu einer serösen Netzhautablösung.
Es sind keine eindeutigen Risikofaktoren bekannt, und es besteht keine Vererbung. Der Entstehungsmechanismus unterscheidet sich von dem diffusen Hämangiom beim Sturge-Weber-Syndrom, und es besteht kein Zusammenhang mit systemischen Erkrankungen. Auch ein Zusammenhang mit UV-Strahlung, Lebensstil, Ernährung usw. wurde nicht nachgewiesen.
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“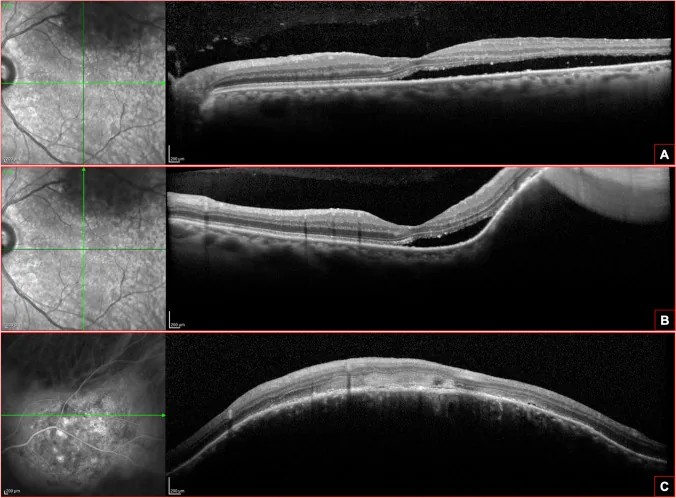
Ein umschriebenes Aderhautangiom kann oft durch die ophthalmoskopische Untersuchung (Fundusuntersuchung) diagnostiziert werden. Allerdings variieren Farbe und Erscheinungsbild des Tumors je nach Ausmaß der Atrophie des retinalen Pigmentepithels, und es ist wichtig, mehrere Untersuchungen zur Differenzialdiagnose zu kombinieren.
Hauptuntersuchungen
Abschnitt betitelt „Hauptuntersuchungen“- Fundusuntersuchung : Bestätigt eine orange-rote, scharf begrenzte, runde erhabene Läsion. Häufig am hinteren Pol.
- Fluoreszenzangiographie (FA) / Indocyaningrün-Angiographie (ICGA) : In der frühen Angiographiephase (arterielle Phase) zeigt sich eine netzartige Hyperfluoreszenz entsprechend dem Tumor. Dies ist das entscheidende diagnostische Merkmal.
- Ultraschall (B-Modus) : Der Schnitt ist spindelförmig, die Höhe beträgt weniger als ein Drittel des maximalen Durchmessers. Zeigt eine hohe Echogenität.
- Optische Kohärenztomographie (OCT) : Wird zur Quantifizierung von Tumorhöhe und -ausdehnung sowie zur Beurteilung subretinaler Flüssigkeit verwendet. Auch zur Überwachung des Behandlungserfolgs nützlich.
- CT / MRT : Nicht zwingend für die Diagnose erforderlich, aber mit Kontrastmittel zeigt sich eine diffuse, homogene Kontrastmittelaufnahme. Hilft auch bei Ausschluss extraokulärer Läsionen.
Differenzialdiagnose
Abschnitt betitelt „Differenzialdiagnose“| Erkrankung | FA/ICGA-Befunde | Ultraschallbefunde | Weitere Merkmale |
|---|---|---|---|
| Umschriebenes Aderhaut-Hämangiom | Netzartige Hyperfluoreszenz in der arteriellen Phase | Spindelförmig, Höhe ≤ 1/3 des Durchmessers | Orange-rot, scharfe Begrenzung |
| Aderhaut-Melanom (malign) | Doppelkreislaufmuster | Kuppel- bis pilzförmig, große Höhe | Schwarz bis braun, akustische Leere |
| Metastatischer Aderhauttumor | Dem Tumor entsprechende Hyperfluoreszenz | Flach, niedrig | Gelb-weiß, ausgeprägte Netzhautablösung, systemische Malignom-Anamnese |
| Aderhaut-Nävus | Hypofluoreszenz (Blockade) | Flach, dünn | Grau-schwarz, klein, keine Größenzunahme |
Die Fundusuntersuchung zeigt eine orange-rote, scharf begrenzte erhabene Läsion, und die Fluoreszenzangiographie (FA/ICGA) zeigt eine netzförmige Hyperfluoreszenz in der arteriellen Phase, was für die Diagnose entscheidend ist. Die Ultraschalluntersuchung zeigt im Querschnitt eine spindelförmige Läsion mit einer Höhe von höchstens einem Drittel des maximalen Durchmessers. Die OCT wird zur Beurteilung der Tumorhöhe und subretinaler Flüssigkeit sowie zur Überwachung des Behandlungserfolgs eingesetzt.
5. Standardbehandlung
Abschnitt betitelt „5. Standardbehandlung“Die Behandlungsstrategie für ein umschriebenes Aderhautangiom wird durch das Vorhandensein von Symptomen und den Grad der Sehbeeinträchtigung bestimmt.
Asymptomatische Fälle: Beobachtung
Abschnitt betitelt „Asymptomatische Fälle: Beobachtung“Bei fehlender seröser Netzhautablösung und Symptomen ist keine Behandlung erforderlich. Regelmäßige Kontrollen mittels Fundusuntersuchung und OCT werden fortgesetzt. Bei Tumorwachstum oder Auftreten einer serösen Netzhautablösung wird die Behandlungsindikation neu bewertet.
Fälle mit seröser Netzhautablösung und Sehverschlechterung: Aktive Behandlung
Abschnitt betitelt „Fälle mit seröser Netzhautablösung und Sehverschlechterung: Aktive Behandlung“Bei Sehverschlechterung durch eine seröse Netzhautablösung sind folgende Behandlungen indiziert.
Photodynamische Therapie (PDT) : Dies ist die derzeit am weitesten verbreitete Behandlung. Verteporfin (6 mg/m²) wird intravenös verabreicht, und der Tumor wird mit einem Laser der Wellenlänge 690 nm bestrahlt. Alle Behandlungen können nach der Bestrahlung zu starker Narbenbildung führen, aber die PDT minimiert die Schädigung des angrenzenden Netzhautgewebes und wird daher häufig als erste Wahl eingesetzt. Nicht von der Krankenkasse erstattet.
Transpupilläre Thermotherapie (TTT) : Thermotherapie mit einem 810 nm Infrarotlaser. Ziel ist die Koagulation und Verkleinerung des Tumors. Wie bei der PDT kann es nach der Bestrahlung zu starker Narbenbildung kommen.
Photokoagulation : Verwendung eines Lasers mit langer Wellenlänge (z. B. 590 nm), der von Hämoglobin absorbiert wird. Die Leistung wird so eingestellt, dass Koagulationsflecken auf der Tumoroberfläche entstehen, und die Koagulation wird in mehreren Sitzungen durchgeführt. Aufgrund der Narbenbildung nach der Bestrahlung wird in letzter Zeit häufig die PDT bevorzugt.
Betablocker (orales Propranolol) : Es wurde über eine mögliche Tumorverkleinerung berichtet, aber dies ist nicht von der Krankenkasse erstattet und die Evidenz beschränkt sich auf Fallberichte.
Bei fehlenden Symptomen und keiner serösen Netzhautablösung ist eine Beobachtung ausreichend. Bei Verschlechterung der Sehfunktion (Sehschärfe, Gesichtsfeld) durch eine seröse Netzhautablösung sind PDT oder Laserbehandlung indiziert. Die Reaktion auf die Laserbehandlung ist oft gut, mit Vernarbung des Tumors und Resorption der subretinalen Flüssigkeit. In therapieresistenten Fällen oder bei Makulaschädigung kann jedoch eine bleibende Sehfunktionsminderung bestehen.
6. Pathophysiologie und detaillierte Entstehungsmechanismen
Abschnitt betitelt „6. Pathophysiologie und detaillierte Entstehungsmechanismen“Tumorbildung
Abschnitt betitelt „Tumorbildung“Das umschriebene Aderhaut-Hämangiom entsteht durch ektope Proliferation von Neuralleistenzellen während der Embryonalzeit. Die abnorme Vermehrung von Blutgefäßen in der Aderhaut bildet einen gutartigen Tumor, der als orange-rote erhabene Läsion im Augenhintergrund erscheint. Der Entstehungsmechanismus unterscheidet sich von dem diffusen Hämangiom beim Sturge-Weber-Syndrom, und es besteht kein Zusammenhang mit einer systemischen neurokutanen Erkrankung.
Mechanismus der serösen Netzhautablösung
Abschnitt betitelt „Mechanismus der serösen Netzhautablösung“Exsudatflüssigkeit aus dem Tumor sammelt sich im subretinalen Raum und verursacht eine seröse Netzhautablösung. Als Mechanismus der Flüssigkeitsproduktion wird eine erhöhte Permeabilität der Tumorgefäßwand angenommen. Wenn die Ablösung die Makula erreicht, kommt es zu einer Sehverschlechterung, und bei Chronifizierung kann die Degeneration der Photorezeptoren zu einer irreversiblen Schädigung der Sehfunktion führen.
Tumorverlauf
Abschnitt betitelt „Tumorverlauf“Eine schnelle Größenzunahme des Tumors ist selten; er verläuft meist langsam. Mit der Tumorvergrößerung kann sich die Augenachse verkürzen, was zu einer Hyperopie führt. Wenn sich chronische Schäden am retinalen Pigmentepithel ansammeln, kann die Erholung der Sehfunktion auch nach Resorption der serösen Ablösung unvollständig sein.
Wirkmechanismus der Behandlung
Abschnitt betitelt „Wirkmechanismus der Behandlung“PDT: Der Photosensibilisator (Verteporfin) reichert sich selektiv in den Tumorgefäßen an, und die Laserbestrahlung erzeugt reaktive Sauerstoffspezies in den Tumorgefäßen, was zu Gefäßverschluss und Tumorrückbildung führt. Der Vorteil ist die Minimierung der Schädigung der umgebenden normalen Netzhaut.
TTT / Photokoagulation: Die thermische Energie des Lasers koaguliert und vernarbt das Tumorgewebe direkt. Aufgrund der starken Narbenbildung muss auf die Auswirkungen auf das umliegende normale Gewebe geachtet werden.
7. Aktuelle Forschung und Zukunftsperspektiven (Berichte aus der Forschungsphase)
Abschnitt betitelt „7. Aktuelle Forschung und Zukunftsperspektiven (Berichte aus der Forschungsphase)“Langzeitergebnisse der PDT
Abschnitt betitelt „Langzeitergebnisse der PDT“Die PDT gilt derzeit als die wichtigste Behandlung für umschriebene Aderhautangiome mit seröser Netzhautablösung. Die Tumorrückbildung und die Resorption der subretinalen Flüssigkeit nach der Behandlung werden in vielen Fällen als gut angesehen, es wurden jedoch auch Rezidive und Fälle berichtet, die eine erneute Behandlung erfordern. Die Standardisierung der optimalen Bestrahlungsbedingungen (Lichtdosis, Spotgröße, Bestrahlungsdauer) wird weiterhin diskutiert.
Intravitreale Anti-VEGF-Injektion
Abschnitt betitelt „Intravitreale Anti-VEGF-Injektion“Da der vaskuläre endotheliale Wachstumsfaktor (VEGF) möglicherweise an der Exsudatproduktion des Tumors beteiligt ist, gibt es Fallberichte, die zeigen, dass die intravitreale Injektion von Anti-VEGF-Medikamenten zur Kontrolle der serösen Netzhautablösung wirksam ist. Die Evidenz für die Anti-VEGF-Therapie bei umschriebenen Aderhautangiomen beschränkt sich jedoch auf Fallberichte und ist nicht von der Krankenkasse abgedeckt.
Orale Einnahme von Propranolol
Abschnitt betitelt „Orale Einnahme von Propranolol“Es wurde berichtet, dass der Betablocker Propranolol zur Verkleinerung von Tumorgefäßen beitragen kann. Diese Behandlung ist von der Wirksamkeit von Propranolol bei Hämangiomen (oberflächlichen Hämangiomen) im Bereich der pädiatrischen Augenheilkunde inspiriert, und es häufen sich Fallberichte über eine tumorverkleinernde Wirkung auch bei Aderhautangiomen. Hinsichtlich der spezifischen Dosierung, der Behandlungsdauer und der langfristigen Wirksamkeit sind weitere Untersuchungen erforderlich.
8. Literaturverzeichnis
Abschnitt betitelt „8. Literaturverzeichnis“- Madreperla SA, Hungerford JL, Plowman PN, et al. Choroidal hemangiomas: visual and anatomic results of treatment by photocoagulation or radiation therapy. Ophthalmology. 1997;104(11):1773-1778.
- Blasi MA, Tiberti AC, Valente P, et al. Intralesional bevacizumab for choroidal hemangioma with exudative retinal detachment: an optical coherence tomography evaluation. Ophthalmology. 2010;117(8):1606-1611.
- Boixadera A, García-Arumí J, Martínez-Castillo V, et al. Prospective clinical trial evaluating the efficacy of photodynamic therapy for symptomatic circumscribed choroidal hemangioma. Ophthalmology. 2009;116(1):100-105.
- Anand R. Transpupillary thermotherapy for circumscribed choroidal hemangioma. J Pediatr Ophthalmol Strabismus. 2003;40(1):43-44.
