
آنژیوم کوروئید محدود
1. همانژیوم مشیمیه موضعی چیست؟
Section titled “1. همانژیوم مشیمیه موضعی چیست؟”همانژیوم مشیمیه موضعی (همانژیوم مشیمیه انفرادی) یک تومور عروقی خوشخیم پراکنده در مشیمیه است. با مرز مشخص و به صورت انفرادی ایجاد میشود و به وضوح از همانژیوم منتشر همراه با سندرم استورج-وبر متمایز میشود. ممکن است کاملاً بدون علامت باشد یا باعث کاهش بینایی و نقص میدان بینایی شود.
یک تومور خوشخیم نادر است که در بزرگسالان میانسال و مسنتر شایعتر است. تومور اغلب در قطب خلفی (مرکز پشت چشم)، به ویژه در نزدیکی ناحیه ماکولا رخ میدهد. ارثی نیست و به صورت پراکنده ظاهر میشود. همانژیوم کوروئید همراه با سندرم استورج-وبر منتشر و با مرز نامشخص است، در حالی که همانژیوم کوروئید موضعی (انفرادی) به عنوان یک ضایعه منفرد با مرز مشخص دیده میشود.
تشخیص افتراقی از سه تومور اصلی کوروئید
Section titled “تشخیص افتراقی از سه تومور اصلی کوروئید”تشخیص افتراقی از سه بیماری زیر که به عنوان تومورهای کوروئید رخ میدهند، مهم است:
| بیماری | رنگ | شکل/ارتفاع | ویژگیها |
|---|---|---|---|
| همانژیوم کوروئید موضعی | نارنجی-قرمز | تقریباً گرد، نسبتاً کمارتفاع | خوشخیم، ممکن است با جداشدگی سروزی شبکیه همراه باشد |
| ملانوم بدخیم کوروئید | سیاه تا قهوهای | گنبدی تا قارچی شکل، بلند | بدخیم، متاستاز هماتوژن دارد |
| تومور متاستاتیک کوروئید | زرد-سفید | مسطح و صفحهای | جداشدگی شدید شبکیه، سابقه تومور بدخیم سیستمیک |
| خال کوروئید | خاکستری-سیاه تا قهوهای | کوچک و مسطح | بدون رشد، معمولاً بدون علامت |
این یک تومور عروقی خوشخیم است و متاستاز نمیدهد. با این حال، به دلیل رشد تومور یا جداشدگی سروزی شبکیه روی یا اطراف تومور، ممکن است کاهش بینایی یا نقص میدان بینایی ایجاد شود، بنابراین در صورت کاهش عملکرد بینایی، درمان لازم است. در طول پیگیری، در صورت بروز تغییرات بینایی، دگرگونبینی یا ناهنجاری میدان بینایی، توصیه میشود سریعاً به چشمپزشک مراجعه شود.
2. علائم اصلی و یافتههای بالینی
Section titled “2. علائم اصلی و یافتههای بالینی”علائم ذهنی
Section titled “علائم ذهنی”همانژیوم کوروئید موضعی اغلب در قطب خلفی فوندوس ایجاد میشود. اگر جداشدگی سروزی شبکیه روی یا اطراف تومور رخ دهد، میتواند باعث اختلال میدان بینایی شود و اگر جداشدگی به ناحیه ماکولا برسد، کاهش بینایی ایجاد میکند. همچنین، اگر تومور در ماکولا ایجاد شود، با رشد تومور ممکن است به دلیل کوتاه شدن محور چشم، دوربینی ایجاد شود. علائم ذهنی اصلی به شرح زیر است:
- کاهش بینایی: زمانی رخ میدهد که جداشدگی سروزی شبکیه به ماکولا برسد یا تومور مستقیماً ماکولا را درگیر کند.
- نقص میدان بینایی: با گسترش جداشدگی شبکیه روی یا اطراف تومور ظاهر میشود.
- دگرنمایی (دیدن اشیاء کج و معوج): به دلیل جداشدگی یا ادم شبکیه در ناحیه ماکولا
- دوربینی شدن: در صورت کوتاه شدن محور چشم به دلیل تومور، ممکن است عینک قبلی دیگر مناسب نباشد
- بدون علامت: در ضایعات کوچک در حاشیه قطب خلفی یا ناحیه میانی محیطی ممکن است هیچ علامتی نداشته باشد
یافتههای فوندوسکوپی
Section titled “یافتههای فوندوسکوپی”در معاینه فوندوسکوپی، به صورت یک ضایعه موضعی با رنگ نارنجی-قرمز و برجستگی خفیف ناشی از تکثیر غیرطبیعی عروق در داخل مشیمیه دیده میشود. یافتههای معمول فوندوسکوپی در زیر آورده شده است.
- رنگ: ضایعه با مرز مشخص به رنگ نارنجی-قرمز تا قرمز (رنگ و ظاهر بسته به درجه آتروفی اپیتلیوم رنگدانه شبکیه یکنواخت نیست)
- شکل: ضایعه برجسته تقریباً گرد
- سونوگرافی (B-mode): مقطع دوکی شکل، ارتفاع معمولاً کمتر از یک سوم حداکثر قطر
- جداشدگی سروزی شبکیه: اغلب روی تومور یا اطراف آن دیده میشود
- تغییرات اپیتلیوم رنگدانه شبکیه: در ضایعات مزمن ممکن است آتروفی و رسوب رنگدانه RPE همراه باشد
3. علل و عوامل خطر
Section titled “3. علل و عوامل خطر”تصور میشود همانژیوم کوروئید موضعی در نتیجه تکثیر نابجای سلولهای تاج عصبی در دوره جنینی ایجاد میشود. تکثیر غیرطبیعی عروق در مشیمیه رخ داده و تومور خوشخیم تشکیل میدهد. تجمع مایع نشتیافته از تومور در فضای زیر شبکیه منجر به جداشدگی سروزی شبکیه میشود.
عامل خطر مشخصی ثابت نشده است و ارثی نیست. مکانیسم بروز آن با همانژیوم منتشر همراه با سندرم اشتورگ-وبر متفاوت است و ارتباطی با بیماریهای سیستمیک ندارد. همچنین ارتباطی با اشعه فرابنفش، سبک زندگی، رژیم غذایی و غیره نشان داده نشده است.
4. روشهای تشخیص و آزمایش
Section titled “4. روشهای تشخیص و آزمایش”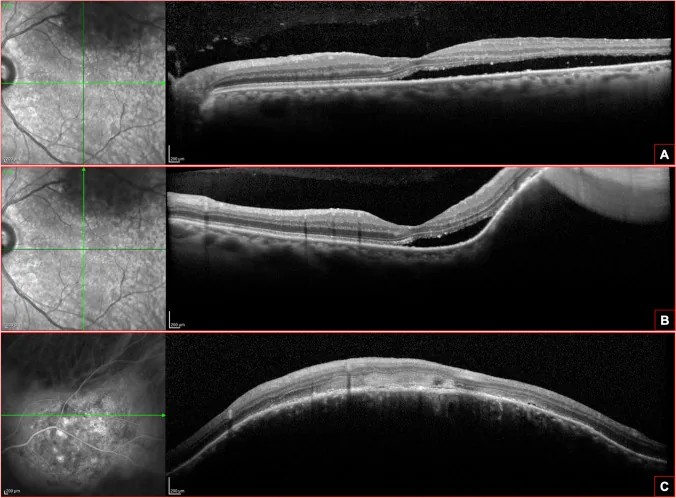
همانژیوم کوروئید موضعی اغلب با یافتههای افتالموسکوپی (معاینه فوندوس) قابل تشخیص است. با این حال، رنگ و ظاهر تومور بسته به درجه آتروفی اپیتلیوم رنگدانه شبکیه یکنواخت نیست و ترکیب چندین آزمایش برای تشخیص افتراقی مهم است.
آزمایشهای اصلی
Section titled “آزمایشهای اصلی”- معاینه فوندوس: ضایعه برجسته گرد یا بیضی شکل با مرز مشخص به رنگ نارنجی-قرمز. اغلب در قطب خلفی قرار دارد
- آنژیوگرافی فلورسین (FA) / آنژیوگرافی با ایندوسیانین سبز (ICGA): در مراحل اولیه آنژیوگرافی (فاز شریانی)، هیپرفلورسانس مشبک مطابق با تومور دیده میشود. این یافته تشخیصی قطعی است
- سونوگرافی (B-mode): مقطع دوکی شکل، ارتفاع کمتر از یک سوم حداکثر قطر. اکوژنیسیته بالا
- توموگرافی انسجام نوری (OCT): برای اندازهگیری ارتفاع و وسعت تومور و ارزیابی مایع زیر شبکیه استفاده میشود. همچنین برای پایش اثر درمان مفید است
- CT و MRI: لزوماً برای تشخیص ضروری نیستند، اما با ماده حاجب، اثر کنتراست یکنواخت و منتشر مشاهده میشود. همچنین برای رد ضایعات خارج چشمی مفید هستند
تشخیص افتراقی
Section titled “تشخیص افتراقی”| بیماری | یافتههای FA/ICGA | یافتههای سونوگرافی | سایر ویژگیها |
|---|---|---|---|
| آنژیوم کوروئید محدود | هایپرفلورسانس مشبک در فاز شریانی | دوکی شکل، ارتفاع ≤ 1/3 قطر | نارنجی-قرمز، مرز مشخص |
| ملانوم بدخیم کوروئید | الگوی گردش خون دوگانه | گنبدی تا قارچی، ارتفاع زیاد | سیاه تا قهوهای، ناحیه خالی صوتی |
| تومور متاستاتیک کوروئید | هایپرفلورسانس منطبق بر تومور | مسطح و کم ارتفاع | زرد-سفید، جداشدگی شدید شبکیه، سابقه تومور بدخیم سیستمیک |
| خال کوروئید | هیپوفلورسانس (انسداد) | مسطح و نازک | خاکستری-سیاه، کوچک، بدون رشد |
تشخیص قطعی با مشاهده ضایعه برجسته نارنجی-قرمز با مرز مشخص در معاینه فوندوس و تأیید هیپرفلورسانس مشبک در فاز شریانی در آنژیوگرافی فلورسئین (FA/ICGA) انجام میشود. در سونوگرافی، ضایعه دوکی شکل با ارتفاع کمتر از یک سوم حداکثر قطر دیده میشود. OCT برای ارزیابی ارتفاع تومور و مایع زیرشبکیه و همچنین پایش پاسخ به درمان استفاده میشود.
5. درمانهای استاندارد
Section titled “5. درمانهای استاندارد”رویکرد درمانی برای آنژیوم کوروئید موضعی بر اساس وجود علائم و میزان اختلال بینایی تعیین میشود.
موارد بدون علامت: پیگیری
Section titled “موارد بدون علامت: پیگیری”در صورت عدم وجود جداشدگی سروزی شبکیه و بدون علامت بودن، نیازی به درمان نیست. پیگیری منظم با معاینه فوندوس و OCT ادامه مییابد. در صورت بزرگ شدن تومور و ظهور جداشدگی سروزی، اندیکاسیون درمان مجدداً ارزیابی میشود.
موارد با جداشدگی سروزی شبکیه و کاهش بینایی: درمان فعال
Section titled “موارد با جداشدگی سروزی شبکیه و کاهش بینایی: درمان فعال”در صورت کاهش بینایی ناشی از جداشدگی سروزی شبکیه، درمانهای زیر اندیکاسیون دارند.
فتودینامیک تراپی (PDT): رایجترین درمان فعلی. ورتپورفین (6 mg/m²) به صورت وریدی تزریق شده و لیزر با طول موج 690 نانومتر به تومور تابانده میشود. هرچند ممکن است پس از درمان اسکار شدید ایجاد شود، PDT آسیب به بافت شبکیه مجاور را به حداقل میرساند و در حال حاضر به عنوان درمان خط اول استفاده میشود. تحت پوشش بیمه نیست.
ترموتراپی ترانسپوپیلاری (TTT): ترموتراپی با لیزر مادون قرمز 810 نانومتر. هدف انعقاد و کوچک کردن تومور است. مانند PDT، ممکن است پس از تابش اسکار شدید ایجاد شود.
فتوکوآگولاسیون: از لیزر با طول موج بلند (مانند 590 نانومتر) که توسط هموگلوبین جذب میشود استفاده میشود. توان به گونهای تنظیم میشود که لکههای انعقادی روی سطح تومور ایجاد شود و انعقاد در چند جلسه انجام میشود. به دلیل تشکیل اسکار پس از تابش، اخیراً PDT ترجیح داده میشود.
بتا بلوکرها (پروپرانولول خوراکی): امکان کوچک شدن تومور گزارش شده است، اما تحت پوشش بیمه نیست و شواهد فقط در حد گزارش موارد است.
در صورت عدم وجود علائم و جداشدگی سروزی شبکیه، پیگیری کافی است. در صورت کاهش عملکرد بینایی (حدت بینایی و میدان بینایی) به دلیل جداشدگی سروزی شبکیه، درمان با PDT یا لیزر اندیکاسیون دارد. پاسخ به درمان لیزر معمولاً خوب است و میتوان انتظار ایجاد اسکار در تومور و جذب مایع زیر شبکیه را داشت. با این حال، در موارد مقاوم به درمان یا موارد مبتلا به ماکولوپاتی، ممکن است کاهش عملکرد بینایی باقی بماند.
۶. پاتوفیزیولوژی و مکانیسم دقیق بروز بیماری
Section titled “۶. پاتوفیزیولوژی و مکانیسم دقیق بروز بیماری”تشکیل تومور
Section titled “تشکیل تومور”همانژیوم کوروئید موضعی در نتیجه تکثیر نابجای سلولهای تاج عصبی در دوره جنینی ایجاد میشود. تکثیر غیرطبیعی عروق در داخل کوروئید یک تومور خوشخیم را تشکیل میدهد که به صورت یک ضایعه برجسته نارنجی-قرمز در فوندوس ظاهر میشود. مکانیسم بروز آن با همانژیوم منتشر همراه با سندرم استورج-وبر متفاوت است و ارتباطی با سندرمهای عصبی-جلدی سیستمیک ندارد.
مکانیسم جداشدگی سروزی شبکیه
Section titled “مکانیسم جداشدگی سروزی شبکیه”تجمع مایع ترشحی از تومور در فضای زیر شبکیه منجر به جداشدگی سروزی شبکیه میشود. تصور میشود که افزایش نفوذپذیری دیواره عروق تومور در مکانیسم تولید مایع ترشحی نقش دارد. اگر جداشدگی شبکیه به ناحیه ماکولا برسد، باعث کاهش بینایی میشود و در صورت مزمن شدن، ممکن است به دلیل دژنراسیون سلولهای گیرنده نور، عملکرد بینایی به طور غیرقابل برگشتی آسیب ببیند.
سیر تومور
Section titled “سیر تومور”افزایش سریع اندازه خود تومور نادر است و معمولاً سیر آهستهای دارد. با افزایش اندازه تومور، کوتاه شدن محور چشم منجر به دوربینی میشود. اگر آسیب مزمن به اپیتلیوم رنگدانه شبکیه انباشته شود، حتی اگر جداشدگی سروزی شبکیه جذب شود، ممکن است بهبود عملکرد بینایی ناقص باشد.
مکانیسم اثر درمان
Section titled “مکانیسم اثر درمان”PDT: ماده حساس به نور (ورتهپورفین) به طور انتخابی در عروق تومور تجمع مییابد و با تابش لیزر، گونههای فعال اکسیژن در عروق تومور تولید میشود که منجر به انسداد عروق و پسرفت تومور میشود. مزیت آن این است که آسیب به شبکیه طبیعی اطراف به حداقل میرسد.
TTT و فوتوکوآگولاسیون: انرژی حرارتی لیزر مستقیماً بافت تومور را منعقد و اسکار میکند. از آنجایی که تشکیل اسکار شدید است، باید به تأثیر بر بافت طبیعی اطراف توجه کرد.
۷. تحقیقات جدید و چشمانداز آینده (گزارشهای در مرحله تحقیق)
Section titled “۷. تحقیقات جدید و چشمانداز آینده (گزارشهای در مرحله تحقیق)”نتایج بلندمدت PDT
Section titled “نتایج بلندمدت PDT”PDT در حال حاضر به عنوان درمان اصلی برای همانژیوم کوروئید موضعی همراه با جداشدگی سروزی شبکیه در نظر گرفته میشود. پسرفت تومور و جذب مایع زیرشبکیه پس از درمان در بسیاری از موارد خوب گزارش شده است، اما موارد عود و نیاز به درمان مجدد نیز گزارش شده است. استانداردسازی شرایط بهینه تابش (مقدار نور، اندازه نقطه، مدت زمان تابش) همچنان در دست بررسی است.
تزریق داخل زجاجیهای ضد VEGF
Section titled “تزریق داخل زجاجیهای ضد VEGF”با توجه به احتمال دخالت فاکتور رشد اندوتلیال عروقی (VEGF) در تولید ترشحات تومور، گزارشهای موردی وجود دارد که تزریق داخل زجاجیهای داروهای ضد VEGF در کنترل جداشدگی سروزی شبکیه مؤثر است. با این حال، شواهد مربوط به درمان ضد VEGF برای همانژیوم کوروئید موضعی فقط در سطح گزارش موردی باقی مانده و تحت پوشش بیمه نیست.
پروپرانولول خوراکی
Section titled “پروپرانولول خوراکی”گزارش شده است که پروپرانولول، یک مسدودکننده بتا، ممکن است به کوچک شدن عروق تومور کمک کند. این روش درمانی از اثربخشی پروپرانولول در همانژیوم توتفرنگی (همانژیوم سطحی) در چشمپزشکی کودکان الهام گرفته شده است و گزارشهای موردی از اثر کوچککنندگی تومور در همانژیوم کوروئید نیز در حال انباشته شدن است. دوز خاص، مدت درمان و اثربخشی طولانی مدت نیاز به تحقیقات بیشتری دارد.
8. منابع
Section titled “8. منابع”- Madreperla SA, Hungerford JL, Plowman PN, et al. Choroidal hemangiomas: visual and anatomic results of treatment by photocoagulation or radiation therapy. Ophthalmology. 1997;104(11):1773-1778.
- Blasi MA, Tiberti AC, Valente P, et al. Intralesional bevacizumab for choroidal hemangioma with exudative retinal detachment: an optical coherence tomography evaluation. Ophthalmology. 2010;117(8):1606-1611.
- Boixadera A, García-Arumí J, Martínez-Castillo V, et al. Prospective clinical trial evaluating the efficacy of photodynamic therapy for symptomatic circumscribed choroidal hemangioma. Ophthalmology. 2009;116(1):100-105.
- Anand R. Transpupillary thermotherapy for circumscribed choroidal hemangioma. J Pediatr Ophthalmol Strabismus. 2003;40(1):43-44.
