
U máu màng mạch lan tỏa
1. U máu màng mạch lan tỏa là gì?
Phần tiêu đề “1. U máu màng mạch lan tỏa là gì?”Định nghĩa và Khái niệm
Phần tiêu đề “Định nghĩa và Khái niệm”Có hai loại u mạch mạch máu hắc mạc: khu trú (đơn độc) và lan tỏa. Loại khu trú có ranh giới rõ ràng và xảy ra lẻ tẻ, trong khi loại lan tỏa lan rộng và thường không rõ ranh giới. U mạch mạch máu hắc mạc lan tỏa hầu như luôn liên quan đến hội chứng Sturge-Weber (u mạch máu mặt-não).
Hội chứng Sturge-Weber là một trong các bệnh u mô thừa (hội chứng da-thần kinh), gây ra do sự tăng sinh lạc chỗ của các tế bào mào thần kinh trong thời kỳ phôi thai. Đặc trưng bởi sự hình thành các u mạch máu ở mặt, mắt và màng nuôi não.
Dịch tễ học
Phần tiêu đề “Dịch tễ học”Tần suất mắc hội chứng Sturge-Weber ước tính khoảng 1 trên 20.000 đến 50.000 người. Không có tính di truyền, nguyên nhân chính là đột biến thể khảm soma ở gen GNAQ xảy ra một cách tự phát. Đây là bệnh bẩm sinh tồn tại từ khi sinh ra, được phát hiện ở giai đoạn trẻ sơ sinh hoặc trẻ nhỏ. Xảy ra ở đáy mắt cùng bên với u mạch máu da (vết rượu vang) ở vùng chi phối của nhánh thứ nhất và thứ hai của dây thần kinh sinh ba. Không có dữ liệu rõ ràng về sự khác biệt giới tính hoặc chủng tộc, nhưng là bệnh lẻ tẻ có thể xảy ra ở mọi chủng tộc.
So sánh với U mạch mạch máu hắc mạc khu trú
Phần tiêu đề “So sánh với U mạch mạch máu hắc mạc khu trú”| Đặc điểm | U mạch mạch máu hắc mạc lan tỏa | U mạch mạch máu hắc mạc khu trú (đơn độc) |
|---|---|---|
| Hội chứng kết hợp | Luôn kèm hội chứng Sturge-Weber | Không có bệnh toàn thân (lẻ tẻ) |
| Phân bố ở đáy mắt | Rộng, ranh giới không rõ | Khu trú, ranh giới tương đối rõ |
| Màu sắc | Đáy mắt màu tương cà chua | Tổn thương dạng nổi màu cam |
| Kết hợp glôcôm | Hơn một nửa | Hiếm gặp |
| Thời điểm khởi phát | Bẩm sinh / trẻ sơ sinh | Thường ở tuổi trưởng thành |
U máu mạch mạc lan tỏa hầu như luôn xảy ra cùng với hội chứng Sturge-Weber (u máu màng não mặt). Hội chứng Sturge-Weber có bộ ba: vết bớt màu rượu vang trên mặt, u máu màng não mềm, và triệu chứng mắt (u máu mạch mạc lan tỏa, glôcôm). Tần suất mắc là 1/20.000–50.000 người, không có tính di truyền. U máu xảy ra ở đáy mắt cùng bên với vết bớt màu rượu vang trên mặt.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”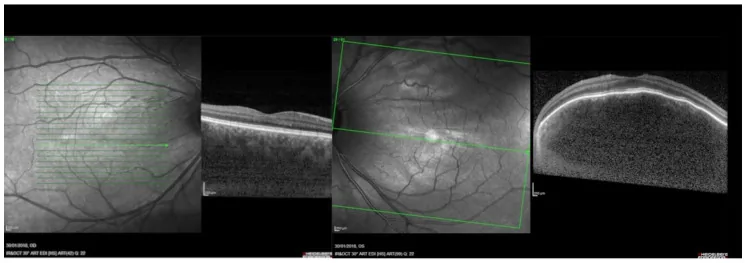
Dấu hiệu đáy mắt
Phần tiêu đề “Dấu hiệu đáy mắt”Dấu hiệu đáy mắt đặc trưng nhất của u mạch mạch máu lan tỏa là toàn bộ đáy mắt có màu đỏ cam trên diện rộng, được gọi là “đáy mắt tương cà chua”. Khối u chiếm diện rộng của hắc mạc, ranh giới không rõ ràng. Trên ảnh chụp đáy mắt thông thường, có thể nhận thấy sự khác biệt rõ rệt về màu đỏ so với đáy mắt bình thường.
Các dấu hiệu chính về đáy mắt và mắt được trình bày dưới đây.
- Dày hắc mạc lan tỏa: Hắc mạc dày lên trên diện rộng từ cực sau ra ngoại vi.
- Ranh giới không rõ: Khác với u mạch khu trú, ranh giới khối u không rõ ràng.
- Bong võng mạc dịch tiết: Nguyên nhân chính gây giảm thị lực. Gây khiếm khuyết thị trường và dị hình thị.
- Xu hướng viễn thị hóa: Thay đổi khúc xạ xảy ra theo trục nhãn cầu do hắc mạc nhô lên.
- Tổn thương lồi màu cam: Được nhìn thấy như một khối lồi màu cam ở cực sau.
Chụp mạch huỳnh quang và dấu hiệu hình ảnh
Phần tiêu đề “Chụp mạch huỳnh quang và dấu hiệu hình ảnh”Các dấu hiệu đặc trưng trên các phương tiện chẩn đoán hình ảnh khác nhau được trình bày dưới đây.
- FA (Chụp mạch huỳnh quang): Tăng huỳnh quang dạng lưới trong khối u từ giai đoạn sớm, và ứ đọng thuốc nhuộm tăng lên ở giai đoạn muộn (dạng lan tỏa).
- ICGA (Chụp mạch xanh indocyanine): Ưu việt hơn FA trong việc hiển thị các mạch hắc mạc, cho phép nhìn rõ cấu trúc mạch máu trong khối u.
- OCT: Được quan sát như một khối lồi khu trú rộng của hắc mạc ở cực sau. Cũng hữu ích để đánh giá bong võng mạc dịch tiết.
- Siêu âm: Được mô tả như một tổn thương lồi đặc. Có thể xác nhận dày hắc mạc lan tỏa trên B-scan.
- CT: Được mô tả như một tổn thương đặc, tương tự siêu âm.
Biến chứng glôcôm
Phần tiêu đề “Biến chứng glôcôm”Trong hội chứng Sturge-Weber, glôcôm đi kèm trong hơn một nửa số ca. Theo thời điểm khởi phát, có khoảng một nửa số ca khởi phát ở giai đoạn trẻ sơ sinh (type bẩm sinh) và một nửa ở giai đoạn trẻ nhỏ (type mắc phải).
- Type khởi phát ở trẻ sơ sinh: Biểu hiện các đặc điểm của glôcôm bẩm sinh như đường kính giác mạc to, mắt bò (giác mạc to), vân Haab. Thường cần phẫu thuật.
- Type khởi phát ở trẻ nhỏ: Nhãn áp có thể ổn định trong giới hạn bình thường một thời gian, sau đó tăng lên trong quá trình theo dõi.
- U máu thượng củng mạc: Một số ca cũng có u máu ở thượng củng mạc bên bị ảnh hưởng.
Glôcôm đi kèm trong hơn một nửa số ca hội chứng Sturge-Weber. Khởi phát ở trẻ sơ sinh và trẻ nhỏ mỗi loại chiếm một nửa, và nhãn áp có thể tăng sau đó trong quá trình theo dõi. Nếu glôcôm không được quản lý thích hợp, có thể dẫn đến tổn thương thị trường và giảm thị lực, do đó việc đo nhãn áp định kỳ và quan sát đáy mắt lâu dài là rất cần thiết. Đặc biệt ở trẻ sơ sinh, mắt bò và đục giác mạc cần can thiệp khẩn cấp.
3. Nguyên nhân và Yếu tố Nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố Nguy cơ”Cơ chế phát sinh
Phần tiêu đề “Cơ chế phát sinh”Hội chứng Sturge-Weber và u máu mạch mạc lan tỏa xảy ra do sự tăng sinh lạc chỗ của các tế bào mào thần kinh trong thời kỳ phôi thai. Hình thành u mạch dạng hamartoma ở mạch mạc, thay thế rộng rãi cấu trúc mạch mạc bình thường bằng mô mạch máu.
Ở cấp độ gen, đột biến gen GNAQ (protein liên kết nucleotide guanine Gqα) (c.548G>A, p.Arg183Gln) được phát hiện trong nhiều trường hợp. Đột biến này xảy ra như đột biến khảm soma, do đó không có tính di truyền và về nguyên tắc không truyền từ cha mẹ sang con. Đột biến GNAQ được cho là làm giảm hoạt tính GTPase và kích hoạt liên tục tín hiệu hình thành mạch.
Các yếu tố nguy cơ và đặc điểm chính
Phần tiêu đề “Các yếu tố nguy cơ và đặc điểm chính”- Đột biến khảm soma GNAQ: Quan trọng nhất là đột biến nguyên nhân. Không phải đột biến dòng mầm, không di truyền.
- Bệnh bẩm sinh: Tồn tại từ khi sinh ra, do đó các đột biến ngẫu nhiên trong thời kỳ phôi thai là nguyên nhân chính, không phải nền tảng di truyền.
- Yếu tố môi trường: Không có yếu tố nguy cơ môi trường đã được xác lập.
- Tiền sử gia đình: Về nguyên tắc không di truyền, do đó thường không thấy tích tụ trong gia đình.
Cơ chế phát sinh glôcôm
Phần tiêu đề “Cơ chế phát sinh glôcôm”Hai cơ chế chính liên quan đến sự phát sinh glôcôm trong hội chứng Sturge-Weber.
- Tăng áp lực tĩnh mạch thượng củng mạc: U mạch ở thượng củng mạc làm tăng áp lực tĩnh mạch, làm tăng sức cản dòng chảy của thủy dịch. Cơ chế này thường gặp hơn trong glôcôm khởi phát sau thời thơ ấu.
- Bất thường phát triển góc tiền phòng: Sự phát triển bất thường của góc tiền phòng cản trở dòng chảy của thủy dịch. Thường liên quan đến glôcôm khởi phát ở trẻ sơ sinh.
4. Chẩn đoán và phương pháp xét nghiệm
Phần tiêu đề “4. Chẩn đoán và phương pháp xét nghiệm”Cách tiếp cận chẩn đoán
Phần tiêu đề “Cách tiếp cận chẩn đoán”Sự kết hợp giữa vết bớt màu rượu vang (u mạch da ở vùng phân bố của dây thần kinh sinh ba mặt) và thay đổi đáy mắt cùng bên hỗ trợ mạnh mẽ chẩn đoán u mạch màng mạch lan tỏa. Các xét nghiệm sau được sử dụng để chẩn đoán nhãn khoa.
Khám đáy mắt và hình ảnh:
- Chụp ảnh đáy mắt (bao gồm chụp góc rộng): để ghi lại và theo dõi đáy mắt dạng sốt cà chua.
- FA/ICGA: để xác nhận tăng huỳnh quang dạng lưới sớm (dạng lan tỏa).
- OCT: để đánh giá dày màng mạch lan rộng và bong võng mạc thanh dịch.
- Siêu âm (A-scan và B-scan): để xác nhận tổn thương đặc và đo độ dày.
Tìm kiếm toàn thân:
- MRI sọ não: u mạch màng não và vôi hóa (bác sĩ thần kinh nhi đánh giá cùng với các phát hiện nhãn khoa)
- Đo nhãn áp: tầm soát glôcôm (gây mê toàn thân nếu cần)
- Soi góc tiền phòng: đánh giá bất thường góc tiền phòng
Chẩn đoán phân biệt
Phần tiêu đề “Chẩn đoán phân biệt”Các bệnh cần phân biệt với u máu mạch mạc lan tỏa được trình bày dưới đây.
| Bệnh cần phân biệt | Khác biệt chính |
|---|---|
| U máu mạch mạc khu trú | Ranh giới rõ, khu trú, không có hội chứng toàn thân |
| U hắc tố ác tính mạch mạc (thể lan tỏa) | Dấu hiệu ác tính, thay đổi sắc tố, nguy cơ di căn |
| Viêm màng bồ đào sau | Dấu hiệu viêm, đục dịch kính |
| Biến đổi màu sắc đáy mắt bình thường | Không có biểu hiện toàn thân của hội chứng Sturge-Weber |
Những điểm cần lưu ý khi chẩn đoán
Phần tiêu đề “Những điểm cần lưu ý khi chẩn đoán”Khi cảm thấy đáy mắt “hơi đỏ”, đặc biệt ở trẻ sơ sinh có vết bớt màu rượu vang, cần nghi ngờ mạnh mẽ bệnh này. Ở trẻ sơ sinh, việc khám có thể cần gây mê toàn thân, và sự hợp tác với khoa gây mê và nhi khoa là rất quan trọng.
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”Tóm tắt phác đồ điều trị
Phần tiêu đề “Tóm tắt phác đồ điều trị”Điều trị u máu mạch mạc lan tỏa được thực hiện theo từng bước tùy thuộc vào sự hiện diện của triệu chứng và loại biến chứng. Bản thân u máu mạch mạc thường không được phẫu thuật cắt bỏ. Các mục tiêu điều trị chính là bong võng mạc thanh dịch (nguyên nhân chính gây giảm thị lực) và glôcôm.
1. Theo dõi
Phần tiêu đề “1. Theo dõi”Nếu không có triệu chứng và thị lực cũng như nhãn áp bình thường, tiếp tục theo dõi định kỳ như sau:
- Đo nhãn áp (phát hiện sớm glôcôm)
- Chụp ảnh đáy mắt và OCT để kiểm tra sự hiện diện của bong võng mạc thanh dịch
- Kiểm tra thị lực và khúc xạ (đánh giá viễn thị và nhược thị)
- Theo dõi định kỳ bằng FA/OCT nếu cần
2. Điều trị bong võng mạc thanh dịch và suy giảm chức năng thị giác
Phần tiêu đề “2. Điều trị bong võng mạc thanh dịch và suy giảm chức năng thị giác”Nếu có giảm thị lực hoặc bong võng mạc thanh dịch, tiến hành điều trị tích cực.
- Tiêm tĩnh mạch verteporfin (chất nhạy sáng) sau đó chiếu laser bước sóng 689 nm
- Hiệu quả của PDT đối với u máu màng mạch đã được báo cáo
- Không được bảo hiểm chi trả (đối với u máu màng mạch lan tỏa)
- Có thể hy vọng làm thoái lui bong võng mạc thanh dịch và cải thiện thị lực
- Hiệu quả đối với u máu màng mạch khu trú đã được xác lập, nhưng áp dụng cho loại lan tỏa có hạn chế kỹ thuật do vùng chiếu xạ rộng
Xạ trị liều thấp:
- Chiếu xạ liều thấp khoảng 20 Gy được thực hiện
- Đôi khi có hiệu quả. Có thể hy vọng làm thoái lui bong võng mạc và cải thiện thị lực
- Thường sử dụng xạ trị ngoài (teletherapy)
Thông thường không thực hiện phẫu thuật cắt bỏ. U máu màng mạch lan tỏa trải rộng toàn bộ màng mạch, do đó phẫu thuật cắt bỏ khó khăn về mặt kỹ thuật và chức năng. Đối với bong võng mạc thanh dịch gây giảm thị lực, PDT hoặc xạ trị liều thấp (khoảng 20 Gy) được thực hiện và thường có hiệu quả. Đối với glôcôm, nhãn áp được kiểm soát bằng thuốc nhỏ mắt hoặc phẫu thuật.
3. Điều trị Glôcôm
Phần tiêu đề “3. Điều trị Glôcôm”Vì hơn một nửa số ca có kèm glôcôm, việc quản lý là một thách thức điều trị quan trọng.
Điều trị bằng thuốc (thuốc nhỏ mắt):
- Thuốc liên quan đến prostaglandin (ức chế sản xuất thủy dịch và tăng cường thoát lưu)
- Thuốc chẹn beta (ức chế sản xuất thủy dịch)
- Thuốc ức chế men carbonic anhydrase (tại chỗ hoặc uống)
- Tuy nhiên, trong glôcôm do tăng áp lực tĩnh mạch thượng củng mạc, tác dụng của thuốc nhỏ mắt có thể bị hạn chế
Điều trị phẫu thuật:
- Ở thể khởi phát ở trẻ sơ sinh (thể bẩm sinh), có thể thử phẫu thuật mở góc tiền phòng hoặc cắt bè củng mạc
- Ở thể người lớn, cân nhắc phẫu thuật lọc (cắt bè củng mạc hoặc phẫu thuật đặt ống dẫn lưu)
- Nếu áp lực tĩnh mạch thượng củng mạc cao, cần thận trọng trong quản lý hậu phẫu cắt bè củng mạc
4. Quản lý toàn thân
Phần tiêu đề “4. Quản lý toàn thân”- Quản lý động kinh: Kiểm soát cơn co giật bằng thuốc chống động kinh (thần kinh nhi khoa)
- Xử trí chậm phát triển tâm thần: Can thiệp sớm và thiết lập hệ thống hỗ trợ
- Đau đầu và liệt nửa người: Theo dõi triệu chứng thần kinh và điều trị triệu chứng
- Phối hợp đa chuyên khoa: Hợp tác giữa nhãn khoa, thần kinh nhi khoa, da liễu, chuyên gia động kinh và đội can thiệp sớm
6. Sinh lý bệnh và cơ chế khởi phát chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế khởi phát chi tiết”Bản chất là u mạch máu dạng hamartoma
Phần tiêu đề “Bản chất là u mạch máu dạng hamartoma”U máu mạch mạc lan tỏa được phân loại về mặt phôi thai học là một u mạch dạng hamartoma. Hamartoma là một tổn thương dạng u lành tính do sự tăng sinh bất thường của các thành phần mô vốn có tại vị trí đó, và khác với u thật (neoplasm). Trong bệnh này, các yếu tố mạch máu trưởng thành tăng sinh quá mức trong hắc mạc, thay thế cấu trúc mao mạch hắc mạc bình thường và các mạch vừa và lớn.
Đột biến gen GNAQ và cơ chế phân tử
Phần tiêu đề “Đột biến gen GNAQ và cơ chế phân tử”Là cơ sở phân tử của hội chứng Sturge-Weber, đột biến thể khảm soma ở gen GNAQ (c.548G>A, p.Arg183Gln) đã được xác định trong nhiều trường hợp.
- Chức năng của GNAQ (Gqα): Tiểu đơn vị Gα tham gia vào tín hiệu hạ nguồn của thụ thể kết hợp protein G (GPCR)
- Ảnh hưởng của đột biến: Đột biến Arg183Gln làm giảm hoạt tính GTPase, khiến GNAQ duy trì ở trạng thái hoạt động liên tục
- Tín hiệu hạ nguồn: Hoạt hóa PLC-β qua Gq → sản xuất IP3/DAG → hoạt hóa PKC → hoạt hóa liên tục dòng thác MAPK (MEK/ERK)
- Ảnh hưởng đến sự hình thành mạch: Sản xuất quá mức các yếu tố tạo mạch như VEGF được cho là thúc đẩy sự hình thành mạch máu bất thường
- Ý nghĩa của đột biến thể khảm soma: Vì đột biến chỉ xảy ra ở một số tế bào trong giai đoạn đầu phát triển phôi, kiểu biểu hiện khác nhau giữa các cá thể, dẫn đến sự đa dạng về triệu chứng
Cơ chế chi tiết của bệnh tăng nhãn áp
Phần tiêu đề “Cơ chế chi tiết của bệnh tăng nhãn áp”Trong hội chứng Sturge-Weber, ít nhất hai cơ chế được cho là gây ra bệnh tăng nhãn áp.
Cơ chế 1: Tăng áp lực tĩnh mạch thượng củng mạc U máu dưới thượng củng mạc (dưới bao Tenon) làm tăng áp lực tĩnh mạch thượng củng mạc, cản trở dòng chảy thủy dịch từ ống Schlemm và bè củng mạc. Khi áp lực tĩnh mạch thượng củng mạc vượt quá giá trị bình thường (khoảng 10 mmHg), nhãn áp tăng thêm tương ứng. Cơ chế này thường gặp trong tăng nhãn áp mắc phải xuất hiện sau thời thơ ấu.
Cơ chế 2: Loạn sản góc tiền phòng Sự bất thường trong phát triển góc tiền phòng (loạn sản góc) dẫn đến sự phát triển không hoàn chỉnh của bè củng mạc, khiến đường dẫn lưu thủy dịch không có chức năng về mặt giải phẫu. Cơ chế này thường liên quan đến tăng nhãn áp bẩm sinh xuất hiện ở trẻ sơ sinh.
Cơ chế bong võng mạc dạng thanh dịch
Phần tiêu đề “Cơ chế bong võng mạc dạng thanh dịch”Tăng tính thấm mạch máu trong u máu mạch mạc lan tỏa dẫn đến thoát các thành phần trong lòng mạch ra ngoài mạch, và tích tụ dịch trong khoang dưới võng mạc. Điều này gây ra bong võng mạc dạng thanh dịch, là nguyên nhân chính gây giảm thị lực và khiếm khuyết thị trường. Liệu pháp quang động (PDT) hoặc xạ trị làm giảm các mạch máu khối u, từ đó giảm tiết dịch và võng mạc tái áp.
Sinh lý bệnh ngoài mắt
Phần tiêu đề “Sinh lý bệnh ngoài mắt”- U mạch màng não: U mạch ở vỏ não gây thiếu máu cục bộ và vôi hóa, dẫn đến động kinh, chậm phát triển tâm thần và liệt nửa người.
- Vết bớt màu rượu vang ở mặt: Xuất hiện từ khi sinh ra dưới dạng giãn mao mạch ở da.
- Vôi hóa: Vôi hóa hình “đường ray xe lửa” ở vỏ não dưới u mạch màng não là đặc điểm hình ảnh của hội chứng Sturge-Weber.
7. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai”Liệu pháp nhắm mục tiêu phân tử nhắm vào hạ nguồn GNAQ
Phần tiêu đề “Liệu pháp nhắm mục tiêu phân tử nhắm vào hạ nguồn GNAQ”Tầng MAPK (con đường MEK/ERK) được kích hoạt liên tục do đột biến GNAQ đã được nghiên cứu rộng rãi như một mục tiêu điều trị trong nghiên cứu u hắc tố màng bồ đào. Vì cùng một bất thường phân tử tồn tại trong hội chứng Sturge-Weber/u mạch màng mạch lan tỏa, việc ứng dụng các chất ức chế MEK (trametinib, binimetinib, v.v.) và chất ức chế trực tiếp GNAQ (YM-254890, v.v.) đang được xem xét ở cấp độ nghiên cứu cơ bản.
Trên thực tế, liệu pháp nhắm mục tiêu phân tử cho toàn bộ hội chứng Sturge-Weber với chất ức chế mTOR (sirolimus) và các liệu pháp nhắm vào con đường PI3K-AKT-mTOR đã được thực hiện thử nghiệm, với các báo cáo cải thiện triệu chứng ở một số bệnh nhân. Tuy nhiên, các nghiên cứu quy mô lớn đánh giá trực tiếp hiệu quả trên u mạch màng mạch lan tỏa hiện còn hạn chế.
Tối ưu hóa điều trị PDT
Phần tiêu đề “Tối ưu hóa điều trị PDT”PDT đã được chứng minh là có hiệu quả đối với bong võng mạc thanh dịch do u mạch màng mạch lan tỏa trong một số báo cáo ca bệnh, nhưng quy trình (vùng chiếu xạ, năng lượng, số lần điều trị) cho các tổn thương lan tỏa rộng chưa được tiêu chuẩn hóa. So với u mạch màng mạch khu trú, diện tích chiếu xạ lớn hơn ở loại lan tỏa, gây ra những thách thức kỹ thuật. Việc thiết lập các quy trình thông qua các nghiên cứu tiến cứu đa trung tâm trong tương lai được kỳ vọng.
Những phát triển mới trong quản lý bệnh tăng nhãn áp
Phần tiêu đề “Những phát triển mới trong quản lý bệnh tăng nhãn áp”Phẫu thuật lọc thông thường cho bệnh tăng nhãn áp do tăng áp lực tĩnh mạch thượng củng mạc có nguy cơ tràn dịch màng mạch và tăng nhãn áp ác tính trong tình trạng tăng áp lực tĩnh mạch thượng củng mạc. Nghiên cứu đang được tiến hành về hiệu quả của phẫu thuật shunt ống (van Ahmed, ống Baerveldt). Khả năng ứng dụng của phẫu thuật tạo hình bè củng mạc chọn lọc bằng laser (SLT) cũng đang được nghiên cứu.
Triển vọng chẩn đoán di truyền GNAQ
Phần tiêu đề “Triển vọng chẩn đoán di truyền GNAQ”Việc phát hiện đột biến GNAQ trong sinh thiết da và mẫu máu đang được áp dụng để chẩn đoán xác định hội chứng Sturge-Weber. Trong tương lai, chẩn đoán sớm thông qua sinh thiết lỏng (ctDNA) và cải thiện tỷ lệ phát hiện đột biến được kỳ vọng sẽ cho phép chẩn đoán chính xác hơn.
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”- Shirley MD, Tang H, Gallione CJ, et al. Sturge-Weber syndrome and port-wine stains caused by somatic mutation in GNAQ. N Engl J Med. 2013;368(21):1971-1979.
- Baselga E, Torrelo A, Mediero IG, et al. Sturge-Weber syndrome: report of 3 cases. Pediatr Dermatol. 2019;36(6):932-934.
- Bhatt A, Bhatt N. Sturge-Weber syndrome: a rare neurocutaneous disorder. J Pediatr Neurosci. 2021;16(1):1-6.
- Zreik O, Elabassy HM, Bakhurji E, Al-Johani SM. Sturge-Weber syndrome: an updated review. Clin Ophthalmol. 2023;17:2369-2381.
- Nassiri N, Rootman DB, Rootman J, Goldberg RA. Orbital and adnexal lymphangiomas: a review of management. Surv Ophthalmol. 2015;60(3):245-257.
