
弥漫性脉络膜血管瘤
1. 什么是弥漫性脉络膜血管瘤?
Section titled “1. 什么是弥漫性脉络膜血管瘤?”脉络膜血管瘤分为局限型(孤立型)和弥漫型两种。局限型边界清晰,散发发生;而弥漫型肿瘤范围广泛,边界常不清晰。弥漫性脉络膜血管瘤几乎总是与Sturge-Weber综合征(脑颜面血管瘤病)相关。
Sturge-Weber综合征是母斑病(神经皮肤综合征)之一,由胚胎期神经嵴细胞的异位增殖引起。其特征是面部、眼和脑软膜形成血管瘤。
Sturge-Weber综合征的发生率约为2万至5万人中1例。无遗传性,主要由GNAQ基因的体细胞嵌合突变散发引起。为出生即存在的先天性疾病,在婴幼儿期被发现。面部三叉神经第1-2支支配区域有皮肤血管瘤(葡萄酒色斑)的患者,其同侧眼底发生。关于性别和种族差异的明确数据缺乏,但作为散发疾病,可发生于所有种族。
与局限型脉络膜血管瘤的比较
Section titled “与局限型脉络膜血管瘤的比较”| 特征 | 弥漫性脉络膜血管瘤 | 局限型(孤立型)脉络膜血管瘤 |
|---|---|---|
| 合并综合征 | 必发Sturge-Weber综合征 | 无全身疾病(散发) |
| 眼底分布 | 广泛,边界不清 | 局限,边界相对清晰 |
| 色调 | 番茄酱样眼底 | 橙色隆起性病变 |
| 合并青光眼 | 半数以上 | 罕见 |
| 发病时期 | 先天性/婴幼儿期 | 多见于成人期 |
弥漫性脉络膜血管瘤几乎总是伴随Sturge-Weber综合征(脑颜面血管瘤病)发生。Sturge-Weber综合征表现为面部葡萄酒色斑、脑软膜血管瘤和眼部症状(弥漫性脉络膜血管瘤、青光眼)三联征。发病率为2~5万人中1人,无遗传性。血管瘤发生在与面部葡萄酒色斑同侧的眼底。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”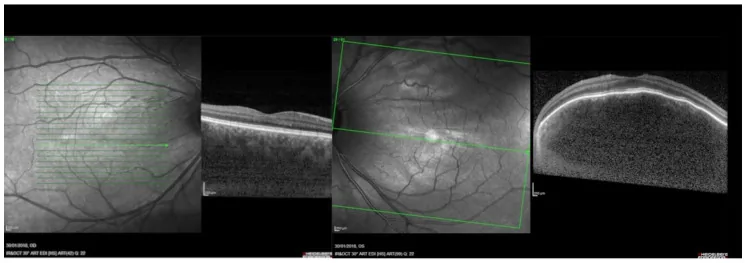
弥漫性脉络膜血管瘤最具特征的眼底表现是整个眼底广泛呈现橙红色的“番茄酱眼底”。肿瘤广泛占据脉络膜,边界不清。在普通眼底照片中,与正常眼底相比,可观察到明显的红色差异。
主要眼底及眼科表现如下所示。
- 弥漫性脉络膜增厚:从后极部到周边部脉络膜广泛增厚。
- 边界不清:与局限性血管瘤不同,肿瘤边缘不明确。
- 浆液性视网膜脱离:视力下降的主要原因。表现为视野缺损和视物变形。
- 远视化:脉络膜隆起导致眼轴方向屈光改变。
- 橙色隆起性病变:在后极部表现为橙色隆起。
荧光眼底造影及影像学表现
Section titled “荧光眼底造影及影像学表现”各种影像学检查的特征性表现如下所示。
- FA(荧光素眼底造影):造影早期可见肿瘤内网状强荧光,造影晚期荧光素渗漏增加(弥漫性模式)。
- ICGA(吲哚青绿血管造影):比FA能更好地显示脉络膜血管,可清晰识别肿瘤内血管结构。
- OCT:观察到后极部脉络膜广泛局限性隆起。对评估浆液性视网膜脱离也有用。
- 超声检查:表现为实性隆起性病变。B超可确认脉络膜广泛增厚。
- CT:与超声类似,表现为实性病变。
青光眼合并症
Section titled “青光眼合并症”在Sturge-Weber综合征中,超过半数的病例合并青光眼。根据发病时间,婴儿期发病(先天性青光眼型)和儿童期发病(后天型)各约占一半。
- 婴儿期发病型:表现为先天性青光眼的特征,如角膜直径扩大、牛眼(角膜扩大)和Haab纹。通常需要手术治疗。
- 儿童期发病型:眼压可能暂时稳定在正常范围,但在随访过程中可能出现眼压升高。
- 上巩膜血管瘤:部分病例在患侧上巩膜合并血管瘤。
Sturge-Weber综合征半数以上合并青光眼。婴儿期发病和儿童期发病各占一半,随访过程中可能后期出现眼压升高。如果管理不当,青光眼会导致视野缺损和视力下降,因此长期定期测量眼压和眼底检查至关重要。特别是婴儿期的牛眼和角膜混浊需要紧急干预。
3. 原因和风险因素
Section titled “3. 原因和风险因素”Sturge-Weber综合征和弥漫性脉络膜血管瘤的发生是由于胚胎期神经嵴细胞的异位增殖所致。形成脉络膜错构瘤,正常脉络膜结构被广泛替换为血管组织。
在基因水平上,许多病例检测到GNAQ基因(鸟嘌呤核苷酸结合蛋白Gqα)的突变(c.548G>A, p.Arg183Gln)。该突变作为体细胞嵌合突变发生,因此不具有遗传性,原则上不会从父母传给子女。GNAQ突变被认为会降低GTP酶活性并持续激活血管生成信号。
主要风险因素和特征
Section titled “主要风险因素和特征”- GNAQ体细胞嵌合突变:作为致病突变最重要。不是生殖细胞系突变,无遗传性。
- 先天性疾病:出生时即存在,主要由于胚胎期的偶然突变而非遗传背景。
- 环境因素:没有确定的环境风险因素。
- 家族史:原则上不遗传,因此通常没有家族聚集性。
青光眼的发病机制
Section titled “青光眼的发病机制”Sturge-Weber综合征中青光眼的发生主要涉及两种机制。
- 上巩膜静脉压升高:上巩膜的血管瘤使静脉压升高,导致房水流出阻力增加。这是儿童期后青光眼常见的机制。
- 房角发育异常:前房角发育异常导致房水流出受阻。这常与婴儿期发病的青光眼有关。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”面部葡萄酒色斑(三叉神经支配区域的皮肤血管瘤)与同侧眼底改变的组合强烈支持弥漫性脉络膜血管瘤的诊断。眼科诊断采用以下检查。
眼底检查与影像学:
全身检查:
需要与弥漫性脉络膜血管瘤鉴别的疾病如下所示。
| 鉴别疾病 | 主要区别 |
|---|---|
| 局限性脉络膜血管瘤 | 边界清晰、局灶性、无全身综合征 |
| 脉络膜恶性黑色素瘤(弥漫型) | 恶性特征、色素变化、转移风险 |
| 后葡萄膜炎 | 炎症表现、玻璃体混浊 |
| 正常眼底色调变化 | 无Sturge-Weber综合征的全身表现 |
诊断时的注意事项
Section titled “诊断时的注意事项”如果眼底感觉“有点红”,特别是伴有葡萄酒色斑的婴幼儿,应积极怀疑本病。婴幼儿检查时可能需要全身麻醉,因此与麻醉科、儿科的协作非常重要。
5. 标准治疗方法
Section titled “5. 标准治疗方法”治疗方针概述
Section titled “治疗方针概述”弥漫性脉络膜血管瘤的治疗根据症状有无和并发症类型分阶段进行。通常不进行脉络膜血管瘤本身的手术切除。主要治疗对象是浆液性视网膜脱离(视力下降的主要原因)和青光眼。
1. 观察随访
Section titled “1. 观察随访”无症状且视力、眼压无问题时,继续以下定期观察:
2. 浆液性视网膜脱离和视功能下降的治疗
Section titled “2. 浆液性视网膜脱离和视功能下降的治疗”如果出现视力下降或浆液性视网膜脱离,应进行积极治疗。
- 静脉注射维替泊芬(光敏剂)后,用689nm波长激光照射
- 已有报道PDT对脉络膜血管瘤有效
- 不在医保范围内(针对弥漫性脉络膜血管瘤)
- 有望消退浆液性视网膜脱离并改善视力
- 对局限性脉络膜血管瘤的疗效已确立,但对弥漫性类型的应用因照射范围广而存在技术限制
低剂量放射治疗:
- 进行约20Gy的低剂量照射
- 可能有效。有望消退视网膜脱离并改善视力
- 常采用外照射(远距治疗)
通常不进行手术切除。弥漫性脉络膜血管瘤广泛累及整个脉络膜,手术切除在技术和功能上都很困难。对于导致视力下降的浆液性视网膜脱离,可采用PDT或低剂量放射治疗(约20Gy),通常有效。对于青光眼,通过滴眼液或手术控制眼压。
3. 青光眼治疗
Section titled “3. 青光眼治疗”超过半数的病例合并青光眼,因此其管理是重要的治疗课题。
药物治疗(滴眼液):
- 前列腺素相关药物(抑制房水生成、促进流出)
- β受体阻滞剂(抑制房水生成)
- 碳酸酐酶抑制剂(局部或口服)
- 但上巩膜静脉压升高引起的青光眼,滴眼液效果可能有限
手术治疗:
4. 全身管理
Section titled “4. 全身管理”- 癫痫管理:抗癫痫药物控制发作(小儿神经科)
- 精神发育迟滞的应对:早期干预和支持体系的建立
- 头痛和偏瘫:神经症状的观察和对症治疗
- 多科协作:眼科、小儿神经科、皮肤科、癫痫专科医生和康复团队的协作
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”作为血管错构瘤的本质
Section titled “作为血管错构瘤的本质”弥漫性脉络膜血管瘤在胚胎学上被归类为血管错构瘤。错构瘤是一种良性肿瘤样病变,由该部位正常存在的组织成分异常增生所致,与真正的肿瘤不同。本病中,成熟的血管成分在脉络膜内过度增生,取代了正常的脉络膜毛细血管板及中、大血管结构。
GNAQ基因突变与分子机制
Section titled “GNAQ基因突变与分子机制”作为Sturge-Weber综合征的分子基础,许多病例中已鉴定出GNAQ基因的体细胞嵌合突变(c.548G>A, p.Arg183Gln)。
- GNAQ(Gqα)的功能:参与G蛋白偶联受体(GPCR)下游信号的Gα亚基
- 突变的影响:Arg183Gln突变降低GTP酶活性,使GNAQ维持持续激活状态
- 下游信号:Gq介导的PLC-β激活→IP3/DAG产生→PKC激活→MAPK级联(MEK/ERK)的持续激活
- 对血管形成的影响:促进VEGF等血管生成因子的过度产生,导致异常血管形成
- 体细胞嵌合突变的意义:由于突变仅发生在胚胎早期部分细胞中,表达模式因人而异,导致症状多样性
青光眼的详细发病机制
Section titled “青光眼的详细发病机制”Sturge-Weber综合征中青光眼的发生至少有两种机制被提出。
机制1:上巩膜静脉压升高 上巩膜(Tenon囊下)的血管瘤使上巩膜静脉压升高,阻碍房水通过Schlemm管和小梁网流出。当上巩膜静脉压超过正常值(约10 mmHg)时,眼压会相应升高。此机制多见于儿童期后发生的获得性青光眼。
机制2:房角发育异常 前房角发育异常(房角发育不良)导致小梁网发育不完全,房水流出道解剖学上功能丧失。此机制常与婴儿期发病(先天性青光眼)相关。
浆液性视网膜脱离的发病机制
Section titled “浆液性视网膜脱离的发病机制”弥漫性脉络膜血管瘤的血管通透性增加,导致血管内成分渗出,液体在视网膜下腔积聚。这引起浆液性视网膜脱离,是视力下降和视野缺损的主要原因。PDT或放射治疗可减少肿瘤血管,减少渗出,使视网膜复位。
眼部以外的病理生理学
Section titled “眼部以外的病理生理学”- 软脑膜血管瘤:大脑皮层的血管瘤导致局部缺血和钙化,引起癫痫、精神发育迟滞和偏瘫。
- 面部葡萄酒色斑:出生后即可见,为皮肤毛细血管扩张。
- 钙化:软脑膜血管瘤下方的大脑皮层出现“铁轨样”钙化,是Sturge-Weber综合征的影像学特征。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”靶向GNAQ下游的分子靶向治疗
Section titled “靶向GNAQ下游的分子靶向治疗”GNAQ突变导致MAPK级联(MEK/ERK通路)持续激活,在葡萄膜黑色素瘤研究中被广泛作为治疗靶点。由于Sturge-Weber综合征/弥漫性脉络膜血管瘤也存在相同的分子异常,MEK抑制剂(曲美替尼、比美替尼等)和GNAQ直接抑制剂(YM-254890等)的应用正在基础研究层面进行探讨。
实际上,作为针对Sturge-Weber综合征整体的分子靶向治疗,mTOR抑制剂(西罗莫司)和靶向PI3K-AKT-mTOR通路的治疗已进行试验性应用,部分患者报告症状改善。然而,目前直接评估对弥漫性脉络膜血管瘤本身疗效的大规模研究仍有限。
PDT治疗的优化
Section titled “PDT治疗的优化”多项病例报告显示PDT对弥漫性脉络膜血管瘤的浆液性视网膜脱离有效,但针对弥漫性广泛病变的方案(照射野、能量、治疗次数)尚未标准化。与局限性脉络膜血管瘤相比,弥漫性病变照射面积大,存在技术挑战。期待未来通过多中心前瞻性研究加以确立。
青光眼管理的新进展
Section titled “青光眼管理的新进展”对于由巩膜上静脉压升高引起的青光眼,传统滤过手术在高巩膜上静脉压状态下存在脉络膜渗出和恶性青光眼的风险。针对此,关于引流阀植入术(Ahmed阀、Baerveldt管)有效性的研究正在推进。此外,选择性激光小梁成形术(SLT)的应用可能性也在探讨中。
GNAQ基因诊断的前景
Section titled “GNAQ基因诊断的前景”通过皮肤活检或血液样本检测GNAQ突变正被应用于Sturge-Weber综合征的确诊。未来,通过液体活检(ctDNA)进行早期诊断以及提高突变检出率,有望实现更可靠的诊断。
8. 参考文献
Section titled “8. 参考文献”- Shirley MD, Tang H, Gallione CJ, et al. Sturge-Weber syndrome and port-wine stains caused by somatic mutation in GNAQ. N Engl J Med. 2013;368(21):1971-1979.
- Baselga E, Torrelo A, Mediero IG, et al. Sturge-Weber syndrome: report of 3 cases. Pediatr Dermatol. 2019;36(6):932-934.
- Bhatt A, Bhatt N. Sturge-Weber syndrome: a rare neurocutaneous disorder. J Pediatr Neurosci. 2021;16(1):1-6.
- Zreik O, Elabassy HM, Bakhurji E, Al-Johani SM. Sturge-Weber syndrome: an updated review. Clin Ophthalmol. 2023;17:2369-2381.
- Nassiri N, Rootman DB, Rootman J, Goldberg RA. Orbital and adnexal lymphangiomas: a review of management. Surv Ophthalmol. 2015;60(3):245-257.
