
転移性脈絡膜腫瘍
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 転移性脈絡膜腫瘍とは
Section titled “1. 転移性脈絡膜腫瘍とは”全身の諸臓器に発生した悪性腫瘍が眼内に転移することがある。転移部位の多くはぶどう膜組織であり、特に脈絡膜が最も好発する。虹彩や毛様体への転移はまれである。
脈絡膜は眼球内で最も血流量の多い組織であり、血行性に運ばれた腫瘍細胞が捕捉されやすい解剖学的背景がある。転移巣は後極部に好発し、単発または多発性に生じる。約1/4の症例では両眼への転移がみられる。
原発巣の内訳には性差がある。男性では肺癌からの転移が最多であり、女性では乳癌からの転移が最多である。その他、腎癌・消化器癌・前立腺癌からの転移も報告されている。乳癌では原発巣の治療後、長期間の経過を経てからぶどう膜転移をきたすことがある。
原発巣別の頻度(性差)
Section titled “原発巣別の頻度(性差)”| 性別 | 最多原発巣 | その他の原発巣 |
|---|---|---|
| 男性 | 肺癌 | 腎癌、消化器癌、前立腺癌 |
| 女性 | 乳癌 | 肺癌、腎癌、消化器癌 |
3大脈絡膜腫瘍との鑑別
Section titled “3大脈絡膜腫瘍との鑑別”転移性脈絡膜腫瘍は、脈絡膜に発生する主要な3腫瘍(悪性黒色腫・血管腫・転移性腫瘍)の中で独特の外観を示す。
| 悪性黒色腫 | 血管腫 | 転移性腫瘍 | |
|---|---|---|---|
| 色調 | 黒・灰・褐色 | 橙赤色 | 黄白色 |
| 形 | 丈が高い | 紡錘形 | 板状 |
| 網膜剥離 | なし〜中等度 | なし〜軽度 | 著明 |
| 成長 | 比較的緩徐 | なし | 速い |
男性では肺癌、女性では乳癌からの転移が最も多い。その他、腎癌・消化器癌・前立腺癌からの転移も報告されている。約1/4の症例で両眼に転移がみられる。乳癌は原発巣治療後、長期間が経過してから眼内転移が発見されることがある。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”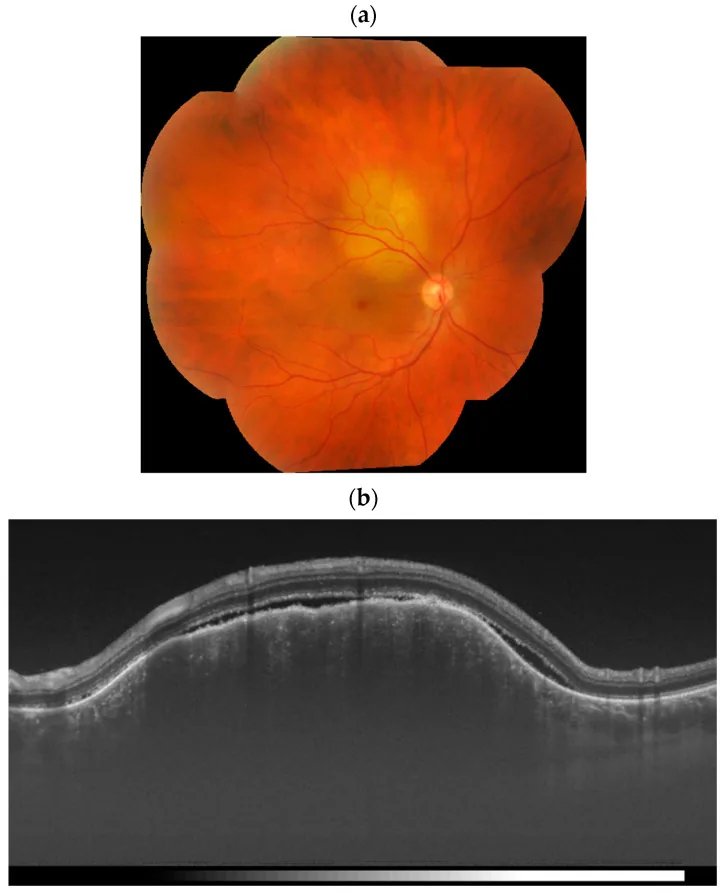
脈絡膜転移では、腫瘍に伴う漿液性網膜剥離によって以下の症状が生じる。
- 視野欠損:網膜剥離の範囲に応じた視野の欠け。
- 視力低下:黄斑部に及ぶ場合、著明に低下する。
- 変視:物がゆがんで見える。網膜変位に伴う。
虹彩転移の場合は異なる症状を呈する。
- 霧視・視力低下:腫瘍からの出血が原因となる。
- 前房混濁:虹彩腫瘍由来の炎症細胞が前房に流出する。
臨床所見(脈絡膜転移)
Section titled “臨床所見(脈絡膜転移)”眼底検査では、比較的扁平で境界の明瞭な黄白色病変として発見される。進行すると隆起性病変となり、他の脈絡膜腫瘍との鑑別が困難となる場合がある。病巣の直上または周囲には著明な漿液性網膜剥離を伴う。
板状の形態をとる理由は、脈絡毛細血管板で腫瘍細胞が捕捉され、血管に沿って横方向に成長するためである。これに伴い色素上皮(RPE)細胞も障害を受け、滲出性(漿液性)網膜剥離が生じる。
蛍光眼底造影(FA)所見
Section titled “蛍光眼底造影(FA)所見”- 早期〜中期:腫瘍内の顆粒状の過蛍光。
- 後期:びまん性の不規則な過蛍光へ移行。
- 腫瘍周囲:帯状の低蛍光の縁取りがみられることがある。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”原発巣で発生した腫瘍細胞が血行性に全身に播種し、眼内へ到達する。眼球内では脈絡膜の血流が最も豊富であるため、腫瘍細胞が捕捉されやすく、転移好発部位となっている。
腫瘍細胞は脈絡毛細血管板の毛細血管網に捕捉された後、局所で増殖する。その過程でRPEが障害を受け、滲出性網膜剥離が引き起こされる。
主なリスク要因
Section titled “主なリスク要因”- 悪性腫瘍の既往:特に肺癌・乳癌・腎癌・消化器癌・前立腺癌の既往者は注意を要する。
- 進行した全身性悪性腫瘍:遠隔転移の一環として眼内転移が生じる。
- 乳癌治療後の長期経過:治療後数年〜十数年経過してから眼転移が出現する場合がある。
4. 診断と検査方法
Section titled “4. 診断と検査方法”診断のポイント
Section titled “診断のポイント”悪性腫瘍の既往・治療歴を確認することが診断の決め手となる。特徴的な眼底所見(黄白色の扁平病変+著明な漿液性網膜剥離)と悪性腫瘍の病歴が組み合わされば、転移性脈絡膜腫瘍の診断はほぼ確実となる。
肺癌では、眼底の転移巣が原発巣よりも先に発見されることがある。視力低下を契機に眼科を受診し、精査の結果として全身の悪性腫瘍が判明する場合もある。
眼底検査:黄白色の扁平〜板状病変と著明な漿液性網膜剥離の確認。細隙灯顕微鏡検査も実施する。
超音波断層検査(Bモード):平板状の眼球壁肥厚と漿液性網膜剥離を確認する。腫瘍の高さは一般に低く、悪性黒色腫と比べて扁平な形態を呈する。
蛍光眼底造影(FA):顆粒状過蛍光→びまん性過蛍光のパターンと腫瘍周囲の低蛍光帯で診断を支持する。
OCT・SS-OCTA:腫瘍の内部構造や網膜剥離の評価に有用である。swept-source OCT angiography(SS-OCTA)では、腫瘍内のhairpin loop状の異常血管が描出されることが報告されており、診断画像情報の向上に寄与する1)。
原発巣不明時の全身検索:
- FDG-PET:全身の悪性腫瘍を網羅的に探索する。
- 血清腫瘍マーカー(CEA・臓器特異的マーカー):スクリーニングとして施行する。
- 画像検査(胸部CT、腹部エコー等):主要原発巣の検索を行う。
| 疾患 | 鑑別のポイント |
|---|---|
| 脈絡膜悪性黒色腫 | 黒〜褐色で丈が高い。漿液性網膜剥離は中等度 |
| 脈絡膜血管腫 | 橙赤色で紡錘形。成長はない〜緩徐 |
| 脈絡膜骨腫 | 骨様の高輝度。超音波でacoustic shadow |
肺癌では眼底の転移巣が原発巣よりも先に発見されることがある。視力低下を主訴に眼科を受診した結果、眼底に転移性病変が発見され、そこから全身精査によって肺癌が判明するケースがある。視力低下・視野異常の原因として転移性脈絡膜腫瘍を念頭に置いた鑑別が重要である。
5. 標準的な治療法
Section titled “5. 標準的な治療法”治療方針の決定
Section titled “治療方針の決定”ぶどう膜への転移が明らかになった時点で、多くの場合、生命予後は厳しい状況にある。すべての症例に治療の適応があるとは限らず、全身状態・生命予後の評価が最初のステップとなる。治療方針は原発巣の担当科と連携して決定する。
原発巣に対する治療(化学療法・分子標的薬・免疫療法)の効果が期待できる場合は、全身治療を優先する。全身治療によって眼内転移巣の縮小が得られることもある。近年は分子標的薬や免疫チェックポイント阻害薬の導入により、長期生存例が散見されるようになってきた。
眼局所放射線治療
Section titled “眼局所放射線治療”眼部への局所放射線照射は、原発巣の放射線感受性にかかわらず一定の効果が期待できる。標準的な照射線量は眼部に40〜50 Gyである。放射線治療によって漿液性網膜剥離の消退と転移巣の縮小が得られることが多く、視力改善が期待できる。
余命があれば放射線治療を行うことが基本方針であり、全身薬物治療がすぐに行える場合はそちらを先行してもよい。
抗VEGF療法
Section titled “抗VEGF療法”抗VEGF薬(アフリベルセプト硝子体注射など)による腫瘍制御の症例報告がある。38歳女性の乳癌からの視神経転移症例において、アフリベルセプト硝子体注射による治療で腫瘍の制御が得られ、視力が20/50から20/25へ改善したことが報告されている1)。ただし、抗VEGF療法の眼転移への系統的なエビデンスは現時点では限られており、症例に応じた検討が必要である。
放射線照射(眼部へ40〜50 Gy)により漿液性網膜剥離の消退と転移巣の縮小が得られることが多く、視力改善が期待できる。全身化学療法や分子標的薬による治療でも眼転移の縮小が報告されている。ただし治療効果は個人差があり、全身状態や病勢の進行度によっても異なる。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”血行性転移と脈絡膜への捕捉
Section titled “血行性転移と脈絡膜への捕捉”原発巣の腫瘍細胞は血行性に全身へ播種する。眼球内では脈絡膜が最も血流量が豊富な組織であり、毛細血管床(脈絡毛細血管板)の構造が腫瘍細胞を捕捉しやすい環境を形成している。
脈絡毛細血管板の毛細血管は径が大きく、腫瘍細胞がここで捕捉されやすい。捕捉後、腫瘍細胞は血管に沿って横方向に増殖するため、病変は板状の形態をとる。これが転移性脈絡膜腫瘍の形態学的特徴である。
RPE障害と滲出性網膜剥離
Section titled “RPE障害と滲出性網膜剥離”腫瘍細胞の増殖に伴い、上方に位置する色素上皮(RPE)細胞が障害される。RPEはブルッフ膜を隔てて脈絡毛細血管板と接しており、腫瘍による機械的圧迫や代謝障害がRPE機能を損なう。
RPE機能の障害により、脈絡膜からの液体が網膜下腔に滲出し、滲出性(漿液性)網膜剥離が形成される。この網膜剥離が視野欠損・視力低下・変視の主な原因となる。転移性脈絡膜腫瘍では漿液性網膜剥離が著明に生じることが特徴的であり、他の脈絡膜腫瘍との鑑別点となる。
転移先の分布
Section titled “転移先の分布”眼内転移の中では脈絡膜転移が最多であり、後極部に好発する。虹彩や毛様体への転移はまれである。転移巣は単発のほか、同一眼内に複数の病巣がみられることもある。約1/4の症例では両眼性に転移が生じる。
7. 最新の研究と今後の展望(研究段階の報告)
Section titled “7. 最新の研究と今後の展望(研究段階の報告)”SS-OCTAによる画像診断の進歩
Section titled “SS-OCTAによる画像診断の進歩”swept-source OCT angiography(SS-OCTA)は、転移性脈絡膜腫瘍の診断画像評価において新たな知見を提供している。腫瘍内のhairpin loop状の異常血管構造を描出できることが報告されており、非侵襲的な腫瘍血管構造の評価に有用である1)。この手法は従来の蛍光眼底造影を補完し、腫瘍内血管の詳細把握に貢献する可能性がある。
分子標的薬・免疫療法の眼転移への効果
Section titled “分子標的薬・免疫療法の眼転移への効果”肺癌に対するEGFR阻害薬・ALK阻害薬・PD-1/PD-L1阻害薬の普及により、全身治療の奏効に伴う眼転移の制御が報告されるようになってきた。乳癌では抗HER2療法の発展が、長期生存例の増加に寄与している可能性がある。
眼局所への抗VEGF療法(アフリベルセプト等)は転移性脈絡膜腫瘍に対する症例報告レベルの知見があるが1)、系統的なランダム化比較試験によるエビデンスは現時点では存在しない。個々の症例の全身状態・腫瘍の性質を考慮した適応判断が必要である。
画像診断の個別化と治療モニタリング
Section titled “画像診断の個別化と治療モニタリング”OCT・超音波検査の進歩により、治療効果のモニタリングが精緻化している。漿液性網膜剥離の消退や腫瘍の平坦化を定量的に追跡することで、放射線治療や全身治療の効果をより精密に評価できるようになってきた。
8. 参考文献
Section titled “8. 参考文献”- Zhou N, Liang L, Wei W. Swept-source OCT angiography of presumed optic nerve metastasis from breast carcinoma. Ophthalmology. 2023;130(9):e52.
- Cennamo G, Montorio D, Carosielli M, Romano MR, Cennamo G. Multimodal Imaging in Choroidal Metastasis. Ophthalmic Res. 2021;64(3):411-416. PMID: 33142285.
- Singh A, Malik D, Singh S, Vyas VJ. Choroidal metastasis in pancreatic adenocarcinoma. J Cancer Res Ther. 2022;18(1):263-265. PMID: 35381796.
