النوع العقدي (56%)
كتلة عقدية صفراء اللون: المظهر الأصفر ناتج عن الدهون داخل الخلايا السرطانية. يحدث بشكل شائع على حافة الجفن العلوي، مع سطح غير منتظم وأوعية دموية ورمية سهلة النزف.
الفحص بقلب الجفن: من المهم قلب الجفن لفحص الجانب الملتحمي أيضًا.

سرطان الغدة الدهنية (sebaceous carcinoma, SGC) هو ورم خبيث عالي الدرجة ينشأ من الغدد الدهنية في الجفن – غدة ميبوم، وغدة زايس، والغدد الدهنية في الحديبة الدمعية. يُعتبر أحد أهم الأورام الخبيثة في الجفن. توزيع مواقع المنشأ: 92% من غدة ميبوم، 6% من غدة زايس، 2% من الحديبة الدمعية 2). يوجد حوالي 50 غدة ميبوم في الجفن العلوي وحوالي 25 في الجفن السفلي، لذلك يحدث غالبًا في الجفن العلوي. يظهر بشكل رئيسي بعد سن الخمسين، وهو أكثر شيوعًا قليلاً عند النساء، وينتشر أو يتكرر في 10-20% من الحالات. وهو مرض ذو تشخيص سيئ يمكن أن يكون مميتًا في بعض الأحيان.
يختلف وضع المرض اختلافًا كبيرًا بين الغرب وشرق آسيا. في الغرب، تشكل سرطانة الخلايا القاعدية 80-95% من أورام الجفن الخبيثة، بينما تشكل سرطانة الغدة الدهنية 1-3% فقط 1). في المقابل، تكون نسبة سرطانة الغدة الدهنية أعلى بشكل ملحوظ بين الآسيويين.
| المنطقة/المجموعة | نسبة سرطانة الغدة الدهنية |
|---|---|
| الغرب | 1-3%1) |
| الهند (536 حالة) | 53%1) |
| الصين (1,086 حالة) | 32%1) |
| اليابان (38 حالة) | 29%1) |
عند وجود ورم خبيث في الجفن لدى شخص آسيوي، فإن احتمال كونه سرطانة غدة دهنية يصل إلى 6.21 ضعفًا (المدى 3.8-10.1) مقارنة بغير الآسيويين 1). ومع ذلك، فإن معدل حدوث سرطانة الغدة الدهنية نفسه أعلى لدى البيض (2.03/مليون) منه لدى الآسيويين/سكان المحيط الهادئ (1.07/مليون). نظرًا لأن سرطانة الخلايا القاعدية أقل شيوعًا نسبيًا لدى الآسيويين، فإن نسبة سرطانة الغدة الدهنية بين الأورام الخبيثة تبدو أعلى.
يبلغ متوسط عمر ظهور المرض 58 عامًا لدى الهنود، ويتراوح بشكل عام بين 57 و72 عامًا 1). بالإضافة إلى الجفن، يمكن أن يحدث في 25% من الحالات في الرأس والرقبة والجلد الآخر والأعضاء التناسلية.
هي مرض وراثي جسمي سائد يجمع بين أورام الغدة الدهنية والأورام الخبيثة في الأعضاء الداخلية (الجهاز الهضمي، بطانة الرحم، المسالك البولية). تكمن وراءه طفرات في جينات إصلاح عدم تطابق الحمض النووي (MLH1، MSH2، MSH6)، ويصاب 24% من مرضى متلازمة موير-تور بسرطانة الغدة الدهنية. عند تشخيص سرطانة الغدة الدهنية، يُوصى بالاستفسار عن التاريخ العائلي والأعراض الهضمية.
يجب النظر في احتمالية متلازمة موير-تور. متلازمة موير-تور هي مرض وراثي يصاحبه أورام غدية دهنية وأورام خبيثة داخلية مثل سرطان القولون، ويوصى بإحالة المريض إلى أخصائي أمراض الجهاز الهضمي إذا لوحظ فقدان التعبير في الصبغ المناعي لـ MLH1 وMSH2 وMSH6. عند رؤية سرطان غدي دهني أو ورم غدي دهني، يجب أيضًا الاستفسار عن التاريخ العائلي والأعراض الهضمية.
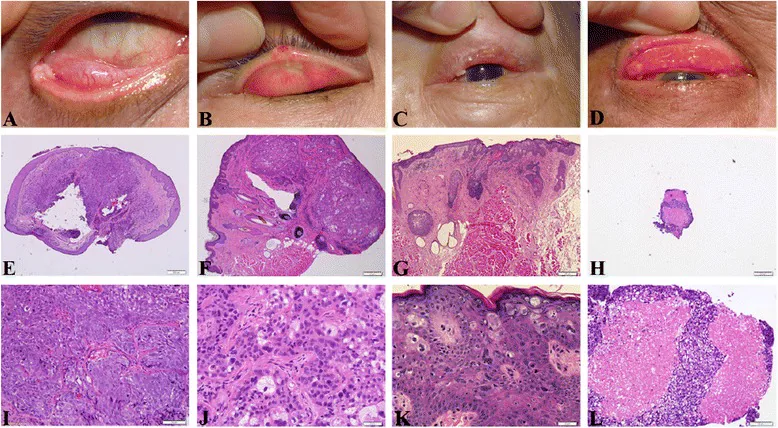
النوع العقدي (56%)
كتلة عقدية صفراء اللون: المظهر الأصفر ناتج عن الدهون داخل الخلايا السرطانية. يحدث بشكل شائع على حافة الجفن العلوي، مع سطح غير منتظم وأوعية دموية ورمية سهلة النزف.
الفحص بقلب الجفن: من المهم قلب الجفن لفحص الجانب الملتحمي أيضًا.
النوع المنتشر (7%)
تسلل داخل الظهارة دون تشكيل كتلة: نوع ينتشر بشكل رقيق من فتحات غدة ميبوم إلى جلد حافة الجفن وملتحمة الجفن. هذا النوع هو الأكثر تأخرًا في التشخيص.
تساقط الرموش: إحدى العلامات المميزة للنوع المنتشر. يجب التحقق منه دائمًا كعلامة على وجود ورم خبيث أو التهاب شديد.
موقع حدوث الورم: الجفن العلوي 59%، الجفن السفلي 29%، الزاوية الداخلية للعين 3%، الزاوية الخارجية للعين 2%1).
أهمية تساقط الرموش: إذا كان هناك ورم خبيث مثل سرطان الغدة الدهنية أو التهاب شديد على حافة الجفن، فإن الرموش تتساقط. عند ملاحظة تساقط الرموش، يجب فحص المنطقة المحيطة بدقة بحثًا عن آفات مسببة، وإذا اشتبه في وجود ورم خبيث، فيجب النظر في الخزعة أو استشارة أخصائي الأورام.
الانتشار الشبيه بمرض باجيت: نمط مميز حيث تتكاثر الخلايا السرطانية وتنتشر بشكل صفائحي داخل ظهارة الملتحمة الجفنية والكروية بعيدًا عن الورم الرئيسي. يظهر على شكل أوعية دموية ورمية تشبه الألعاب النارية وتكاثر الخلايا السرطانية التي تغطي سطح الملتحمة الجفنية بالكامل، وقد تشكل آفات متقطعة.
متلازمة المقنع العظيم: تشبه البردة، التهاب الجفن المزمن، سرطان الخلايا القاعدية، سرطان الخلايا الحرشفية، التهاب القرنية والملتحمة العلوي الحوفي، الفقاع الندبي العيني. غالبًا ما يُخلط بين الآفات العقدية والبردة، وتتكرر بعد الشق مع زيادة في الحجم. يمكن في بعض الحالات التمييز بين الانتشار الشبيه بمرض باجيت والتهاب حافة الجفن من خلال الاستجابة لمرهم المضاد الحيوي للعين.
لأنه يشبه عدة أمراض مثل البردة، التهاب الجفن، سرطان الخلايا القاعدية، مما يجعل التشخيص السريري صعبًا للغاية. غالبًا ما يُخلط بين الآفات العقدية والبردة، ويشبه النوع المنتشر مع الانتشار الشبيه بمرض باجيت التهاب حافة الجفن. في حالات البردة المتكررة التي تتطلب شقًا متكررًا، يجب دائمًا مراعاة سرطان الغدة الدهنية، ويجب إرسال محتويات الكشط للفحص المرضي.
عند وجود ورم خبيث في الجفن لدى الآسيويين، فإن احتمال أن يكون سرطان الغدة الدهنية أعلى بـ 6.21 مرة مقارنة بغير الآسيويين 1). ومع ذلك، هذا يتعلق بالنسب النسبية، فمعدل الإصابة بسرطان الغدة الدهنية (لكل مليون نسمة) أعلى لدى البيض (2.03/مليون) مقارنة بالآسيويين/سكان المحيط الهادئ (1.07/مليون). نظرًا لأن سرطان الخلايا القاعدية أقل شيوعًا لدى الآسيويين، فإن نسبة سرطان الغدة الدهنية تبدو أعلى نسبيًا.
من الأهمية بمكان أن يكون لديك درجة عالية من الشك (high index of suspicion). يجب الاشتباه في سرطان الغدة الدهنية في الحالات التالية:
حتى إذا بدت كبردة، يجب دائمًا إرسال محتويات الكشط للفحص المرضي. يمكن في بعض الأحيان التمييز بين الانتشار الشبيه بمرض باجيت والتهاب حافة الجفن من خلال الاستجابة لمرهم المضاد الحيوي للعين.
عند الاشتباه في وجود سرطان الغدة الدهنية، يتم إجراء الفحوصات التصويرية التالية لتقييم الانتشار والغزو.
يتم تصنيف الورم إلى T1 إلى T4 بناءً على حجم الورم ومدى غزو الجفن أو المحجر 2).
| تصنيف T | التعريف |
|---|---|
| T1 | أكبر قطر للورم ≤ 10 مم |
| T2 | أكبر قطر للورم > 10 إلى 20 مم |
| T3 | أكبر قطر للورم > 20 مم |
| T4 | غزو المحجر أو الجيوب الأنفية أو غيرها |
في الطبعة الثامنة مقارنة بالطبعة السابعة، تم توسيع تعريف T1 (من 5 مم أو أقل إلى 10 مم أو أقل)، وقد ثبت أن هذا يؤدي إلى انخفاض في التصنيف (downstaging) 2).
في الأنسجة، تنمو الخلايا السرطانية القاعدية في كتل، مع عدم نمطية وتعدد أشكال واضحين، وتتميز بقطرات دهنية داخل السيتوبلازم (تظهر بيضاء في صبغة H&E). إذا كان التمايز منخفضًا، قد لا تكون القطرات الدهنية بارزة، وقد يُشخص خطأً على أنه سرطان الخلايا الحرشفية. إذا نشأ الورم داخل الصفيحة الجفنية، فيجب تشخيصه على أنه سرطان غدي دهني حتى لو تم العثور على عدد قليل من القطرات الدهنية داخل السيتوبلازم.
فيما يلي الواسمات الكيميائية النسيجية المناعية القياسية الحالية.
| الواسم | الخاصية |
|---|---|
| أديبوفيلين | بروتين مرتبط بالقطرات الدهنية داخل الخلايا. حساسية عالية للتمايز الدهني وعملي 3) |
| مستقبل الأندروجين | إيجابي بشكل عام في سرطان الغدد الدهنية في الجفن |
| المستضد الظهاري الغشائي (EMA) | إيجابي |
فحص متلازمة موير-تور: التحقق من فقدان التعبير عن MLH1 وMSH2 وMSH6 باستخدام الصبغة الكيميائية النسيجية المناعية.
يُشتبه في متلازمة موير-تور عند وجود أورام دهنية (سرطان الغدة الدهنية، ورم غدي دهني، إلخ) مع أورام خبيثة داخلية (خاصة سرطان القولون). إذا تم تأكيد فقدان التعبير عن MLH1 وMSH2 وMSH6 عن طريق الصبغ المناعي في العينات النسيجية، يُوصى بالإحالة إلى أخصائي أمراض الجهاز الهضمي أو أمراض النساء لمزيد من الفحص. عند رؤية سرطان الغدة الدهنية، يجب مراعاة أنه مرض وراثي جسمي سائد وأخذ التاريخ العائلي.
الاستئصال الجراحي هو العلاج الرئيسي.
في الحالات المحدودة بالجفن، يُستأصل بهامش أمان 3 مم أو أكثر. يُفضل إجراء تقييم هامش أثناء العملية بواسطة المقاطع المجمدة.
استراتيجية إعادة البناء حسب حجم عيب الصفيحة الرصغية:
في الغرب، يُستخدم الجراحة المجهرية (Mohs) أو التقييم الكامل للهامش المحيطي والعميق (CCPDMA)، وهي طريقة يتم فيها الاستئصال مع تقييم الأنسجة على جميع الهوامش، مما يقلل من معدل الهوامش الإيجابية.
عندما يقتصر الانتشار الشبيه بمرض باجيت على الظهارة، يمكن استخدام قطرات العين المضادة للورم للحفاظ على العين. إذا تجاوزت الآفة الغشاء القاعدي واخترقت، فإن العلاج بقطرات العين يكون غير فعال.
قطرات العين ميتومايسين سي (MMC):
قطرات العين 5-فلورويوراسيل (5-FU):
يتم إجراؤه في حالات الارتشاح المداري، الآفات الكبيرة والعميقة، والانتشار الواسع في ملتحمة العين. تم الإبلاغ عن معدلات الإجراء حسب مرحلة AJCC: T1 3%، T2 3%، T3 8%، T4 63% 2).
يتم النظر فيها للأورام حول العين في مرحلة T2c أو أعلى.
سرطان الغدة الدهنية حساس للإشعاع، ويستخدم في الحالات التي يصعب فيها الاستئصال الجذري أو كعلاج مساعد بعد الجراحة.
المعيار هو الاستئصال بهامش أمان لا يقل عن 3 مم. يتم إجراء تقييم الحواف أثناء الجراحة بواسطة المقاطع المجمدة، وفي حالة الحواف الإيجابية يتم إجراء استئصال إضافي. إذا كان العيب في الصفيحة الجفنية أقل من الثلث، يمكن إعادة البناء بالخياطة البسيطة أو السديلة الموضعية، ولكن إذا تجاوز ذلك، يتم إعادة بناء الطبقتين الأمامية والخلفية بشكل منفصل. في أورام T4 أو حالات الارتشاح المداري، يتم النظر في استئصال محتويات الحجاج.
سرطان الغدة الدهنية هو ورم خبيث ينشأ من الظهارة الغدية للغدد الدهنية. وفقًا للتقارير، فإن توزيع مواقع المنشأ هو: غدة ميبوم 92%، غدة زايس 6%، والغدة الدمعية الإضافية 2% 2).
نسيجيًا، يتكون الورم من خلايا دهنية (خلايا غنية بالدهون ذات سيتوبلازم فجوي) وخلايا قاعدية غير متمايزة، وتتفاوت درجة التمايز من عالية إلى منخفضة. تسبب الدهون داخل الخلايا الورمية المظهر الأصفر العياني. في الحالات منخفضة التمايز، قد يكون من الصعب تمييزه نسيجيًا عن سرطان الخلايا الحرشفية، ولكن إذا حدث داخل الصفيحة الجفنية، فيجب تشخيصه على أنه سرطان غدة دهنية بمجرد ملاحظة قطرات دهنية داخل السيتوبلازم حتى لو كانت قليلة.
آلية الانتشار الشبيه بمرض باجيت: نمط تنتقل فيه الخلايا الخبيثة بشكل فردي وتتكاثر في الظهارة البعيدة عن الورم الرئيسي - ملتحمة الجفن، ملتحمة المقلة، والجلد. تشكل آفات قافزة، وقد توجد خلايا ورمية في مناطق تبدو خالية من المرض بالعين المجردة. لذلك، فإن فهم الانتشار بواسطة خريطة الملتحمة أمر ضروري للعلاج.
الآلية الجزيئية لمتلازمة موير-تور: مرض وراثي جسمي سائد ناتج عن طفرات في جينات إصلاح عدم التطابق في الحمض النووي (MLH1، MSH2، MSH6، PMS2). تؤدي الطفرات إلى فقدان وظيفة إصلاح أخطاء تضاعف الحمض النووي، مما يؤدي إلى تراكم الطفرات في الجينات الكابتة للورم وظهور أورام الغدد الدهنية.
العوامل المؤثرة على التشخيص: يزيد حجم الورم الذي يتجاوز 15 مم من خطر نقائل العقد الليمفاوية الموضعية. تميل حالات الانتشار الشبيه بمرض باجيت والارتشاح المداري إلى سوء التشخيص، وقد تحدث وفيات مرتبطة بالانتشار.
قام Morawala (2023) بدراسة تصنيف T في الإصدار الثامن من AJCC على 119 حالة من سرطان الغدة الدهنية، وأظهر أن تصنيف T مفيد في التنبؤ بالتشخيص 2). كانت نسبة الخطر للانتقال إلى العقد الليمفاوية للأورام T4 هي 2.38، ونسبة الخطر للانتقال البعيد 4.30، ونسبة الخطر للوفاة المرتبطة بالانتقال 6.62. كما تم تغيير تعريف T1 في الإصدار الثامن من 5 مم أو أقل في الإصدار السابع إلى 10 مم أو أقل، مما يؤدي إلى خفض التصنيف.
قام Li & Finger (2021) بمعالجة سرطان الغدة الدهنية المداري T2bN0M0 باستخدام الاستئصال + التجميد + زرع الغشاء الأمنيوسي فائق السُمك، يليه العلاج الإشعاعي عالي الجرعة (2000 cGy/5 جلسات) + العلاج الإشعاعي الخارجي بالحزمة الإلكترونية (36 Gy/20 جلسة) بإجمالي 56 Gy 5). بعد عام واحد، كانت حدة البصر 20/20، دون اعتلال الشبكية الإشعاعي أو اعتلال العصب البصري. ومع ذلك، حدث انتقال إلى العقد الليمفاوية في الرقبة.
قام Adachi (2022) بمعالجة سرطان الغدة الدهنية غير القابل للجراحة في منطقة ما قبل الأذن لدى مريض يبلغ من العمر 97 عامًا باستخدام العلاج الإشعاعي بالحزمة الإلكترونية بجرعة 60 Gy/30 جلسة + ضماد مشبع ببيروكسيد الهيدروجين 4). بعد 8 أشهر، تحقق شفاء تام بالعين المجردة. كان التأثير الجانبي الوحيد هو التهاب الجلد الإشعاعي من الدرجة الثانية. يُقترح تأثير تحسيس إشعاعي لبيروكسيد الهيدروجين، لكنه تقرير عن عدد قليل من الحالات ويتطلب مزيدًا من التحقق.
Kaliki S, Bothra N, Bejjanki KM, et al. Malignant eyelid tumors in India: a study of 536 Asian Indian patients. Ocul Oncol Pathol. 2019;5(3):210-219.
Morawala A, Mohamed A, Krishnamurthy A, Jajapuram SD, Kaliki S. Sebaceous gland carcinoma: analysis based on the 8th edition of American Joint Committee on Cancer classification. Eye (Lond). 2023;37(4):714-719.
Ramachandran V, Tumyan G, Loya A, Treat K, Vrcek I. Sebaceous carcinoma masquerading as orbital cellulitis. Cureus. 2022;14(2):e22288.
Adachi A, Oike T, Tamura M, Ota N, Ohno T. Radiotherapy with hydrogen peroxide-soaked gauze for preauricular sebaceous carcinoma. Cureus. 2022;14(7):e27464.
Li F, Stewart RD, Finger PT. Interstitial brachytherapy for orbital sebaceous carcinoma. Ophthalmic Plast Reconstr Surg. 2021;37(6):e215-e217.