Carcinoma basocelular
Localização e forma: Predomina na pálpebra inferior, tipo nodular ou ulcerativo.
Coloração: Frequentemente acompanhado de pigmentação melanínica.
Metástase: Tumor de baixo grau que não metastatiza à distância.

A biópsia do linfonodo sentinela é um procedimento para confirmar o aparecimento de células malignas nos linfonodos de drenagem e identificar potenciais micrometástases sistêmicas.
O conceito de biópsia do linfonodo sentinela desenvolveu-se gradualmente.
Todos os tumores malignos dos anexos oculares, exceto o carcinoma basocelular, têm tendência a metastatizar para linfonodos regionais. A frequência de metástase linfonodal regional por tipo de tumor é a seguinte:
Em um grande estudo indiano (536 casos), foi relatada uma distribuição tumoral muito diferente do Ocidente: carcinoma sebáceo 53%, carcinoma basocelular 24%, carcinoma espinocelular 18%. O carcinoma sebáceo apresentou taxa de recorrência de 21%, metástase linfonodal regional de 16%, metástase sistêmica de 13% e morte relacionada à metástase de 9% 2).
A positividade do linfonodo sentinela indica doença micrometastática, influencia o estadiamento AJCC TNM e afeta diretamente o prognóstico e o plano de tratamento. O status do linfonodo sentinela é considerado o fator prognóstico mais importante para sobrevida e recorrência em pacientes com melanoma cutâneo.
O carcinoma basocelular é um tumor de baixo grau que não metastatiza à distância, e a probabilidade de metástase linfática é extremamente baixa. Portanto, realizar a biópsia de linfonodo sentinela é considerado sem benefício clínico.
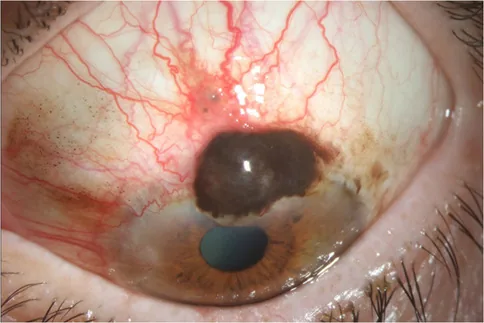
Abaixo estão os achados clínicos característicos por tipo de tumor.
Carcinoma basocelular
Localização e forma: Predomina na pálpebra inferior, tipo nodular ou ulcerativo.
Coloração: Frequentemente acompanhado de pigmentação melanínica.
Metástase: Tumor de baixo grau que não metastatiza à distância.
Carcinoma sebáceo
Localização: Predomina na pálpebra superior. Origina-se das glândulas de Meibômio, glândulas de Zeis ou glândulas sebáceas da carúncula.
Morfologia: Tumor nodular amarelado.
Características: Pode apresentar disseminação pagetoide (proliferação em lençol de células tumorais no epitélio da conjuntiva e pálpebra).
Carcinoma de Células Escamosas
Localização: Ocorre preferencialmente na superfície conjuntival.
Morfologia: Tumor vermelho plano com vasos tumorais em forma de fogos de artifício, coloração esbranquiçada devido à queratinização.
Carcinoma de Células de Merkel
Morfologia: Nódulo vermelho em forma de cúpula na pele palpebral, com vasos tumorais dilatados, superfície lisa.
Características: Alta taxa de crescimento e propensão a metástases.
Linfonodo sentinela positivo é sinal de micrometástase, frequentemente sem linfonodos clinicamente aumentados. O melanoma conjuntival é altamente agressivo e pode apresentar micrometástases no diagnóstico.
Metástase linfática de tumores dos anexos oculares: Todos os tumores malignos dos anexos oculares, exceto o carcinoma basocelular, têm tendência a metástase linfonodal.
Os fatores de risco para indicação de biópsia de linfonodo sentinela por tipo de tumor são mostrados abaixo.
| Tipo de Tumor | Critérios/Fatores de Risco para Biópsia de Linfonodo Sentinela |
|---|---|
| Melanoma conjuntival/palpebral | Espessura ≥1 mm, ou ulceração histológica presente |
| Melanoma cutâneo | Espessura ≥1 mm, ou ulceração/figuras de mitose >1/mm² ou classificação de Clark IV ou superior |
| Carcinoma de glândula sebácea | Largura ≥10 mm (T2b ou superior), tamanho >15 mm aumenta risco de metástase |
| Carcinoma de células escamosas | Largura >20 mm, recorrência local, invasão perineural |
| Carcinoma de células de Merkel | Risco de metástase presente para qualquer tamanho |
| Carcinoma basocelular | Não indicado devido à baixa probabilidade de metástase |
Quando o tamanho do tumor excede 15 mm, o risco de metástase para linfonodos regionais aumenta. O critério de indicação para SLNB é largura do tumor ≥ 10 mm (estágio T2b ou superior).
Como pré-requisito para realizar a biópsia do linfonodo sentinela, os resultados de imagem diagnóstica por ultrassom ou TC devem ser negativos. Pacientes com doença disseminada já confirmada não são candidatos à biópsia do linfonodo sentinela.
O linfonodo sentinela excisado é dividido em fatias de 1-2 mm pelo método “pão de forma”.
Os marcadores imuno-histoquímicos usados de acordo com o tipo de tumor são mostrados abaixo.
| Tipo de Tumor | Marcador Imuno-histoquímico |
|---|---|
| Melanoma | S100, HMB45, etc. |
| Carcinoma de glândula sebácea | Adipofilina, etc. |
| Carcinoma de células escamosas | Pancitoqueratina, etc. |
| Carcinoma de células de Merkel | Citoqueratina 20, etc. |
Na avaliação pré-operatória do carcinoma de glândula sebácea, é necessário confirmar a presença ou ausência de metástases por TC ou RM de cabeça e pescoço.
No documento de consenso da Academia Americana de Oftalmologia (2020), foi relatada uma taxa de falso-negativo de 4,6% por meio da revisão de 27 estudos. A taxa de falso-negativo está inversamente correlacionada com a experiência do operador e está em melhora. Uma instituição relatou taxa de falso-negativo zero nos últimos 15 anos.
As indicações para biópsia de linfonodo sentinela variam de acordo com o tipo de tumor e estágio (consulte a seção “Causas e Fatores de Risco” para detalhes).
Para disseminação pagetoide (disseminação tumoral para o epitélio conjuntival), são usados colírios antitumorais. Todos são usos off-label.
Se a positividade do linfonodo sentinela for confirmada, é realizada uma dissecção linfonodal mais ampla (dissecção linfonodal radical). Além disso, é considerada terapia adjuvante pós-operatória (radioterapia, quimioterapia, imunoterapia, etc.). O plano de tratamento específico varia de acordo com o tipo de tumor e estágio.
Certos tumores malignos metastatizam preferencial e sequencialmente através do sistema linfático antes da metástase hematogênica. O linfonodo sentinela é o primeiro linfonodo a receber drenagem linfática do tumor primário, refletindo a presença ou ausência de metástase mais precocemente.
A drenagem linfática ao redor dos olhos varia conforme a região, e há grande variação individual.
Em um estudo retrospectivo de Kaliki et al. (2019) com 536 casos na Índia, foram relatadas taxas estimadas de metástase linfonodal local em 5 anos de 42,55%, taxa de metástase sistêmica em 5 anos de 35,74% e taxa de mortalidade relacionada à metástase em 5 anos de 24,88%. O carcinoma sebáceo apresentou infiltração local (13%), metástase linfonodal local (16%) e metástase sistêmica (13) significativamente maiores em comparação ao carcinoma basocelular e carcinoma espinocelular 2).
Em um artigo de revisão de Mirzayev et al. (2024) sobre melanoma maligno conjuntival, foi relatada metástase à distância para fígado, pulmão e cérebro em 11-42%. A biópsia de linfonodo sentinela mostrou-se particularmente útil em tumores com espessura >2 mm e diâmetro >10 mm 1).
No maior estudo de Esmaeli et al. (2017), 51 pacientes com melanoma de anexos oculares foram avaliados. A taxa de positividade da biópsia de linfonodo sentinela foi de 20%, sendo maior no melanoma de borda palpebral/pele palpebral (30%) do que em tumores conjuntivais (13%). Três casos falso-negativos foram relatados.
Em um artigo de consenso da Academia Americana de Oftalmologia (2020), uma revisão de 27 estudos relatou taxa média de positividade do linfonodo sentinela de 16,8% e taxa de falso-negativo de 4,6%. A taxa de falso-negativo correlacionou-se inversamente com a experiência do operador, e um centro relatou taxa de falso-negativo zero nos últimos 15 anos.
A identificação mais precisa do linfonodo sentinela por SPECT/CT está sendo pesquisada. Isso pode permitir a localização anatômica mais exata do linfonodo sentinela em comparação com a linfocintilografia convencional.
Como alternativa ao tecnécio-99m, a biópsia de linfonodo sentinela guiada por verde de indocianina foi estudada em alguns pequenos estudos. Atualmente, o tecnécio-99m continua sendo o traçador padrão.
Na revisão de Mirzayev et al. (2024), a terapia anti-BRAF/anti-MEK/anti-PD-L1 é considerada promissora para melanoma conjuntival, mas os dados atuais são limitados 1).