基底細胞癌
部位・形態:下眼瞼好発、結節型・潰瘍型。
色調:メラニン色素沈着を伴うことが多い。
転移:遠隔転移をきたさない低悪性度腫瘍。
センチネルリンパ節生検は、排出リンパ節への悪性細胞の出現を確認し、潜在的な全身性微小転移を特定するための手技である。
センチネルリンパ節生検の概念は段階的に発展してきた。
基底細胞癌を除く眼附属器のすべての悪性腫瘍が局所リンパ節に転移する傾向を持つ。腫瘍タイプ別の局所リンパ節転移頻度は以下の通りである。
インドの大規模研究(536例)では、脂腺癌 53%、基底細胞癌 24%、扁平上皮癌 18%と欧米と大きく異なる腫瘍内訳が報告されている。脂腺癌は再発率21%、局所リンパ節転移16%、全身転移13%、転移関連死亡9%であった2)。
センチネルリンパ節陽性は微小転移疾患を示し、AJCC TNM病期分類に影響を与え、予後と治療方針に直接影響する。センチネルリンパ節の状態は皮膚メラノーマ患者の生存と再発に関する最も重要な予後因子とされている。
基底細胞癌は遠隔転移をきたさない低悪性度腫瘍であり、リンパ行性転移の可能性が極めて低い。そのため、センチネルリンパ節生検を施行しても臨床的な利益が得られないと判断される。
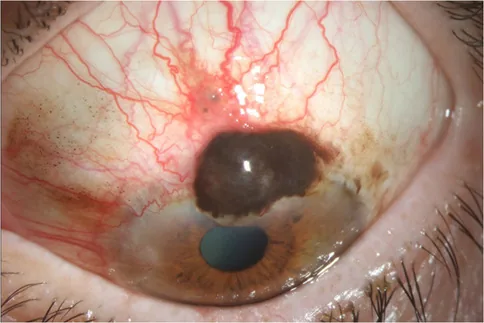
腫瘍タイプ別の特徴的な臨床所見を以下に示す。
基底細胞癌
部位・形態:下眼瞼好発、結節型・潰瘍型。
色調:メラニン色素沈着を伴うことが多い。
転移:遠隔転移をきたさない低悪性度腫瘍。
脂腺癌
部位:上眼瞼好発。マイボーム腺・ツァイス腺・涙丘部脂腺由来。
形態:黄色調結節性腫瘤。
特徴:パジェット様進展(瞼球結膜上皮内への腫瘍細胞のシート状増殖拡大)を呈することがある。
有棘細胞癌
部位:結膜面に好発。
形態:花火状の腫瘍血管を伴う扁平な赤色調腫瘍、角化により白色調。
メルケル細胞癌
形態:眼瞼皮膚面にドーム状赤色結節、拡張した腫瘍血管、表面平滑。
特徴:増殖速度が速く転移を生じやすい。
センチネルリンパ節陽性は微小転移の所見であり、臨床的に明らかな腫大リンパ節を呈さないことが多い。結膜メラノーマは侵襲性が高く、診断時に微小転移を伴っている可能性がある。
眼附属器腫瘍のリンパ行性転移:基底細胞癌を除くすべての眼附属器悪性腫瘍がリンパ節転移の傾向を持つ。
腫瘍タイプ別のセンチネルリンパ節生検適応に関するリスク因子を以下に示す。
| 腫瘍タイプ | センチネルリンパ節生検の適応基準・リスク因子 |
|---|---|
| 結膜/眼瞼メラノーマ | 厚さ≧1mm、または組織学的潰瘍あり |
| 皮膚メラノーマ | 厚さ≧1mm、または潰瘍・分裂像>1/mm²・クラーク分類IV以上 |
| 脂腺癌 | 幅≧10mm(T2b以上)、サイズ15mm超で転移リスク増大 |
| 扁平上皮癌 | 幅>20mm、局所再発、神経周囲浸潤 |
| メルケル細胞癌 | あらゆるサイズで転移リスクあり |
| 基底細胞癌 | 転移可能性が低いため適応なし |
腫瘍サイズが15mmを超えると局所リンパ節転移リスクが増大するとされる。SLNBの適応基準としては幅≧10mm(ステージT2b以上)が目安となる。
センチネルリンパ節生検を施行する前提として、超音波やCTで画像診断が陰性であることが必要である。播種性疾患がすでに確認された患者はセンチネルリンパ節生検の対象外となる。
摘出したセンチネルリンパ節は「ブレッド・ローフ法」で1〜2mm切片に分割する。
腫瘍タイプ別に使用する免疫組織化学マーカーを以下に示す。
| 腫瘍タイプ | 免疫組織化学マーカー |
|---|---|
| メラノーマ | S100、HMB45等 |
| 脂腺癌 | アディポフィリン等 |
| 扁平上皮癌 | パンサイトケラチン等 |
| メルケル細胞癌 | サイトケラチン20等 |
脂腺癌の術前評価では、頭頸部CTやMRIで転移病巣の有無を事前に確認する必要がある。
米国眼科学会コンセンサスペーパー(2020年)では27研究のレビューにより偽陰性率4.6%が報告されている。偽陰性率は術者の経験と逆相関し、改善傾向にある。ある施設では過去15年間で偽陰性率ゼロを報告している。
センチネルリンパ節生検の適応は腫瘍タイプと病期によって異なる(詳細は「原因とリスク要因」の項参照)。
パジェット様進展(結膜上皮内への腫瘍拡散)に対しては、抗腫瘍薬の点眼が行われる。いずれも保険適用外使用である。
センチネルリンパ節陽性が確認された場合は、より広範なリンパ節郭清(根治的リンパ節郭清術)が行われる。さらに術後補助療法(放射線治療・化学療法・免疫療法など)が検討される。具体的な治療方針は腫瘍タイプと病期によって異なる。
特定の悪性腫瘍は血行性転移の前にリンパ系を介して優先的・逐次的に転移する。センチネルリンパ節とは、原発腫瘍からのリンパ流が最初に到達するリンパ節であり、転移の有無を最も早期に反映する。
眼周囲のリンパ排液は部位によって異なり、個人差も大きい。
Kalikiら(2019年)のインドにおける536例の後方視的研究では、脂腺癌の5年局所リンパ節転移推定率42.55%、5年全身転移推定率35.74%、5年転移関連死亡率24.88%が報告されている。脂腺癌は基底細胞癌・扁平上皮癌と比較して局所浸潤(13%)、局所リンパ節転移(16%)、全身転移(13%)がいずれも有意に高かった2)。
Mirzayevら(2024年)の結膜悪性黒色腫のレビュー論文では、肝臓・肺・脳への遠隔転移が11〜42%に認められると報告されている。センチネルリンパ節生検の有用性として厚さ>2mm・直径>10mmの腫瘍において特に有効とされている1)。
Esmaeliらの最大規模研究(2017年)では、51人の眼附属器メラノーマ患者を評価した。センチネルリンパ節生検陽性率は20%であり、眼瞼縁/眼瞼皮膚メラノーマ(30%)が結膜腫瘍(13%)より高かった。偽陰性は3例報告されている。
米国眼科学会コンセンサスペーパー(2020年)では27研究のレビューで平均センチネルリンパ節陽性率16.8%、偽陰性率4.6%が報告された。偽陰性率は術者の経験と逆相関し、ある施設では過去15年間で偽陰性率ゼロを報告している。
SPECT/CTによるセンチネルリンパ節のより正確な特定が研究されている。従来のリンパシンチグラフィに比べ、センチネルリンパ節の解剖学的位置をより精確に同定できる可能性がある。
テクネチウム99mの代替として、インドシアニングリーン誘導のセンチネルリンパ節生検が少数の研究で検討されている。現時点ではテクネチウム99mが依然として標準的なトレーサーである。
Mirzayevら(2024年)のレビューでは、抗BRAF/抗MEK/抗PD-L1療法が結膜メラノーマに対して有望とされているが、現時点でのデータは限定的と報告されている1)。