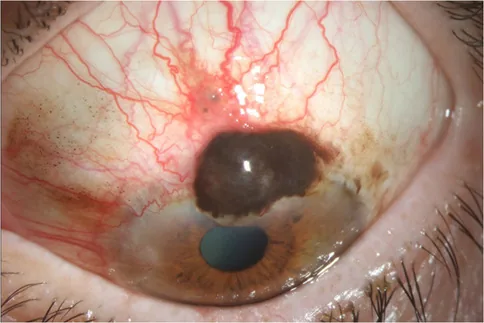
Basalzellkarzinom
Lokalisation und Morphologie : bevorzugt am Unterlid, knotiger oder ulzerierender Typ.
Farbe : häufig mit Melaninpigmentierung assoziiert.
Metastasen : niedrigmaligner Tumor, der keine Fernmetastasen bildet.

Die Sentinel-Lymphknotenbiopsie ist ein Verfahren, um das Auftreten von malignen Zellen in den drainierenden Lymphknoten zu bestätigen und potenzielle systemische Mikrometastasen zu identifizieren.
Das Konzept der Sentinel-Lymphknotenbiopsie hat sich schrittweise entwickelt.
Alle malignen Tumoren der Augenadnexe mit Ausnahme des Basalzellkarzinoms neigen dazu, in regionale Lymphknoten zu metastasieren. Die Häufigkeit regionaler Lymphknotenmetastasen nach Tumortyp ist wie folgt:
Eine große indische Studie (536 Fälle) berichtete eine von westlichen Ländern stark abweichende Tumorverteilung: Talgdrüsenkarzinom 53 %, Basalzellkarzinom 24 %, Plattenepithelkarzinom 18 %. Das Talgdrüsenkarzinom wies eine Rezidivrate von 21 %, regionale Lymphknotenmetastasen von 16 %, systemische Metastasen von 13 % und metastasenbedingte Mortalität von 9 % auf 2).
Ein positiver Sentinel-Lymphknoten weist auf eine mikrometastatische Erkrankung hin, beeinflusst das AJCC TNM-Staging und wirkt sich direkt auf Prognose und Behandlungsstrategie aus. Der Status des Sentinel-Lymphknotens gilt als der wichtigste prognostische Faktor für Überleben und Rezidiv bei Patienten mit kutanem Melanom.
Das Basalzellkarzinom ist ein niedrigmaligner Tumor, der keine Fernmetastasen bildet, und die Wahrscheinlichkeit einer lymphogenen Metastasierung ist extrem gering. Daher würde eine Sentinel-Lymphknotenbiopsie keinen klinischen Nutzen bringen.
Die charakteristischen klinischen Befunde nach Tumortyp sind unten aufgeführt.
Basalzellkarzinom
Lokalisation und Morphologie : bevorzugt am Unterlid, knotiger oder ulzerierender Typ.
Farbe : häufig mit Melaninpigmentierung assoziiert.
Metastasen : niedrigmaligner Tumor, der keine Fernmetastasen bildet.
Talgdrüsenkarzinom
Lokalisation : bevorzugt am Oberlid. Ausgehend von Meibom-Drüsen, Zeis-Drüsen oder Talgdrüsen der Caruncula lacrimalis.
Form : Gelblicher knotiger Tumor.
Merkmal : Kann eine pagetoide Ausbreitung (blattartige Proliferation von Tumorzellen im Epithel der Lid- und Bulbushaut) aufweisen.
Plattenepithelkarzinom
Lokalisation : Tritt häufig auf der Bindehautoberfläche auf.
Form : Flacher rötlicher Tumor mit feuerwerksartigen Tumorgefäßen, durch Verhornung weißlich.
Merkelzellkarzinom
Form : Kuppelförmiger roter Knoten auf der Lidhaut, erweiterte Tumorgefäße, glatte Oberfläche.
Merkmal : Schnelle Wachstumsrate und Neigung zu Metastasen.
Ein positiver Sentinel-Lymphknoten ist ein Zeichen für Mikrometastasen und zeigt sich klinisch oft nicht als offensichtlich vergrößerte Lymphknoten. Das Bindehautmelanom ist sehr aggressiv und kann zum Zeitpunkt der Diagnose bereits Mikrometastasen aufweisen.
Lymphogene Metastasierung von Tumoren der Augenanhangsgebilde: Alle bösartigen Tumoren der Augenanhangsgebilde mit Ausnahme des Basalzellkarzinoms neigen zu Lymphknotenmetastasen.
Die Risikofaktoren für die Indikation einer Sentinel-Lymphknotenbiopsie nach Tumortyp sind unten aufgeführt.
| Tumortyp | Indikationskriterien/Risikofaktoren für Sentinel-Lymphknotenbiopsie |
|---|---|
| Bindehaut-/Lidmelanom | Dicke ≥ 1 mm oder histologische Ulzeration |
| Hautmelanom | Dicke ≥ 1 mm, oder Ulzeration/Mitosefiguren > 1/mm²/Clark-Klassifikation ≥ IV |
| Talgdrüsenkarzinom | Breite ≥ 10 mm (T2b oder höher), bei Größe > 15 mm erhöhtes Metastasierungsrisiko |
| Plattenepithelkarzinom | Breite > 20 mm, Lokalrezidiv, perineurale Invasion |
| Merkelzellkarzinom | Metastasierungsrisiko unabhängig von der Größe |
| Basalzellkarzinom | Nicht indiziert aufgrund geringer Metastasierungswahrscheinlichkeit |
Wenn die Tumorgröße 15 mm überschreitet, steigt das Risiko einer regionalen Lymphknotenmetastasierung. Das Indikationskriterium für eine Sentinel-Lymphknotenbiopsie ist eine Breite ≥ 10 mm (Stadium T2b oder höher).
Voraussetzung für eine Sentinel-Lymphknotenbiopsie ist, dass die Bildgebung mittels Ultraschall oder CT negativ ist. Patienten, bei denen bereits eine disseminierte Erkrankung bestätigt wurde, sind von der Sentinel-Lymphknotenbiopsie ausgeschlossen.
Der entnommene Sentinel-Lymphknoten wird nach der „Bread-Loaf-Methode“ in 1–2 mm dicke Scheiben geschnitten.
Die je nach Tumortyp verwendeten immunhistochemischen Marker sind unten aufgeführt.
| Tumortyp | Immunhistochemischer Marker |
|---|---|
| Melanom | S100, HMB45 usw. |
| Talgdrüsenkarzinom | Adipophilin usw. |
| Plattenepithelkarzinom | Pancytokeratin usw. |
| Merkelzellkarzinom | Cytokeratin 20 usw. |
Bei der präoperativen Beurteilung des Talgdrüsenkarzinoms ist es notwendig, das Vorhandensein von Metastasen vorab mittels CT oder MRT des Kopf-Hals-Bereichs zu überprüfen.
Das Konsenspapier der American Academy of Ophthalmology (2020) berichtet basierend auf einer Überprüfung von 27 Studien eine Falsch-Negativ-Rate von 4,6 %. Die Falsch-Negativ-Rate ist umgekehrt mit der Erfahrung des Operateurs korreliert und zeigt einen Abwärtstrend. Eine Einrichtung berichtete in den letzten 15 Jahren eine Falsch-Negativ-Rate von null.
Die Indikationen für die Sentinel-Lymphknotenbiopsie variieren je nach Tumortyp und Stadium (siehe Abschnitt „Ursachen und Risikofaktoren“ für Details).
Bei pagetoider Ausbreitung (Tumorausbreitung in das Konjunktivaepithel) werden antineoplastische Augentropfen eingesetzt. Alle Anwendungen sind Off-Label.
Bei bestätigter Positivität des Sentinel-Lymphknotens wird eine ausgedehntere Lymphknotendissektion (radikale Lymphknotendissektion) durchgeführt. Darüber hinaus wird eine postoperative adjuvante Therapie (Strahlentherapie, Chemotherapie, Immuntherapie usw.) in Betracht gezogen. Die spezifische Behandlungsstrategie hängt vom Tumortyp und Stadium ab.
Bestimmte bösartige Tumoren metastasieren bevorzugt und sequenziell über das Lymphsystem, bevor eine hämatogene Metastasierung erfolgt. Der Sentinel-Lymphknoten ist der erste Lymphknoten, der den Lymphabfluss vom Primärtumor erhält, und spiegelt am frühesten das Vorhandensein oder Fehlen von Metastasen wider.
Der periorbitale Lymphabfluss variiert je nach Region und weist erhebliche individuelle Unterschiede auf.
In einer retrospektiven Studie aus Indien mit 536 Fällen von Kaliki et al. (2019) wurden für das Talgdrüsenkarzinom eine geschätzte 5-Jahres-Rate regionaler Lymphknotenmetastasen von 42,55 %, eine 5-Jahres-Rate systemischer Metastasen von 35,74 % und eine 5-Jahres-Metastasen-bedingte Sterblichkeit von 24,88 % berichtet. Das Talgdrüsenkarzinom wies im Vergleich zum Basalzellkarzinom und Plattenepithelkarzinom signifikant höhere Raten lokaler Infiltration (13 %), regionaler Lymphknotenmetastasen (16 %) und systemischer Metastasen (13 %) auf2).
In einer Übersichtsarbeit zum konjunktivalen malignen Melanom von Mirzayev et al. (2024) wurden Fernmetastasen in Leber, Lunge und Gehirn bei 11–42 % der Patienten berichtet. Die Nützlichkeit der Sentinel-Lymphknotenbiopsie wird insbesondere bei Tumoren mit einer Dicke > 2 mm und einem Durchmesser > 10 mm als wirksam angesehen1).
In der größten Studie von Esmaeli et al. (2017) wurden 51 Patienten mit Melanomen der Augenanhangsgebilde untersucht. Die Positivitätsrate der Sentinel-Lymphknotenbiopsie betrug 20 %, wobei Melanome des Lidrands/der Lidhaut (30 %) höher waren als konjunktivale Tumoren (13 %). Es wurden drei falsch-negative Fälle berichtet.
In einem Konsenspapier der American Academy of Ophthalmology (2020) wurde in einer Übersicht über 27 Studien eine durchschnittliche Sentinel-Lymphknoten-Positivitätsrate von 16,8 % und eine Falsch-Negativ-Rate von 4,6 % berichtet. Die Falsch-Negativ-Rate war umgekehrt mit der Erfahrung des Operateurs korreliert, und eine Einrichtung berichtete über eine Falsch-Negativ-Rate von null in den letzten 15 Jahren.
Die genauere Identifizierung des Sentinel-Lymphknotens mittels SPECT/CT wird untersucht. Im Vergleich zur konventionellen Lymphszintigraphie könnte sie eine präzisere anatomische Lokalisierung des Sentinel-Lymphknotens ermöglichen.
Als Alternative zu Technetium-99m wird die Indocyaningrün-gesteuerte Sentinel-Lymphknotenbiopsie in wenigen Studien untersucht. Derzeit bleibt Technetium-99m der Standard-Tracer.
Der Übersichtsartikel von Mirzayev et al. (2024) berichtet, dass eine Anti-BRAF/Anti-MEK/Anti-PD-L1-Therapie vielversprechend für das konjunktivale Melanom ist, die derzeitigen Daten jedoch begrenzt sind 1).