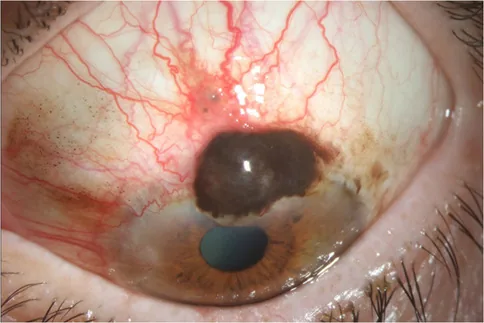
Carcinoma basocellulare
Sede e morfologia : predilige la palpebra inferiore, tipo nodulare o ulcerativo.
Colore : spesso associato a pigmentazione melanica.
Metastasi : tumore a basso grado che non dà metastasi a distanza.

La biopsia del linfonodo sentinella è una procedura per confermare la comparsa di cellule maligne nei linfonodi di drenaggio e identificare potenziali micrometastasi sistemiche.
Il concetto di biopsia del linfonodo sentinella si è sviluppato gradualmente.
Tutti i tumori maligni degli annessi oculari, ad eccezione del carcinoma basocellulare, tendono a metastatizzare ai linfonodi regionali. La frequenza delle metastasi linfonodali regionali per tipo di tumore è la seguente:
Un ampio studio indiano (536 casi) ha riportato una distribuzione tumorale molto diversa da quella occidentale: carcinoma sebaceo 53%, carcinoma basocellulare 24%, carcinoma squamocellulare 18%. Il carcinoma sebaceo presentava un tasso di recidiva del 21%, metastasi linfonodali regionali del 16%, metastasi sistemiche del 13% e mortalità correlata alle metastasi del 9% 2).
Un linfonodo sentinella positivo indica malattia micrometastatica, influenza la stadiazione AJCC TNM e influisce direttamente sulla prognosi e sulla strategia terapeutica. Lo stato del linfonodo sentinella è considerato il fattore prognostico più importante per la sopravvivenza e la recidiva nei pazienti con melanoma cutaneo.
Il carcinoma basocellulare è un tumore a basso grado che non dà metastasi a distanza e la probabilità di metastasi linfatica è estremamente bassa. Pertanto, l’esecuzione della biopsia del linfonodo sentinella non apporterebbe alcun beneficio clinico.
Di seguito sono riportati i segni clinici caratteristici in base al tipo di tumore.
Carcinoma basocellulare
Sede e morfologia : predilige la palpebra inferiore, tipo nodulare o ulcerativo.
Colore : spesso associato a pigmentazione melanica.
Metastasi : tumore a basso grado che non dà metastasi a distanza.
Carcinoma sebaceo
Sede : predilige la palpebra superiore. Origina dalle ghiandole di Meibomio, dalle ghiandole di Zeis o dalle ghiandole sebacee della caruncola lacrimale.
Forma : Tumore nodulare giallastro.
Caratteristica : Può presentare estensione pagetoide (proliferazione a strati di cellule tumorali nell’epitelio congiuntivale palpebrale e bulbare).
Carcinoma a cellule squamose
Sede : Frequente sulla superficie congiuntivale.
Forma : Tumore piatto rossastro con vasi tumorali a forma di fuoco d’artificio, biancastro per cheratinizzazione.
Carcinoma a cellule di Merkel
Forma : Nodulo rosso a cupola sulla cute palpebrale, vasi tumorali dilatati, superficie liscia.
Caratteristica : Rapida velocità di crescita e tendenza a metastatizzare.
La positività del linfonodo sentinella è un segno di micrometastasi e spesso non si presenta clinicamente come linfonodi ingrossati evidenti. Il melanoma congiuntivale è altamente aggressivo e può essere associato a micrometastasi al momento della diagnosi.
Metastasi linfatiche dei tumori degli annessi oculari: Tutti i tumori maligni degli annessi oculari, eccetto il carcinoma basocellulare, hanno tendenza a metastatizzare ai linfonodi.
I fattori di rischio per l’indicazione alla biopsia del linfonodo sentinella per tipo di tumore sono mostrati di seguito.
| Tipo di tumore | Criteri di indicazione/fattori di rischio per la biopsia del linfonodo sentinella |
|---|---|
| Melanoma congiuntivale/palpebrale | Spessore ≥ 1 mm, o ulcerazione istologica |
| Melanoma cutaneo | Spessore ≥ 1 mm, o ulcerazione/ figure mitotiche > 1/mm²/ classificazione di Clark ≥ IV |
| Carcinoma sebaceo | Larghezza ≥ 10 mm (T2b o superiore), rischio metastatico aumentato per dimensioni > 15 mm |
| Carcinoma squamocellulare | Larghezza > 20 mm, recidiva locale, invasione perineurale |
| Carcinoma a cellule di Merkel | Rischio metastatico indipendentemente dalle dimensioni |
| Carcinoma basocellulare | Non indicato per il basso potenziale metastatico |
Quando la dimensione del tumore supera i 15 mm, aumenta il rischio di metastasi linfonodali regionali. Il criterio di indicazione per la biopsia del linfonodo sentinella è una larghezza ≥ 10 mm (stadio T2b o superiore).
Per eseguire una biopsia del linfonodo sentinella, è necessario che l’imaging ecografico o TC sia negativo. I pazienti con malattia disseminata già confermata non sono candidati alla biopsia del linfonodo sentinella.
Il linfonodo sentinella asportato viene sezionato in fette di 1-2 mm con il metodo del «bread loafing».
I marcatori immunoistochimici utilizzati in base al tipo di tumore sono indicati di seguito.
| Tipo di tumore | Marcatore immunoistochimico |
|---|---|
| Melanoma | S100, HMB45, ecc. |
| Carcinoma sebaceo | Adipofillina, ecc. |
| Carcinoma a cellule squamose | Pancitocheratina, ecc. |
| Carcinoma a cellule di Merkel | Citocheratina 20, ecc. |
Nella valutazione preoperatoria del carcinoma sebaceo, è necessario verificare preventivamente la presenza di metastasi mediante TC o RM della testa e del collo.
Il documento di consenso dell’American Academy of Ophthalmology (2020) riporta un tasso di falsi negativi del 4,6% basato su una revisione di 27 studi. Il tasso di falsi negativi è inversamente correlato all’esperienza del chirurgo e mostra una tendenza al miglioramento. Un istituto ha riportato un tasso di falsi negativi pari a zero negli ultimi 15 anni.
Le indicazioni per la biopsia del linfonodo sentinella variano in base al tipo di tumore e allo stadio (vedere la sezione «Cause e fattori di rischio» per i dettagli).
Per la diffusione pagetoide (diffusione tumorale nell’epitelio congiuntivale), vengono utilizzati colliri antineoplastici. Tutti questi usi sono off-label.
Se viene confermata la positività del linfonodo sentinella, viene eseguita una dissezione linfonodale più estesa (dissezione linfonodale radicale). Inoltre, viene presa in considerazione una terapia adiuvante postoperatoria (radioterapia, chemioterapia, immunoterapia, ecc.). La strategia terapeutica specifica dipende dal tipo di tumore e dallo stadio.
Alcuni tumori maligni metastatizzano in modo preferenziale e sequenziale attraverso il sistema linfatico prima della metastasi ematogena. Il linfonodo sentinella è il primo linfonodo che riceve il drenaggio linfatico dal tumore primario e riflette più precocemente la presenza o l’assenza di metastasi.
Il drenaggio linfatico periorbitale varia a seconda della regione e presenta notevoli variazioni individuali.
In uno studio retrospettivo indiano su 536 casi condotto da Kaliki et al. (2019), per il carcinoma sebaceo sono stati riportati un tasso stimato di metastasi linfonodali regionali a 5 anni del 42,55%, un tasso di metastasi sistemiche a 5 anni del 35,74% e un tasso di mortalità correlata a metastasi a 5 anni del 24,88%. Il carcinoma sebaceo presentava tassi significativamente più elevati di infiltrazione locale (13%), metastasi linfonodali regionali (16%) e metastasi sistemiche (13%) rispetto al carcinoma basocellulare e al carcinoma squamocellulare2).
In una revisione della letteratura sul melanoma maligno congiuntivale di Mirzayev et al. (2024), sono state riportate metastasi a distanza a fegato, polmoni e cervello nell’11-42% dei casi. L’utilità della biopsia del linfonodo sentinella è considerata particolarmente efficace per tumori con spessore > 2 mm e diametro > 10 mm1).
Nel più grande studio di Esmaeli et al. (2017), sono stati valutati 51 pazienti con melanoma degli annessi oculari. Il tasso di positività della biopsia del linfonodo sentinella è stato del 20%, con un tasso più elevato per i melanomi della palpebra/pelle palpebrale (30%) rispetto ai tumori congiuntivali (13%). Sono stati riportati tre casi falsi negativi.
In un documento di consenso dell’American Academy of Ophthalmology (2020), una revisione di 27 studi ha riportato un tasso medio di positività del linfonodo sentinella del 16,8% e un tasso di falsi negativi del 4,6%. Il tasso di falsi negativi era inversamente correlato all’esperienza del chirurgo, e un istituto ha riportato un tasso di falsi negativi pari a zero negli ultimi 15 anni.
L’identificazione più precisa del linfonodo sentinella mediante SPECT/TC è in fase di studio. Rispetto alla linfoscintigrafia convenzionale, potrebbe consentire una localizzazione anatomica più accurata del linfonodo sentinella.
In alternativa al tecnezio-99m, la biopsia del linfonodo sentinella guidata da verde indocianina è stata studiata in pochi studi. Attualmente, il tecnezio-99m rimane il tracciante standard.
La revisione di Mirzayev et al. (2024) riporta che la terapia anti-BRAF/anti-MEK/anti-PD-L1 è promettente per il melanoma congiuntivale, ma i dati attuali sono limitati 1).