腫瘍性疾患
ぶどう膜メラノーマ:成人で最も多い眼内原発悪性腫瘍。眼球温存療法の成功率が低い場合に適応。視神経浸潤の有無の評価が不可欠。
網膜芽細胞腫:RB1遺伝子異常による小児網膜悪性腫瘍。視神経浸潤が疑われる場合に摘出適応。

眼球を対象とする術式には摘出術・除去術・眼窩内容除去術の3種類がある。それぞれの定義を正確に理解することが重要である。
| 術式 | 摘出範囲 | 主な適応 | 特徴 |
|---|---|---|---|
| 眼球摘出術(enucleation) | 眼球全体+視神経切断 | 悪性腫瘍・疼痛性盲眼 | 病理診断可能。腫瘍眼外転移リスク低減 |
| 眼球内容除去術(evisceration) | 眼球内容のみ(強膜残存) | 疼痛性盲眼・眼内炎 | 強膜・外眼筋保存。義眼運動良好 |
| 眼窩内容除去術(exenteration) | 眼球+眼窩軟部組織全体 | 眼窩悪性腫瘍浸潤 | 最も広範な術式 |
**眼球摘出術(enucleation)**は眼球全体とその眼内内容物を取り除き、外眼筋・眼瞼・眼窩脂肪などの眼窩周囲構造を保存する外科的手技である。摘出眼球の組織学的検査が可能であり、眼内悪性腫瘍では眼球外浸潤の有無を病理学的に確認できる。
**眼球内容除去術(evisceration)**は強膜殻・外眼筋付着部・眼窩付属器を温存しつつ、すべての眼球内容物(ぶどう膜・水晶体・硝子体・網膜)を除去する手術技法である。除去後の空洞内に眼窩インプラントを埋入し眼窩容積を維持する。
眼球摘出術は1500年代に「摘絶(extirpation)」として初報され、当時は結膜や外眼筋は温存されなかった。1800年代半ばにインプラントなしの摘出術が文献記載され、1886〜1887年にインプラント挿入の初報がなされた。真皮脂肪移植(DFG)は1978年に導入された。
眼球内容除去術は1817年にジェームズ・ベアー(James Bear)が駆出性出血後の処置として初めて報告した。19世紀後半にノイズ(Noyes)が眼内感染症治療として発展させ、ミューズ(Mules)が眼窩インプラント埋入を確立した。
なお、わが国では厚生労働省の認可を得た義眼台は存在せず、早期の認可導入が望まれている。
眼球摘出術・眼球内容除去術はいずれも「疾患」ではなく「手術」であるため、ここでは術式の適応となる臨床状態を記述する。
腫瘍性疾患
ぶどう膜メラノーマ:成人で最も多い眼内原発悪性腫瘍。眼球温存療法の成功率が低い場合に適応。視神経浸潤の有無の評価が不可欠。
網膜芽細胞腫:RB1遺伝子異常による小児網膜悪性腫瘍。視神経浸潤が疑われる場合に摘出適応。
外傷・疼痛眼
その他
眼球内容除去術の適応は主に疼痛性盲眼・眼内炎・外傷眼である。一方、眼内悪性腫瘍が既知または疑われる場合は絶対禁忌である。
主な適応疾患:
禁忌:
多くの外科医はまず開放性眼球外傷の一次閉鎖を行い、光覚弁なしの状態が続く場合に摘出を検討することを推奨する。一次修復を先行させることで、患者は初期外傷後にメリット・デメリットを検討する時間を得られる。
古典的な「14日ルール」(外傷後14日以内に除去すれば交感性眼炎を予防できる)は恣意的であり、科学的裏付けがないことが示されている。
特殊な適応として自己眼球損傷(Oedipism)がある。精神疾患を背景とした本疾患の年間発生数は約500例とされ、統合失調症・慢性うつ病が各約50%を占める。40〜50歳代に好発し5)、精神科・眼科・警察などの多職種連携が重要である。
そうとは限らない。多くの外科医はまず一次閉鎖を行い、術後も光覚弁なしが続く場合に摘出を検討する。急性外傷後は患者がメリット・デメリットを考える時間を確保することが重要とされる。「14日以内に摘出すれば交感性眼炎を予防できる」とする古典的「14日ルール」には科学的根拠がないことも示されている。
眼外傷は眼球摘出・除去術の主要な原因の一つである。世界で年間5,500万件の眼外傷が発生し、そのうち約90%は予防可能とされる。眼外傷による失明は約1/100,000人/年と推計される5)。
眼球内容除去術の原因として偶発的に発見される眼内腫瘍の問題もある。除去した眼球内容物を病理検査した結果、13,591例中1.95%で眼内悪性腫瘍が発見されたとの報告がある。このことからも、術前の悪性腫瘍除外と摘出物の病理提出が必須である。
自己眼球損傷(Oedipism)は稀だが年間約500例が発生し、統合失調症・慢性うつ病が各約50%を占め、40〜50歳代に好発する5)。
悪性腫瘍に対する眼球摘出術では、摘出眼球の視神経断端に腫瘍細胞の浸潤がないかを迅速病理診断で確認する。断端陰性の確認が治療の完結を意味する。
眼球内容除去術では除去した眼球内容物を必ず病理検査に提出する。偶発的に眼内悪性腫瘍が発見される場合があるため(13,591例中1.95%)、省略は禁忌である。
眼底が透見できない場合、Bモード超音波検査・CTで悪性腫瘍を除外する。除外できなければ眼球摘出術を推奨する。
| 臨床状況 | 推奨術式 |
|---|---|
| 眼内悪性腫瘍 | 摘出術(必須) |
| 眼内炎 | 除去術が選好 |
| 穿通性外傷(早期・修復可能範囲) | 除去術 |
| 穿通性外傷(高度強膜損傷) | 摘出術 |
| 有痛性盲眼(腫瘍除外済) | いずれも可 |
全身麻酔下で行われることが多い。
麻酔・切開: 全身麻酔下。結膜を輪部で全周切開し、赤道部付近まで強膜を露出させる。
外眼筋の処理: 4直筋に5-0 PGA等の吸収糸をかけて切腱し強膜から分離する。内外直筋は眼球を把持できる程度の腱を残して切離する。上斜筋腱と下斜筋を切断し、断端の止血を十分に行う。
眼球の亜脱臼と視神経切断: 後部テノン嚢を強膜から分離後、眼球を静かに引き上げながら回転させ亜脱臼させる。眼球摘出剪刀を閉じた状態で強膜に沿って後方へ挿入する。剪刀の先で視神経を索状物として触知したら、剪刀を少し開いて視神経をできるだけ後方で一気に切断する。悪性腫瘍では視神経をより長く切断するよう努める。
止血・病理・インプラント挿入: 切断直後に指で圧迫止血する(通常3〜5分)。悪性腫瘍では視神経断端の腫瘍細胞浸潤の有無を迅速病理診断する。筋円錐内に球形のインプラントを挿入し、上下直筋・内外直筋をインプラント前で重ねるように縫合する。
閉創: 前部テノン嚢と結膜を別々に縫合する。結膜囊内に抗菌薬軟膏を入れ、コンフォーマを挿入し、軽く圧迫眼帯を施す。
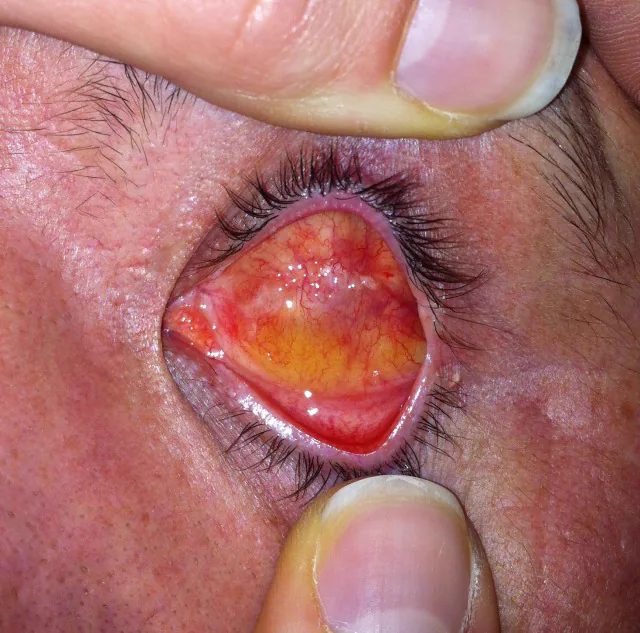
全身麻酔・局所麻酔のいずれでも施行可能である。エピネフリン添加麻酔薬の球後注入により出血を軽減できる。結膜下への局所麻酔薬注入または術前10%フェニレフリン点眼も用いられる。
角膜切除: 結膜を輪部で360°切開し、直筋付着部まで剥離する。角膜を輪部で切開・切除する(温存する方法もある)。
眼球内容除去: 曲剪刀をぶどう膜と強膜の間に挿入し全周剥離する。輪部断端に4個の放射状切開を加える。綿棒・鋭匙で内容を掻き出し、メス・ガーゼでぶどう膜残余を除去する。バイポーラで止血する。
無水アルコール処理: 残存ぶどう膜組織・微生物の変性除去目的に使用される場合がある。ただし過度の刺激・浮腫リスクのため使用を避ける術者もいる。使用時は強膜内に留め、結膜に触れないよう注意する。
減張切開: 赤道部後方の強膜壁に長めの減張切開を2箇所加える。滲出液・血液貯留防止と縫合容易化のためである。
インプラント埋入・閉鎖: 強膜弁を重ねて十分に覆うよう縫合する。前方強膜・テノン嚢・結膜を層別に閉鎖する。コンフォーマ装着後、必要に応じて一時的眼瞼縫合(tarsorrhaphy)を行う。
摘出術の特徴
内容除去術の特徴
インプラント(義眼台)埋入により眼窩容積が保たれ眼球陥凹が軽減される。
| 種類 | 代表材料 | 特徴 |
|---|---|---|
| 多孔質インプラント | ハイドロキシアパタイト・多孔質ポリエチレン | 線維血管組織の増殖を促す。外眼筋固定が可能 |
| 非多孔質インプラント | ガラス・シリコン・アクリル・PMMA | 感染リスクが高い状況で有利。日本ではPMMAレジン球が代表的 |
真皮脂肪移植(DFG)は一次的または二次的眼窩再建として使用される7)。DFGは真皮(剛性・縫合マトリックス・血管新生促進)と脂肪(容積充填)から構成される。前面真皮直径は20〜25mm、脂肪直径は20〜35mmが標準とされる7)。
一次DFGの適応: 放射線照射歴・重度感染後・多数手術歴のある眼窩での一期的再建7)
二次DFGの適応: インプラント露出・脱臼・容積不足・眼窩収縮への対処7)
小児(特に5歳以下)では眼窩成長促進とともにDFGが成長に伴い増大する利点がある7)。合併症率は全体58.8%だが大部分が軽度と報告されている。一次DFGでは良好な眼瞼位置が83.3%に得られるのに対し、二次DFGでは37.5%であった(p=0.07)7)。
術後短期管理:
コンフォーマ: 結膜囊の癒着・収縮防止に必須。術直後から装着し、長期放置を避ける。
義眼装用開始: 術後2〜4週で疼痛・炎症軽快後に義眼作製を開始する。義眼の調整は術後6〜8週で義眼師を受診して行う。オーダーメイド義眼の費用は8〜10万円(療養費払い対象となる場合がある)。
小児の対応: できるだけ早期から義眼を装用し、眼瞼・眼窩の発育を促進する(5歳以下で特に重要)。
義眼床陥凹の修正: 眼窩陥凹に対しては自家組織(骨・軟骨・真皮脂肪)または人工材料(シリコーンブロック・ハイドロキシアパタイト)で底上げする。
結膜囊拡大が必要な場合: 鼠径部・下腹部から採取した全層植皮片を標準的な薄い義眼に裏返しに巻いて挿入する。結膜囊は眼窩下縁骨膜に深くしっかりと固定されていることが望ましい。
眼球摘出術の利点の根拠: 眼球全体と視神経を摘出することで、腫瘍の浸潤深度・視神経断端の腫瘍細胞残存・眼外浸潤の有無を組織学的に評価できる。眼球内容除去術では眼球全体の組織評価は不可能である。
交感性眼炎のリスク: ぶどう膜抗原への曝露により対側眼に自己免疫反応(交感性眼炎)が生じる可能性が理論的に懸念される。しかし880例の調査では除去術後の交感性眼炎発症の確定的記録はない。「14日ルール」に科学的根拠はないとされる。
術後創傷治癒において羊膜成分が注目されている。臍帯羊膜に豊富なHC-HA/PTX3複合体はIL-10を上方制御し、IL-12を下方制御することでマクロファージをM2(抗炎症)表現型に誘導し、抗炎症・抗瘢痕・組織再生を促進する6)。
多孔質インプラントは多孔質構造が線維血管組織の内部増殖(fibrovascular ingrowth)を促し、組織統合により可動性が向上する。外眼筋との固定も良好となる。非多孔質インプラントは組織内増殖がないため可動性低下・インプラント移動リスクがある可能性がある。
眼球摘出後に眼窩容積が喪失すると、上眼瞼溝陥凹・眼球陥凹(enophthalmos)・眼瞼下垂が生じる。この病態は「無眼球腔症候群(post-enucleation socket syndrome)」と呼ばれる。外眼筋のインプラントへの不十分な固定はインプラント移動を引き起こし、症状を悪化させる。適切なサイズのインプラント選択と外眼筋の確実な縫合固定が予防の鍵となる。
5歳で眼窩容積は成人(14〜15歳で完成)の80%に到達し、出生〜思春期で眼球容積は3倍に増大する。骨への力学的刺激が眼窩成長に必須であるため、小児では適切なインプラント選択と長期フォローが重要である。
眼球摘出後に「Charles Bonnet症候群(CBS)」と呼ばれる視覚幻覚が生じる場合がある。CBSは従来、両眼視力の60%以上の喪失が発症に必要とされていたが、片眼の視力喪失のみでも発症しうることが示されている。
Forte et al.(2025)は脈絡膜メラノーマによる眼球摘出後にCBSを発症した67歳女性を報告した1)。術翌日から視覚幻覚が出現し、2年間持続した。文献レビューでは片眼視力喪失後のCBSが9症例同定され、診断時平均年齢69.4歳(範囲52〜82歳)、8/9例で視力喪失後数時間〜2日以内に幻覚が出現した1)。
眼球摘出を受けるすべての患者にCBSの可能性を事前に説明し、術後のスクリーニングを行うことが推奨される。
はい。Charles Bonnet症候群(CBS)と呼ばれる視覚幻覚が生じることがある。幻覚は動くパターン・色・人物像などさまざまで、患者本人は幻覚が実在しないことを認識している(insightが保たれる)。片眼の視力喪失のみでも発症しうることが報告されており1)、術前に患者へ説明しておくことが重要である。
精神疾患患者による自己眼球損傷(Oedipism)に伴う眼球完全脱出では、視神経の断裂によってくも膜下出血(SAH)が生じうる。眼動脈は内頸動脈C6部から分岐してくも膜下腔を走行するため、断裂がSAH・内頸動脈解離を引き起こす可能性がある。
Flippin et al.(2023)は精神疾患患者による両側自己眼球摘出の症例を報告した2)。両側眼球が完全剥離し頭部CTAでは鞍上部のSAH+脳室内出血が確認された。眼球の完全摘出・視神経断裂を認める症例では頭部CT(できればCTA)で頭蓋内出血を評価することが求められる。
閉塞性睡眠時無呼吸(OSA)による日中過眠が重篤な眼外傷・眼球摘出の原因となりうる。Baker et al.(2024)はOSA患者の突然入眠による右眼球脱出(視神経約5cm断裂)の症例を報告した3)。台湾の全国コホートデータ(6,915例)ではOSA患者の全体外傷リスクが非OSAと比較して83.1%増加していた4)。
眼球内容除去術後の創離開に対する新たな再建法として、臍帯羊膜の活用が報告されている。臍帯羊膜は通常の羊膜の約10倍の厚みを持ち、HC-HA/PTX3が豊富に含まれる。
Bunin(2022)は増殖糖尿病網膜症を背景とした有痛性失明眼への除去術後に生じた縫合部離開に対し、ドナー強膜シェルと2.5×2.0cm AmnioGuardを用いた再建を施行した6)。術後8か月も良好な整容結果が維持された。
放射線照射歴や複雑な眼窩を有する症例への一次DFG移植が有望視されている。Jovanovic et al.(2020)の143文献レビュー+34症例の大規模解析では、DFG合併症率は58.8%だが大部分が軽度と報告された7)。一次DFGは二次DFGと比較して良好な眼瞼位置の達成率が高い(83.3% vs 37.5%)傾向が示された(p=0.07)7)。