กลุ่มอาการดึงรั้งวุ้นตา -จอประสาทตา (VMT ) เป็นโรคที่เกิดจากภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง ที่ไม่สมบูรณ์ตามอายุ ซึ่งทำให้เกิดการดึงรั้งที่จอประสาทตา
แบ่งเป็นชนิดแคบ (ไม่ทราบสาเหตุ) และชนิดกว้าง (ทุติยภูมิ: เช่น ม่านตาอักเสบ เบาหวานขึ้นจอตา)
ประมาณ 80% ของผู้ป่วยมีจอประสาทตา บวมน้ำแบบถุงน้ำ และผู้ป่วยส่วนใหญ่มีเยื่อเหนือจอประสาทตา หากดำเนินต่อไปอาจนำไปสู่รูพรุนจอประสาทตา ทะลุตลอดความหนา
การตรวจ OCT เป็นสิ่งจำเป็นสำหรับการวินิจฉัย และการจำแนกตามความกว้างของการดึงรั้ง (เฉพาะจุด ≤1500 µm, กว้าง >1500 µm) มีผลต่อแผนการรักษาอัตราการหายเองของ VMT ชนิดเฉพาะจุด (≤1500 µm) รายงานอยู่ที่ 23-47% (ภายใน 1-2 ปี) 8) ชนิดกว้างหรือที่มีเยื่อเหนือจอประสาทตา ร่วมด้วยมักไม่หายเอง
การรักษามาตรฐานคือการตัดวุ้นตา (PPV ) ซึ่งมีอัตราการปลดการดึงรั้งจอประสาทตา และการปิดรูพรุนจอประสาทตา สูงที่สุด หลัง PPV สายตาดีขึ้นเฉลี่ย 2 แถวหรือมากกว่า 8)
การกำหนดมาตรฐานของผลลัพธ์ที่รายงานโดยผู้ป่วย (การประเมินคุณภาพชีวิต) เป็นความท้าทาย และจำเป็นต้องพัฒนา PROMs ที่จำเพาะต่อ VMT 6)
กลุ่มอาการดึงรั้งวุ้นตา -จอประสาทตา (Vitreomacular Traction Syndrome; VMT ) เป็นโรคของรอยต่อระหว่างวุ้นตา กับจอประสาทตา ที่เกิดจากภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) ที่ไม่สมบูรณ์ เมื่ออายุมากขึ้น วุ้นตา ส่วนหน้าจอประสาทตา จะกลายเป็นของเหลวเกิดเป็นถุงวุ้นตา แต่ชั้นคอร์เทกซ์วุ้นตา ส่วนหน้าจอประสาทตา จะทำหน้าที่เป็นแรงดึงในแนวหน้า-หลังเมื่อ PVD ดำเนินไป ชั้นคอร์เทกซ์วุ้นตา ส่วนหลังยังคงยึดติดกับจอประสาทตา อย่างผิดปกติ และวุ้นตา ที่เป็นของเหลวจะดึงบริเวณที่ยึดติดของจอประสาทตา ในแนวหน้า-หลัง ทำให้เกิดการเปลี่ยนแปลงทางรูปร่างและการทำงาน เมื่อการดำเนินของ PVD หยุดใกล้จอประสาทตา ผนังด้านหลังของถุงวุ้นตา ส่วนหน้าจะดึงจอประสาทตา ในแนวหน้า-หลัง ทำให้เกิดโรค
คำนี้หมายถึงภาวะที่การดึงรั้งทำให้เกิดการเปลี่ยนแปลงทางรูปร่างของจอประสาทตา ส่วนภาวะที่ไม่มีการเปลี่ยนแปลงของจอประสาทตา เลยหรือมีเพียงวุ้นตา ยึดติดกับจอประสาทตา เรียกว่าการยึดติดวุ้นตา -จอประสาทตา (VMA) และไม่จัดอยู่ใน VMT
VMT แบ่งเป็นชนิด แคบ (ไม่ทราบสาเหตุ) ซึ่งเกิดจากการเปลี่ยนแปลงของวุ้นตา ตามอายุ และชนิด กว้าง (ทุติยภูมิ) ซึ่งเกิดทุติยภูมิจากม่านตาอักเสบ เบาหวานขึ้นจอตาชนิดงอกเส้นเลือด หรือโรคหลอดเลือดจอประสาทตา เช่น หลอดเลือดดำจอประสาทตาสาขาอุดตัน
ในปี 1953 Irvine รายงานภาวะที่เกี่ยวข้องครั้งแรกในชื่อ “กลุ่มอาการแท็กวุ้นตา ” และในปี 1967 Jaffe เสนอ “กลุ่มอาการดึงรั้งวุ้นตา -จอประสาทตา ” เป็นโรคอิสระ ต่อมาการศึกษาทางจุลพยาธิวิทยาโดย Reese และคณะได้สร้างแนวคิดของโรคขึ้น
ความชุกของ VMT แบบเดี่ยวรายงานว่าอยู่ที่ 22.5 ต่อประชากร 100,000 คน 1) ความชุกของ VMT ที่เกิดร่วมกับจอประสาทตาเสื่อมจากเบาหวาน จอประสาทตา บวมจากเบาหวาน และจอประสาทตา เสื่อมตามอายุนั้นสูงกว่ามาก VMT สามารถเกิดได้ในทุกอายุและทุกเชื้อชาติ แต่ความชราเป็นปัจจัยเสี่ยงที่สำคัญที่สุด โดยประมาณการความชุกในผู้ใหญ่สหรัฐฯ อายุ 63 ปีขึ้นไปอยู่ที่ 0.4–2.0% 2) มีแนวโน้มอุบัติการณ์สูงกว่าเล็กน้อยในเพศหญิง
ประมาณ 80% ของกรณีมีจอประสาทตา บวมชนิดซิสตอยด์ร่วมด้วย และเกือบทุกกรณีมีเยื่อเหนือจอประสาทตา ร่วมด้วย การมีเยื่อเหนือจอประสาทตา ทำให้การยึดเกาะระหว่างวุ้นตา และจอประสาทตา แน่นขึ้น ทำให้เกิดการดึงรั้งเป็นเวลานาน
ด้วยการแพร่หลายของ OCT กลุ่ม International Vitreomacular Traction Study Group (IVTS) ได้เสนอคำจำกัดความและการจำแนกประเภทตาม OCT
การยึดเกาะวุ้นตา -จอประสาทตา (VMA) คือภาวะที่มีการยึดเกาะของวุ้นตา บางส่วนใกล้กับรอยบุ๋มจอประสาทตา แต่ไม่มีการเปลี่ยนแปลงรูปร่างของจอประสาทตา มักไม่มีอาการ และ VMA เพียงอย่างเดียวไม่จำเป็นต้องรักษา
การดึงรั้งวุ้นตา -จอประสาทตา (VMT ) คือภาวะที่นอกเหนือจาก VMA แล้ว ยังมีการเปลี่ยนแปลงรูปร่างของรอยบุ๋มจอประสาทตา (การบิดเบี้ยวของผิวรอยบุ๋ม การเกิดถุงน้ำเทียม การยกตัวของรอยบุ๋มจากชั้น RPE ) การไม่มีรอยฉีกขาดตลอดความหนาเป็นเงื่อนไขที่จำเป็นสำหรับ VMT
ในการจำแนกของ IVTS เส้นผ่านศูนย์กลางของบริเวณยึดเกาะ ≤1500 µm จัดเป็นแบบเฉพาะจุด (focal) และ >1500 µm จัดเป็นแบบกว้าง (broad) ความกว้างของการยึดเกาะมีความต่อเนื่อง ตั้งแต่การยึดเกาะแบบจุดเล็กมากไปจนถึงการยึดเกาะกว้าง >1500 µm 8)
การจำแนกตามความกว้างของการยึดเกาะ:
การจำแนก ความกว้างของการยึดเกาะ ลักษณะสำคัญ แบบเฉพาะจุด (Focal) ≤ 1500 µm มักเกิดร่วมกับการเปลี่ยนแปลงแบบซิสตอยด์ มักหายได้เอง แบบกว้าง (Broad) > 1500 µm มีแนวโน้มทำให้เกิดจอประสาทตา โป่งและจอประสาทตาลอก แบบดึงรั้ง
Q
VMA และ VMT แตกต่างกันอย่างไร?
A
VMA คือภาวะที่วุ้นตา เกาะติดกับจอประสาทตา ส่วนกลาง (macula) แต่โครงสร้างของจอประสาทตา ยังปกติ มักไม่มีอาการและไม่จำเป็นต้องรักษา ส่วน VMT คือภาวะที่นอกเหนือจาก VMA แล้วยังมีการเปลี่ยนแปลงโครงสร้างของจอประสาทตา (บิดเบี้ยว, ถุงน้ำเทียม, นูน) ซึ่งอาจทำให้การมองเห็น บกพร่องได้ ทั้งสองภาวะแยกจากกันด้วยการตรวจ OCT เฉพาะกรณีที่แรงดึงทำให้เกิดการเปลี่ยนแปลงโครงสร้างของจอประสาทตา เท่านั้นจึงจะวินิจฉัยเป็น VMT ส่วนกรณีที่วุ้นตา เพียงแค่เกาะติดกับจอประสาทตา ส่วนกลางจะแยกเป็น VMA
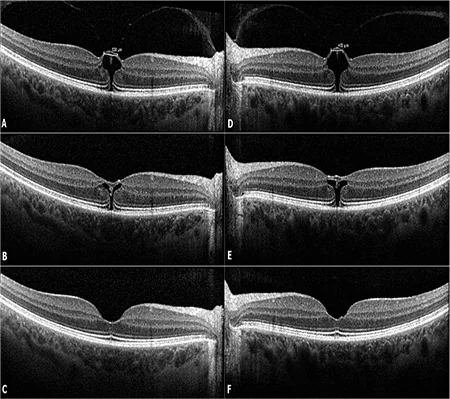
ภาพ OCT ของกลุ่มอาการดึงรั้งวุ้นตาจอประสาทตาส่วนกลางและการปลดปล่อยแรงดึง Özdemir HB, et al. Pneumatic Vitreolysis for the Treatment of Vitreomacular Traction Syndrome. Turk J Ophthalmol. 2019. Figure 1. PM
CI D: PMC6761384. License: CC BY.
แรงดึง
วุ้นตา จอประสาทตา ส่วนกลาง (
VMT ) ที่พบใน
การตรวจ OCT ของตาขวา (A) และตาซ้าย (D) ได้รับการปลดปล่อยโดยการทำ vitreolysis ด้วยแก๊ส โดยตาขวา (B) หลังจาก 3 วัน และตาซ้าย (E) ภายใน 2 วัน และโครงสร้าง
จอประสาทตา กลับมาเป็นปกติหลังจาก 1 เดือน (C, F) ซึ่งสอดคล้องกับแรงดึง
วุ้นตา จอประสาทตา ส่วนกลางที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
อาการที่ผู้ป่วยรู้สึกของ VMT จะเกิดขึ้นและดำเนินไปอย่างช้าๆ และมักไม่มีการเปลี่ยนแปลงอย่างรวดเร็วของความคมชัดในการมองเห็น ในระยะเวลาสั้น8)
ภาพบิดเบี้ยว (metamorphopsia)การมองเห็น ในชีวิตประจำวันความคมชัดในการมองเห็น ลดลง : รู้สึกได้ว่ามองเห็นไม่ชัดหรือการมองเห็น ส่วนกลางลดลงเห็นสิ่งของเล็กกว่าปกติ (micropsia) : เห็นสิ่งของเล็กลงตามัว : บางครั้งรู้สึกได้ว่าการมองเห็น ส่วนกลางไม่ชัดเจนจุดบอด (scotoma) : บางครั้งสังเกตได้เป็นจุดบอดตรงกลางเห็นภาพซ้อน ข้างเดียว
หากเกิดการหลุดลอกของ fovea เนื่องจากแรงดึงรุนแรง อาจทำให้ความคมชัดในการมองเห็น ลดลงอย่างรวดเร็วหรือเกิดจุดบอดได้ ในระยะที่มีเพียง VMA จะไม่มีอาการ
ในการตรวจด้วยกล้องจุลทรรศน์ชีวภาพแบบร่องกราด (slit-lamp biomicroscopy) จะพบวุ้นตา เกาะติดกับจอประสาทตา ส่วนกลาง (macula) และมีวุ้นตา หลุดลอกออกทางด้านหลัง (posterior vitreous detachment) โดยรอบ บางครั้งอาจเห็นเยื่อบางโปร่งแสงตึงเกาะติดที่รอยบุ๋มจอตา (fovea) การตรวจอวัยวะภายในลูกตา (fundus) อาจพบเยื่อเหนือจอประสาทตา (epiretinal membrane) หรือจอประสาทตา ส่วนกลางหลุดลอกหรือบวมคล้ายโรคคอริโอเรติโนพาทีชนิดเซรุ่มที่จอประสาทตา ส่วนกลาง (central serous chorioretinopathy) หรือลักษณะคล้ายรูที่จอประสาทตาส่วนกลาง (macular hole) นอกจากนี้ การตรวจด้วยกล้องตรวจตา (ophthalmoscope) อาจพบเนื้อเยื่อเยื่อบางใสบนจอประสาทตา ส่วนกลาง และหลอดเลือดจอตาอาจคดเคี้ยวเนื่องจากการดึงรั้ง
ผลการตรวจหลักที่ยืนยันด้วย OCT แสดงไว้ด้านล่าง
ผลการตรวจ VMT
การหายไปหรือการเสียรูปของรอยบุ๋มจอตา (foveal depression) : รูปร่างเว้าปกติของรอยบุ๋มจอตา แบนราบหรือบิดเบี้ยว
ถุงเทียม (pseudocyst) หรือการเปลี่ยนแปลงแบบถุงน้ำ (cystoid change) : การสะสมของของเหลวในจอตาบริเวณจอประสาทตา ส่วนกลาง โดยมีเสาเนื้อเยื่อซึ่งเป็นเซลล์มุลเลอร์ (Müller cells) พบใน 81% ของตา VMT การเปลี่ยนแปลงแบบถุงน้ำอาจขยายไปทั่วจอประสาทตา ส่วนกลาง และเกิดจากการดึงรั้งในแนวหน้า-หลัง (anteroposterior traction) ซึ่งเป็นลักษณะเฉพาะของ VMT แตกต่างจากการดึงรั้งในแนวสัมผัส (tangential traction) ของ ERM 8)
การยกตัวของรอยบุ๋มจอตา จากชั้น RPE : หลักฐานโดยตรงของการดึงรั้งไปข้างหน้าโดยชั้นคอร์เทกซ์วุ้นตา ส่วนหลัง (posterior vitreous cortex)
ความหนาและการสะท้อนแสงสูงของชั้นคอร์เทกซ์วุ้นตา ส่วนหลัง : มองเห็นเป็นแถบสะท้อนแสงสูงด้านหน้าจอตา
ผลการตรวจร่วม
เยื่อเหนือจอประสาทตา (ERM )VMT การมี ERM ขัดขวางการหลุดลอกของ VMA โดยธรรมชาติและเพิ่มการดึงรั้ง 8)
จอประสาทตา ส่วนกลางบวมแบบถุงน้ำ (CME )ฟลูออเรสซีน (fluorescein angiography)
จอประสาทตา ส่วนกลางแยกชั้นจากการดึงรั้ง (tractional macular schisis) หรือจอประสาทตา ส่วนกลางหลุดลอก (macular detachment)
รูที่จอประสาทตาส่วนกลาง ชนิดทะลุทุกชั้น (full-thickness macular hole)รูที่จอประสาทตาส่วนกลาง
ในการตรวจหลอดเลือดด้วยฟลูออเรสซีน อาจพบการเรืองแสงมากเกิน (hyperfluorescence) ที่จอประสาทตา ส่วนกลาง จอประสาทตา ส่วนกลางบวมแบบถุงน้ำ และการรั่วซึมของฟลูออเรสซีน จากหัวประสาทตา (optic disc) หากมีวุ้นตา หลุดลอกออกทางด้านหลังที่ปุ่มประสาทตา (papilla) จะไม่เกิดการรั่วซึมของฟลูออเรสซีน จากปุ่มประสาทตา ในการตรวจ FA อาจพบการรั่วซึมของสีจากเส้นเลือดฝอยในระยะท้าย และการสะสมของสีในโพรงถุงน้ำ 8)
Yamada และ Kishi รายงานรูปแบบการดึงรั้งของวุ้นตา ใน VMT สองประเภท ประเภท V (หลุดลอกทั้งด้านขมับและด้านจมูกของรอยบุ๋มจอตา โดยเกาะติดเฉพาะที่รอยบุ๋มจอตา ) มีผลการผ่าตัดที่ดี ในขณะที่ประเภท J หรือแบบโค้ง (ยังคงมีการเกาะติดด้านจมูกของรอยบุ๋มจอตา ) มักจะเกิดรูที่จอประสาทตาส่วนกลาง หรือฝ่อหลังผ่าตัด โดยมีผลการรักษาที่ไม่ดี
ในตา VMT /ERM อาจพบการดึงรั้งวุ้นตา ที่หัวประสาทตา (vitreopapillary traction, VPT) โดยวุ้นตา ยังคงเกาะติดรอบหัวประสาทตา VPT วินิจฉัยด้วย OCT และอาจสับสนกับอาการบวมของหัวประสาทตา (papilledema) ในกรณีที่เป็นทั้งสองข้าง มีข้อเสนอว่า VPT อาจเกี่ยวข้องกับการมองเห็น ลดลงหรือโรคเส้นประสาทตา ขาดเลือด (ischemic optic neuropathy) 8)
Q
ความเสี่ยงในการลุกลามจาก VMT ไปเป็นรูจอประสาทตาชั้นในมีเท่าใด?
A
หากแรงดึงยังคงอยู่ อาจพัฒนาไปเป็นรูจอประสาทตา ทะลุทั้งชั้น มีรายงานผู้ป่วยที่สูญเสียการมองเห็น อย่างรุนแรง (ถึงระดับเห็นเพียงการเคลื่อนไหวของมือ) ในทางกลับกัน ในกรณีที่เป็นเฉพาะที่และไม่มีเยื่อเหนือจอประสาทตา อาจเกิดการหลุดออกได้เอง ดังนั้นจึงเลือกเฝ้าสังเกตหรือผ่าตัดตามความรุนแรงของอาการและอาการแสดง เนื่องจากอาจเกิดรูจอประสาทตา ขึ้นระหว่างการเฝ้าสังเกต การติดตาม OCT เป็นประจำจึงมีความสำคัญ
เมื่ออายุมากขึ้น วุ้นตา (vitreous gel) จะเกิดการเหลว (synchysis) และหดตัว (syneresis) และเกิดภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) ใน PVD ปกติ วุ้นตา จะหลุดออกจากจอประสาทตา อย่างสม่ำเสมอ แต่ใน PVD ผิดปกติ (anomalous PVD ) การหลุดและการคลายการยึดเกาะเกิดขึ้นไม่พร้อมกัน ทำให้เกิด VMT
วุ้นตา ยึดเกาะกับจอประสาทตา แน่นที่สุดในบริเวณที่เยื่อจำกัดชั้นใน (ILM ) บางที่สุด ทางด้านหลัง การยึดเกาะจะแข็งแรงรอบขั้วประสาทตา ที่จอประสาทตา ชั้นใน (fovea และบริเวณรอบ fovea เส้นผ่านศูนย์กลาง 1500 ไมครอน) และตามแนวหลอดเลือดจอประสาทตา หลัก นี่คือพื้นฐานทางกายวิภาคของการยึดเกาะที่ fovea อย่างต่อเนื่องใน VMT
อายุ : ปัจจัยเสี่ยงที่ใหญ่ที่สุด พบได้บ่อยในผู้สูงอายุที่มี PVD ดำเนินไปภาวะฮอร์โมนเอสโตรเจนต่ำ : ในสตรีวัยหมดประจำเดือน จะเกิดการเหลวของวุ้นตา ก่อนกำหนดและ PVD มีแนวโน้มพบในผู้หญิงมากกว่าเล็กน้อยโรคร่วม : จอประสาทตาเสื่อมจากเบาหวาน จอประสาทตา เสื่อมตามอายุ หลอดเลือดดำจอประสาทตาอุดตัน ม่านตาอักเสบ จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative เป็นต้น โรคเหล่านี้มีแนวโน้มทำให้เกิดการยึดเกาะระหว่างวุ้นตา กับจอประสาทตา ผิดปกติอย่างรุนแรง 3) การผ่าตัดต้อกระจก ก็อาจเป็นความเสี่ยงต่อ ERM /VMT ทุติยภูมิได้ 8) ยา (pilocarpine) : มีรายงานผู้ป่วย VMT ทั้งสองข้างจากยาหยอดตา pilocarpine 1% 1) Pilocarpine ผ่านการหดตัวของซิลิอารีบอดี อาจเคลื่อนฐานวุ้นตา ไปด้านหน้า เพิ่มแรงดึงในแนวหน้าหลังในตาที่มี VMA อยู่ก่อนแล้ว นอกจากนี้ยังมีรายงานผู้ป่วยที่แรงดึงหายไปในขณะที่ VMA ยังคงอยู่หลังจากหยุด pilocarpine 1)
ยังไม่มีวิธีการป้องกัน VMT ที่พิสูจน์ได้ แต่การตรวจตาเป็นประจำช่วยให้ตรวจพบได้เร็วและรักษาได้เร็ว หากคุณสังเกตเห็นภาพบิดเบี้ยว (metamorphopsia) หรือการมองเห็น ลดลง ให้ไปพบจักษุแพทย์ทันที การตรวจด้วยตนเองโดยใช้ตาราง Amsler ก็มีประโยชน์เช่นกัน หากคุณใช้ยาหยอดตา pilocarpine เพื่อรักษาโรคต้อหิน แนะนำให้ตรวจ OCT จอประสาทตา ชั้นในเป็นประจำในตาที่ยังไม่เกิด PVD สมบูรณ์
การตรวจนี้มีบทบาทสำคัญในการวินิจฉัยและประเมิน VMT OCT เป็นมาตรฐานโดยพฤตินัย (de facto standard) สำหรับการวินิจฉัย จำแนกประเภท และติดตาม ERM และ VMT 8) OCT สามารถมองเห็นรอยต่อระหว่างวุ้นตา และจอประสาทตา แบบไม่รุกล้ำ และสามารถสังเกตความกว้างของการดึงรั้งและการเปลี่ยนแปลงของจอประสาทตา ได้อย่างละเอียด การวินิจฉัย VMT ด้วย OCT จำเป็นต้องมีผลการตรวจดังต่อไปนี้:
มีวุ้นตา ลอกบางส่วน โดยมีวุ้นตา ชั้นคอร์เทกซ์ยกตัวเหนือจอประสาทตา ส่วนพาราฟอฟีเวีย
วุ้นตา ยึดติดบริเวณจอประสาทตา ส่วนกลางภายใน 3 มม. จากรอยบุ๋มจอตา มุมแหลมระหว่างเยื่อวุ้นตา ส่วนหลังกับผิวจอประสาทตา
มีการเปลี่ยนแปลงของรูปทรงรอยบุ๋มจอตา หรือสัณฐานของจอประสาทตา (การเสียรูปของผิวรอยบุ๋มจอตา การเปลี่ยนแปลงโครงสร้างภายในจอประสาทตา เช่น การเกิดซูโดซีสต์ การยกตัวของจอประสาทตา บริเวณรอยบุ๋มจากเยื่อบุผิวรับสี)
ไม่มีรูที่จอประสาทตา ชนิดทะลุทุกชั้น
นอกจากผล OCT ข้างต้น ให้ประเมินข้อมูลต่อไปนี้:
ตำแหน่ง ขอบเขต และความกว้างของการยึดเกาะของวุ้นตา ชั้นคอร์เทกซ์ส่วนหลัง
การมีเยื่อเหนือจอประสาทตา (ERM ) ร่วมด้วย
การมีของเหลวในจอประสาทตา หรือใต้จอประสาทตา
การลุกลามเป็นรูที่จอประสาทตา
การประเมินว่าความกว้างของการยึดเกาะ ≤ 1500 ไมโครเมตร (ชนิดเฉพาะที่) หรือ > 1500 ไมโครเมตร (ชนิดกว้าง) มีความสำคัญต่อการตัดสินใจวางแผนการรักษา SD-OCT ยังสามารถประเมินสภาพของชั้นจอประสาทตา ชั้นนอก (เยื่อจำกัดชั้นนอก, โซนอิลลิปซอยด์ของเซลล์รับแสง ) ซึ่งช่วยในการพยากรณ์โรค
เครื่องหมาย “ก้อนสำลี” (บริเวณสะท้อนแสงสูงเป็นวงกลมกระจายระหว่างรอยต่อของปล้องใน-ปล้องนอกที่ศูนย์กลางรอยบุ๋มจอตา กับปลายเซลล์รับแสง ) อาจเป็นตัวบ่งชี้ของการดึงรั้งไปข้างหน้าสู่รอยบุ๋มจอตา
ใช้เลนส์สัมผัสจอประสาทตา หรือจอประสาทตา ทางอ้อมกำลังขยายสูง ประเมินการย่นของจอประสาทตา ส่วนกลาง อาการบวมน้ำ และการเปลี่ยนแปลงจากการดึงรั้ง การตรวจจอประสาทตา ด้วยกล้องกรีดแสงยืนยันวุ้นตา ที่ยึดติดกับจอประสาทตา ส่วนกลางและการลอกของวุ้นตา ส่วนหลังโดยรอบ
การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) และการถ่ายภาพหลอดเลือดด้วยแสงโคฮีเรนซ์ (OCTA ) : มีประโยชน์ในการประเมินโรคจอประสาทตา อื่นๆ ที่เกิดร่วมกับเยื่อเหนือจอประสาทตา หรือ VMT เช่น หลอดเลือดดำจอประสาทตาอุดตัน จอประสาทตาเสื่อมจากเบาหวาน และเส้นเลือดใหม่ในคอรอยด์ ในการตรวจ FA อาจพบการรั่วของสีจากเส้นเลือดฝอยในระยะท้าย และการสะสมของสีในช่องว่างคล้ายถุงน้ำ อย่างไรก็ตาม ไม่พบรูปแบบกลีบดอกไม้ที่สม่ำเสมอเหมือนในจอประสาทตา บวมน้ำชนิดถุงน้ำหลังผ่าตัดต้อกระจก 8) แผนภูมิ Amsler : ใช้สำหรับการประเมินอาการภาพบิดเบี้ยว โดยอัตนัยการทดสอบ Watzke-Allen : มีประโยชน์ในการแยกรูจอประสาทตา ปลอมและรูจอประสาทตา จริง
VMT อาจแสดงอาการและลักษณะที่คล้ายคลึงกับโรคต่อไปนี้:
รูจอประสาทตา ไม่ทราบสาเหตุ (แยกจาก VMT โดยการมีหรือไม่มีรูทะลุตลอดความหนา)
เยื่อเหนือจอประสาทตา ไม่ทราบสาเหตุ (เยื่อเหนือจอประสาทตา เพียงอย่างเดียว; ยืนยันการมีหรือไม่มี VMT ด้วย OCT )โรคคอรอยด์ และจอประสาทตา อักเสบชนิดเซรุ่มส่วนกลาง (จอประสาทตาลอก แบบเซรุ่มเนื่องจากความผิดปกติของเยื่อบุผิวรงควัตถุจอประสาทตา )
จอประสาทตา เสื่อมตามอายุ (ชนิดมีน้ำซึม; ประเมินการมีหรือไม่มีเส้นเลือดใหม่ในคอรอยด์ )การดึงรั้งของวุ้นตา ที่หัวประสาทตา (vitreopapillary traction; VPT)
Q
สามารถวินิจฉัย VMT ด้วยการตรวจอื่นนอกเหนือจาก OCT ได้หรือไม่?
A
การวินิจฉัยทางคลินิกสามารถทำได้โดยการตรวจอวัยวะภายในด้วยกล้องจุลทรรศน์ชนิดกรีดหรือการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน แต่การวินิจฉัยที่แน่นอนของ VMT ทำได้โดย OCT และเป็นมาตรฐาน OCT ช่วยให้ประเมินรายละเอียดของความกว้างของการดึงรั้ง การเปลี่ยนแปลงรูปร่างของจอประสาทตา และลักษณะที่พบร่วม ซึ่งจำเป็นต่อการกำหนดแผนการรักษา โดยเฉพาะอย่างยิ่ง การประเมินความกว้างของการยึดเกาะที่แม่นยำ (ชนิดเฉพาะจุดหรือกว้าง) ทำได้เฉพาะกับ OCT เท่านั้น
ในกรณีที่มีอาการเล็กน้อยและความเสี่ยงของการปลด VMT น้อยกว่าประโยชน์ การสังเกตอาการเป็นทางเลือกแรก การหายไปเองตามธรรมชาติรายงานใน 11–40% ของกรณีในการวิเคราะห์อภิมาน 3) ใน VMT แบบเฉพาะจุด (≤1500 ไมครอน) มีรายงานการหายไปเองตามธรรมชาติ 23–47% ในระยะ 1–2 ปี 8) ในชนิดเฉพาะจุดที่ไม่มีการร่วมของเยื่อเหนือจอประสาทตา การหายไปเองตามธรรมชาติเกิดขึ้นบ่อยกว่า 3)
ในกรณีที่มีการเปลี่ยนแปลงของจอประสาทตา เพียงเล็กน้อย บางรายไม่เปลี่ยนแปลงเป็นเวลาหลายปีเมื่อสังเกตอาการ หรือในกรณีที่มีจุดยึดเกาะเล็ก อาจเกิดการหลุดลอกเองได้ ดังนั้นจึงจำเป็นต้องสังเกตชนิดของกรณีอย่างใกล้ชิด ในกรณีที่ไม่มีเยื่อเหนือจอประสาทตา อาจเกิดการหลุดลอกของวุ้นตา ส่วนหลังเองและแรงดึงถูกปลดปล่อย ในกรณีที่อาการ主观ไม่รุนแรง อาจสังเกตอาการไปสักระยะ ต้องระวังการดำเนินไปเป็นรูที่จอประสาทตา ระหว่างการสังเกต และจำเป็นต้องติดตาม OCT เป็นระยะ
ในทางกลับกัน ในตาที่มีการเปลี่ยนแปลงแบบถุงน้ำที่จุดเริ่มต้น ต้องระวังเกี่ยวกับพยากรณ์โรค ในการศึกษา 53 ตา พบว่า 81% ของตาที่มีการเปลี่ยนแปลงแบบถุงน้ำแสดงการมองเห็น ลดลง 2 แถวขึ้นไปภายใน 60 เดือน 8)
นี่เป็นวิธีการที่แน่นอนที่สุดในการรักษา VMT ทำการตัดวุ้นตา อย่างง่ายและลอกเยื่อที่จอประสาทตา เนื่องจากการยึดเกาะที่จอประสาทตา แข็งแรง ควรลอกช้าๆ ขณะสังเกตการยึดเกาะของจอประสาทตา ในกรณีส่วนใหญ่ การตัดวุ้นตา มีข้อบ่งชี้เพื่อปลดแรงดึงของวุ้นตา ที่จอประสาทตา
เมื่อวินิจฉัยได้แล้ว แนะนำให้ผ่าตัดแต่เนิ่นๆ ก่อนเกิดรูที่จอประสาทตา หรือการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้ โดยเฉพาะในกรณีที่มีพื้นที่ยึดเกาะระหว่างจอประสาทตา กับวุ้นตา กว้าง ต้องระวังเนื่องจากการยึดเกาะแข็งแรง ระหว่างการสังเกต อาจเกิดรูที่จอประสาทตา หรือหากผ่าตัดล่าช้า อาการบวมน้ำที่จอประสาทตา แบบถุงน้ำหลังผ่าตัดอาจกลายเป็นรูที่จอประสาทตา
เกณฑ์บ่งชี้การผ่าตัด:
อาการ主观รุนแรง (ภาพบิดเบี้ยว /การมองเห็น ลดลงรบกวนชีวิตประจำวัน)
เกิดรูที่จอประสาทตา หรือใกล้จะเกิด
VMT แบบกว้าง (>1500 ไมครอน)ร่วมกับจอประสาทตาลอก แบบพยาธิสภาพที่จอประสาทตา
การมองเห็น ไม่ดีเมื่อมาตรวจความเสี่ยงสูงต่อการดำเนินไปของการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้ในระยะยาว
มีรายงานผลการรักษาที่ดีที่สุด: อัตราการปลด VMT 100% อัตราการปิดรูที่จอประสาทตา 95% 2) ในการทบทวนอย่างเป็นระบบและการวิเคราะห์อภิมาน การผ่าตัดวุ้นตา เหนือกว่าออคริพลาสมิน (การย่อยวุ้นตา ด้วยเอนไซม์) อย่างมีนัยสำคัญในอัตราการปลด VMT (RR=0.48, 95% CI 0.38–0.62) และอัตราการปิดรูที่จอประสาทตา (RR=0.49, 95% CI 0.30–0.81) 2) การมองเห็น ดีขึ้นหลังผ่าตัดก็มากกว่าออคริพลาสมิน (SMD=0.38, 95% CI 0.03–0.73) 2)
หลังการผ่าตัดวุ้นตา (PPV ) การวิเคราะห์อภิมาน (259 ตา) พบว่า logMAR ก่อนผ่าตัดดีขึ้นจาก 0.67 เป็น 0.42 หลังผ่าตัด 33% ดีขึ้น 2 แถวขึ้นไป ในขณะที่ 21% ไม่เปลี่ยนแปลงหรือแย่ลง 8) โดยเฉลี่ยแล้ว ผู้ป่วยประมาณ 80% ได้รับการมองเห็น ดีขึ้น 2 แถวขึ้นไป 8)
ในกรณีที่มีเยื่อเหนือจอประสาทตา หรือเกิดรูที่จุดรับภาพ การเพิ่มการลอกเยื่อขีดจำกัดชั้นใน (ILM ) เป็นมาตรฐาน โดยย้อม ILM ด้วยสีบลูบริลเลียนท์หรือสีย้อมเสริมอื่นๆ แล้วลอกออก ในกรณีที่มีรูที่จุดรับภาพร่วมด้วย อัตราการปิดรูที่จุดรับภาพหลังการลอก ILM ร่วมกับการอัดแก๊ส C3F8 รายงานว่าสูงกว่า 95% 4) การทบทวนอย่างเป็นระบบ (13 การศึกษา) ไม่พบความแตกต่างอย่างมีนัยสำคัญในผลลัพธ์การมองเห็น ระหว่างการมีหรือไม่มีการลอก ILM แต่การลอก ILM ลดอัตราการกลับเป็นซ้ำของ ERM 8) ในการทดลองแบบสุ่มที่มีกลุ่มควบคุมล่าสุด (213 ตา) อัตราการกลับเป็นซ้ำในกลุ่มที่ลอก ILM อย่างจริงจังคือ 0% เทียบกับ 19.6% ในกลุ่มที่ไม่ลอก 8)
ในรายงานผู้ป่วยชายอายุ 83 ปีที่มี VMT ร่วมกับรูที่จุดรับภาพ (grade 1b) เกิดรูที่จุดรับภาพแบบเต็มความหนา (422 µm) หลังการลอกชั้นคอร์เทกซ์วุ้นตา ส่วนหลังระหว่างการผ่าตัดวุ้นตา แต่หลังการผ่าตัดวุ้นตา ครั้งที่สอง + การลอก ILM (ใช้สีบลูบริลเลียนท์) + การอัดแก๊ส C3F8 14% การมองเห็น ดีขึ้นเป็น 20/120 หลังจาก 6 สัปดาห์ และสัณฐานวิทยาของโฟเวียฟื้นตัว 4)
ลักษณะทางกายวิภาคก่อนผ่าตัดมีผลต่อผลการผ่าตัด VMT แบบเฉพาะจุด (รูปแบบการดึงรูปตัว V) มีแนวโน้มที่จะทำให้การมองเห็น หลังผ่าตัดดีขึ้นมากกว่าแบบกว้างหรือแบบโค้ง (รูปตัว J) 4)
เป็นการรักษาที่มีการรุกรานน้อยที่สุด โดยฉีดแก๊สที่ขยายตัวได้ เช่น C3F8 (เพอร์ฟลูออโรโพรเพน) หรือ SF6 (ซัลเฟอร์เฮกซะฟลูออไรด์) เข้าไปในวุ้นตา ซึ่งจะปลด VMT ออกผ่านแรงลอยตัวและแรงเชิงกลของแก๊ส ใช้ C3F8 ปริมาณ 0.3 มล.
«ท่าดื่มนก (drinking bird maneuver)»: เทคนิคที่ผู้ป่วยเอียงศีรษะไปข้างหน้าและข้างหลังซ้ำๆ หลังผ่าตัด ซึ่งส่งเสริมการผสมของฟองแก๊สกับของเหลวในวุ้นตา และเพิ่มอัตราการปลด VMT
ในการวิเคราะห์อภิมาน PV มีอัตราการปลด VMT สูงกว่าออคริพลาสมินอย่างมีนัยสำคัญ (RR=0.49, 95% CI 0.35–0.70) และไม่มีความแตกต่างอย่างมีนัยสำคัญในการมองเห็น ที่ดีขึ้นเมื่อเทียบกับ PPV 2) อัตราการปลด VMT ที่รายงานคือ 46% (ออคริพลาสมิน), 68% (PV) และ 100% (การผ่าตัดวุ้นตา ) 2)
ในการทดลองแบบสุ่มที่มีกลุ่มควบคุมของเครือข่าย DRCR 78% ของกลุ่มฉีดแก๊ส C3F8 มีการปลด VMT ที่จุดรับภาพ เทียบกับ 9% ในกลุ่มหลอก อย่างไรก็ตาม อุบัติการณ์ของจอประสาทตาลอก และจอประสาทตาฉีกขาด ในกลุ่มฉีดแก๊สสูงกว่าที่คาดไว้ นำไปสู่การหยุดการทดลองก่อนกำหนดเนื่องจากข้อกังวลด้านความปลอดภัย 8) ความปลอดภัยของการรักษานี้ยังคงต้องใช้ความระมัดระวัง
Ocriplasmin เป็นโปรตีเอสชนิดรีคอมบิแนนท์ที่ออกฤทธิ์ต่อไฟโบรเนกตินและลามินิน ซึ่งเป็นส่วนประกอบของรอยต่อระหว่างวุ้นตา และจอประสาทตา ฉีดเข้าในน้ำวุ้นตา ครั้งเดียวขนาด 125 ไมโครกรัมเพื่อส่งเสริมการหลุดของ VMA ผลการใช้งานไม่ค่อยดีนัก โดยได้ผลประมาณ 20%
ในการประเมินจากการทดลองทางคลินิก MIVI -TRUST และ OASIS อัตราการหลุดของ VMA (RR=3.61, 95% CI 1.99–6.53) ดีกว่ายาหลอกอย่างมีนัยสำคัญ 3) แต่อัตราการหลุดของ VMT ต่ำกว่าเมื่อเทียบกับการผ่าตัดวุ้นตา ในระยะที่ 3 (MIVI -TRUST) การหลุดของ VMA สำเร็จในกลุ่ม ocriplasmin 27% เทียบกับกลุ่มยาหลอก 10% (P<0.001) 7) การใช้ ocriplasmin ยังเป็นที่ถกเถียงและยังไม่แพร่หลายในทางคลินิก 7) ยาถูกถอนออกจากตลาดในปี 2020 5) และความพร้อมใช้แตกต่างกันไปตามภูมิภาคและสถานพยาบาล
การผ่าตัดวุ้นตา ต้องการการจัดการที่ละเอียดอ่อน และอาจเกิดรูจุดรับภาพชนิดทะลุตลอดความหนาระหว่างการผ่าตัด (อัตราประมาณ 2.1% 8) ) หากเกิดรูจุดรับภาพ จำเป็นต้องลอกเยื่อ ILM และใช้แก๊สอัด และการอธิบายให้ผู้ป่วยทราบล่วงหน้าเป็นสิ่งสำคัญ
อัตราภาวะแทรกซ้อนหลัง PPV : จอประสาทตาฉีกขาด ประมาณ 1% จอประสาทตาลอก ประมาณ 1% เยื่อบุตาอักเสบ <0.05% 8) ในตาที่ยังมีเลนส์แก้วตา เดิม การเกิดต้อกระจก ชนิดนิวเคลียร์หลังผ่าตัดเป็นเรื่องปกติ 8)
ในระยะที่ 3 ของ ocriplasmin อาการลอยตัวของวุ้นตา เห็นแสงวาบ ปวดตา และสายตาลดลง เกิดขึ้นประมาณ 10% ภายในหนึ่งสัปดาห์หลังฉีด 7) ในการเฝ้าระวังหลังวางตลาด (208 ราย) มีรายงานสายตาลดลง 2 แถวขึ้นไปใน 18% เห็นแสงวาบ ใน 15% มองเห็นมืดลงใน 14% และความผิดปกติของการมองเห็นสี ใน 10% 7) ผลข้างเคียงอื่นๆ ที่รายงาน ได้แก่ เลนส์แก้วตา เคลื่อนบางส่วน (เส้นใยซอนนูลาอ่อนแรง) สูญเสียการมองเห็น ชั่วคราว จอประสาทตา แยกตัว ความผิดปกติของคลื่นไฟฟ้าจอประสาทตา และความผิดปกติของการมองเห็นสี
หลังฉีดแก๊ส ในขณะที่แก๊สยังคงอยู่ในตา (หลายสัปดาห์) ห้ามโดยสารเครื่องบินและเดินทางไปที่สูง การดมยาสลบ (โดยใช้แก๊สไนตรัสออกไซด์) ก็มีข้อห้ามเมื่อมีแก๊สในตา
ในกรณีที่มีเยื่อเหนือจอประสาทตา หรือ VMT แบบกว้าง ผลของการละลายวุ้นตา ด้วยยาหรือแก๊สมีจำกัด และเลือกการผ่าตัดวุ้นตา
Q
ปัจจุบันยังสามารถใช้ ocriplasmin ได้หรือไม่?
A
Ocriplasmin (Jetrea) เป็นยาละลายวุ้นตา ที่ได้รับการอนุมัติจาก FDA สหรัฐอเมริกาในปี 2012 และได้รับการแนะนำโดยแนวทาง NICE สำหรับกรณีที่ไม่มีเยื่อเหนือจอประสาทตา และเส้นผ่านศูนย์กลางรูจุดรับภาพ ≤400 ไมโครเมตร อย่างไรก็ตาม ยาถูกถอนออกจากตลาดในปี 2020 และความพร้อมใช้แตกต่างกันไปตามภูมิภาคและสถานพยาบาล อัตราการหลุดของ VMT ต่ำกว่าการผ่าตัดวุ้นตา และยังมีความกังวลเกี่ยวกับโปรไฟล์ผลข้างเคียง ดูรายละเอียดในหัวข้อ “งานวิจัยล่าสุดและแนวโน้มในอนาคต”
การเปลี่ยนแปลงของวุ้นตา ตามอายุจะดำเนินไปตามลำดับดังนี้:
การกลายเป็นของเหลว (synchysis) : การรวมตัวของเส้นใยคอลลาเจนและการแยกตัวจากกรดไฮยาลูโรนิก ทำให้เกิดช่องของเหลวภายในวุ้นตา การหดตัว (syneresis) : ปริมาตรที่ลดลงเนื่องจากการกลายเป็นของเหลวทำให้เกิดแรงดึงผ่านชั้นคอร์เทกซ์วุ้นตา ส่วนหลังที่หดตัว ไปยังจุดยึดเกาะจอประสาทตา การดำเนินไปของภาวะวุ้นตาหลุดจากจอประสาทตาส่วนหลัง (PVD ) : การหลุดจะดำเนินไปตามลำดับ: รอบรอยบุ๋มจอตา (จากด้านขมับไปด้านจมูก) → ส่วนโค้งหลอดเลือดบนและล่าง → รอยบุ๋มจอตา → ส่วนรอบนอกกลาง → จานประสาทตา
เมื่อ PVD ดำเนินไปตามปกติ การแยกตัวระหว่างวุ้นตา และจอประสาทตา จะเกิดขึ้นอย่างสม่ำเสมอ อย่างไรก็ตาม ใน “PVD ผิดปกติ” ซึ่งแรงดึงและการปลดการยึดเกาะดำเนินไปไม่พร้อมกัน การยึดเกาะที่รอยบุ๋มจอตา จะคงอยู่จนสุด ทำให้เกิด VMT
ยิ่งเส้นผ่านศูนย์กลางการยึดเกาะเล็กเท่าใด ความเค้นดึงต่อหน่วยพื้นที่ก็ยิ่งสูงขึ้น และการเสียรูปของรอยบุ๋มจอตา ก็มากขึ้น5)
ชนิดเฉพาะจุด (การยึดเกาะประมาณ 500 ไมโครเมตร) : ทำให้เกิดการยกตัวและดึงของจอประสาทตา ชั้นรับความรู้สึกบริเวณรอยบุ๋มจอตา และการเปลี่ยนแปลงคล้ายถุงน้ำในจอประสาทตา ได้ง่าย5) ชนิดกว้าง (การยึดเกาะประมาณ 1500 ไมโครเมตร) : ทำให้เกิดการยกตัวของจุดรับภาพชัดที่กว้างขึ้น และในบางกรณีเกิดจอประสาทตาลอก บริเวณจุดรับภาพชัด การเปลี่ยนแปลงคล้ายถุงน้ำในจอประสาทตา เกิดขึ้นได้น้อยกว่าชนิดเฉพาะจุด5)
เมื่อ PVD ไม่สมบูรณ์ คุณสมบัติยืดหยุ่นของวุ้นตา ที่เหลืออยู่จะทำให้เกิดแรงดึงด้านหน้าคงที่ต่อรอยบุ๋มจอตา นอกจากนี้ แรงดึงแบบพลวัตจากการเคลื่อนไหวของลูกตาก็เพิ่มเข้ามาด้วย และแรงดึงแบบพลวัตใน VMT ถือว่าสำคัญกว่าแรงดึงคงที่ ในกรณีรุนแรง อาจมีภาวะจอประสาทตาฉีกขาด หรือจอประสาทตาลอก ร่วมด้วย
เยื่อเหนือจอประสาทตา พบร่วมใน 40-65% ของตา VMT และทำให้ VMT แย่ลงผ่านสองกลไก5) :
ระยะสั้น : เสริมการยึดเกาะระหว่างวุ้นตา กับจุดรับภาพชัด และขัดขวางการหลุดออกเองระยะยาว : เพิ่มแรงดึงด้านหน้าผ่านการเพิ่มจำนวนและการหดตัวของเซลล์ไฟโบรบลาสต์
ทางจุลพยาธิวิทยา ERM ประกอบด้วยคอลลาเจนของวุ้นตา และ ERM ยึดติดแน่นกับ ILM จึงมีบทบาทในการยึดการเกาะของวุ้นตา ที่เหลืออยู่ที่จอประสาทตา 8)
เกี่ยวกับกลไกการเกิด ERM นอกเหนือจากทฤษฎีดั้งเดิมที่ว่าเซลล์ RPE และเซลล์เกลียอพยพไปยังพื้นผิวเรตินาผ่านรอยแตกขนาดเล็กใน ILM แล้ว ยังมีสมมติฐานใหม่ที่เสนอว่าไม่จำเป็นต้องมีรอยแตกของ ILM โดยเซลล์ที่เหลือจากคอร์เทกซ์วุ้นตา ส่วนหลังถูกกระตุ้นให้กลายเป็นไมโอไฟโบรบลาสต์ ซึ่งนำไปสู่การสร้างและการหดตัวของเยื่อ 8)
ทางจุลกายวิภาคศาสตร์ แม้ในกรณีที่ไม่พบเยื่อเหนือจอประสาทตา ด้วยกล้องตรวจตา ก็ยังมีเซลล์ โดยเฉพาะไมโอไฟโบรบลาสต์ เกาะติดอยู่ที่ด้านวุ้นตา ของเยื่อลิมิตติ้งชั้นใน ในกรณีที่มีเนื้อเยื่อเยื่อ มีรายงานว่าประกอบด้วยไมโอไฟโบรบลาสต์และแอสโตรไซต์ชนิดเส้นใย เช่นเดียวกับเยื่อเหนือจอประสาทตา ชนิดไม่ทราบสาเหตุ
ในพยาธิวิทยาเนื้อเยื่อของตัวอย่าง VMT จะพบการเพิ่มจำนวนของเซลล์เส้นใยที่ประกอบด้วยแอสโตรไซต์ชนิดเส้นใย ไมโอไฟโบรบลาสต์ ไฟโบรบลาสต์ และเซลล์ RPE ก่อตัวเป็น “เยื่อคู่” ที่เชื่อมระหว่างรอยต่อวุ้นตา ส่วนหลังและรอยต่อเรตินา ภายใต้กล้องจุลทรรศน์อิเล็กตรอนแบบส่องผ่าน สามารถแยกแยะเยื่อเหนือจอประสาทตา ได้สองประเภท การมีหรือไม่มีวุ้นตา ฉีก (vitreoschisis) เชื่อว่าเป็นตัวกำหนดสองประเภทนี้
Ocriplasmin (Jetrea; ฉีดเข้าแก้วตาเดียว 125 ไมโครกรัม) เป็นโปรตีเอสลูกผสมที่ประกอบด้วยโดเมนเร่งปฏิกิริยาของพลาสมินสังเคราะห์ ซึ่งละลายส่วนประกอบโปรตีนของวุ้นตา และรอยต่อวุ้นตา -เรตินา ช่วยให้การปลด VMA ดีขึ้น
ในการวิเคราะห์อภิมานของ Chen (55 การศึกษา 4159 ราย) การรักษาด้วย ocriplasmin เหนือกว่ายาหลอกอย่างมีนัยสำคัญในอัตราการปลด VMA หลังจาก 28 วัน (RR=3.61, 95% CI 1.99–6.53) อัตราการปิดรูจอประสาทตา (RR=3.84, 95% CI 1.62–9.08) และการปรับปรุง BCVA ≥3 แถวหลังจาก 6 เดือน (RR=1.97, 95% CI 1.08–3.57) 3) ในการวิเคราะห์รวมของการศึกษาแบบกลุ่ม อัตราการปลด VMA คือ 50% (95% CI 47–53%) และอัตราการปิดรูจอประสาทตา คือ 36% (95% CI 32–39%) 3)
ปัจจัยทำนายประสิทธิภาพการรักษา (ocriplasmin):
การไม่มีเยื่อเหนือจอประสาทตา สัมพันธ์กับประสิทธิภาพการรักษาที่สูงขึ้น (ไม่มี ERM : อัตราการปลด VMA 58%, มี ERM : 34%) 3)
การมีรูจอประสาทตา (MH) สัมพันธ์กับอัตราการปลด VMA ที่สูงขึ้น (58%) 3)
เส้นผ่านศูนย์กลาง VMA <506 µm อายุ <73 ปี และเพศหญิงมีแนวโน้มอัตราการหลุดของ VMA สูงกว่า 3)
การวิเคราะห์กลุ่มย่อยระยะที่ 3 แสดงให้เห็นว่าผู้ป่วยอายุ <65 ปี ไม่มี ERM ตาที่มีเลนส์แก้วตาเทียม และ VMA ≤1500 µm มีแนวโน้มอัตราการหลุดของ VMA สูงกว่า 7)
แนวทาง NICE แนะนำให้ใช้ในผู้ใหญ่ที่ไม่มีเยื่อเหนือจอประสาทตา และเส้นผ่านศูนย์กลางรอยยุบบริเวณจุดรับภาพ ≤400 µm 3)
ในการทบทวนของ Cochrane ผู้ป่วยในกลุ่มการรักษาสูงสุด 20% จำเป็นต้องได้รับการผ่าตัด PPV เพิ่มเติมภายใน 6 เดือน 7) การใช้ ocriplasmin ยังเป็นที่ถกเถียงและไม่ได้รับการยอมรับอย่างกว้างขวางในทางคลินิก 7) หลังจากถอนตัวออกจากตลาดในปี 2020 ความพร้อมใช้จึงมีจำกัด 5)
ในการทบทวนอย่างเป็นระบบและการวิเคราะห์อภิมานโดย QuirozReyes และคณะ (2023) การทดลองแบบสุ่มที่เปรียบเทียบ PPV และการฉีดแก๊ส (PV) พบว่า PPV เหนือกว่าในอัตราการหลุดของ VMT และการปิดรอยยุบบริเวณจุดรับภาพ แต่ไม่มีความแตกต่างอย่างมีนัยสำคัญในการพัฒนาการมองเห็น หลังผ่าตัด (SMD=-0.15, 95% CI -0.47 ถึง 0.16) 2) นอกจากนี้ยังมีกรณีการทดลองแบบสุ่มของ PV ด้วย C3F8 ที่ต้องยุติก่อนกำหนดเนื่องจากข้อกังวลด้านความปลอดภัย (จอประสาทตาลอก , จอประสาทตาฉีกขาด ) 2, 8) ดังนั้นจึงจำเป็นต้องศึกษาความปลอดภัยของวิธีการนี้อย่างต่อเนื่อง
การวิเคราะห์อภิมานที่เปรียบเทียบการทำ PPV พร้อมกับการผ่าตัดต้อกระจก (phacovitrectomy) และการผ่าตัดแบบเป็นขั้นตอนไม่พบความแตกต่างอย่างมีนัยสำคัญในภาวะแทรกซ้อน การมองเห็น หรือผลการหักเหของแสง 8) หลังการทำ PPV ในตาที่มีเลนส์แก้วตาเทียม ต้อกระจก ชนิดนิวเคลียร์มักดำเนินไปอย่างรวดเร็ว ดังนั้นจึงแนะนำให้ปรึกษาผู้ป่วยเกี่ยวกับข้อบ่งชี้ของการผ่าตัดพร้อมกันก่อนการผ่าตัด
Ashby และคณะรายงานกรณีผู้หญิงอายุ 66 ปีที่มีการหลุดของ VMT หลังจากประสบการณ์เครื่องจำลองการบิน (2025) 5) มีสมมติฐานว่าการเร่งความเร็วสามมิติของเครื่องจำลองด้วยแรงหลายทิศทางมีส่วนช่วยในการแยกรอยต่อ VMA ในการติดตามผลระยะยาว การมองเห็น ดีขึ้นจาก 20/60 เป็น 20/25 อย่างไรก็ตาม พบรอยยุบบริเวณจุดรับภาพที่ใกล้จะเกิดขึ้นชั่วคราวหลังการหลุดของ VMT ซึ่งบ่งชี้ว่าการเกิดรอยยุบบริเวณจุดรับภาพแบบเต็มความหนาเป็นความเสี่ยงที่อาจเกิดขึ้น 5) ไม่สามารถตัดความสัมพันธ์ทางเวลากับการหลุดของ VMT ที่เกิดขึ้นเองชั่วคราวได้ และนี่ไม่ใช่วิธีการรักษาที่เป็นมาตรฐาน
Rios Gonzalez และคณะรายงานกรณีผู้ชายอายุ 69 ปีที่เกิด VMT ทั้งสองข้างหลังจากเริ่มใช้ยาหยอดตาพิโลคาร์พีน 1% (เพื่อรักษาโรคต้อหิน ) เป็นเวลา 6 สัปดาห์ และ VMT หายไปหลังจากหยุดยา 8 สัปดาห์ โดยยังคงมี VMA อยู่ (2023) 1) ด้วยการแพร่หลายของยาพิโลคาร์พีนสูตรใหม่ (1.25% เป็นต้น) สำหรับรักษาสายตายาวตามอายุ จึงมีความกังวลเกี่ยวกับความเสี่ยงในการกระตุ้นหรือทำให้ VMT แย่ลง และแนะนำให้ตรวจส่วนหลังของตาและ OCT ก่อนเริ่มการรักษาในกรณีที่ PVD ยังไม่สมบูรณ์ 1)
ในการทบทวนวรรณกรรมอย่างเป็นระบบของผลลัพธ์ที่รายงานโดยผู้ป่วย (PROMs) ในโรคจุดเชื่อมต่อวุ้นตา -จอตา (VMID) พบ PROMs ที่จำเพาะต่อ VMID 17 ชนิดจากการศึกษา 86 เรื่อง แต่ PROMs ในปัจจุบันมีปัญหาดังต่อไปนี้ 6) :
ขอบเขตเนื้อหาจำกัด และคุณภาพทางจิตวิทยายังไม่เพียงพอหรือยังไม่ได้รับการตรวจสอบ
NEI VFQ-25 ถูกใช้มากที่สุด แต่ความเที่ยงตรงร่วมใน VMID ให้ผลลัพธ์ที่หลากหลาย ขนาดผลของมาตรวัดสีมีขนาดเล็ก และการตอบสนองของมาตรวัดงานระยะใกล้ค่อนข้างดี 6)
ไม่มี PROMs ใดที่ผ่านการตรวจสอบด้วยการวิเคราะห์ Rasch ดังนั้นการวัดแบบช่วงจึงไม่ได้รับการรับประกัน 6)
ไม่มีการปรึกษาผู้ป่วยในระหว่างการพัฒนา PROMs ที่จำเพาะต่อ VMID (ไม่เป็นไปตามข้อกำหนดของ FDA และ EMA)
ไม่มี PROMs ที่จำเพาะต่อ VMT และถูกประเมินด้วยเครื่องมือร่วมกับเยื่อเหนือจอตาและรูจุดรับภาพ
ความทับซ้อนระหว่าง PROMs และปัญหาคุณภาพชีวิตที่ระบุในการศึกษาเชิงคุณภาพมีเพียง 9 รายการ (การอ่าน การขับรถ การขับรถตอนกลางคืน ความกลัวการผ่าตัด การเห็นภาพบิดเบี้ยว การเห็นภาพซ้อน ความกังวลเกี่ยวกับการสื่อสารกับบุคลากรทางการแพทย์ ความไม่สะดวกจากการจัดท่าศีรษะ การรบกวนการนอนหลับจากการจัดท่าศีรษะ) 6) ปัญหาคุณภาพชีวิตของ VMID ที่ผู้ป่วยรายงานรวมถึงปัญหาทางสายตา เช่น ภาพบิดเบี้ยว การมองเห็น ส่วนกลางบกพร่อง การอ่านลำบาก รวมถึงความผาสุกทางอารมณ์ (การมองโลกในแง่ดี ความหงุดหงิด ความวิตกกังวล ความเครียด ความหวัง) ความผาสุกทางสังคม (การได้รับการสนับสนุนทางสังคม การรักษาปฏิสัมพันธ์กับเพื่อนและครอบครัว) และกลยุทธ์การรับมือ (การเพิกเฉย การเบี่ยงเบนความสนใจ การไว้วางใจแพทย์ การสวดมนต์/ทำสมาธิ การยอมรับ เครื่องมือที่ใช้งานได้จริง การสนับสนุนทางสังคม การติดตามอาการ) และ PROMs ในปัจจุบันยังไม่ครอบคลุมสิ่งเหล่านี้อย่างเพียงพอ 6) ในอนาคต จำเป็นต้องพัฒนา PROMs ที่จำเพาะต่อ VMID ผ่านการพัฒนาเนื้อหาแบบมีส่วนร่วมของผู้ป่วยและการตรวจสอบทางจิตวิทยาอย่างเข้มงวดด้วยการวิเคราะห์ Rasch
Q
มีแนวโน้มที่จะมีการพัฒนาวิธีการรักษาที่รุกรานน้อยลงในอนาคตหรือไม่?
A
การละลายน้ำวุ้นตา ด้วยยา (ocriplasmin) และการฉีดแก๊ส (การละลายน้ำวุ้นตา ด้วยแรงดันอากาศ) ยังคงได้รับการวิจัยในฐานะการรักษาที่มีการบุกรุกน้อยที่สุดและมีภาระในการดูแลหลังผ่าตัดต่ำ อย่างไรก็ตาม ในปัจจุบัน อัตราการหลุดของ VMT และการปิดรูจอตาเสื่อมต่ำกว่าเมื่อเทียบกับการผ่าตัดน้ำวุ้นตา และประสิทธิภาพมีจำกัดโดยเฉพาะในกรณี VMT แบบกว้างหรือที่มีเยื่อเหนือจอประสาทตา ร่วมด้วย การเลือกการรักษาที่เหมาะสมที่สุดโดยอาศัยลักษณะทางพยาธิวิทยาของผู้ป่วยแต่ละราย (ความกว้างของการยึดเกาะ การมีเยื่อเหนือจอประสาทตา ความรุนแรงของอาการ การประเมินคุณภาพชีวิตของผู้ป่วย) คาดว่าจะได้รับการปรับปรุงให้ดียิ่งขึ้นในอนาคต การกำหนดมาตรฐานของผลลัพธ์ที่รายงานโดยผู้ป่วย (PRO) ก็เป็นหัวข้อวิจัยที่สำคัญสำหรับการประเมินประสิทธิผลของการรักษาอย่างเหมาะสม
Rios Gonzalez R, Villegas VM, Blasini M. Bilateral vitreomacular traction syndrome associated with topical pilocarpine 1% ophthalmic solution. Am J Ophthalmol Case Rep. 2023;30:101834.
QuirozReyes MA, QuirozGonzalez EA, QuirozGonzalez MA, LimaGomez V. Pneumatic vitreolysis versus vitrectomy for the treatment of vitreomacular traction syndrome and macular holes: complication analysis and systematic review with meta-analysis of functional outcomes. Int J Retina Vitreous. 2023;9:33.
Chen X, Li M, You R, Wang W, Wang Y. Efficacy and Safety of Ocriplasmin Use for Vitreomacular Adhesion and Its Predictive Factors: A Systematic Review and Meta-Analysis. Front Med. 2022;8:759311.
Tayyab M, Iqbal K, Abid MA, Rahman FU, Tayyab HA. Surgical Outcome of Vitreomacular Traction Associated With Macular Hole. Cureus. 2022;14(12):e32620.
Ashby N, Kaftan T, Ohlhausen M, Kim S, McGill E, Yeh S. Resolution of Vitreomacular Traction Following a Commercial Flight Simulator Experience. J VitreoRetinal Dis. 2025.
Woudstra-de Jong JE, Busschbach JJ, Manning-Charalampidou SS, Vingerling JR, Pesudovs K. Assessment of patient-reported outcomes in vitreomacular interface disorders: A systematic literature review. Surv Ophthalmol. 2024. doi:10.1016/j.survophthal.2024.08.004.
Flaxel CJ, Adelman RA, Bailey ST, et al. Idiopathic Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern. Ophthalmology. 2020;127(2):P145-P183.
Bailey ST, Vemulakonda GA, Kim SJ, et al. Idiopathic Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern. Ophthalmology. 2024.