Viêm quanh dây thần kinh thị giác (OPN)

Viêm quanh dây thần kinh thị giác
Những điểm chính cần biết
Phần tiêu đề “Những điểm chính cần biết”1. Viêm quanh thần kinh thị giác là gì?
Phần tiêu đề “1. Viêm quanh thần kinh thị giác là gì?”Viêm quanh thần kinh thị giác (Optic Perineuritis; OPN) là một loại bệnh viêm hốc mắt, trong đó tình trạng viêm khu trú ở màng não (bao) của dây thần kinh thị giác. Năm 1883, Edmunds & Lawford lần đầu tiên báo cáo thâm nhiễm viêm quanh dây thần kinh thị giác trên tiêu bản bệnh lý.
Có hai khái niệm về OPN. Khái niệm cổ điển đề cập đến phù gai thị hai bên do viêm màng não do giang mai hoặc sarcoidosis. Khái niệm mới đề cập đến tình trạng viêm khu trú ở bao thần kinh thị giác, biểu hiện tín hiệu cao dạng vòng trên MRI, không có suy giảm chức năng thị giác ngoài mở rộng điểm mù Mariotte.
Phân loại như sau:
- OPN nguyên phát (vô căn): Không xác định được bệnh nền. Chiếm đa số.
- OPN thứ phát: Kèm theo các bệnh viêm hệ thống, nhiễm trùng hoặc u ác tính.
Dịch tễ học
Phần tiêu đề “Dịch tễ học”Tuổi khởi phát trung bình là 40-60 tuổi (khoảng báo cáo 15-85 tuổi), có xu hướng hơi nhiều hơn ở nữ, nhưng chưa có sự khác biệt giới tính rõ ràng.
Viêm thần kinh thị giác (ON) là bệnh viêm xảy ra ở chính dây thần kinh thị giác (sợi trục và bao myelin), thường là mất myelin và liên quan đến MS. Viêm quanh thần kinh thị giác (OPN) là viêm khu trú ở bao (màng não) xung quanh dây thần kinh thị giác, và trên MRI cho thấy ngấm thuốc quanh bao thần kinh. OPN đặc trưng bởi thị lực trung tâm thường được bảo tồn và tần suất RAPD thấp hơn, đáp ứng nhanh với steroid và dễ tái phát khi giảm liều, do đó cần phân biệt lâm sàng với ON.
2. Các triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Các triệu chứng chính và dấu hiệu lâm sàng”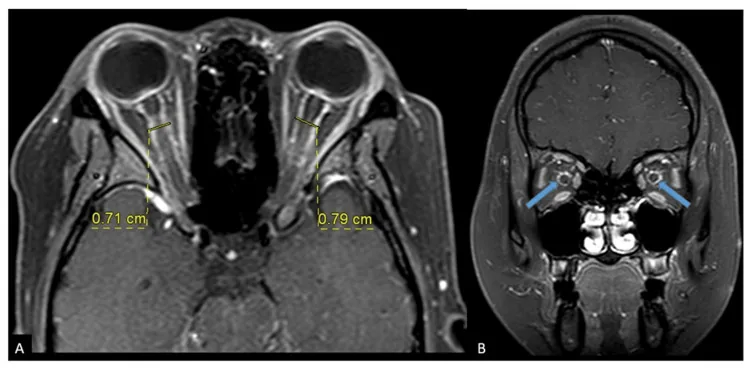
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”- Đau mắt hoặc đau khi cử động mắt: Triệu chứng chủ quan phổ biến nhất. Thường nặng và dai dẳng hơn so với viêm dây thần kinh thị giác điển hình.
- Giảm thị lực: Từ không triệu chứng đến nặng. Có thể phàn nàn về mờ mắt, ám điểm (đốm).
- Diễn tiến khởi phát: Tiến triển chậm trong vài tuần (chậm hơn viêm dây thần kinh thị giác khởi phát trong vài ngày).
- Triệu chứng hốc mắt: Hiếm khi có lồi mắt hoặc hạn chế vận nhãn.
Dấu hiệu lâm sàng
Phần tiêu đề “Dấu hiệu lâm sàng”- Phù gai thị: Gặp ở hầu hết bệnh nhân. Một số trường hợp có gai thị bình thường.
- Thị lực trung tâm: Tương đối được bảo tồn. Tuy nhiên, một số trường hợp có thể giảm nặng (không nhận thức ánh sáng đến đếm ngón tay).
- Thị giác màu sắc và RAPD: Tần suất bất thường thấp hoặc nhẹ.
- Khiếm khuyết thị trường: Biểu hiện nhiều dạng như ám điểm hình vòng cung, ám điểm cạnh trung tâm, ám điểm trung tâm, thị trường ngoại vi còn sót, bán manh ngang, và mở rộng điểm mù Mariotte.
- Dấu hiệu hốc mắt: Có thể gặp sụp mi, liệt cơ mắt, và lồi mắt.
- Thường một bên nhưng có báo cáo hai bên. 1)5)7)
- Trong trường hợp kết hợp với viêm đa động mạch nút, đã có báo cáo mù luân phiên kịch phát. 5)
3. Nguyên nhân và Yếu tố Nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố Nguy cơ”Phần lớn OPN là vô căn. Trong OPN thứ phát, các bệnh nguyên phát sau đây được xác định:
Bệnh Viêm Toàn thân
Phần tiêu đề “Bệnh Viêm Toàn thân”- Sarcoidosis: Một trong những nguyên nhân chính của OPN cổ điển
- Bệnh liên quan đến IgG4
- U hạt viêm đa mạch (GPA)
- Viêm động mạch tế bào khổng lồ
- Bệnh Behçet và SLE
- Bệnh viêm ruột (bao gồm bệnh Crohn)8)
- Viêm đa động mạch nốt (PAN)5)
Nhiễm trùng
Phần tiêu đề “Nhiễm trùng”- Lao2)7) Giang mai HSV VZV COVID-191)
Tự miễn và Liên quan Kháng thể
Phần tiêu đề “Tự miễn và Liên quan Kháng thể”- MOGAD (Bệnh liên quan kháng thể MOG): Chẩn đoán phân biệt chính cùng với sarcoidosis. Trên MRI có hình ảnh tăng tín hiệu dạng đường ray xe điện. 1)
Khối u ác tính
Phần tiêu đề “Khối u ác tính”- Bệnh bạch cầu/lymphoma (nguyên phát/di căn)3)
Do thuốc/do can thiệp y tế
Phần tiêu đề “Do thuốc/do can thiệp y tế”- Thuốc ức chế điểm kiểm soát miễn dịch (nivolumab): Có thể khởi phát như một irAE. 4)
- Sau khi đặt flow diverter6)
TB-IRIS
Phần tiêu đề “TB-IRIS”- Hội chứng tái tạo miễn dịch trong điều trị lao (TB-IRIS)7)
Ngay cả trong OPN vô căn, khuyến cáo đánh giá toàn thân vì khả năng có bệnh nền tiềm ẩn. Các xét nghiệm chính bao gồm: huyết thanh giang mai, ACE (để loại trừ sarcoidosis), ANCA, IgG4, kháng thể MOG, kháng thể AQP4, ESR, CRP và X-quang ngực. Nếu tìm thấy bệnh nền, điều trị bệnh nguyên phát cũng giúp ngăn ngừa tái phát.
4. Chẩn đoán và Phương pháp Xét nghiệm
Phần tiêu đề “4. Chẩn đoán và Phương pháp Xét nghiệm”Chẩn đoán hình ảnh
Phần tiêu đề “Chẩn đoán hình ảnh”MRI là chìa khóa chẩn đoán. Các dấu hiệu sau được xác nhận bằng MRI T1 có tiêm gadolinium và ức chế mỡ.
- Dấu hiệu đường ray xe điện (tram-track sign): Trên mặt cắt ngang, bao dây thần kinh thị giác bắt thuốc dạng hai đường song song.
- Dấu hiệu bánh vòng (doughnut sign): Trên mặt cắt vành, chu vi dây thần kinh thị giác bắt thuốc dạng vòng. Mặt cắt vành STIR cũng hữu ích. 6)
Trong phân biệt giữa ON và OPN, điều quan trọng là ở ON, bản thân dây thần kinh thị giác bắt thuốc, trong khi ở OPN, vùng xung quanh bao dây thần kinh thị giác bắt thuốc. Tuy nhiên, dấu hiệu tram-track không đặc hiệu cho OPN, cũng có thể xuất hiện trong u màng não bao dây thần kinh thị giác, sarcoidosis và bệnh bạch cầu. CT không đủ để chẩn đoán do độ phân giải mô mềm kém.
Dưới đây là các điểm chính để phân biệt OPN và ON.
Viêm dây thần kinh thị giác điển hình (ON)
Tốc độ khởi phát: Tiến triển nhanh trong vài ngày
Thị lực trung tâm: Có xu hướng giảm
RAPD: Dương tính thường xuyên
Vị trí bắt thuốc trên MRI: Bản thân dây thần kinh thị giác (sợi trục và myelin bắt thuốc)
Đáp ứng với steroid: Thúc đẩy hồi phục nhưng có thể thuyên giảm tự nhiên
Liên quan đến MS: Có (50% viêm thần kinh thị giác vô căn chuyển thành MS trong vòng 15 năm)
Khám Mắt và Sinh lý Thần kinh
Phần tiêu đề “Khám Mắt và Sinh lý Thần kinh”- Khám thị lực và thị trường: Đánh giá các dạng khuyết tật đa dạng bằng máy đo thị trường Humphrey hoặc Goldmann.
- Khám màu sắc (Ishihara) và đồng tử (RAPD): Được đánh giá nhưng tần suất thấp.
- Chụp cắt lớp quang học (OCT): Có thể xác nhận dày lớp sợi thần kinh võng mạc ở giai đoạn cấp và mỏng ở giai đoạn mạn tính. 1)7)
Xét nghiệm Máu và Dịch Não Tủy
Phần tiêu đề “Xét nghiệm Máu và Dịch Não Tủy”- Không có xét nghiệm đặc hiệu cho ON. Các xét nghiệm sau được thực hiện để chẩn đoán phân biệt và tìm nguyên nhân.
- Huyết thanh giang mai, ACE, ANCA, IgG4, kháng thể MOG, kháng thể AQP4
- ESR, CRP
- Nếu không xác định được bệnh nền, chọc dò thắt lưng được thực hiện để loại trừ nhiễm trùng thần kinh trung ương và u ác tính. Trong ON cổ điển, có thể thấy tăng bạch cầu trong dịch não tủy.
Chẩn đoán Phân biệt
Phần tiêu đề “Chẩn đoán Phân biệt”- Viêm thần kinh thị giác mất myelin, MOG-ON, AQP4-ON
- Hội chứng viêm hốc mắt (vô căn, liên quan IgG4, sarcoidosis)
- Nhiễm trùng (lao, giang mai, bệnh Lyme, bartonellosis)
- U (u màng não, bệnh bạch cầu, u lympho, di căn)
- Phù gai thị thứ phát do viêm củng mạc sau và viêm màng bồ đào
- Phù gai thị ứ huyết, bệnh thần kinh thị giác do thiếu máu cục bộ, bệnh gai thị do đái tháo đường, viêm mạch gai thị
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”Nguyên tắc cơ bản của điều trị là điều trị bệnh nguyên phát và theo dõi. Nếu điều trị bệnh nguyên phát có hiệu quả, thường không xảy ra suy giảm chức năng thị giác.
Liệu pháp corticosteroid toàn thân
Phần tiêu đề “Liệu pháp corticosteroid toàn thân”Steroid liều cao là lựa chọn đầu tiên. Đáp ứng nhanh, trong vòng vài giờ đến một ngày sau khi bắt đầu điều trị, là đặc điểm phân biệt với viêm dây thần kinh thị giác.
- Giai đoạn cấp (liệu pháp xung steroid): Methylprednisolone 1000 mg/ngày tiêm tĩnh mạch trong 3 ngày4)5)6)7)
- Giai đoạn duy trì: Prednisolone uống (1 mg/kg/ngày, giảm dần)7)
Mối quan hệ giữa liều dùng và tỷ lệ tái phát là một vấn đề lâm sàng quan trọng.
| Liều Prednisolone uống | Tỷ lệ tái phát |
|---|---|
| Liều thấp (30–40 mg/ngày) | Tỷ lệ tái phát cao hơn nhóm liều cao |
| Liều cao (60–80 mg/ngày) | Tỷ lệ tái phát thấp hơn nhóm liều thấp |
Điều trị bệnh nguyên phát của OPN thứ phát
Phần tiêu đề “Điều trị bệnh nguyên phát của OPN thứ phát”- Trường hợp kèm lao: Thuốc chống lao (ofloxacin, isoniazid, rifampicin, pyrazinamide) + dexamethasone (phác đồ điều trị lao thần kinh trung ương) 2)
- Trường hợp kèm viêm đa động mạch nút: Cyclophosphamide tiêm tĩnh mạch (1000 mg × 7 lần) + steroid liều cao + azathioprine 150 mg 5)
- Trường hợp kèm u ác tính: Hóa trị (ví dụ methotrexate nội tủy) 3)
- Trường hợp liên quan đến thuốc ức chế điểm kiểm soát miễn dịch: Ngừng thuốc gây bệnh + steroid 4)
Trường hợp kháng trị và các lựa chọn khác
Phần tiêu đề “Trường hợp kháng trị và các lựa chọn khác”- Xạ trị / thuốc ức chế miễn dịch (azathioprine): Dùng trong trường hợp kháng steroid.
- Indomethacin: Đã được báo cáo có hiệu quả trong một trường hợp của Purvin và cộng sự.
- Khả năng thuyên giảm tự nhiên: Nếu chức năng thị giác được bảo tồn và đau nhẹ, có thể theo dõi. Có ít nhất 7 trường hợp thuyên giảm tự nhiên được ghi nhận trong y văn. 8)
Theo dõi
Phần tiêu đề “Theo dõi”Đánh giá định kỳ thị lực, thị trường, thị giác màu sắc, đồng tử và đáy mắt. Nếu triệu chứng kéo dài, thường không cần chụp ảnh lại, nhưng theo dõi tái phát là quan trọng.
Trong OPN, tái phát thường xảy ra khi giảm liều steroid, và cần tránh ngừng đột ngột. Với prednisolon đường uống, nhóm liều thấp (30-40 mg/ngày) có tỷ lệ tái phát cao hơn nhóm liều cao (60-80 mg/ngày), và khuyến cáo giảm dần chậm. Thuyên giảm tự nhiên đã được báo cáo trong y văn, nhưng chỉ ở những trường hợp chọn lọc có chức năng thị giác được bảo tồn và đau nhẹ.
Ở những trường hợp có chức năng thị giác được bảo tồn và đau mắt nhẹ, đã có báo cáo thuyên giảm tự nhiên khi theo dõi. Hơn 6 trường hợp thuyên giảm tự nhiên đã được xác nhận trong y văn, bao gồm một trường hợp mắc bệnh Crohn, nơi cơn đau biến mất trong 2 tuần và thuyên giảm hoàn toàn trong 3 tháng. 8) Tuy nhiên, nếu thị lực suy giảm hoặc nghi ngờ bệnh nền, cần điều trị tích cực, và tự ý chọn theo dõi là nguy hiểm.
6. Sinh lý bệnh và Cơ chế phát sinh chi tiết
Phần tiêu đề “6. Sinh lý bệnh và Cơ chế phát sinh chi tiết”Bản chất của OPN là viêm qua trung gian miễn dịch ở màng não quanh dây thần kinh thị giác.
Thay đổi bệnh lý
Phần tiêu đề “Thay đổi bệnh lý”- Dày và thâm nhiễm viêm màng não quanh dây thần kinh (thâm nhiễm bạch cầu đa nhân → thâm nhiễm lympho) → xơ hóa
- Một số trường hợp cho thấy viêm u hạt hoặc hoại tử cục bộ
- Ở những trường hợp có suy giảm thị lực, có những thay đổi viêm mạch gây mất myelin hoặc nhồi máu dây thần kinh thị giác
- Viêm chủ yếu giới hạn trong bao dây thần kinh, nhưng các sợi trục thần kinh thị giác cũng bị ảnh hưởng ở các mức độ khác nhau
Cơ chế phát sinh theo bệnh nguyên
Phần tiêu đề “Cơ chế phát sinh theo bệnh nguyên”Trong OPN liên quan đến MOGAD, cơ chế dịch thể qua trung gian kháng thể MOG-IgG là trung tâm. Sự gắn kết của tự kháng thể với myelin bề mặt gây hoạt hóa bổ thể và tổn thương tế bào. Trong MOGAD hậu COVID-19, người ta cho rằng sự phá vỡ hàng rào máu não (BBB) do cơn bão cytokine cho phép kháng thể hiệu giá thấp (1:20) xâm nhập vào hệ thần kinh trung ương. Sự giải phóng IL-1β, IL-6, TNF, IFN-1 và apoptosis của tế bào nội mô vi mạch não có liên quan đến cơ chế bệnh sinh. 1)
Trong OPN liên quan đến TB-IRIS, trong quá trình tái tạo miễn dịch sau điều trị lao, đáp ứng miễn dịch quá mức ưu thế Th1 đối với Mycobacterium tuberculosis (MTB) gây viêm quanh dây thần kinh thị giác. 7)
Trong OPN liên quan đến IBD, sự điều hòa tăng cytokine viêm toàn thân và phản ứng chéo kháng nguyên được cho là có liên quan. 8)
Bệnh thần kinh thị giác liên quan đến thuốc ức chế điểm kiểm soát miễn dịch Việc giải phóng điểm kiểm soát miễn dịch do ức chế PD-1 gây viêm quanh dây thần kinh thị giác như một tác dụng phụ liên quan đến miễn dịch (irAE). 4)
7. Nghiên cứu mới nhất và triển vọng tương lai (Báo cáo giai đoạn nghiên cứu)
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai (Báo cáo giai đoạn nghiên cứu)”Bệnh thần kinh thị giác liên quan đến MOGAD
Phần tiêu đề “Bệnh thần kinh thị giác liên quan đến MOGAD”MOGAD đang được công nhận là một nguyên nhân quan trọng gây bệnh thần kinh thị giác. Nó được coi là một chẩn đoán phân biệt chính cùng với sarcoidosis.
Leitão và cộng sự (2023) báo cáo một nam giới 56 tuổi bị bệnh thần kinh thị giác hai bên liên quan đến MOGAD sau nhiễm COVID-19 nặng. MOG-IgG dương tính với hiệu giá thấp (1:20), kèm tăng ESR (42 mm/h) và CRP (8,2 mg/dL). Thị trường cải thiện sau liệu pháp steroid xung (methylprednisolone 1000 mg × 3 ngày), và kháng thể MOG âm tính sau 6 tháng. 1)
Bệnh thần kinh thị giác liên quan đến thuốc ức chế điểm kiểm soát miễn dịch (ICI)
Phần tiêu đề “Bệnh thần kinh thị giác liên quan đến thuốc ức chế điểm kiểm soát miễn dịch (ICI)”Các ca bệnh thần kinh thị giác như irAE đã được báo cáo, cho thấy khả năng kháng trị liệu steroid.
Takada và cộng sự (2021) báo cáo một nam giới 54 tuổi bị ung thư phổi không tế bào nhỏ, xuất hiện giảm thị lực mắt phải (20/2000) sau chu kỳ thứ 7 điều trị nivolumab. MRI xác nhận dấu hiệu tram-track và dấu hiệu donut, và được chẩn đoán bệnh thần kinh thị giác. Liệu pháp steroid xung được thực hiện hai lần nhưng cải thiện thị trường kém. Đây là báo cáo đầu tiên về bệnh thần kinh thị giác như irAE. 4)
Bệnh thần kinh thị giác sau đặt flow diverter
Phần tiêu đề “Bệnh thần kinh thị giác sau đặt flow diverter”Bệnh thần kinh thị giác đã được báo cáo như một biến chứng mới sau điều trị nội mạch.
Tanaka và cộng sự (2022) báo cáo hai trường hợp (nữ 49 và 57 tuổi) bị bệnh thần kinh thị giác sau đặt flow diverter cho phình động mạch cảnh trong cạnh mắt. Rối loạn thị trường xuất hiện sau phẫu thuật, và dấu hiệu donut được xác nhận trên MRI STIR mặt cắt vành. Cải thiện sau liệu pháp steroid xung. Tầm quan trọng của đánh giá STIR mặt cắt vành trước phẫu thuật được nhấn mạnh. 6)
Khả năng thuyên giảm tự nhiên
Phần tiêu đề “Khả năng thuyên giảm tự nhiên”Mặc dù OPN trước đây được coi là “bắt buộc điều trị trong mọi trường hợp”, nhưng theo dõi có thể là một lựa chọn trong một số trường hợp.
Pickel và cộng sự (2022) đã báo cáo một trường hợp thuyên giảm tự nhiên của viêm quanh thần kinh thị giác mắt phải ở một phụ nữ 28 tuổi mắc bệnh Crohn. Đã chọn theo dõi không điều trị, duy trì thị lực 20/20, và đạt được hết đau trong 2 tuần và thuyên giảm hoàn toàn trong 3 tháng. Tổng quan y văn xác nhận 6 trường hợp thuyên giảm tự nhiên, và kết luận rằng theo dõi có thể là một lựa chọn ở những trường hợp chức năng thị giác được bảo tồn và đau nhẹ. 8)
Tocilizumab
Phần tiêu đề “Tocilizumab”Hiệu quả của tocilizumab đường tĩnh mạch trong OPN kháng trị đã được báo cáo (chỉ tài liệu tham khảo). 8)
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”-
Leitão M, Davila Siliezar P, Laylani N, Lee AG. Myelin oligodendrocyte glycoprotein antibody disorder (MOGAD) optic perineuritis following severe COVID-19 infection. Am J Ophthalmol Case Rep. 2023;32:101952.
-
Ismail MA, Shariffudin NS, Bt Abd Jalil NF, Yew TC, Wan Hitam WH. Concurrent tuberculous optic neuritis and optic perineuritis in a patient with human immunodeficiency virus (HIV). Cureus. 2024;16(3):e55867.
-
Khan RR, Mahmood A, Kahlon S, Benyahia SA. Optic perineuritis secondary to CNS involvement of lymphoma. Cureus. 2024;16(12):e75818.
-
Takada K, Fujiwara K, Ando E, et al. Optic perineuritis associated with nivolumab treatment for non-small cell lung cancer. Case Rep Oncol. 2021;14:792-796.
-
Droger SM, Hensen JH, van Rooij LC. Optic perineuritis in polyarthritis nodosa. BMJ Case Rep. 2021;14:e237988.
-
Tanaka Y, Nagatsuka H, Miki Y, et al. Two patients of visual disturbance and optic perineuritis after placement of a flow diverter. Radiol Case Rep. 2022;17:1487-1490.
-
Fatimah-Halwani I, Wahab Z, Masnon NA, et al. Bilateral optic perineuritis in tuberculosis-immune reconstitution inflammatory syndrome. Cureus. 2022;14(8):e27600.
-
Pickel L, Micieli JA. Spontaneous resolution of optic perineuritis in a patient with Crohn’s disease. Case Rep Ophthalmol. 2022;13:470-475.
