پرینوریت بینایی (OPN)

التهاب اطراف عصب بینایی
نکات کلیدی در یک نگاه
Section titled “نکات کلیدی در یک نگاه”1. پرینوریت بینایی چیست؟
Section titled “1. پرینوریت بینایی چیست؟”پرینوریت بینایی (Optic Perineuritis; OPN) نوعی بیماری التهابی چشمی است که در آن التهاب به مننژ (غلاف) عصب بینایی محدود میشود. در سال 1883، Edmunds & Lawford اولین بار نفوذ التهابی اطراف عصب بینایی را در نمونههای پاتولوژیک گزارش کردند.
دو دیدگاه مفهومی برای OPN وجود دارد. در مفهوم کلاسیک، به ادم پاپی دوطرفه ناشی از مننژیت ناشی از سیفلیس یا سارکوئیدوز اشاره دارد. در مفهوم جدید، به التهاب محدود به غلاف عصب بینایی اشاره دارد که در MRI سیگنال بالا به صورت حلقهای نشان میدهد و به جز بزرگ شدن نقطه کور ماریوت، کاهش عملکرد بینایی ندارد.
طبقهبندی به شرح زیر است:
- OPN اولیه (ایدیوپاتیک): بیماری زمینهای قابل شناسایی نیست. اکثریت موارد را تشکیل میدهد.
- OPN ثانویه: همراه با بیماریهای زمینهای مانند التهاب سیستمیک، عفونت یا تومور بدخیم.
اپیدمیولوژی
Section titled “اپیدمیولوژی”میانگین سن شروع 40 تا 60 سال (محدوده گزارش شده 15 تا 85 سال) است و تمایل کمی به زنان دارد، اما تفاوت جنسی قطعی ثابت نشده است.
نوریت بینایی (ON) بیماری است که در آن التهاب در خود عصب بینایی (آکسون و غلاف میلین) رخ میدهد و اغلب دمیلینه کننده و مرتبط با MS است. پرینوریت بینایی (OPN) التهابی است که به غلاف (مننژ) اطراف عصب بینایی محدود میشود و در MRI افزایش کنتراست اطراف غلاف عصبی را نشان میدهد. در OPN، دید مرکزی بیشتر حفظ میشود و فراوانی RAPD کمتر است. همچنین پاسخ به استروئید سریع است و در کاهش دوز عود آسان است. این ویژگیها از نظر بالینی برای افتراق از ON مهم هستند.
2. علائم اصلی و یافتههای بالینی
Section titled “2. علائم اصلی و یافتههای بالینی”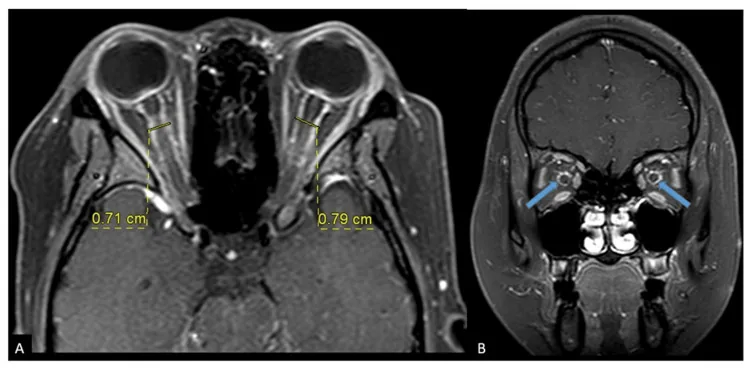
علائم ذهنی
Section titled “علائم ذهنی”- درد چشم و درد هنگام حرکت چشم: شایعترین علامت ذهنی. معمولاً شدیدتر و پایدارتر از نوریت بینایی معمولی است.
- کاهش بینایی: از بدون علامت تا شدید متغیر است. ممکن است تاری دید، نقاط کور (لکهها) گزارش شود.
- سیر شروع: به تدریج طی چند هفته پیشرفت میکند (کندتر از نوریت بینایی که طی چند روز است).
- علائم چشمی: به ندرت برجستگی چشم یا محدودیت حرکت چشم رخ میدهد.
یافتههای بالینی
Section titled “یافتههای بالینی”- ادم پاپی: در اکثر بیماران دیده میشود. در برخی موارد پاپی طبیعی است.
- حدت بینایی مرکزی: نسبتاً حفظ میشود. اما در برخی موارد کاهش شدید (تا عدم درک نور یا شمارش انگشتان) رخ میدهد.
- بینایی رنگ و نقص نسبی آوران مردمک: ناهنجاری نادر یا خفیف است.
- نقص میدان بینایی: الگوهای متنوعی از جمله اسکوتوم قوسی، پاراسنترال، مرکزی، باقیماندن محیطی، همیانوپسی افقی، و بزرگشدن نقطه کور ماریوت دیده میشود.
- علائم چشمی: ممکن است پتوز، فلج عضلات چشم، و برجستگی چشم دیده شود.
- اغلب یکطرفه است اما موارد دوطرفه نیز گزارش شده است. 1)5)7)
- در موارد همراه با پلیآرتریت ندوزا، کوری متناوب حملهای گزارش شده است. 5)
3. علل و عوامل خطر
Section titled “3. علل و عوامل خطر”اکثر موارد OPN ایدیوپاتیک هستند. در OPN ثانویه، بیماریهای زمینهای زیر شناسایی میشوند.
بیماریهای التهابی سیستمیک
Section titled “بیماریهای التهابی سیستمیک”- سارکوئیدوز: یکی از علل اصلی OPN کلاسیک
- بیماری مرتبط با IgG4
- گرانولوماتوز با پلیآنژیت (GPA)
- آرتریت سلول ژانت
- بیماری بهجت / لوپوس اریتماتوز سیستمیک (SLE)
- بیماری التهابی روده (شامل بیماری کرون)8)
- پلیآرتریت ندوزا (PAN)5)
عفونتها
Section titled “عفونتها”- سل2)7) · سیفلیس · HSV · VZV · COVID-191)
خودایمنی / مرتبط با آنتیبادی
Section titled “خودایمنی / مرتبط با آنتیبادی”- MOGAD (بیماری مرتبط با آنتیبادی MOG): یکی از تشخیصهای افتراقی اصلی در کنار سارکوئیدوز. در MRI، الگوی tram-track enhancement دیده میشود.1)
تومورهای بدخیم
Section titled “تومورهای بدخیم”- لوسمی/لنفوم (اولیه یا متاستاتیک)3)
ناشی از دارو یا عوامل پزشکی
Section titled “ناشی از دارو یا عوامل پزشکی”- مهارکنندههای ایست بازرسی ایمنی (نیولوماب): ممکن است به عنوان irAE رخ دهد.4)
- پس از قرارگیری دایورتر جریان6)
TB-IRIS
Section titled “TB-IRIS”- سندرم بازسازی ایمنی در طول درمان ضد سل (TB-IRIS)7)
حتی در موارد OPN ایدیوپاتیک، ارزیابی سیستمیک توصیه میشود زیرا ممکن است بیماری زمینهای نهفته وجود داشته باشد. آزمایشهای اصلی شامل سرولوژی سیفلیس، ACE (برای رد سارکوئیدوز)، ANCA، IgG4، آنتیبادی MOG، آنتیبادی AQP4، ESR، CRP و رادیوگرافی قفسه سینه است. در صورت یافتن بیماری زمینهای، درمان آن میتواند از عود جلوگیری کند.
4. تشخیص و روشهای آزمایش
Section titled “4. تشخیص و روشهای آزمایش”تشخیص تصویربرداری
Section titled “تشخیص تصویربرداری”MRI سنگ بنای تشخیص است. در تصاویر T1-weighted با گادولینیوم و با حذف چربی یافتههای زیر مشاهده میشود:
- علامت ترام-تراک (tram-track sign): تقویت خطی دوگانه غلاف عصب بینایی در نمای محوری.
- علامت دونات (doughnut sign): تقویت حلقوی اطراف عصب بینایی در نمای کرونال. نمای کرونال STIR نیز مفید است.6)
در افتراق از ON، نکته مهم این است که در ON خود عصب بینایی تقویت میشود، در حالی که در OPN اطراف غلاف عصب بینایی تقویت میشود. با این حال، tram-track sign اختصاصی OPN نیست و ممکن است در مننژیوم غلاف عصب بینایی، سارکوئیدوز و لوسمی نیز دیده شود. CT به دلیل قدرت تفکیک پایین بافت نرم برای تشخیص کافی نیست.
نکات اصلی افتراق بین OPN و ON در زیر آورده شده است.
نوریت بینایی معمولی (ON)
معاینات چشمپزشکی و نوروفیزیولوژیک
Section titled “معاینات چشمپزشکی و نوروفیزیولوژیک”- تست بینایی و میدان بینایی: با Humphrey و Goldmann الگوهای مختلف نقص ارزیابی میشود.
- تست رنگ (Ishihara) و مردمک (RAPD): اگرچه کمتر انجام میشود، اما ارزیابی میگردد.
- توموگرافی انسجام نوری (OCT): در فاز حاد ضخیمشدن لایه فیبر عصبی شبکیه و در فاز مزمن نازکشدن آن قابل مشاهده است. 1)7)
آزمایش خون و مایع مغزی-نخاعی
Section titled “آزمایش خون و مایع مغزی-نخاعی”- هیچ آزمایش اختصاصی برای OPN وجود ندارد. آزمایشهای زیر برای تشخیص افتراقی و بررسی علت انجام میشود.
- سروولوژی سیفلیس، ACE، ANCA، IgG4، آنتیبادی MOG، آنتیبادی AQP4
- ESR، CRP
- در صورت عدم شناسایی بیماری زمینهای، برای رد عفونت CNS و تومور بدخیم، پونکسیون کمری انجام میشود. در OPN کلاسیک، ممکن است پلئوسیتوز در مایع مغزی-نخاعی مشاهده شود.
تشخیص افتراقی
Section titled “تشخیص افتراقی”- نوریت اپتیک دمیلینه، MOG-ON، AQP4-ON
- سندرم التهابی اربیت (ایدیوپاتیک، مرتبط با IgG4، سارکوئیدوز)
- عفونتها (سل، سیفلیس، بیماری لایم، بارتونلوز)
- تومورها (مننژیوم، لوسمی، لنفوم، متاستاز)
- ادم پاپی ثانویه به اسکلریت خلفی و یووئیت
- پاپی احتقانی، نوروپاتی ایسکمیک بینایی، پاپیلوپاتی دیابتی، واسکولیت پاپی
5. روشهای درمان استاندارد
Section titled “5. روشهای درمان استاندارد”اصل اساسی درمان، درمان بیماری زمینهای و پیگیری است. اگر درمان بیماری زمینهای مؤثر باشد، معمولاً کاهش عملکرد بینایی رخ نمیدهد.
درمان با کورتیکواستروئیدهای سیستمیک
Section titled “درمان با کورتیکواستروئیدهای سیستمیک”استروئید با دوز بالا خط اول درمان است. پاسخ سریعتر از ON (نوریت اپتیک) مشخصه آن است، به طوری که علائم در عرض چند ساعت تا یک روز پس از شروع درمان کاهش مییابد.
- فاز حاد (پالس استروئیدی): متیلپردنیزولون ۱۰۰۰ میلیگرم در روز به صورت وریدی به مدت ۳ روز4)5)6)7)
- فاز نگهدارنده: پردنیزولون خوراکی (از ۱ میلیگرم/کیلوگرم/روز با کاهش تدریجی)7)
رابطه بین دوز و میزان عود یک موضوع بالینی مهم است.
| دوز پردنیزولون خوراکی | میزان عود |
|---|---|
| دوز پایین (۳۰-۴۰ میلیگرم/روز) | میزان عود بیشتر از گروه دوز بالا |
| دوز بالا (۶۰-۸۰ میلیگرم/روز) | میزان عود کمتر از گروه دوز پایین |
درمان بیماری زمینهای OPN ثانویه
Section titled “درمان بیماری زمینهای OPN ثانویه”- موارد همراه با سل: داروهای ضد سل (افلوکساسین، ایزونیازید، ریفامپین، پیرازینامید) + دگزامتازون (رژیم درمانی سل CNS) 2)
- موارد همراه با PAN: سیکلوفسفامید داخل وریدی (1000 میلیگرم × 7 بار) + استروئید با دوز بالا + آزاتیوپرین 150 میلیگرم 5)
- موارد همراه با تومور بدخیم: شیمیدرمانی (مانند متوترکسات داخل نخاعی) 3)
- موارد مرتبط با مهارکنندههای ایست بازرسی ایمنی: قطع داروی مسبب + استروئید 4)
موارد مقاوم و سایر گزینهها
Section titled “موارد مقاوم و سایر گزینهها”- رادیوتراپی و سرکوبکنندههای ایمنی (آزاتیوپرین): در موارد مقاوم به استروئید استفاده میشود.
- ایندومتاسین: در یک مورد از Purvin گزارش پاسخ داده است.
- احتمال بهبودی خودبهخودی: در صورت حفظ عملکرد بینایی و درد خفیف، پیگیری نیز گزینهای است. در متون، بیش از 7 مورد بهبودی خودبهخودی تأیید شده است. 8)
پیگیری
Section titled “پیگیری”به طور منظم دید، میدان بینایی، دید رنگی، مردمک و فوندوس را ارزیابی کنید. اگر علائم پایدار نباشند، معمولاً تصویربرداری مجدد لازم نیست، اما پایش عود مهم است.
در OPN، عود در هنگام کاهش دوز استروئید شایع است و قطع ناگهانی باید اجتناب شود. مشخص شده است که در پردنیزولون خوراکی، گروه با دوز پایین (30-40 میلیگرم در روز) نسبت به گروه با دوز بالا (60-80 میلیگرم در روز) میزان عود بیشتری دارد و کاهش تدریجی توصیه میشود. موارد بهبودی خودبهخودی نیز در مقالات گزارش شده است، اما این موارد محدود به بیماران منتخبی است که عملکرد بینایی حفظ شده و درد خفیف است.
در مواردی که عملکرد بینایی حفظ شده و درد چشم خفیف است، گزارشهایی از بهبودی خودبهخودی با پیگیری وجود دارد. در مقالات، حداقل 6 مورد بهبودی خودبهخودی تأیید شده است، و حتی در موارد همراه با بیماری کرون، ناپدید شدن درد در 2 هفته و بهبودی کامل در 3 ماه گزارش شده است. 8) با این حال، اگر کاهش بینایی پیشرونده باشد یا بیماری زمینهای مشکوک باشد، درمان فعال ضروری است و انتخاب پیگیری بدون درمان به صلاحدید خود بیمار خطرناک است.
6. پاتوفیزیولوژی و مکانیسم دقیق بروز بیماری
Section titled “6. پاتوفیزیولوژی و مکانیسم دقیق بروز بیماری”ماهیت OPN التهاب ایمنی-واسطه در مننژهای اطراف عصب بینایی است.
تغییرات پاتولوژیک
Section titled “تغییرات پاتولوژیک”- ضخیم شدن و نفوذ التهابی مننژهای اطراف عصب بینایی (نفوذ لکوسیتهای پلیمورفونوکلئر → لنفوسیت) → فیبروز
- برخی موارد التهاب گرانولوماتوز یا نکروز موضعی را نشان میدهند
- در موارد همراه با اختلال بینایی، تغییرات واسکولیتی که باعث دمیلیناسیون یا انفارکتوس عصب بینایی میشود مشاهده میگردد
- التهاب عمدتاً به داخل غلاف عصبی محدود میشود، اما آکسونهای عصب بینایی نیز به درجات مختلف تحت تأثیر قرار میگیرند
مکانیسم بروز بر اساس بیماری زمینهای
Section titled “مکانیسم بروز بر اساس بیماری زمینهای”در OPN مرتبط با MOGAD، مکانیسم هومورال با واسطه آنتیبادی MOG-IgG مرکزی است. اتصال خودآنتیبادی به میلین سطحی باعث فعال شدن کمپلمان و آسیب سلولی میشود. در MOGAD پس از COVID-19، تصور میشود که اختلال سد خونی-مغزی (BBB) ناشی از طوفان سیتوکینی به آنتیبادیهای با تیتر پایین (1:20) اجازه ورود به CNS را میدهد. آزادسازی IL-1β، IL-6، TNF و IFN-1 و آپوپتوز سلولهای اندوتلیال میکروواسکولار مغز در پاتوژنز نقش دارند. 1)
در OPN مرتبط با TB-IRIS، در فرآیند بازسازی ایمنی ناشی از درمان ضد سل، پاسخ ایمنی بیش از حد با غلبه Th1 علیه مایکوباکتریوم توبرکلوزیس (MTB) التهاب را در اطراف عصب بینایی ایجاد میکند. 7)
در OPN مرتبط با IBD، تنظیم افزایشی سیتوکینهای التهابی سیستمیک و واکنش متقاطع آنتیژنی دخیل دانسته میشود. 8)
OPN مرتبط با مهارکنندههای ایست بازرسی ایمنی، رفع ایست بازرسی ایمنی ناشی از مهار PD-1 باعث التهاب اطراف عصب بینایی به عنوان یک رویداد نامطلوب مرتبط با ایمنی (irAE) میشود. 4)
7. تحقیقات جدید و چشماندازهای آینده (گزارشهای در مرحله تحقیق)
Section titled “7. تحقیقات جدید و چشماندازهای آینده (گزارشهای در مرحله تحقیق)”OPN مرتبط با MOGAD
Section titled “OPN مرتبط با MOGAD”MOGAD به عنوان یک علت مهم OPN شناخته میشود. این بیماری به عنوان یک تشخیص افتراقی اصلی در کنار سارکوئیدوز در نظر گرفته میشود.
Leitão و همکاران (2023) یک مرد 56 ساله را گزارش کردند که پس از عفونت شدید COVID-19 به OPN دوطرفه MOGAD مبتلا شد. MOG-IgG با تیتر پایین 1:20 مثبت، ESR 42 mm/h و CRP 8.2 mg/dL با افزایش پاسخ التهابی مشاهده شد. درمان با پالس استروئیدی متیلپردنیزولون 1000 میلیگرم به مدت 3 روز میدان بینایی را بهبود بخشید و پس از 6 ماه آنتیبادی MOG منفی شد. 1)
OPN مرتبط با مهارکنندههای ایست بازرسی ایمنی (ICI)
Section titled “OPN مرتبط با مهارکنندههای ایست بازرسی ایمنی (ICI)”موارد OPN به عنوان irAE گزارش شده است و ممکن است به درمان استروئیدی مقاوم باشد.
Takada و همکاران (2021) یک مرد 54 ساله را گزارش کردند که پس از 7 دوره درمان با نیولوماب برای سرطان ریه سلول غیرکوچک، کاهش بینایی چشم راست (20/2000) داشت. MRI علائم tram-track sign و doughnut sign را نشان داد و OPN تشخیص داده شد. پالس استروئیدی دو بار انجام شد اما بهبود میدان بینایی اندک بود. این اولین گزارش OPN به عنوان irAE است. 4)
OPN پس از قرار دادن Flow Diverter
Section titled “OPN پس از قرار دادن Flow Diverter”OPN به عنوان یک عارضه جدید پس از درمان اندوواسکولار گزارش شده است.
Tanaka و همکاران (2022) دو مورد (زن 49 و 57 ساله) را گزارش کردند که پس از قرار دادن Flow Diverter برای آنوریسم پاراکلینوئید شریان کاروتید داخلی به OPN مبتلا شدند. پس از عمل، اختلال میدان بینایی ظاهر شد و در MRI STIR برش کرونال، doughnut sign مشاهده شد. با پالس استروئیدی بهبود یافت. اهمیت ارزیابی قبل از عمل با STIR کرونال تأکید شد. 6)
احتمال بهبود خودبهخودی
Section titled “احتمال بهبود خودبهخودی”اگرچه OPN به طور سنتی «در همه موارد نیاز به درمان» تلقی میشود، در برخی موارد مشاهده نیز میتواند یک گزینه باشد.
Pickel و همکاران (2022) یک مورد بهبود خودبهخودی پرینوریت بینایی چشم راست را در یک زن ۲۸ ساله مبتلا به بیماری کرون گزارش کردند. با انتخاب مشاهده بدون درمان در حالی که دید 20/20 حفظ شده بود، درد در عرض ۲ هفته ناپدید شد و بهبودی کامل در ۳ ماه حاصل شد. در مرور مقالات، ۶ مورد بهبود خودبهخودی تأیید شد و نتیجه گرفته شد که در مواردی که دید حفظ شده و درد خفیف است، مشاهده میتواند یک گزینه باشد. 8)
توسیلیزوماب
Section titled “توسیلیزوماب”اثربخشی تجویز داخل وریدی توسیلیزوماب برای OPN مقاوم به درمان گزارش شده است (فقط اشاره به منابع). 8)
۸. منابع
Section titled “۸. منابع”-
Leitão M, Davila Siliezar P, Laylani N, Lee AG. Myelin oligodendrocyte glycoprotein antibody disorder (MOGAD) optic perineuritis following severe COVID-19 infection. Am J Ophthalmol Case Rep. 2023;32:101952.
-
Ismail MA, Shariffudin NS, Bt Abd Jalil NF, Yew TC, Wan Hitam WH. Concurrent tuberculous optic neuritis and optic perineuritis in a patient with human immunodeficiency virus (HIV). Cureus. 2024;16(3):e55867.
-
Khan RR, Mahmood A, Kahlon S, Benyahia SA. Optic perineuritis secondary to CNS involvement of lymphoma. Cureus. 2024;16(12):e75818.
-
Takada K, Fujiwara K, Ando E, et al. Optic perineuritis associated with nivolumab treatment for non-small cell lung cancer. Case Rep Oncol. 2021;14:792-796.
-
Droger SM, Hensen JH, van Rooij LC. Optic perineuritis in polyarthritis nodosa. BMJ Case Rep. 2021;14:e237988.
-
Tanaka Y, Nagatsuka H, Miki Y, et al. Two patients of visual disturbance and optic perineuritis after placement of a flow diverter. Radiol Case Rep. 2022;17:1487-1490.
-
Fatimah-Halwani I, Wahab Z, Masnon NA, et al. Bilateral optic perineuritis in tuberculosis-immune reconstitution inflammatory syndrome. Cureus. 2022;14(8):e27600.
-
Pickel L, Micieli JA. Spontaneous resolution of optic perineuritis in a patient with Crohn’s disease. Case Rep Ophthalmol. 2022;13:470-475.
