Perioptik Neuritis (OPN)

Perioptik Neuritis
Poin-poin penting sekilas
Section titled “Poin-poin penting sekilas”1. Apa itu Perineuritis Optik?
Section titled “1. Apa itu Perineuritis Optik?”Perineuritis optik (Optic Perineuritis; OPN) adalah jenis penyakit inflamasi orbita di mana peradangan terbatas pada meninges (selubung) saraf optik. Pada tahun 1883, Edmunds & Lawford pertama kali melaporkan infiltrasi inflamasi di sekitar saraf optik pada spesimen patologis.
Ada dua konsep OPN. Konsep klasik mengacu pada edema papil bilateral akibat meningitis yang disebabkan oleh sifilis atau sarkoidosis. Konsep baru mengacu pada peradangan terbatas pada selubung saraf optik yang menunjukkan sinyal tinggi berbentuk cincin pada MRI, tanpa penurunan fungsi visual selain pembesaran bintik buta Mariotte.
Klasifikasinya adalah sebagai berikut:
- OPN primer (idiopatik): Tidak dapat diidentifikasi penyakit dasarnya. Mencakup sebagian besar kasus.
- OPN sekunder: Menyertai penyakit sistemik inflamasi, infeksi, atau keganasan.
Epidemiologi
Section titled “Epidemiologi”Rata-rata usia onset adalah 40-60 tahun (rentang yang dilaporkan 15-85 tahun), dengan kecenderungan sedikit lebih banyak pada wanita, namun perbedaan jenis kelamin yang pasti belum ditetapkan.
Neuritis optik (ON) adalah penyakit di mana peradangan terjadi pada saraf optik itu sendiri (akson dan selubung mielin), sering bersifat demielinasi dan terkait dengan MS. Perineuritis optik (OPN) adalah peradangan terbatas pada selubung (meninges) di sekitar saraf optik, dan pada MRI menunjukkan peningkatan kontras di sekitar selubung saraf. OPN ditandai dengan ketajaman visual sentral yang cenderung terjaga dan frekuensi RAPD yang lebih rendah, respons cepat terhadap steroid, dan mudah kambuh saat pengurangan dosis, sehingga penting untuk membedakannya secara klinis dari ON.
2. Gejala utama dan temuan klinis
Section titled “2. Gejala utama dan temuan klinis”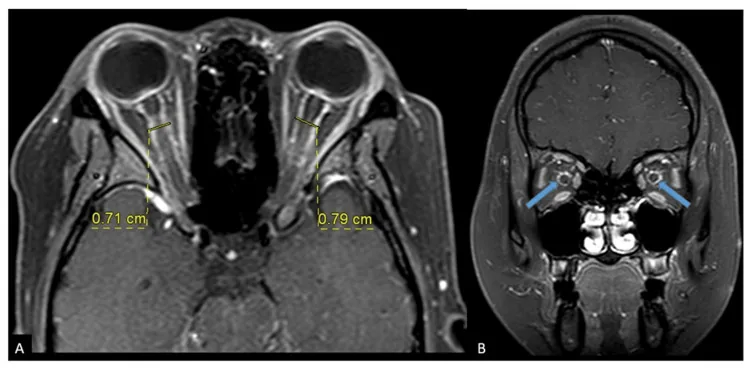
Gejala Subjektif
Section titled “Gejala Subjektif”- Nyeri mata atau nyeri saat pergerakan mata: Gejala subjektif paling umum. Seringkali lebih berat dan persisten dibandingkan ON tipikal.
- Penurunan penglihatan: Bervariasi dari tanpa gejala hingga berat. Mungkin mengeluh penglihatan kabur, skotoma (bercak).
- Perjalanan onset: Progresif lambat selama berminggu-minggu (lebih lambat dari ON yang onsetnya dalam hitungan hari).
- Gejala orbita: Jarang, dapat terjadi proptosis atau keterbatasan gerakan mata.
Temuan Klinis
Section titled “Temuan Klinis”- Edema papil saraf optik: Ditemukan pada sebagian besar pasien. Beberapa kasus menunjukkan papil normal.
- Ketajaman penglihatan sentral: Relatif terjaga. Namun, pada beberapa kasus dapat menurun berat (NPL hingga CF).
- Penglihatan warna dan RAPD: Frekuensi abnormal rendah atau ringan.
- Defek lapang pandang: Menunjukkan berbagai pola seperti skotoma arkuata, skotoma paracentral, skotoma sentral, perifer residual, hemianopsia horizontal, dan pembesaran bintik Mariotte.
- Tanda orbita: Dapat ditemukan ptosis, paralisis otot mata, dan proptosis.
- Sering unilateral tetapi ada laporan bilateral. 1)5)7)
- Pada kasus dengan poliarteritis nodosa, dilaporkan terjadi kebutaan bergantian paroksismal. 5)
3. Penyebab dan Faktor Risiko
Section titled “3. Penyebab dan Faktor Risiko”Sebagian besar OPN bersifat idiopatik. Pada OPN sekunder, penyakit primer berikut dapat diidentifikasi:
Penyakit Inflamasi Sistemik
Section titled “Penyakit Inflamasi Sistemik”- Sarkoidosis: Salah satu penyebab utama OPN klasik
- Penyakit terkait IgG4
- Granulomatosis dengan Poliangiitis (GPA)
- Arteritis Sel Raksasa
- Penyakit Behçet dan SLE
- Penyakit Radang Usus (termasuk Penyakit Crohn)8)
- Poliarteritis Nodosa (PAN)5)
Infeksi
Section titled “Infeksi”- Tuberkulosis2)7) Sifilis HSV VZV COVID-191)
Autoimun dan Terkait Antibodi
Section titled “Autoimun dan Terkait Antibodi”- MOGAD (Penyakit terkait antibodi MOG): Diagnosis banding utama selain sarkoidosis. Menunjukkan gambaran tram-track enhancement pada MRI. 1)
Tumor Ganas
Section titled “Tumor Ganas”- Leukemia/limfoma (primer/metastatik)3)
Obat/iatrogenik
Section titled “Obat/iatrogenik”- Penghambat checkpoint imun (nivolumab): Dapat timbul sebagai irAE. 4)
- Setelah pemasangan flow diverter6)
TB-IRIS
Section titled “TB-IRIS”- Sindrom rekonstitusi imun selama pengobatan TB (TB-IRIS)7)
Bahkan pada OPN idiopatik, evaluasi sistemik dianjurkan karena kemungkinan adanya penyakit dasar. Pemeriksaan utama meliputi: serologi sifilis, ACE (untuk menyingkirkan sarkoidosis), ANCA, IgG4, antibodi MOG, antibodi AQP4, LED, CRP, dan foto toraks. Jika penyakit dasar ditemukan, pengobatan penyakit primer juga mencegah kekambuhan.
4. Diagnosis dan Metode Pemeriksaan
Section titled “4. Diagnosis dan Metode Pemeriksaan”Pencitraan Diagnostik
Section titled “Pencitraan Diagnostik”MRI adalah kunci diagnosis. Temuan berikut dikonfirmasi dengan MRI T1-weighted dengan kontras gadolinium dan supresi lemak.
- Tanda tram-track: Pada potongan aksial, selubung saraf optik tampak mengalami penguatan garis ganda.
- Tanda doughnut: Pada potongan koronal, perifer saraf optik tampak mengalami penguatan melingkar. Potongan koronal STIR juga berguna. 6)
Dalam membedakan antara ON dan OPN, penting bahwa pada ON saraf optik itu sendiri mengalami peningkatan kontras, sedangkan pada OPN, area di sekitar selubung saraf optik yang mengalami peningkatan kontras. Namun, tanda tram-track tidak spesifik untuk OPN, dan dapat muncul juga pada meningioma selubung saraf optik, sarkoidosis, dan leukemia. CT tidak cukup untuk diagnosis karena resolusi jaringan lunak yang buruk.
Berikut adalah poin-poin utama perbedaan antara OPN dan ON.
Neuritis Optik Khas (ON)
Kecepatan onset: Progresif cepat dalam hitungan hari
Ketajaman penglihatan sentral: Cenderung menurun
RAPD: Sering positif
Lokasi peningkatan kontras MRI: Saraf optik itu sendiri (akson dan mielin yang meningkat)
Respons steroid: Mempercepat pemulihan tetapi dapat terjadi remisi spontan
Terkait MS: Ya (50% ON idiopatik berkembang menjadi MS dalam 15 tahun)
Pemeriksaan Mata dan Neurofisiologi
Section titled “Pemeriksaan Mata dan Neurofisiologi”- Pemeriksaan ketajaman penglihatan dan lapang pandang: Mengevaluasi berbagai pola defek menggunakan perimeter Humphrey atau Goldmann.
- Penglihatan warna (Ishihara) dan pupil (RAPD): Dievaluasi meskipun frekuensinya rendah.
- Optical Coherence Tomography (OCT): Dapat mengonfirmasi penebalan lapisan serabut saraf retina pada fase akut dan penipisan pada fase kronis. 1)7)
Pemeriksaan Darah dan Cairan Serebrospinal
Section titled “Pemeriksaan Darah dan Cairan Serebrospinal”- Tidak ada pemeriksaan spesifik untuk ON. Pemeriksaan berikut dilakukan untuk diagnosis banding dan investigasi penyebab.
- Serologi sifilis, ACE, ANCA, IgG4, antibodi MOG, antibodi AQP4
- ESR, CRP
- Jika penyakit dasar tidak teridentifikasi, pungsi lumbal dilakukan untuk menyingkirkan infeksi SSP dan keganasan. Pada ON klasik, pleositosis cairan serebrospinal dapat ditemukan.
Diagnosis Banding
Section titled “Diagnosis Banding”- Neuritis optik demielinasi, MOG-ON, AQP4-ON
- Sindrom inflamasi orbita (idiopatik, terkait IgG4, sarkoidosis)
- Infeksi (tuberkulosis, sifilis, penyakit Lyme, bartonellosis)
- Tumor (meningioma, leukemia, limfoma, metastasis)
- Edema papil sekunder akibat skleritis posterior dan uveitis
- Papil edema, neuropati optik iskemik, papilopati diabetik, papilitis vaskulitis
5. Terapi Standar
Section titled “5. Terapi Standar”Prinsip dasar terapi adalah pengobatan penyakit primer dan observasi. Jika pengobatan penyakit primer efektif, biasanya tidak terjadi penurunan fungsi penglihatan.
Terapi Kortikosteroid Sistemik
Section titled “Terapi Kortikosteroid Sistemik”Steroid dosis tinggi adalah pilihan pertama. Respons yang cepat, dalam beberapa jam hingga satu hari setelah memulai terapi, merupakan ciri khas yang membedakannya dari neuritis optik.
- Fase akut (terapi steroid pulse): Metilprednisolon 1000 mg/hari intravena selama 3 hari4)5)6)7)
- Fase pemeliharaan: Prednisolon oral (1 mg/kg/hari diturunkan secara bertahap)7)
Hubungan antara dosis dan tingkat kekambuhan merupakan masalah klinis yang penting.
| Dosis Prednisolon Oral | Tingkat Kekambuhan |
|---|---|
| Dosis rendah (30–40 mg/hari) | Tingkat kekambuhan lebih tinggi dibandingkan kelompok dosis tinggi |
| Dosis tinggi (60–80 mg/hari) | Tingkat kekambuhan lebih rendah dibandingkan kelompok dosis rendah |
Pengobatan penyakit dasar OPN sekunder
Section titled “Pengobatan penyakit dasar OPN sekunder”- Kasus dengan TB: Obat anti-TB (ofloksasin, isoniazid, rifampisin, pirazinamid) + deksametason (regimen TB SSP) 2)
- Kasus dengan PAN: Siklofosfamid intravena (1000 mg × 7 kali) + steroid dosis tinggi + azatioprin 150 mg 5)
- Kasus dengan tumor ganas: Kemoterapi (misalnya metotreksat intratekal) 3)
- Kasus terkait inhibitor checkpoint imun: Hentikan obat penyebab + steroid 4)
Kasus refrakter dan pilihan lainnya
Section titled “Kasus refrakter dan pilihan lainnya”- Radioterapi / imunosupresan (azatioprin): Digunakan pada kasus resisten steroid.
- Indometasin: Dilaporkan efektif pada kasus Purvin dkk.
- Kemungkinan remisi spontan: Jika fungsi visual terjaga dan nyeri ringan, observasi dapat menjadi pilihan. Tercatat 7 kasus atau lebih remisi spontan dalam literatur. 8)
Tindak lanjut
Section titled “Tindak lanjut”Evaluasi rutin ketajaman visual, lapang pandang, penglihatan warna, pupil, dan fundus. Jika gejala menetap, pencitraan ulang biasanya tidak diperlukan, tetapi pemantauan kekambuhan penting.
Pada OPN, kekambuhan sering terjadi saat pengurangan dosis steroid, dan penghentian mendadak harus dihindari. Pada prednisolon oral, diketahui bahwa kelompok dosis rendah (30-40 mg/hari) memiliki tingkat kekambuhan lebih tinggi daripada kelompok dosis tinggi (60-80 mg/hari), dan pengurangan bertahap yang lambat dianjurkan. Remisi spontan telah dilaporkan dalam literatur, tetapi hanya pada kasus terpilih dengan fungsi visual yang terjaga dan nyeri ringan.
Pada kasus dengan fungsi visual yang terjaga dan nyeri mata ringan, telah dilaporkan remisi spontan dengan observasi. Lebih dari 6 kasus remisi spontan telah dikonfirmasi dalam literatur, termasuk pada kasus dengan penyakit Crohn di mana nyeri hilang dalam 2 minggu dan remisi total dalam 3 bulan. 8) Namun, jika terjadi penurunan penglihatan atau dicurigai penyakit dasar, pengobatan aktif diperlukan, dan memilih observasi berdasarkan penilaian sendiri berbahaya.
6. Fisiopatologi dan Mekanisme Terjadinya yang Detail
Section titled “6. Fisiopatologi dan Mekanisme Terjadinya yang Detail”Inti dari OPN adalah inflamasi yang dimediasi imun di meninges sekitar saraf optik.
Perubahan Patologis
Section titled “Perubahan Patologis”- Penebalan dan infiltrasi inflamasi meninges perineural (infiltrasi leukosit polimorfonuklear → infiltrasi limfosit) → fibrosis
- Beberapa kasus menunjukkan inflamasi granulomatosa atau nekrosis lokal
- Pada kasus dengan gangguan penglihatan, ditemukan perubahan vaskulitis yang menyebabkan demielinasi atau infark saraf optik
- Inflamasi terutama terbatas di dalam selubung saraf, tetapi akson saraf optik juga terpengaruh dalam berbagai derajat
Mekanisme Terjadinya Berdasarkan Penyakit Dasar
Section titled “Mekanisme Terjadinya Berdasarkan Penyakit Dasar”Pada OPN terkait MOGAD, mekanisme humoral yang dimediasi antibodi MOG-IgG adalah pusatnya. Pengikatan autoantibodi ke mielin permukaan menyebabkan aktivasi komplemen dan cedera sel. Pada MOGAD pasca-COVID-19, diyakini bahwa gangguan sawar darah-otak (BBB) akibat badai sitokin memungkinkan masuknya antibodi titer rendah (1:20) ke SSP. Pelepasan IL-1β, IL-6, TNF, IFN-1, dan apoptosis sel endotel mikrovaskular otak terlibat dalam patogenesis. 1)
Pada OPN terkait TB-IRIS, dalam proses rekonstitusi imun setelah terapi anti-tuberkulosis, respons imun berlebihan yang didominasi Th1 terhadap Mycobacterium tuberculosis (MTB) memicu inflamasi perineural optik. 7)
Pada OPN terkait IBD, regulasi ke atas sitokin inflamasi sistemik dan reaktivitas silang antigen dianggap berperan. 8)
Neuropati optik terkait inhibitor checkpoint imun Pelepasan checkpoint imun akibat inhibisi PD-1 menyebabkan peradangan perineural sebagai efek samping terkait imun (irAE). 4)
7. Penelitian Terbaru dan Prospek Masa Depan (Laporan Tahap Penelitian)
Section titled “7. Penelitian Terbaru dan Prospek Masa Depan (Laporan Tahap Penelitian)”Neuropati optik terkait MOGAD
Section titled “Neuropati optik terkait MOGAD”MOGAD semakin diakui sebagai penyebab penting neuropati optik. Ini diposisikan sebagai diagnosis banding utama bersama sarkoidosis.
Leitão dkk. (2023) melaporkan seorang pria berusia 56 tahun yang mengalami neuropati optik bilateral terkait MOGAD setelah infeksi COVID-19 berat. MOG-IgG positif dengan titer rendah (1:20), disertai peningkatan LED (42 mm/jam) dan CRP (8,2 mg/dL). Lapang pandang membaik setelah terapi steroid pulsa (metilprednisolon 1000 mg × 3 hari), dan antibodi MOG menjadi negatif setelah 6 bulan. 1)
Neuropati optik terkait inhibitor checkpoint imun (ICI)
Section titled “Neuropati optik terkait inhibitor checkpoint imun (ICI)”Kasus neuropati optik sebagai irAE telah dilaporkan, menunjukkan kemungkinan resistensi terhadap terapi steroid.
Takada dkk. (2021) melaporkan seorang pria berusia 54 tahun dengan kanker paru non-sel kecil yang mengalami penurunan tajam penglihatan mata kanan (20/2000) setelah siklus ke-7 terapi nivolumab. MRI mengonfirmasi tanda tram-track dan tanda donat, dan didiagnosis sebagai neuropati optik. Terapi steroid pulsa dilakukan dua kali namun perbaikan lapang pandang buruk. Ini adalah laporan pertama neuropati optik sebagai irAE. 4)
Neuropati optik pasca pemasangan flow diverter
Section titled “Neuropati optik pasca pemasangan flow diverter”Neuropati optik telah dilaporkan sebagai komplikasi baru setelah terapi endovaskular.
Tanaka dkk. (2022) melaporkan dua kasus (wanita berusia 49 dan 57 tahun) yang mengalami neuropati optik setelah pemasangan flow diverter untuk aneurisma arteri karotis interna paraoftalmika. Gangguan lapang pandang muncul pasca operasi, dan tanda donat dikonfirmasi pada potongan koronal STIR MRI. Perbaikan diperoleh dengan terapi steroid pulsa. Pentingnya evaluasi potongan koronal STIR pra operasi ditekankan. 6)
Kemungkinan Remisi Spontan
Section titled “Kemungkinan Remisi Spontan”Meskipun OPN sebelumnya dianggap “wajib diobati pada semua kasus”, observasi dapat menjadi pilihan pada beberapa kasus.
Pickel dkk. (2022) melaporkan kasus remisi spontan perineuritis optik mata kanan pada wanita 28 tahun dengan penyakit Crohn. Observasi tanpa pengobatan dipilih dengan mempertahankan ketajaman visual 20/20, dan nyeri hilang dalam 2 minggu serta remisi total dalam 3 bulan. Tinjauan literatur mengonfirmasi 6 kasus remisi spontan, dan disimpulkan bahwa observasi dapat menjadi pilihan pada kasus dengan fungsi visual terjaga dan nyeri ringan. 8)
Tosilizumab
Section titled “Tosilizumab”Efektivitas tosilizumab intravena pada OPN refrakter telah dilaporkan (hanya referensi). 8)
8. Referensi
Section titled “8. Referensi”-
Leitão M, Davila Siliezar P, Laylani N, Lee AG. Myelin oligodendrocyte glycoprotein antibody disorder (MOGAD) optic perineuritis following severe COVID-19 infection. Am J Ophthalmol Case Rep. 2023;32:101952.
-
Ismail MA, Shariffudin NS, Bt Abd Jalil NF, Yew TC, Wan Hitam WH. Concurrent tuberculous optic neuritis and optic perineuritis in a patient with human immunodeficiency virus (HIV). Cureus. 2024;16(3):e55867.
-
Khan RR, Mahmood A, Kahlon S, Benyahia SA. Optic perineuritis secondary to CNS involvement of lymphoma. Cureus. 2024;16(12):e75818.
-
Takada K, Fujiwara K, Ando E, et al. Optic perineuritis associated with nivolumab treatment for non-small cell lung cancer. Case Rep Oncol. 2021;14:792-796.
-
Droger SM, Hensen JH, van Rooij LC. Optic perineuritis in polyarthritis nodosa. BMJ Case Rep. 2021;14:e237988.
-
Tanaka Y, Nagatsuka H, Miki Y, et al. Two patients of visual disturbance and optic perineuritis after placement of a flow diverter. Radiol Case Rep. 2022;17:1487-1490.
-
Fatimah-Halwani I, Wahab Z, Masnon NA, et al. Bilateral optic perineuritis in tuberculosis-immune reconstitution inflammatory syndrome. Cureus. 2022;14(8):e27600.
-
Pickel L, Micieli JA. Spontaneous resolution of optic perineuritis in a patient with Crohn’s disease. Case Rep Ophthalmol. 2022;13:470-475.
