Frecuencia por localización
Segmento posterior (vítreo, retina): Representa el 58–88% de todos los IOFB. El más frecuente.
Segmento anterior (cámara anterior, iris, cristalino): 10–15%.
Cristalino y órbita: 2–8%.

Un cuerpo extraño intraocular (CEIO) es un objeto extraño que penetra la pared del ojo desde el exterior y permanece dentro del ojo. Es una forma de lesión ocular abierta (OGI) y es una emergencia oftalmológica que afecta significativamente el pronóstico visual. Fragmentos metálicos, astillas de vidrio, trozos de plástico, virutas de madera, etc., ingresan al ojo durante el uso de martillos, amoladoras, taladros, cortadoras de césped automáticas, explosiones o accidentes de tráfico, a menudo en fábricas o lugares de trabajo. La mayoría son pequeños cuerpos extraños metálicos que ingresan a través de la unión corneoescleral. El tiempo hasta la extracción influye enormemente en el pronóstico visual, por lo que se requiere un diagnóstico temprano y una extracción lo más rápida posible.
La incidencia de OGI en Estados Unidos es de 4.5 por 100,000 por año, y los CEIO representan el 18–41% de las OGI 1). A nivel mundial, el número de casos de CEIO por millón de habitantes aumentó de 350 en 2008 a más de 450 en 2019 1). El grupo de pacientes más común son hombres de 21 a 40 años, con lesiones que ocurren en el trabajo en el 54–72% y en el hogar en aproximadamente el 30% de los casos 1). Es común entre trabajadores de la industria metalúrgica, manufacturera y de la construcción, siendo los fragmentos metálicos (hierro, cobre, plomo, etc.) los que constituyen la mayoría.
La clasificación de la Zona de Lesión (Zone of Injury) se utiliza para la gradación de la gravedad según el sitio lesionado1).
Frecuencia por localización
Segmento posterior (vítreo, retina): Representa el 58–88% de todos los IOFB. El más frecuente.
Segmento anterior (cámara anterior, iris, cristalino): 10–15%.
Cristalino y órbita: 2–8%.
Tipos de material
Metales: Hierro, cobre, plomo, zinc, aluminio, níquel, etc. Los más frecuentes.
No metales: Vidrio, plástico, piedra, madera, fragmentos vegetales, etc.
Materiales orgánicos: Madera, fibra, fragmentos vegetales. Fuerte reacción tisular y alto riesgo de endoftalmitis.
Los cuerpos extraños intraoculares se clasifican en los siguientes cinco tipos según su ubicación.
Una pequeña partícula de hierro puede no notarse en el momento de la lesión. Sin embargo, si no se trata, la siderosis puede reducir gradualmente la visión. Si experimenta moscas volantes o cambios en la visión después de trabajar con metales, debe consultar a un oftalmólogo de inmediato.
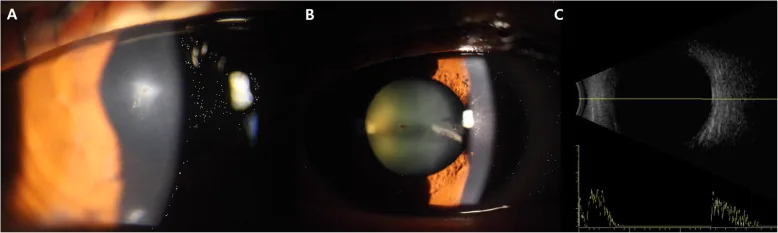
Tenga en cuenta que con cuerpos extraños muy pequeños como limaduras de hierro, el paciente puede no ser consciente de la lesión. Los síntomas incluyen dolor ocular, lagrimeo y deterioro visual. Si hay una herida perforante corneal con fuga, a menudo se produce hipotonía y cámara anterior poco profunda.
Los hallazgos clínicos de la lesión ocular abierta son diversos. Si se sospecha rotura del globo ocular, evite usar tonometría de aplanación para medir la presión intraocular 1). Hasta el 55% de los IOFB no se detectan solo con el examen clínico, por lo que es esencial combinarlo con diagnóstico por imagen 1).
Incluso si la visión se conserva, puede quedar un cuerpo extraño dentro del ojo. Particularmente, las limaduras de hierro o fragmentos de cobre pueden causar siderosis o calicosis si no se tratan, lo que lleva a pérdida de visión meses o años después. Es importante acudir al oftalmólogo inmediatamente después de la lesión y realizarse una tomografía computarizada para descartar IOFB.
El mecanismo más común de IOFB es martillar metal (59%) 5). Otros mecanismos principales se enumeran a continuación.
La tasa global de endoftalmitis que complica un IOFB es del 5–30% (promedio 6.5%) 1). Las áreas rurales, los cuerpos extraños orgánicos y el retraso en el tratamiento aumentan el riesgo.
El efecto sobre el tejido varía mucho según el material del cuerpo extraño.
| Material | Toxicidad | Complicaciones Principales |
|---|---|---|
| Hierro/Acero | Moderada | Siderosis (crónica) |
| Cobre (cobre puro) | Alta | Calcoxis / Panoftalmitis |
| Vidrio/Plástico | Baja (inerte) | Puede dejarse in situ |
Al usar una amoladora o martillo, existe el riesgo de un cuerpo extraño intraocular por fragmentos metálicos voladores. Use siempre gafas protectoras (preferiblemente tipo gafas de seguridad) que cumplan con los estándares ANSI o JIS. El 54–72% de los IOFB ocurren en el lugar de trabajo y la mayoría se pueden prevenir con el equipo de protección adecuado1).
El diagnóstico por imagen es esencial para localizar cuerpos extraños intraoculares. Es importante determinar si el cuerpo extraño es magnético (hierro) o no magnético (cobre, aluminio, plomo, zinc, vidrio, madera), y se debe obtener una historia detallada de la lesión. Las características de cada modalidad se muestran a continuación.
| Prueba | Sensibilidad de detección | Notas |
|---|---|---|
| TC | Hasta 95% | Primera elección. Eficaz para metal, vidrio y piedra |
| Radiografía (proyección de Waters) | Fragmentos metálicos ≥2 mm | Baja sensibilidad. Solo cribado |
| RM | — | Contraindicación absoluta para IOFB metálico |
Independientemente de la ubicación del cuerpo extraño, considere la posibilidad de infección y realice cultivos bacterianos y fúngicos del líquido intraocular.
OTS es un puntaje pronóstico que predice la agudeza visual final basado en la agudeza visual inicial al momento de la lesión, presencia de ruptura global, endoftalmitis, perforación, desprendimiento de retina y RAPD 1). Se utiliza para guiar decisiones de tratamiento y asesoramiento al paciente.
Si se sospecha un IOFB metálico, no debe realizarse una RMN. Los cuerpos extraños magnéticos pueden moverse en el campo magnético de la RMN, causando daño intraocular adicional 1). Primero, evalúe la presencia y el material del cuerpo extraño con TC; considere la RMN solo si se confirma que no es metálico.
Régimen antibiótico sistémico recomendado1):
Las heridas abiertas del globo ocular deben cerrarse primero con reparación primaria. Las pautas de material de sutura son las siguientes1).
La reparación primaria dentro de las 24 horas posteriores a la lesión es un factor protector independiente contra la endoftalmitis1)7).
Una vez confirmada la presencia de un cuerpo extraño intraocular, la extracción lo más pronto posible conduce a un mejor pronóstico visual tanto en términos de reconstrucción tisular como de control de infecciones.
Cuerpo extraño del segmento anterior
Método de extracción: Después de mantener la cámara anterior con material viscoelástico, extraer con fórceps a través de una incisión corneoescleral.
Cuerpo extraño magnético: También se puede usar un imán externo para pequeños fragmentos de hierro en el segmento anterior.
Indicaciones: IOFB en cámara anterior, iris o cristalino.
Cuerpo extraño del segmento posterior
Procedimiento estándar: La vitrectomía pars plana (PPV) de pequeña incisión con 23G/25G/27G es el estándar1).
Cuerpo extraño grande (>4 mm): Se extrae mediante una incisión en túnel corneoescleral1).
Uso de PFCL: La protección macular con perfluorocarbono líquido (PFCL) es controvertida1).
Cuerpos extraños en cámara anterior, ángulo e iris: Realice una incisión corneoescleral suficientemente amplia, inyecte suficiente viscoelástico en la cámara anterior para mantener el espacio y asegúrese de que el cuerpo extraño no se mueva. Luego extráigalo con pinzas, teniendo cuidado de no dañar el endotelio corneal ni el cristalino.
Cuerpo extraño intralenticular: Inyecte suficiente viscoelástico en la cámara anterior, luego extraiga el cuerpo extraño con un imán o pinzas. Si la cápsula posterior está intacta, proceda con la cirugía de cataratas estándar e implante de lente intraocular. Si la cápsula posterior está dañada, realice una vitrectomía.
Cuerpo extraño vitreorretiniano: Para cuerpos extraños magnéticos grandes con una perforación corneal grande, es posible la extracción con un imán gigante. Generalmente, se realiza vitrectomía utilizando un imán intraocular, micro pinzas o pinzas de diamante, creando una herida en el limbo o pars plana correspondiente al tamaño del cuerpo extraño.
Cuerpo extraño coroideo/escleral: Similar a la cirugía de explante escleral, visualice el fondo de ojo, realice una incisión escleral de espesor parcial sobre el cuerpo extraño, extráigalo con un imán o pinzas, y luego realice criocoagulación.
La administración intravítrea se realiza según el riesgo de endoftalmitis. Los fármacos y dosis recomendados se muestran a continuación 1). También se añaden antibióticos al líquido de perfusión de vitrectomía de acuerdo con la vitrectomía para endoftalmitis bacteriana.
| Fármaco | Dosis | Indicación |
|---|---|---|
| Vancomicina | 1.0 mg/0.1 mL | Cobertura para grampositivos |
| Ceftazidima | 2.25 mg/0.1 mL | Cobertura para gramnegativos |
| Voriconazol | 50–100 μg/0.1 mL | Áreas rurales/casos de contaminación del suelo (riesgo fúngico) 1)3) |
La urgencia varía según el material del cuerpo extraño 1).
Para perforaciones grandes de la esclerótica posterior, se ha reportado que un tapón de tres capas (rellenado desde el interior) utilizando esclerótica de donante, membrana amniótica y pegamento de fibrina es efectivo4).
Se recomienda la reparación primaria de las heridas abiertas del globo ocular dentro de las 24 horas. Se ha reportado que la reparación dentro de las 24 horas es un factor protector independiente contra el desarrollo de endoftalmitis1)7). Los metales tóxicos (hierro, cobre) y los cuerpos extraños orgánicos deben extraerse de inmediato en principio, mientras que los cuerpos extraños inertes como el vidrio a veces pueden manejarse de forma electiva.
Depende del material. Los metales tóxicos como el hierro y el cobre, y los materiales orgánicos generalmente se extraen debido al riesgo de daño tisular y endoftalmitis. Los cuerpos extraños inertes como el vidrio o el plástico pueden dejarse en su lugar si el riesgo de complicaciones de la extracción es alto1). Se requiere una evaluación individual por un oftalmólogo.
Cuando un cuerpo extraño de hierro permanece en el ojo, el hierro se ioniza en formas ferrosa y férrica, se difunde por el ojo y se acumula en varios tejidos2).
La toxicidad de los cuerpos extraños de cobre depende de la pureza del cobre. El cobre tiene afinidad por las membranas basales como la membrana limitante interna.
Fragmentos de plantas, astillas de madera, fibras de algodón, etc., causan una reacción tisular granulomatosa severa y endoftalmitis1). En principio, es necesaria la extracción inmediata. Sin embargo, las fibras de algodón que se desvían después de una inyección intravítrea son relativamente inertes y pueden no requerir extracción6).
Cuando un cuerpo extraño está completamente incrustado en la coroides, la extracción puede ser técnicamente imposible 5). Si la inflamación a largo plazo persiste, puede ser necesaria la enucleación del ojo.
Después de la cirugía, existe la posibilidad de progresión a vitreorretinopatía proliferativa (PVR). Si la úvea está gravemente dañada, puede desarrollarse oftalmía simpática. También se debe prestar la máxima atención a la endoftalmitis.
Zhao et al. (2025) informaron sobre un nuevo extractor magnético de cuerpos extraños (JIN magnetic foreign body extractor) que utiliza una aleación de oro y tierras raras 2). Es compatible con puertos de 20 a 27G y permite el control de encendido/apagado mediante pedal de pie de una fuerza magnética de 254 a 86,3 Gauss-segundo (Gs). También se enfatiza la importancia de la extracción temprana para prevenir la toxicidad del epitelio pigmentario de la retina debida a la liberación de iones de hierro 2).
Celo et al. (2023) informaron sobre una técnica de cierre interno de perforaciones posteriores mediante un tapón de tres capas que combina esclerótica de donante, membrana amniótica y pegamento de fibrina 4). Se destaca como un procedimiento alternativo para perforaciones posteriores donde la sutura externa convencional es difícil.
Mishra et al. (2023) realizaron vitrectomía bilateral simultánea por dos cirujanos en dos casos de traumatismo ocular abierto bilateral causado por explosivos 3). Esto redujo el tiempo de anestesia general en comparación con la cirugía secuencial por un solo cirujano y se considera una opción útil en el manejo del traumatismo ocular bilateral.
McMaster et al. (2025) publicaron una revisión sistemática y metanálisis del momento de la reparación primaria en traumatismos oculares abiertos 7). La reparación dentro de las 24 horas es un factor protector independiente contra la endoftalmitis, lo que respalda el beneficio de la reparación temprana como la evidencia más reciente.
Drnovsek et al. (2022) reportaron un caso de una fibra de algodón que migró a la cavidad vítrea después de una inyección intravítrea 6). Las fibras de algodón son relativamente inertes, por lo que se debe considerar la observación continua o la extracción endoscópica. El reconocimiento como IOFB iatrogénico está aumentando.
Se ha informado que el 15% de los pacientes pediátricos desarrollan trastorno de ansiedad generalizada, trastorno de estrés postraumático o depresión después del trauma, destacando la importancia del apoyo psicológico junto con el tratamiento oftalmológico 1).