Häufigkeit nach Lokalisation
Hinterer Augenabschnitt (Glaskörper, Netzhaut): 58–88 % aller IOFB. Am häufigsten.
Vorderer Augenabschnitt (Vorderkammer, Iris, Linse): 10–15 %.
Linse und Orbita: 2–8 %.

Ein intraokularer Fremdkörper (IOFK) ist ein Fremdkörper, der von außen die Augenwand durchdringt und im Auge verbleibt. Es handelt sich um eine Form der offenen Bulbusverletzung (OGI) und einen ophthalmologischen Notfall mit erheblichem Einfluss auf die Sehprognose. In Fabriken oder Werkstätten können durch Hammer, Schleifer, Bohrer, automatische Rasenmäher, Explosionen oder Verkehrsunfälle Metall-, Glas-, Kunststoff- oder Holzsplitter ins Auge gelangen. Meist handelt es sich um kleine metallische Fremdkörper, die durch Hornhaut oder Lederhaut eindringen. Die Zeit bis zur Extraktion beeinflusst die Sehprognose maßgeblich, daher sind frühe Diagnose und möglichst schnelle Entfernung erforderlich.
Die Inzidenz von OGI beträgt in den USA 4,5 pro 100.000 Personenjahre, und IOFK machen 18–41 % der OGI aus1). Weltweit ist die Anzahl der IOFK-Fälle pro Million Einwohner von etwa 350 im Jahr 2008 auf über 450 im Jahr 2019 gestiegen1). Die Patienten sind überwiegend Männer im Alter von 21–40 Jahren, mit 54–72 % der Verletzungen am Arbeitsplatz und etwa 30 % zu Hause1). Betroffen sind vor allem Arbeiter in der Metallherstellung, -bearbeitung und im Baugewerbe, und Metallfragmente (Eisen, Kupfer, Blei usw.) stellen die Mehrheit dar.
Zur Schweregradeinteilung nach Verletzungsort wird die Zone of Injury verwendet1).
Häufigkeit nach Lokalisation
Hinterer Augenabschnitt (Glaskörper, Netzhaut): 58–88 % aller IOFB. Am häufigsten.
Vorderer Augenabschnitt (Vorderkammer, Iris, Linse): 10–15 %.
Linse und Orbita: 2–8 %.
Materialarten
Metalle: Eisen, Kupfer, Blei, Zink, Aluminium, Nickel usw. Am häufigsten.
Nichtmetalle: Glas, Kunststoff, Stein, Holz, Pflanzenteile usw.
Organische Stoffe: Holz, Fasern, Pflanzenteile. Starke Gewebereaktion und hohes Endophthalmitis-Risiko.
Intraokulare Fremdkörper werden je nach Lokalisation in die folgenden fünf Kategorien eingeteilt.
Ein kleines Eisenpartikel kann unbemerkt bleiben. Wird es jedoch nicht behandelt, kann eine Siderose allmählich die Sehkraft verschlechtern. Wenn nach Metallarbeiten Floater oder Sehveränderungen auftreten, sollte umgehend ein Augenarzt aufgesucht werden.
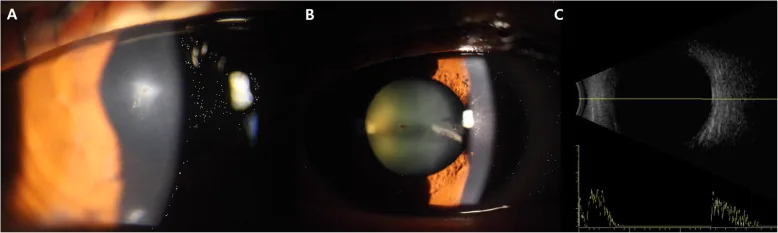
Beachten Sie, dass kleine Fremdkörper wie Eisenfeilspäne möglicherweise kaum wahrgenommen werden. Augenschmerzen, Tränenfluss, Sehstörungen treten auf, aber wenn eine perforierende Hornhautwunde mit Leckage vorliegt, kommt es häufig zu Hypotonie und flacher Vorderkammer.
Die klinischen Befunde bei perforierenden Augenverletzungen sind vielfältig. Bei Verdacht auf eine Bulbusruptur sollte die Verwendung eines Applanationstonometers zur Messung des Augeninnendrucks vermieden werden 1). Bis zu 55 % der IOFB sind allein durch klinische Untersuchung nicht nachweisbar, daher ist eine Bildgebung unerlässlich 1).
Auch wenn das Sehvermögen erhalten bleibt, kann ein Fremdkörper im Auge verbleiben. Insbesondere Eisenfeilspäne oder Kupfersplitter können unbehandelt zu Siderose oder Chalkose führen und nach Monaten bis Jahren zum Sehverlust. Es ist wichtig, unmittelbar nach der Verletzung einen Arzt aufzusuchen und mittels CT einen IOFB auszuschließen.
Der häufigste Verletzungsmechanismus für IOFB ist das Hämmern auf Metall (59 %) 5). Weitere Hauptmechanismen sind unten aufgeführt.
Die Endophthalmitisrate bei allen IOFB beträgt 5–30 % (Durchschnitt 6,5 %)1). Ländliche Gebiete, organische Fremdkörper und Behandlungsverzögerung erhöhen das Risiko.
Die Auswirkung auf das Gewebe variiert stark je nach Material des Fremdkörpers.
| Material | Toxizität | Hauptkomplikationen |
|---|---|---|
| Eisen / Stahl | Mäßig | Siderose (chronisch) |
| Kupfer (Reinkupfer) | Hoch | Chalkose / Panophthalmitis |
| Glas / Kunststoff | Niedrig (inert) | Kann manchmal belassen werden |
Bei der Verwendung von Schleifmaschinen oder Hämmern besteht das Risiko von Metallspritzern im Auge. Tragen Sie stets eine Schutzbrille (vorzugsweise eine Vollsichtbrille), die den ANSI- oder JIS-Normen entspricht. 54–72 % der IOFB treten am Arbeitsplatz auf, und geeignete Schutzausrüstung kann die meisten verhindern1).
Zur Lokalisation eines intraokularen Fremdkörpers ist die Bildgebung unerlässlich. Es ist wichtig zu bestimmen, ob es sich um einen magnetischen (Eisen) oder nichtmagnetischen Fremdkörper (Kupfer, Aluminium, Blei, Zink, Glas, Holz) handelt, und die Verletzungsumstände detailliert zu erfragen. Die Eigenschaften der einzelnen Modalitäten sind unten aufgeführt.
| Untersuchung | Nachweisempfindlichkeit | Bemerkungen |
|---|---|---|
| CT | Bis zu 95 % | Erste Wahl. Wirksam bei Metall, Glas und Stein. |
| Röntgen (Waters-Aufnahme) | Metallfragmente ≥ 2 mm | Geringe Empfindlichkeit. Nur Screening. |
| MRT | — | Absolute Kontraindikation bei metallischem IOFB. |
Unabhängig von der Lage des Fremdkörpers sollte eine Infektion in Betracht gezogen und eine bakteriologische und mykologische Kultur der Intraokularflüssigkeit durchgeführt werden.
Der OTS ist ein prognostischer Score, der die endgültige Sehschärfe aus der anfänglichen Sehschärfe, Bulbusruptur, Endophthalmitis, Perforation, Netzhautablösung und Vorhandensein eines RAPD zum Zeitpunkt der Verletzung vorhersagt 1). Er wird zur Festlegung der Behandlungsstrategie und zur Patientenaufklärung verwendet.
Bei Verdacht auf einen metallischen IOFB darf keine MRT durchgeführt werden. Ein magnetischer Fremdkörper kann sich im Magnetfeld der MRT bewegen und zusätzliche intraokulare Verletzungen verursachen 1). Zunächst sollte mittels CT das Vorhandensein und die Beschaffenheit des Fremdkörpers beurteilt werden, und eine MRT kommt nur in Betracht, wenn die Nichtmetallizität bestätigt ist.
Empfohlenes systemisches Antibiotika-Regime1):
Offene Bulbusverletzungen werden zunächst primär verschlossen. Die Richtlinien für das Nahtmaterial sind wie folgt1):
Die primäre Versorgung innerhalb von 24 Stunden nach der Verletzung ist ein unabhängiger Schutzfaktor gegen die Entwicklung einer Endophthalmitis1)7).
Sobald das Vorhandensein eines intraokularen Fremdkörpers bestätigt ist, führt eine möglichst schnelle Entfernung zu einer guten visuellen Prognose, sowohl im Hinblick auf die Rekonstruktion des geschädigten Gewebes als auch auf die Infektionskontrolle.
Fremdkörper im vorderen Augenabschnitt
Entfernungsmethode: Nach Aufrechterhaltung der Vorderkammer mit Viskoelastikum, Entfernung mit einer Pinzette durch einen korneoskleralen Schnitt.
Magnetischer Fremdkörper: Für kleine Eisensplitter im vorderen Augenabschnitt kann auch ein externer Magnet verwendet werden.
Indikationen : IOFB in Vorderkammer, Iris oder Linse.
Fremdkörper des hinteren Augenabschnitts
Standardverfahren : Die kleineinzisionale Vitrektomie (PPV) mit 23G/25G/27G ist der Standard1).
Großer Fremdkörper (>4 mm) : Entfernung über einen korneoskleralen Tunnelschnitt1).
Verwendung von PFCL : Der Makulaschutz durch flüssiges Perfluorcarbon (PFCL) ist umstritten1).
Fremdkörper in Vorderkammer, Kammerwinkel oder Iris : Ausreichend breiten korneoskleralen Schnitt anlegen, ausreichend Viskoelastikum in die Vorderkammer injizieren, um den Raum zu erhalten. Nach Stabilisierung des Fremdkörpers diesen mit einer Pinzette entfernen, ohne Hornhautendothel oder Linse zu verletzen.
Intralentikulärer Fremdkörper : Ausreichend Viskoelastikum in die Vorderkammer injizieren, zuerst den Fremdkörper mit einem Magneten oder einer Pinzette entfernen. Ist die Hinterkapsel nicht verletzt, anschließend die Linse wie bei einer Standard-Kataraktoperation entfernen und eine Intraokularlinse implantieren. Ist die Hinterkapsel rupturiert, eine Vitrektomie durchführen.
Vitreoretinaler Fremdkörper : Bei einem großen magnetischen Fremdkörper mit großer perforierender Hornhautwunde kann die Entfernung mit einem großen Magneten erfolgen. In der Regel wird bei der Vitrektomie ein Intraokularmagnet, eine Mikropinzette oder eine Diamantpinzette verwendet, um am Limbus oder in der Pars plana einen dem Fremdkörper entsprechend großen Schnitt zu setzen und diesen zu entfernen.
Chorioidaler oder skleraler Fremdkörper : Analog zur Sklera-Buckel-Operation den Fundus einsehen, die Sklera über dem Fremdkörper halbschichtig inzidieren, mit einem Magneten oder einer Pinzette entfernen und anschließend eine Kryokoagulation durchführen.
Die intravitreale Gabe erfolgt je nach Endophthalmitis-Risiko. Die empfohlenen Medikamente und Dosierungen sind unten aufgeführt1). Auch der Vitrektomie-Spüllösung werden Antibiotika gemäß der Vitrektomie bei bakterieller Endophthalmitis zugesetzt.
| Medikament | Dosierung | Indikation |
|---|---|---|
| Vancomycin | 1,0 mg/0,1 ml | Abdeckung grampositiver Bakterien |
| Ceftazidim | 2,25 mg/0,1 ml | Abdeckung gramnegativer Bakterien |
| Voriconazol | 50–100 μg/0,1 ml | Fälle in ländlichen Gebieten/Bodenkontamination (Pilzrisiko)1)3) |
Die Dringlichkeit variiert je nach Material des Fremdkörpers1).
Bei großen Perforationen der hinteren Sklera hat sich ein dreischichtiger Pfropfen (Technik der inneren Auffüllung) aus Spendersklera, Amnion und Fibrinkleber als wirksam erwiesen4).
Die primäre Versorgung einer offenen Bulbusverletzung wird innerhalb von 24 Stunden empfohlen. Eine Versorgung innerhalb von 24 Stunden wurde als unabhängiger Schutzfaktor gegen die Entwicklung einer Endophthalmitis beschrieben1)7). Giftige Metalle (Eisen, Kupfer) oder organische Fremdkörper sollten grundsätzlich sofort entfernt werden, während inerte Fremdkörper wie Glas manchmal abgewartet werden können.
Das hängt vom Material ab. Giftige Metalle wie Eisen und Kupfer sowie organische Stoffe werden aufgrund des Risikos von Gewebeschäden und Endophthalmitis grundsätzlich entfernt. Bei inerten Fremdkörpern wie Glas oder Kunststoff kann bei hohem Komplikationsrisiko durch die Entfernung auch ein Belassen in Betracht gezogen werden1). Eine individuelle Entscheidung durch einen Augenarzt ist erforderlich.
Wenn ein eisenhaltiger Fremdkörper im Auge verbleibt, wird das Eisen in zwei- und dreiwertige Ionen ionisiert, diffundiert im Auge und reichert sich in verschiedenen Geweben an2).
Die Toxizität kupferhaltiger Fremdkörper hängt von der Reinheit des Kupfers ab. Kupfer hat eine Affinität zu Basalmembranen wie der Membrana limitans interna.
Pflanzenteile, Holzsplitter, Baumwollfasern usw. verursachen eine schwere granulomatöse Gewebereaktion und Endophthalmitis1). Grundsätzlich ist eine sofortige Entfernung erforderlich. Andererseits sind nach intravitrealer Injektion verlorene Baumwollfasern relativ inert und müssen manchmal nicht entfernt werden6).
Wenn ein Fremdkörper vollständig in die Aderhaut eingebettet ist, kann eine Entfernung technisch unmöglich sein 5). Bei anhaltender langfristiger Entzündung kann eine Enukleation des Auges erforderlich werden.
Postoperativ besteht die Möglichkeit einer Progression zu einer proliferativen Vitreoretinopathie (PVR). Bei schwerer Schädigung der Uvea kann eine sympathische Ophthalmie auftreten. Auch auf eine Endophthalmitis muss größte Aufmerksamkeit gelegt werden.
Zhao et al. (2025) berichteten über einen neuartigen Magnetextraktor (JIN magnetic foreign body extractor) unter Verwendung einer Seltenerd-Gold-Legierung 2). Er ist mit 20-27G Ports kompatibel und ermöglicht die Ein-/Ausschaltung einer Magnetkraft von 254 bis 86,3 Gaußsekunden (Gs) über ein Fußpedal. Die Bedeutung einer frühen Extraktion zur Vermeidung einer retinalen Pigmentepitheltoxizität durch Eisenionenfreisetzung wird ebenfalls betont 2).
Celo et al. (2023) berichteten über eine Technik zum inneren Verschluss hinterer Perforationen mittels eines Dreischicht-Pfropfes aus Spendersklera, Amnionmembran und Fibrinkleber 4). Dies wird als alternatives Verfahren für hintere Perforationen angesehen, bei denen die konventionelle externe Naht schwierig ist.
Mishra et al. (2023) führten bei zwei Patienten mit gleichzeitigen beidseitigen offenen Augenverletzungen durch Explosivstoffe eine gleichzeitige beidseitige Vitrektomie durch zwei Operateure durch 3). Dies verkürzte die Dauer der Vollnarkose im Vergleich zur sequenziellen Operation durch einen Operateur und wird als nützliche Option bei der Behandlung beidseitiger Verletzungen angesehen.
McMaster et al. (2025) veröffentlichten eine systematische Übersicht und Metaanalyse zum Zeitpunkt der primären Versorgung bei offenen Augenverletzungen 7). Eine Versorgung innerhalb von 24 Stunden ist ein unabhängiger Schutzfaktor gegen Endophthalmitis und stützt die aktuellen Evidenzen für den Nutzen einer frühen Versorgung.
Drnovsek et al. (2022) berichteten über einen Fall von Baumwollfasern (Cotton), die nach einer intravitrealen Injektion in den Glaskörperraum gelangten 6). Baumwollfasern sind relativ inert; eine fortlaufende Beobachtung oder endoskopische Entfernung sollte in Betracht gezogen werden. Die Anerkennung als iatrogener IOFB verbreitet sich.
Berichten zufolge entwickeln 15 % der pädiatrischen Patienten nach einem Trauma eine generalisierte Angststörung, PTBS oder Depression, was die Bedeutung psychologischer Unterstützung parallel zur augenärztlichen Behandlung unterstreicht 1).