Frequenza per localizzazione
Segmento posteriore (vitreo, retina): rappresenta il 58-88% di tutti gli IOFB. Il più comune.
Segmento anteriore (camera anteriore, iride, cristallino): 10-15%.
Cristallino e orbita: 2-8%.

Un corpo estraneo intraoculare (CEIO) è un corpo estraneo che penetra attraverso la parete oculare dall’esterno e rimane all’interno dell’occhio. È una forma di lesione oculare aperta (OGI) e un’emergenza oftalmologica che influisce significativamente sulla prognosi visiva. In fabbriche o officine, l’uso di martelli, smerigliatrici, trapani, tagliaerba automatici, esplosioni o incidenti stradali possono introdurre frammenti metallici, di vetro, plastica o legno nell’occhio. La maggior parte sono piccoli corpi estranei metallici che penetrano attraverso cornea o sclera. Il tempo fino all’estrazione influisce notevolmente sulla prognosi visiva, pertanto sono necessari diagnosi precoce ed estrazione tempestiva.
L’incidenza di OGI negli Stati Uniti è di 4,5 per 100.000 persone-anno, e i CEIO rappresentano il 18-41% delle OGI1). A livello globale, il numero di casi di CEIO per milione di abitanti è aumentato da circa 350 nel 2008 a oltre 450 nel 20191). I pazienti sono prevalentemente uomini di età compresa tra 21 e 40 anni, con il 54-72% delle lesioni sul lavoro e circa il 30% a casa1). Sono più colpiti i lavoratori della metallurgia, della lavorazione meccanica e dell’edilizia, e i frammenti metallici (ferro, rame, piombo, ecc.) costituiscono la maggioranza.
La classificazione Zone of Injury viene utilizzata per la stratificazione della gravità in base al sito della lesione1).
Frequenza per localizzazione
Segmento posteriore (vitreo, retina): rappresenta il 58-88% di tutti gli IOFB. Il più comune.
Segmento anteriore (camera anteriore, iride, cristallino): 10-15%.
Cristallino e orbita: 2-8%.
Tipi di materiale
Metalli: ferro, rame, piombo, zinco, alluminio, nichel, ecc. I più comuni.
Non metallici: vetro, plastica, pietra, legno, frammenti vegetali, ecc.
Organici: legno, fibre, frammenti vegetali. Forte reazione tissutale e alto rischio di endoftalmite.
I corpi estranei intraoculari sono classificati in cinque categorie in base alla loro sede di presenza.
Una piccola particella di ferro può passare inosservata. Tuttavia, se non trattata, la siderosi può causare un graduale calo della vista. Se dopo lavori con metalli si avvertono miodesopsie o cambiamenti visivi, è opportuno consultare tempestivamente un oculista.
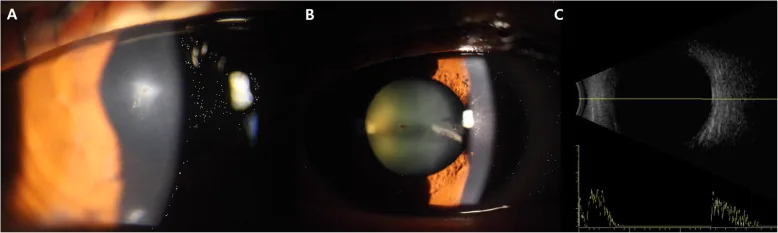
Si noti che piccoli corpi estranei come la limatura di ferro possono passare inosservati. Si verificano dolore oculare, lacrimazione, disturbi visivi, ma se è presente una ferita perforante corneale con fuoriuscita, si verificano spesso ipotonia e camera anteriore poco profonda.
I reperti clinici dei traumi perforanti del bulbo oculare sono vari. In caso di sospetta rottura del bulbo, evitare l’uso del tonometro ad applanazione per la misurazione della pressione intraoculare 1). Fino al 55% degli IOFB non sono rilevabili con il solo esame clinico, pertanto è essenziale l’associazione con l’imaging 1).
Anche se la vista è preservata, un corpo estraneo può rimanere all’interno dell’occhio. In particolare, la limatura di ferro o i frammenti di rame, se lasciati in sede, possono causare siderosi o calcosi, portando alla perdita della vista dopo mesi o anni. È importante consultare immediatamente dopo la lesione ed eseguire una TAC per escludere un IOFB.
Il meccanismo più frequente di IOFB è la martellatura del metallo (59%) 5). Gli altri principali meccanismi sono elencati di seguito.
Il tasso di endoftalmite per tutti gli IOFB è del 5-30% (media 6,5%)1). Le aree rurali, i corpi estranei organici e il ritardo nel trattamento aumentano il rischio.
L’impatto sui tessuti varia notevolmente a seconda del materiale del corpo estraneo.
| Materiale | Tossicità | Principali complicanze |
|---|---|---|
| Ferro / Acciaio | Moderata | Siderosi (cronica) |
| Rame (rame puro) | Elevata | Calcosi / Panoftalmite |
| Vetro / Plastica | Bassa (inerte) | Talvolta può essere lasciato in sede |
Quando si utilizza una smerigliatrice o un martello, esiste il rischio di schegge metalliche nell’occhio. Indossare sempre occhiali protettivi (preferibilmente a maschera) conformi agli standard ANSI o JIS. Il 54-72% degli IOFB si verifica sul posto di lavoro e un’adeguata protezione può prevenirne la maggior parte1).
L’imaging è indispensabile per localizzare un corpo estraneo intraoculare. È importante determinare se è magnetico (ferro) o non magnetico (rame, alluminio, piombo, zinco, vetro, legno) e raccogliere dettagliatamente le circostanze della lesione. Le caratteristiche di ciascuna modalità sono riportate di seguito.
| Esame | Sensibilità di rilevamento | Note |
|---|---|---|
| TC | Fino al 95% | Prima scelta. Efficace per metallo, vetro e pietra. |
| Radiografia (proiezione di Waters) | Frammenti metallici ≥ 2 mm | Bassa sensibilità. Solo screening. |
| RM | — | Controindicazione assoluta in caso di CEIO metallico. |
Indipendentemente dalla posizione del corpo estraneo, considerare la possibilità di infezione ed eseguire una coltura batterica e fungina del liquido intraoculare.
L’OTS è un punteggio prognostico che predice l’acuità visiva finale in base all’acuità visiva iniziale, alla rottura del bulbo, all’endoftalmite, alla perforazione, al distacco di retina e alla presenza di RAPD al momento del trauma 1). Viene utilizzato per determinare la strategia terapeutica e informare il paziente.
In caso di sospetto di IOFB metallico, la RMN è controindicata. Un corpo estraneo magnetico può muoversi nel campo magnetico della RMN e causare ulteriori lesioni intraoculari 1). Prima valutare la presenza e la natura del corpo estraneo con TC, e considerare la RMN solo se viene confermata la natura non metallica.
Regime antibiotico sistemico raccomandato1):
Le ferite aperte del bulbo oculare vengono prima chiuse con sutura primaria. Le linee guida per i materiali di sutura sono le seguenti1):
La riparazione primaria entro 24 ore dal trauma è un fattore protettivo indipendente per lo sviluppo di endoftalmite1)7).
Una volta confermata la presenza di un corpo estraneo intraoculare, la sua rimozione il più rapidamente possibile porta a una buona prognosi visiva, sia per la ricostruzione dei tessuti danneggiati che per il controllo dell’infezione.
Corpo estraneo del segmento anteriore
Metodo di asportazione: Dopo il mantenimento della camera anteriore con sostanza viscoelastica, rimozione con pinza attraverso un’incisione corneosclerale.
Corpo estraneo magnetico: Per piccoli frammenti di ferro nel segmento anteriore si può utilizzare anche un magnete esterno.
Indicazioni : IOFB in camera anteriore, iride o cristallino.
Corpo estraneo del segmento posteriore
Procedura standard : La vitrectomia a piccola incisione (PPV) con 23G/25G/27G è lo standard1).
Corpo estraneo grande (>4 mm) : Estrazione tramite incisione a tunnel corneosclerale1).
Uso di PFCL : La protezione maculare con perfluorocarburo liquido (PFCL) è controversa1).
Corpo estraneo in camera anteriore, angolo o iride : Creare un’incisione corneosclerale sufficientemente ampia, iniettare una quantità adeguata di sostanza viscoelastica in camera anteriore per mantenere lo spazio. Dopo aver stabilizzato il corpo estraneo, estrarlo con una pinza evitando di danneggiare l’endotelio corneale o il cristallino.
Corpo estraneo intralenticolare : Iniettare una quantità sufficiente di viscoelastico in camera anteriore, prima estrarre il corpo estraneo con un magnete o una pinza. Se la capsula posteriore non è danneggiata, procedere quindi all’estrazione del cristallino e all’impianto di una lente intraoculare come in un intervento di cataratta standard. Se la capsula posteriore è rotta, eseguire una vitrectomia.
Corpo estraneo vitreoretinico : Per un grande corpo estraneo magnetico con ampia ferita perforante corneale, l’estrazione può essere eseguita con un grande magnete. Generalmente, in vitrectomia, utilizzare un magnete intraoculare, una micropinza o una pinza diamantata per creare un’incisione di dimensioni adeguate al corpo estraneo a livello del limbo o della pars plana ed estrarlo.
Corpo estraneo coroidale o sclerale : Secondo la tecnica del cerchiaggio sclerale, visualizzare il fondo, incidere la sclera a metà spessore in corrispondenza del corpo estraneo, estrarlo con un magnete o una pinza, quindi eseguire una criocoagulazione.
La somministrazione intravitreale viene effettuata in base al rischio di endoftalmite. I farmaci e i dosaggi raccomandati sono indicati di seguito1). Al liquido di perfusione per vitrectomia vengono aggiunti anche antibiotici, secondo la vitrectomia per endoftalmite batterica.
| Farmaco | Dosaggio | Indicazione |
|---|---|---|
| Vancomicina | 1,0 mg/0,1 mL | Copertura dei batteri Gram-positivi |
| Ceftazidima | 2,25 mg/0,1 mL | Copertura dei batteri Gram-negativi |
| Voriconazolo | 50–100 μg/0,1 mL | Casi in aree rurali/contaminazione da suolo (rischio fungino)1)3) |
L’urgenza varia a seconda del materiale del corpo estraneo1).
Per le grandi perforazioni della sclera posteriore, un tappo a tre strati (tecnica di riempimento interno) con sclera da donatore, amnios e colla di fibrina si è dimostrato efficace secondo alcuni rapporti4).
La riparazione primaria di una ferita aperta del bulbo oculare è raccomandata entro 24 ore. La riparazione entro 24 ore è stata riportata come fattore protettivo indipendente contro lo sviluppo di endoftalmite1)7). I corpi estranei metallici tossici (ferro, rame) o organici devono essere rimossi immediatamente in linea di principio, mentre i corpi estranei inerti come il vetro possono talvolta essere tenuti in osservazione.
Dipende dal materiale. I metalli tossici come ferro e rame, così come i materiali organici, vengono rimossi in linea di principio a causa del rischio di danno tissutale ed endoftalmite. Per i corpi estranei inerti come vetro o plastica, se il rischio di complicanze da rimozione è elevato, a volte si può scegliere di lasciarli in sede1). È necessaria una decisione individuale da parte di un oculista specialista.
Quando un corpo estraneo ferrico rimane all’interno dell’occhio, il ferro si ionizza in ioni ferrosi e ferrici, si diffonde nell’occhio e si accumula in vari tessuti2).
La tossicità dei corpi estranei cupriferi dipende dalla purezza del rame. Il rame ha affinità per le membrane basali come la membrana limitante interna.
Frammenti vegetali, schegge di legno, fibre di cotone, ecc., provocano una grave reazione tissutale granulomatosa ed endoftalmite1). In linea di principio è necessaria l’estrazione immediata. D’altra parte, le fibre di cotone perse dopo un’iniezione intravitreale sono relativamente inerti e talvolta non richiedono rimozione6).
Quando un corpo estraneo è completamente incuneato nella coroide, la sua rimozione può essere tecnicamente impossibile 5). Se persiste un’infiammazione a lungo termine, può essere necessaria l’enucleazione del bulbo oculare.
Dopo l’intervento chirurgico esiste la possibilità di progressione verso la vitreoretinopatia proliferativa (PVR). Se l’uvea è gravemente danneggiata, può svilupparsi oftalmia simpatica. È necessario prestare la massima attenzione anche all’endoftalmite.
Zhao et al. (2025) hanno riportato un nuovo estrattore magnetico (JIN magnetic foreign body extractor) che utilizza una lega di terre rare e oro 2). È compatibile con porte da 20 a 27 G e consente il controllo on/off tramite pedale di una forza magnetica da 254 a 86,3 gauss-secondi (Gs). Viene anche sottolineata l’importanza dell’estrazione precoce per prevenire la tossicità dell’epitelio pigmentato retinico dovuta al rilascio di ioni ferro 2).
Celo et al. (2023) hanno riportato una tecnica di chiusura interna delle perforazioni posteriori mediante un tappo a tre strati composto da sclera di donatore, membrana amniotica e colla di fibrina 4). Questa è considerata una procedura alternativa per le perforazioni posteriori in cui la sutura esterna convenzionale è difficile.
Mishra et al. (2023) hanno eseguito una vitrectomia bilaterale simultanea da parte di due chirurghi in due pazienti con trauma oculare aperto bilaterale simultaneo causato da esplosivi 3). Ciò ha ridotto il tempo di anestesia generale rispetto alla chirurgia sequenziale da parte di un singolo chirurgo ed è considerata un’opzione utile nella gestione dei traumi bilaterali.
McMaster et al. (2025) hanno pubblicato una revisione sistematica e meta-analisi del timing della riparazione primaria nel trauma oculare aperto 7). La riparazione entro 24 ore è un fattore protettivo indipendente contro l’endoftalmite, supportando le più recenti evidenze a favore della riparazione precoce.
Drnovsek et al. (2022) hanno riportato un caso di fibra di cotone (cotone) penetrata nel corpo vitreo dopo iniezione intravitreale 6). Le fibre di cotone sono relativamente inerti; si deve considerare l’osservazione continua o la rimozione endoscopica. Il riconoscimento come IOFB iatrogeno si sta diffondendo.
Secondo i rapporti, il 15% dei pazienti pediatrici post-traumatici sviluppa GAD, PTSD o depressione, sottolineando l’importanza del supporto psicologico in parallelo al trattamento oftalmologico 1).