Fréquence par localisation
Segment postérieur (vitré, rétine) : représente 58 à 88 % de tous les IOFB. Le plus fréquent.
Segment antérieur (chambre antérieure, iris, cristallin) : 10 à 15 %.
Cristallin et orbite : 2 à 8 %.

Un corps étranger intraoculaire (CEIO) est un corps étranger qui pénètre dans l’œil en traversant la paroi oculaire et y reste. C’est une forme de plaie ouverte du globe (POG) et une urgence ophtalmologique qui affecte considérablement le pronostic visuel. Des fragments métalliques, de verre, de plastique ou de bois peuvent pénétrer dans l’œil lors de l’utilisation de marteaux, meuleuses, perceuses, tondeuses à gazon automatiques, explosions ou accidents de la route. La plupart sont de petits corps étrangers métalliques pénétrant par la cornée ou la sclère. Le délai d’extraction influence fortement le pronostic visuel, d’où la nécessité d’un diagnostic précoce et d’une extraction rapide.
L’incidence des POG est de 4,5 pour 100 000 personnes par an aux États-Unis, et les CEIO représentent 18 à 41 % des POG1). Mondialement, le nombre de cas de CEIO par million d’habitants est passé d’environ 350 en 2008 à plus de 450 en 20191). Les patients sont majoritairement des hommes âgés de 21 à 40 ans, avec 54 à 72 % des blessures survenant au travail et environ 30 % à domicile1). Les travailleurs de la métallurgie, de l’usinage et de la construction sont les plus touchés, et les fragments métalliques (fer, cuivre, plomb, etc.) constituent la grande majorité.
La classification Zone of Injury est utilisée pour la stratification de la gravité en fonction du site de la blessure1).
Fréquence par localisation
Segment postérieur (vitré, rétine) : représente 58 à 88 % de tous les IOFB. Le plus fréquent.
Segment antérieur (chambre antérieure, iris, cristallin) : 10 à 15 %.
Cristallin et orbite : 2 à 8 %.
Types de matériaux
Métaux : fer, cuivre, plomb, zinc, aluminium, nickel, etc. Les plus fréquents.
Non métalliques : verre, plastique, pierre, bois, fragments végétaux, etc.
Organiques : bois, fibres, fragments végétaux. Forte réaction tissulaire et risque élevé d’endophtalmie.
Les corps étrangers intraoculaires sont classés en cinq catégories selon leur site de présence.
Une petite particule de fer peut passer inaperçue. Cependant, si elle n’est pas traitée, la sidérose peut entraîner une baisse progressive de la vision. Si vous ressentez des corps flottants ou des changements visuels après un travail avec des métaux, consultez rapidement un ophtalmologiste.
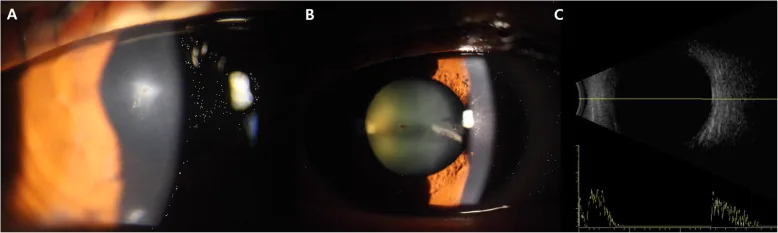
Notez que les petits corps étrangers comme la limaille de fer peuvent passer inaperçus. Des douleurs oculaires, larmoiement, troubles visuels surviennent, mais si une plaie perforante cornéenne est présente avec fuite, une hypotonie et une chambre antérieure peu profonde sont fréquentes.
Les signes cliniques des traumatismes oculaires perforants sont variés. En cas de suspicion de rupture du globe, éviter l’utilisation d’un tonomètre à aplanation pour mesurer la pression intraoculaire 1). Jusqu’à 55 % des IOFB ne sont pas détectables par l’examen clinique seul, une imagerie concomitante est essentielle 1).
Même si la vision est préservée, un corps étranger peut rester dans l’œil. En particulier, la limaille de fer ou les fragments de cuivre, s’ils sont laissés en place, peuvent provoquer une sidérose ou une chalcose, entraînant une perte de vision après plusieurs mois ou années. Il est important de consulter immédiatement après la blessure et de réaliser un scanner pour exclure un IOFB.
Le mécanisme le plus fréquent des IOFB est le martelage du métal (59 %) 5). Les autres mécanismes principaux sont énumérés ci-dessous.
Le taux d’endophtalmie pour l’ensemble des IOFB est de 5 à 30 % (moyenne 6,5 %)1). Les zones rurales, les corps étrangers organiques et le retard de traitement augmentent le risque.
L’impact sur les tissus varie considérablement selon le matériau du corps étranger.
| Matériau | Toxicité | Principales complications |
|---|---|---|
| Fer / Acier | Modéré | Sidérose (chronique) |
| Cuivre (cuivre pur) | Élevé | Chalcose / Panophtalmie |
| Verre / Plastique | Faible (inerte) | Parfois laissé en place |
L’utilisation d’une meuleuse ou d’un marteau présente un risque de projection de particules métalliques dans l’œil. Portez toujours des lunettes de protection (de préférence de type masque) conformes aux normes ANSI ou JIS. 54 à 72 % des IOFB surviennent sur le lieu de travail, et un équipement de protection approprié peut prévenir la plupart des cas1).
L’imagerie est indispensable pour localiser un corps étranger intraoculaire. Il est important de déterminer s’il s’agit d’un corps magnétique (fer) ou non magnétique (cuivre, aluminium, plomb, zinc, verre, bois), et d’interroger en détail les circonstances de la blessure. Les caractéristiques de chaque modalité sont présentées ci-dessous.
| Examen | Sensibilité de détection | Remarques |
|---|---|---|
| TDM | Jusqu’à 95 % | Examen de première intention. Efficace pour le métal, le verre et la pierre. |
| Radiographie (incidence de Waters) | Fragments métalliques ≥ 2 mm | Faible sensibilité. Dépistage uniquement. |
| IRM | — | Contre-indication absolue en cas de CEIO métallique. |
Quelle que soit la position du corps étranger, il faut envisager une infection et réaliser une culture bactérienne et fongique du liquide intraoculaire.
L’OTS est un score pronostique qui prédit l’acuité visuelle finale à partir de l’acuité visuelle initiale, de la rupture du globe, de l’endophtalmie, de la perforation, du décollement de la rétine et de la présence d’un RAPD au moment de la blessure 1). Il est utilisé pour déterminer la stratégie thérapeutique et informer le patient.
En cas de suspicion d’IOFB métallique, l’IRM est contre-indiquée. Un corps étranger magnétique peut se déplacer sous l’effet du champ magnétique de l’IRM et provoquer des lésions oculaires supplémentaires 1). Il faut d’abord évaluer la présence et la nature du corps étranger par scanner, et ne considérer l’IRM que si la nature non métallique est confirmée.
Régime antibiotique systémique recommandé1) :
Les plaies ouvertes du globe oculaire doivent d’abord être fermées par suture primaire. Les matériaux de suture recommandés sont les suivants1) :
La réparation primaire dans les 24 heures suivant la blessure est un facteur protecteur indépendant contre le développement d’une endophtalmie1)7).
Une fois la présence d’un corps étranger intraoculaire confirmée, son extraction aussi rapide que possible conduit à un meilleur pronostic visuel, tant pour la reconstruction des tissus endommagés que pour le contrôle de l’infection.
Corps étranger du segment antérieur
Méthode d’extraction : Après maintien de la chambre antérieure avec un matériau viscoélastique, extraction à la pince par une incision cornéosclérale.
Corps étranger magnétique : Un aimant externe peut également être utilisé pour les petits fragments de fer dans le segment antérieur.
Indications : IOFB dans la chambre antérieure, l’iris ou le cristallin.
Corps étranger du segment postérieur
Technique standard : La vitrectomie par petite incision (PPV) avec 23G/25G/27G est la norme1).
Gros corps étranger (>4 mm) : Extraction par incision tunnel cornéosclérale1).
Utilisation de PFCL : La protection maculaire par le perfluorocarbone liquide (PFCL) est controversée1).
Corps étranger dans la chambre antérieure, l’angle ou l’iris : Créer une incision cornéosclérale suffisamment large, injecter une quantité adéquate de substance viscoélastique dans la chambre antérieure pour maintenir l’espace. Après avoir stabilisé le corps étranger, l’extraire avec une pince en évitant d’endommager l’endothélium cornéen ou le cristallin.
Corps étranger intralenticulaire : Injecter suffisamment de substance viscoélastique dans la chambre antérieure, d’abord extraire le corps étranger avec un aimant ou une pince. Si la capsule postérieure n’est pas endommagée, procéder ensuite à l’extraction du cristallin et à l’implantation d’un cristallin intraoculaire comme dans une chirurgie de la cataracte standard. Si la capsule postérieure est rompue, réaliser une vitrectomie.
Corps étranger vitréorétinien : Pour un gros corps étranger magnétique avec une large plaie perforante cornéenne, l’extraction peut être réalisée avec un gros aimant. Généralement, par vitrectomie, utiliser un aimant intraoculaire, une micro-pince ou une pince diamantée pour créer une incision de taille adaptée au corps étranger au niveau du limbe ou de la pars plana et l’extraire.
Corps étranger choroïdien ou scléral : Selon la technique de la boucle sclérale, visualiser le fond d’œil, inciser la sclère en demi-épaisseur au niveau du corps étranger, l’extraire avec un aimant ou une pince, puis réaliser une cryocoagulation.
L’administration intravitréenne est réalisée en fonction du risque d’endophtalmie. Les médicaments et doses recommandés sont indiqués ci-dessous1). Des antibiotiques sont également ajoutés au liquide de perfusion de vitrectomie, conformément à la vitrectomie pour endophtalmie bactérienne.
| Médicament | Dose | Indication |
|---|---|---|
| Vancomycine | 1,0 mg/0,1 mL | Couverture des bactéries Gram positif |
| Ceftazidime | 2,25 mg/0,1 mL | Couverture des bactéries Gram négatif |
| Voriconazole | 50 à 100 μg/0,1 mL | Cas en zone rurale / contamination par le sol (risque fongique)1)3) |
L’urgence varie selon le matériau du corps étranger1).
Pour les grandes perforations de la sclère postérieure, un bouchon à trois couches (technique de comblement interne) utilisant de la sclère de donneur, de l’amnios et de la colle de fibrine s’est avéré efficace selon des rapports4).
La réparation primaire d’une plaie ouverte du globe est recommandée dans les 24 heures. Une réparation dans les 24 heures s’est avérée être un facteur protecteur indépendant contre le développement d’une endophtalmie1)7). Les corps étrangers métalliques toxiques (fer, cuivre) ou organiques doivent être extraits immédiatement en principe, tandis que les corps étrangers inertes comme le verre peuvent parfois être surveillés.
Cela dépend du matériau. Les métaux toxiques comme le fer et le cuivre, ainsi que les matières organiques, doivent être retirés en principe en raison du risque de lésions tissulaires et d’endophtalmie. Pour les corps étrangers inertes comme le verre ou le plastique, si le risque de complications liées à l’extraction est élevé, on peut parfois choisir de les laisser en place1). Une décision individuelle d’un ophtalmologiste spécialiste est nécessaire.
Lorsqu’un corps étranger ferreux reste dans l’œil, le fer se ionise en ions ferreux et ferriques, se diffuse dans l’œil et s’accumule dans divers tissus2).
La toxicité des corps étrangers cuivrés dépend de la pureté du cuivre. Le cuivre a une affinité pour les membranes basales comme la limitante interne.
Les fragments végétaux, les éclats de bois, les fibres de coton, etc., provoquent une réaction tissulaire granulomateuse sévère et une endophtalmie1). En principe, une extraction immédiate est nécessaire. En revanche, les fibres de coton égarées après une injection intravitréenne sont relativement inertes et peuvent parfois ne pas nécessiter de retrait6).
Lorsqu’un corps étranger est complètement incarcéré dans la choroïde, son extraction peut être techniquement impossible 5). Si une inflammation à long terme persiste, cela peut conduire à une énucléation.
Après la chirurgie, il existe un risque de progression vers une vitréorétinopathie proliférante (PVR). Si l’uvée est gravement endommagée, une ophtalmie sympathique peut survenir. Une attention maximale doit également être portée à l’endophtalmie.
Zhao et al. (2025) ont rapporté un nouvel extracteur magnétique (JIN magnetic foreign body extractor) utilisant un alliage de terres rares et d’or 2). Compatible avec les ports de 20 à 27 G, il permet un contrôle marche/arrêt par pédale d’une force magnétique de 254 à 86,3 gauss-secondes (Gs). L’importance d’une extraction précoce pour prévenir la toxicité des cellules épithéliales pigmentaires rétiniennes due à la libération d’ions fer est également soulignée 2).
Celo et al. (2023) ont rapporté une technique de fermeture interne des perforations postérieures à l’aide d’un bouchon à trois couches combinant sclère de donneur, membrane amniotique et colle de fibrine 4). Cette technique est considérée comme une alternative pour les perforations postérieures où la suture externe conventionnelle est difficile.
Mishra et al. (2023) ont réalisé une vitrectomie bilatérale simultanée par deux chirurgiens chez deux patients présentant un traumatisme oculaire ouvert bilatéral simultané dû à des explosifs 3). Cela a permis de réduire le temps d’anesthésie générale par rapport à une chirurgie séquentielle par un seul chirurgien, et est considéré comme une option utile dans la prise en charge des traumatismes bilatéraux.
McMaster et al. (2025) ont publié une revue systématique et une méta-analyse du moment de la réparation primaire dans les traumatismes oculaires ouverts 7). La réparation dans les 24 heures est un facteur protecteur indépendant contre l’endophtalmie, soutenant les preuves récentes en faveur d’une réparation précoce.
Drnovsek et al. (2022) ont rapporté un cas de fibre de coton (coton) égarée dans la cavité vitréenne après une injection intravitréenne 6). Les fibres de coton sont relativement inertes ; une observation continue ou une extraction endoscopique doit être envisagée. La reconnaissance en tant que CIOF iatrogène se répand.
Des rapports indiquent que 15 % des patients pédiatriques post-traumatiques développent un TAG, un SSPT ou une dépression, soulignant l’importance d’un soutien psychologique parallèlement au traitement ophtalmologique 1).