Tần suất theo Vị trí
Đoạn sau (dịch kính, võng mạc): Chiếm 58-88% tổng số IOFB. Phổ biến nhất.
Đoạn trước (tiền phòng, mống mắt, thủy tinh thể): 10-15%.
Thủy tinh thể và hốc mắt: 2-8%.

Dị vật nội nhãn (IOFB) là dị vật xuyên qua thành nhãn cầu từ bên ngoài và nằm lại bên trong mắt. Đây là một dạng của chấn thương xuyên nhãn cầu (OGI) và là một cấp cứu nhãn khoa ảnh hưởng lớn đến tiên lượng thị lực. Các mảnh kim loại, thủy tinh, nhựa hoặc gỗ bay vào mắt do sử dụng búa, máy mài, máy khoan, máy cắt cỏ tự động trong nhà máy hoặc xưởng, nổ hoặc tai nạn giao thông. Phần lớn là các mảnh kim loại nhỏ xuyên qua giác mạc hoặc củng mạc, và thời gian đến khi lấy bỏ ảnh hưởng nhiều đến tiên lượng thị lực, do đó cần chẩn đoán sớm và lấy bỏ càng nhanh càng tốt.
Tỷ lệ mắc OGI ở Mỹ là 4,5/100.000 người/năm, và IOFB chiếm 18–41% các trường hợp OGI 1). Trên toàn cầu, số ca IOFB trên một triệu người đã tăng từ 350 năm 2008 lên hơn 450 năm 2019 1). Nhóm bệnh nhân phổ biến nhất là nam giới 21–40 tuổi, với vị trí chấn thương tại nơi làm việc chiếm 54–72% và tại nhà khoảng 30% 1). Thường gặp ở công nhân ngành chế tạo kim loại, gia công và xây dựng, với đa số là mảnh kim loại (sắt, đồng, chì, v.v.).
Phân loại Vùng Tổn thương (Zone of Injury) được sử dụng để phân loại mức độ nghiêm trọng dựa trên vị trí tổn thương1).
Tần suất theo Vị trí
Đoạn sau (dịch kính, võng mạc): Chiếm 58-88% tổng số IOFB. Phổ biến nhất.
Đoạn trước (tiền phòng, mống mắt, thủy tinh thể): 10-15%.
Thủy tinh thể và hốc mắt: 2-8%.
Loại Chất liệu
Kim loại: Sắt, đồng, chì, kẽm, nhôm, niken, v.v. Phổ biến nhất.
Phi kim loại: Thủy tinh, nhựa, đá, gỗ, mảnh thực vật, v.v.
Hữu cơ: Gỗ, sợi, mảnh thực vật. Phản ứng mô mạnh, nguy cơ viêm nội nhãn cao.
Dị vật nội nhãn được phân loại thành năm loại sau đây dựa trên vị trí tồn tại.
Hạt sắt nhỏ có thể không được nhận biết khi bị thương. Tuy nhiên, nếu để lâu, bệnh gỉ sắt (siderosis) có thể gây giảm thị lực từ từ. Nếu sau khi làm việc với kim loại, bạn thấy ruồi bay hoặc thay đổi thị lực, hãy đến khám bác sĩ mắt ngay lập tức.
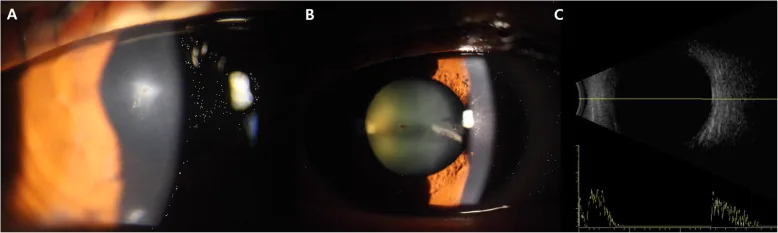
Dị vật nhỏ như mạt sắt có thể không gây cảm giác rõ rệt. Đau mắt, chảy nước mắt, rối loạn thị lực có thể xảy ra, nhưng nếu có vết thương xuyên giác mạc kèm rò rỉ, thường gây nhãn áp thấp và tiền phòng nông.
Các dấu hiệu lâm sàng của chấn thương xuyên nhãn cầu rất đa dạng. Nếu nghi ngờ vỡ nhãn cầu, tránh sử dụng nhãn áp kế áp diện 1). Có tới 55% IOFB không được phát hiện chỉ bằng khám lâm sàng, do đó cần kết hợp với chẩn đoán hình ảnh 1).
Ngay cả khi thị lực được bảo tồn, dị vật vẫn có thể tồn tại trong mắt. Đặc biệt là mạt sắt hoặc mảnh đồng, nếu để lâu có thể gây nhiễm sắt hoặc nhiễm đồng, dẫn đến mất thị lực sau vài tháng đến vài năm. Điều quan trọng là phải đi khám ngay sau chấn thương và chụp CT để loại trừ IOFB.
Cơ chế chấn thương phổ biến nhất của IOFB là làm việc với búa trên kim loại (59%) 5). Các cơ chế chính khác được liệt kê dưới đây.
Tỷ lệ viêm nội nhãn chung của IOFB là 5–30% (trung bình 6,5%)1). Vùng nông thôn, dị vật hữu cơ và chậm trễ điều trị làm tăng nguy cơ.
Ảnh hưởng đến mô khác nhau đáng kể tùy theo chất liệu dị vật.
| Chất liệu | Độc tính | Biến chứng chính |
|---|---|---|
| Sắt / Thép | Trung bình | Nhiễm sắt (mạn tính) |
| Đồng (nguyên chất) | Cao | Nhiễm đồng / Viêm toàn nhãn cầu |
| Thủy tinh / Nhựa | Thấp (trơ) | Có thể để lại trong một số trường hợp |
Khi sử dụng máy mài hoặc búa, có nguy cơ mảnh kim loại bay vào mắt. Phải đeo kính bảo hộ (loại kính chắn gió là tốt nhất) đạt tiêu chuẩn ANSI hoặc JIS. 54-72% IOFB xảy ra tại nơi làm việc và hầu hết có thể phòng ngừa bằng thiết bị bảo vệ thích hợp1).
Chẩn đoán hình ảnh là cần thiết để xác định vị trí dị vật nội nhãn. Điều quan trọng là biết dị vật là từ tính (sắt) hay phi từ tính (đồng, nhôm, chì, kẽm, thủy tinh, gỗ), và cần khai thác chi tiết cơ chế chấn thương. Đặc điểm của từng phương thức được trình bày dưới đây.
| Xét nghiệm | Độ nhạy phát hiện | Ghi chú |
|---|---|---|
| CT | Lên đến 95% | Lựa chọn đầu tiên. Hiệu quả với kim loại, thủy tinh, đá |
| X-quang (phương pháp Waters) | Mảnh kim loại ≥ 2 mm | Độ nhạy thấp. Chỉ để sàng lọc |
| MRI | — | Chống chỉ định tuyệt đối với IOFB kim loại |
Bất kể vị trí dị vật, hãy xem xét khả năng nhiễm trùng và thực hiện nuôi cấy vi khuẩn và nấm từ dịch nội nhãn.
OTS là thang điểm tiên lượng dự đoán thị lực cuối cùng dựa trên thị lực ban đầu khi chấn thương, vỡ nhãn cầu, viêm nội nhãn, thủng, bong võng mạc và sự hiện diện của RAPD 1). Được sử dụng để xác định kế hoạch điều trị và giải thích cho bệnh nhân.
Nếu nghi ngờ dị vật nội nhãn kim loại, không được chụp MRI. Vật từ tính có thể di chuyển trong từ trường MRI, gây tổn thương nội nhãn thêm 1). Đầu tiên, đánh giá sự hiện diện và bản chất dị vật bằng CT; chỉ xem xét MRI sau khi xác nhận không phải kim loại.
Phác đồ kháng sinh toàn thân được khuyến cáo1):
Vết thương hở nhãn cầu được đóng lại thì đầu tiên. Hướng dẫn về vật liệu khâu như sau1):
Sửa chữa thì đầu trong vòng 24 giờ sau chấn thương là yếu tố bảo vệ độc lập đối với sự phát triển của viêm nội nhãn1)7).
Khi xác nhận có dị vật nội nhãn, cần tiến hành lấy dị vật càng sớm càng tốt để có tiên lượng thị lực tốt, cả về mặt tái tạo mô tổn thương và kiểm soát nhiễm trùng.
Dị vật đoạn trước
Phương pháp lấy: Sau khi duy trì tiền phòng bằng chất nhầy đàn hồi, lấy dị vật bằng kẹp qua đường rạch giác mạc-củng mạc.
Dị vật nhiễm từ: Có thể sử dụng nam châm ngoài cho các mảnh sắt nhỏ ở đoạn trước.
Chỉ định: Dị vật nội nhãn ở tiền phòng, mống mắt hoặc thể thủy tinh.
Dị vật Hậu đoạn
Phẫu thuật tiêu chuẩn: Cắt dịch kính đường nhỏ (PPV) bằng 23G/25G/27G là tiêu chuẩn1).
Dị vật lớn (>4 mm): Lấy qua đường rạch hầm giác mạc-củng mạc1).
Sử dụng PFCL: Bảo vệ hoàng điểm bằng perfluorocarbon lỏng (PFCL) còn tranh cãi1).
Dị vật tiền phòng, góc tiền phòng hoặc mống mắt: Tạo đường rạch giác mạc-củng mạc đủ rộng, tiêm đủ chất nhầy đàn hồi vào tiền phòng để duy trì khoang. Sau khi đảm bảo dị vật không di chuyển, lấy bằng kẹp tránh tổn thương nội mô giác mạc hoặc thể thủy tinh.
Dị vật trong thể thủy tinh: Tiêm đủ chất nhầy đàn hồi vào tiền phòng, lấy dị vật trước bằng nam châm hoặc kẹp. Nếu bao sau không bị tổn thương, sau đó lấy thể thủy tinh và đặt thủy tinh thể nhân tạo như phẫu thuật đục thủy tinh thể thông thường. Nếu bao sau bị rách, tiến hành cắt dịch kính.
Dị vật dịch kính-võng mạc: Nếu dị vật lớn và có từ tính, vết thương xuyên giác mạc lớn, có thể lấy bằng nam châm lớn. Nói chung, qua cắt dịch kính sử dụng nam châm nội nhãn, kẹp vi phẫu hoặc kẹp kim cương, tạo vết mổ có kích thước tương ứng dị vật ở rìa giác mạc hoặc thể mi dẹt và lấy ra.
Dị vật hắc mạc-củng mạc: Rạch củng mạc nửa bề dày trên dị vật trong khi quan sát đáy mắt, như phẫu thuật độn củng mạc, lấy bằng nam châm hoặc kẹp, sau đó đông lạnh.
Tiêm nội nhãn được thực hiện tùy theo nguy cơ viêm nội nhãn. Thuốc và liều khuyến cáo được trình bày dưới đây 1). Kháng sinh được thêm vào dịch tưới trong phẫu thuật cắt dịch kính theo phác đồ điều trị viêm nội nhãn do vi khuẩn.
| Thuốc | Liều | Phủ |
|---|---|---|
| Vancomycin | 1,0 mg/0,1 mL | Phủ vi khuẩn Gram dương |
| Ceftazidime | 2,25 mg/0,1 mL | Phủ vi khuẩn Gram âm |
| Voriconazole | 50–100 μg/0,1 mL | Trường hợp nhiễm bẩn đất ở nông thôn (nguy cơ nấm) 1)3) |
Mức độ khẩn cấp khác nhau tùy theo chất liệu dị vật 1).
Đối với thủng lớn ở củng mạc sau, đã có báo cáo về hiệu quả của nút ba lớp (kỹ thuật nhồi từ bên trong) sử dụng củng mạc hiến, màng ối và keo fibrin4).
Khuyến cáo sửa chữa ban đầu vết thương hở nhãn cầu trong vòng 24 giờ. Sửa chữa trong 24 giờ được báo cáo là yếu tố bảo vệ độc lập cho sự phát triển viêm nội nhãn1)7). Dị vật kim loại độc (sắt, đồng) hoặc chất hữu cơ phải được lấy ngay, trong khi dị vật trơ như thủy tinh có thể chờ trong một số trường hợp.
Tùy thuộc vào chất liệu. Kim loại độc như sắt, đồng và chất hữu cơ về nguyên tắc phải được loại bỏ do nguy cơ tổn thương mô và viêm nội nhãn. Đối với dị vật trơ như thủy tinh và nhựa, có thể chọn giữ lại nếu nguy cơ biến chứng khi lấy cao1). Cần đánh giá cá nhân bởi bác sĩ nhãn khoa chuyên khoa.
Khi dị vật sắt tồn tại trong mắt, sắt bị ion hóa thành ion hóa trị hai và ba, khuếch tán trong mắt và tích tụ trong các mô khác nhau2).
Độc tính của dị vật đồng phụ thuộc vào độ tinh khiết của đồng. Đồng có ái lực với màng đáy như màng giới hạn trong.
Mảnh thực vật, mảnh gỗ, sợi bông, v.v. gây phản ứng mô u hạt dữ dội và viêm nội nhãn1). Về nguyên tắc, cần loại bỏ ngay lập tức. Mặt khác, sợi bông lạc sau tiêm nội nhãn tương đối trơ và có thể không cần loại bỏ trong một số trường hợp6).
Khi dị vật hoàn toàn cắm vào hắc mạc, việc lấy ra có thể không khả thi về mặt kỹ thuật 5). Nếu tình trạng viêm kéo dài, có thể dẫn đến phải khoét bỏ nhãn cầu.
Sau phẫu thuật, có thể tiến triển thành bệnh võng mạc dịch kính tăng sinh (PVR). Nếu màng bồ đào bị tổn thương nặng, có thể xảy ra viêm mắt giao cảm. Cũng cần hết sức chú ý đến viêm nội nhãn.
Zhao và cộng sự (2025) đã báo cáo một dụng cụ lấy dị vật từ tính mới (JIN magnetic foreign body extractor) sử dụng hợp kim đất hiếm-vàng 2). Dụng cụ này tương thích với các cổng 20-27G, và lực từ 254-86,3 Gauss-giây (Gs) có thể được bật/tắt bằng bàn đạp chân. Tầm quan trọng của việc lấy dị vật sớm cũng được nhấn mạnh để ngăn ngừa độc tính biểu mô sắc tố võng mạc do giải phóng ion sắt 2).
Celo và cộng sự (2023) đã báo cáo kỹ thuật đóng kín bên trong lỗ thủng sau bằng nút ba lớp kết hợp củng mạc hiến tặng, màng ối và keo fibrin 4). Kỹ thuật này được chú ý như một phương pháp thay thế cho thủng sau khi khâu bên ngoài thông thường khó thực hiện.
Mishra và cộng sự (2023) đã thực hiện phẫu thuật dịch kính đồng thời cả hai mắt bởi hai phẫu thuật viên cho hai trường hợp chấn thương nhãn cầu mở hai mắt do chất nổ 3). Điều này có thể rút ngắn thời gian gây mê toàn thân so với phẫu thuật tuần tự bởi một phẫu thuật viên, và được coi là một lựa chọn hữu ích trong quản lý chấn thương hai mắt.
McMaster và cộng sự (2025) đã công bố một tổng quan hệ thống và phân tích gộp về thời điểm sửa chữa ban đầu trong chấn thương nhãn cầu mở 7). Sửa chữa trong vòng 24 giờ là yếu tố bảo vệ độc lập đối với viêm nội nhãn, ủng hộ lợi ích của sửa chữa sớm với bằng chứng mới nhất.
Drnovsek và cộng sự (2022) đã báo cáo một trường hợp sợi bông lạc vào khoang dịch kính sau tiêm nội nhãn 6). Sợi bông tương đối trơ, cần cân nhắc theo dõi liên tục hoặc loại bỏ bằng nội soi. Ngày càng được công nhận là IOFB do can thiệp y tế.
Có báo cáo rằng 15% bệnh nhi sau chấn thương mắc rối loạn lo âu lan tỏa, rối loạn căng thẳng sau sang chấn hoặc trầm cảm, nhấn mạnh tầm quan trọng của hỗ trợ tâm lý song song với điều trị nhãn khoa 1).