ประมาณ 50% ของม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน (AAU) ทั้งหมดสัมพันธ์กับ HLA-B27
มีลักษณะเฉพาะคือการอักเสบส่วนหน้าที่ไม่ใช่ granulomatous ข้างเดียวและเกิดขึ้นอย่างฉับพลัน มักจะหายภายใน 2 เดือน
มักเกี่ยวข้องกับโรคข้อกระดูกสันหลังยึดติด โรคสะเก็ดเงิน โรคลำไส้อักเสบ และข้ออักเสบรีแอคทีฟ
หนองในช่องหน้าลูกตา มีความหนืดและไม่สม่ำเสมอ โดยส่วนกลางนูนขึ้น (ตรงกันข้ามกับหนองเหลวในโรค Behçet) ซึ่งสำคัญในการวินิจฉัยแยกโรค1) ในการศึกษาไปข้างหน้าในปี 2009 ม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันคิดเป็น 6.6% ของม่านตาอักเสบ ทั้งหมด และม่านตาอักเสบ ที่สัมพันธ์กับ HLA-B27 คิดเป็น 1.5%1)
แม้จะเกิดซ้ำ แต่พยากรณ์โรคทางสายตาโดยทั่วไปดี ระยะเวลาการอักเสบประมาณ 1-2 เดือน
ม่านตาติด หลังรอบด้านอาจทำให้เกิด iris bombé ซึ่งนำไปสู่โรคต้อหินมุมปิด เฉียบพลัน ม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันที่สัมพันธ์กับ HLA-B27 (HLA-B27 associated acute anterior uveitis; HLA-B27-AAU) คือม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันที่เกิดซ้ำ ไม่ใช่ granulomatous ซึ่งพบบ่อยในผู้ที่มี Human Leukocyte Antigen B27 (HLA-B27) เป็นบวก ม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันคือม่านตาอักเสบ ที่เกิดขึ้นเฉียบพลันโดยมีการอักเสบส่วนใหญ่ที่ส่วนหน้าของลูกตา มักมีอาการปวดตา อย่างรุนแรงร่วมกับการมองเห็น บกพร่อง มักเกิดร่วมกับโรคทางระบบต่างๆ และมักมี HLA-B27 เป็นบวก ในกรณีนี้เรียกว่าม่านตาอักเสบ ที่สัมพันธ์กับ HLA-B27 บวก แต่มักเกี่ยวข้องกับโรคอื่นที่สัมพันธ์กับ HLA-B27 เช่น โรคข้อกระดูกสันหลังยึดติด โรคไรเตอร์ ข้ออักเสบสะเก็ดเงิน และโรคลำไส้อักเสบ
ประมาณ 50% ของม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันทั้งหมดเกี่ยวข้องกับ HLA-B27 ซึ่งเป็นสาเหตุที่พบบ่อยที่สุดของม่านตาอักเสบที่ไม่ติดเชื้อ ที่สามารถระบุได้ทั่วโลก 2) ในการศึกษาไปข้างหน้าในปี 2009 ม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันคิดเป็น 6.6% (250/3,060 ราย) ของม่านตาอักเสบ ทั้งหมด และม่านตาอักเสบ ที่เกี่ยวข้องกับ HLA-B27 คิดเป็น 1.5% (46/3,060 ราย) 1)
การกระจายทางชาติพันธุ์ของ HLA-B27:
ชาติพันธุ์/ภูมิภาค ความชุกของ HLA-B27 ที่เป็นบวก ชนเผ่าปาไวอา ปาปัวนิวกินี 53% ชนเผ่าไฮดา แคนาดา 50% สแกนดิเนเวียตอนเหนือ 14–16% คนผิวขาว (คอเคเซียน) 8–10% คนผิวขาวที่ไม่ใช่ฮิสแปนิก (สหรัฐอเมริกา) 7.5% ชาวอเมริกันเชื้อสายแอฟริกัน 2–4%
ตำแหน่งยีน HLA-B เข้ารหัสแอนติเจนพื้นผิว MHC คลาส I ที่นำเสนอแอนติเจนต่อเซลล์ T CD8+ และมีมากกว่า 105 ชนิดย่อยและ 132 อัลลีลของยีน องค์ประกอบของกรดอะมิโนในร่องจับแอนติเจนของ HLA-B27 มีความจำเพาะ ซึ่งบ่งชี้ถึงการมีส่วนร่วมในการตอบสนองภูมิต้านตนเอง
ในญี่ปุ่น ความถี่ของ AAU ที่เกี่ยวข้องกับ HLA-B27 ถือว่าต่ำกว่าในตะวันตก อัตราการเป็นบวกของ HLA-B27 และสัดส่วนในยูเวียอักเสบทั้งหมดแตกต่างกันอย่างมากตามประชากรและระบบการวินิจฉัย 1, 2) ช่วงเวลาระหว่างการกำเริบมีตั้งแต่หลายเดือนถึงหลายปี 1) การศึกษาวิเคราะห์ทางพันธุกรรมรายงานว่ามีความคล้ายคลึงและความแตกต่างทางพันธุกรรมระหว่าง AAU และโรคข้อกระดูกสันหลังอักเสบยึดติด 3)
Q
ถ้า HLA-B27 เป็นบวก จะต้องเป็นยูเวียอักเสบหรือไม่?
A
ผู้ที่ HLA-B27 เป็นบวกส่วนใหญ่ไม่เกิดยูเวียอักเสบ HLA-B27 เป็นปัจจัยทางพันธุกรรมที่เพิ่มความไวต่อโรค และปัจจัยด้านสิ่งแวดล้อมและภูมิคุ้มกันอื่นๆ ก็มีส่วนร่วมในการเกิดโรค มีบางกรณีที่มีเพียงยูเวียอักเสบโดยไม่มีโรคร่วมทางระบบ
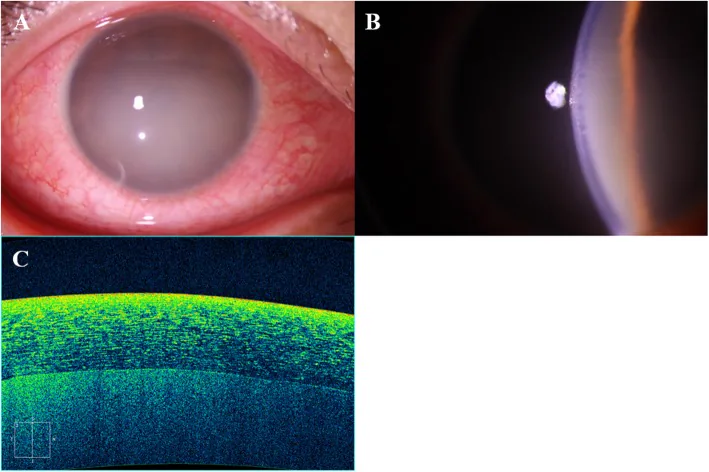
Flare ในช่องหน้าตาอย่างรุนแรงและเยื่อบุตาอักเสบในยูเวียอักเสบส่วนหน้าชนิดเฉียบพลันที่เกี่ยวข้องกับ HLA-B27 Kim JI, et al. A case of severe flare reaction observed in HLA B27 associated acute anterior uveitis. BMC Ophthalmol. 2020. Figure 1. PM
CI D: PMC7247201. License: CC BY.
ที่ส่วนหน้าของตาขวา พบ
เยื่อบุตาอักเสบ อย่างรุนแรงและความขุ่นสีขาวขุ่นในช่องหน้า ทำให้รายละเอียดของ
ม่านตา ไม่ชัดเจน ภาพจาก slit-lamp และ
OCT ส่วนหน้าก็ยืนยัน flare ในช่องหน้าอย่างรุนแรง ซึ่งแสดงอาการอักเสบโดยทั่วไปของยูเวียอักเสบส่วนหน้าชนิดเฉียบพลัน
มีลักษณะอาการข้างเดียวที่เกิดขึ้นอย่างฉับพลัน
ปวดตา เยื่อบุตาอักเสบ ที่เลนส์ปรับตากลัวแสง (แสบตา) : เด่นชัดในระยะอักเสบเฉียบพลันตาแดง เยื่อบุตาอักเสบ และเยื่อบุตาอักเสบ ที่เลนส์ปรับตาอย่างรุนแรงสายตาลดลง : เกิดจากความขุ่นในช่องหน้าและการเปลี่ยนแปลงของกระจกตา จุดลอย : อาจมีอาการหากมีน้ำวุ้นตา ขุ่นเล็กน้อย
โดยทั่วไปอาการอักเสบจะหายไปภายใน 2 เดือน และกลับเป็นซ้ำเฉลี่ยปีละ 1-2 ครั้ง มักเกิดสลับข้างกันระหว่างตาซ้ายและขวา การเกิดพร้อมกันทั้งสองตาพร้อมกันนั้นพบได้น้อยมาก
อาการแสดงในช่องหน้าม่านตา
เซลล์อักเสบและเฟลร์ในช่องหน้าม่านตา : มีเซลล์อักเสบและไฟบรินจำนวนมากเต็มช่องหน้าม่านตา
หนองในช่องหน้าม่านตา (hypopyon) : ส่วนใหญ่เป็นไฟบริน มีความหนืดสูง มักมีรูปร่างไม่สม่ำเสมอ โดยส่วนกลางนูนขึ้นเล็กน้อย1) อาจมีหนองในมุมช่องหน้าม่านตา ร่วมด้วย1)
ไฟบรินในช่องหน้าม่านตา : เกาะติดกับม่านตา หรือผิวหน้าของเลนส์แก้วตา ปกคลุมบริเวณรูม่านตา ชั่วคราว ทำให้การมองเห็น ลดลง
ตะกอนที่ผิวด้านหลังของกระจกตา (KP) และกระจกตา บวม : ร่วมกับ KP ชนิดไม่เป็นเม็ดเล็กๆ รอยย่นของเยื่อเดสเซเมต และกระจกตา บวม1)
อาการแสดงของม่านตาและมุมช่องหน้าม่านตา
ม่านตาติด หลัง (posterior synechiae)การมองเห็น อาจฟื้นตัวช้าหลายสัปดาห์หลังการอักเสบสงบเนื่องจากมีความขุ่นของน้ำวุ้นตา ส่วนหน้าคงค้าง1)
ม่านตา โป่ง (iris bombé)ม่านตาติด หลังเป็นวงรอบ การไหลของอารมณ์ขันน้ำจะถูกกีดขวาง ทำให้เกิดต้อหินมุมปิด เฉียบพลัน
ความดันลูกตาต่ำ ความดันลูกตา มักลดลงเนื่องจากการทำงานของซิลิอารีบอดี ้ลดลง
อาการแสดงที่พบได้น้อย : จอประสาทตา อักเสบ (retinal vasculitis), จุดภาพชัด บวม (macular edema), การเรืองแสงมากเกินไปของหัวประสาทตาในการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน 1)
อาการทั่วร่างกาย ได้แก่ ปวดหลังส่วนล่าง (ปวดหลังแบบอักเสบ: แย่ลงเมื่อพัก ดีขึ้นเมื่อเคลื่อนไหว), อาการของโรคลำไส้อักเสบ, และผื่นสะเก็ดเงิน ในโรคข้อกระดูกสันหลังอักเสบยึดติด (ankylosing spondylitis) จะพบกระดูกสันหลังรูปไม้ไผ่ (bamboo spine) ในการเอกซเรย์1)
Q
ทำไมความดันลูกตาจึงมักต่ำในโรคม่านตาอักเสบ (uveitis)?
A
ในการอักเสบเฉียบพลัน การทำงานของซิลิอารีบอดี ้จะบกพร่อง การผลิตของเหลวภายในตา (อควีส ฮิวเมอร์) ลดลง ทำให้ความดันลูกตา ลดลง ในทางกลับกัน หากเกิดการอุดตันของทราบีคิวลาร์เมชเวิร์กจากเซลล์อักเสบหรือผลิตภัณฑ์จากการอักเสบ หรือเกิดพังผืดหลังม่านตา (posterior synechiae) ทำให้เกิด iris bombé ความดันลูกตา จะสูงขึ้น
AAU ที่เกี่ยวข้องกับ HLA-B27 คือม่านตาอักเสบ ส่วนหน้าที่ไม่ติดเชื้อซึ่งเกิดจากกลไกทางภูมิคุ้มกัน โรคที่เกี่ยวข้องกับ HLA-B27 จัดอยู่ในกลุ่ม spondyloarthropathy ที่มีซีโรเนกาทีฟ (SpA) รวมถึงโรคข้อกระดูกสันหลังอักเสบยึดติด (ankylosing spondylitis), ข้ออักเสบรีแอคทีฟ (เดิมคือโรคไรเตอร์), ข้ออักเสบสะเก็ดเงิน และข้ออักเสบที่เกี่ยวข้องกับ IBD อัตราการเป็นบวกของ HLA-B27 ใน AS มากกว่า 90% ในข้ออักเสบรีแอคทีฟประมาณ 70%
โรคทางระบบที่เกี่ยวข้อง (spondyloarthropathy):
โรคข้อกระดูกสันหลังอักเสบยึดติด (AS) : ภาวะแทรกซ้อนที่พบบ่อยที่สุด ผู้ป่วยโรคนี้ 19.2-50% มีภาวะแทรกซ้อน ผู้ป่วย AS 25-30% เกิดม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน เริ่มมีอาการในช่วงอายุ 10-20 ปี อัตราส่วนชาย:หญิง 5:1 ถึง 15:1 HLA-B27 เป็นบวกมากกว่า 90%โรคสะเก็ดเงิน (Psoriasis) : ภาวะแทรกซ้อนกับโรคผิวหนังโรคลำไส้อักเสบ (IBD) : ภาวะแทรกซ้อนกับลำไส้ใหญ่อักเสบชนิดมีแผลและโรคโครห์น (แกนลำไส้-ข้อต่อ-ตา)ข้ออักเสบรีแอคทีฟ (เดิมคือโรคไรเตอร์) : ภาวะแทรกซ้อนกับข้ออักเสบที่เกิดขึ้นหลังการติดเชื้อ HLA-B27 เป็นบวกประมาณ 70%
แม้ในกรณีที่ HLA-B27 เป็นลบ เฉพาะภาพทางคลินิกของม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันบางครั้งก็แยกจากกรณีที่ B27 เป็นบวกได้ยาก 2)
แนวโน้มการเกิด : อายุที่เริ่มเป็นมักอยู่ระหว่าง 20-40 ปี เพศชายเกิดบ่อยกว่าเพศหญิง 1.5-2.5 เท่า มักเกิดในเพศชายและอายุน้อย 1)
เมื่อสงสัยว่ามี SpA ร่วมด้วย จำเป็นต้องทำงานร่วมกับสาขาวิชาเฉพาะทางต่อไปนี้ควบคู่ไปกับการรักษาทางจักษุวิทยา
ศัลยกรรมกระดูกและข้อ : อัตราการเกิดร่วมกับโรคข้อกระดูกสันหลังอักเสบยึดติดสูง ยืนยันกระดูกสันหลังรูปไม้ไผ่และรักษาข้อต่ออายุรศาสตร์ระบบทางเดินอาหาร : ภาวะแทรกซ้อนกับลำไส้ใหญ่อักเสบชนิดมีแผลและโรคโครห์นอายุรศาสตร์โรคข้อและรูมาติซึม : ข้ออักเสบรีแอคทีฟ การจัดการการนำยายากดภูมิคุ้มกัน/ยาชีวภาพมาใช้โรคผิวหนัง : โรคสะเก็ดเงินร่วมด้วย
หากอาการปวดกระดูกสันหลังหรือข้อต่อและอาการฝืดในตอนเช้ายังคงอยู่ ให้ปรึกษาแพทย์ออร์โธปิดิกส์หรือแพทย์รูมาติสซั่ม หากตาแดง ปวด หรือไวต่อแสง อย่างกะทันหัน ให้ไปพบจักษุแพทย์ทันที หากใช้ยากดภูมิคุ้มกัน ให้ระวังความเสี่ยงต่อการติดเชื้อ
Q
จำเป็นต้องตรวจหาโรคข้อกระดูกสันหลังอักเสบร่วมด้วยหรือไม่?
A
อัตราการเกิดร่วมกับ SpA (โรคข้อกระดูกสันหลังอักเสบ) สูงถึง 19.2–50% หากมีอาการปวดหลังแบบอักเสบ (ปวดหลังที่แย่ลงเมื่อพักและดีขึ้นเมื่อเคลื่อนไหว) จำเป็นต้องตรวจเพิ่มเติม การทำงานร่วมกับออร์โธปิดิกส์ อายุรศาสตร์ระบบทางเดินอาหาร อายุรศาสตร์โรคข้อ และโรคผิวหนังเป็นสิ่งสำคัญ และการวินิจฉัยและรักษา SpA ตั้งแต่เนิ่นๆ อาจช่วยป้องกันการกลับเป็นซ้ำของตาอักเสบได้
ไม่มีเกณฑ์การวินิจฉัยที่ชัดเจน 1) การวินิจฉัยพื้นฐานขึ้นอยู่กับภาวะม่านตาอักเสบ ส่วนหน้าชนิดไม่เป็นเม็ดเล็กเฉียบพลันข้างเดียว การตรวจ HLA-B27 เป็นบวก และการมี SpA ร่วมด้วย ม่านตาอักเสบ ที่ HLA-B27 บวกและลบนั้นแยกจากกันทางคลินิกได้ยาก แต่ผู้ป่วยที่ HLA-B27 บวกมักเป็นเพศชายและเริ่มมีอาการอายุน้อย การตรวจ HLA ไม่จำเป็นเนื่องจากค่าใช้จ่าย แต่สิ่งสำคัญคือต้องตรวจสอบประวัติทางการแพทย์ อาการทั่วร่างกาย และค้นหาโรคข้อกระดูกสันหลังยึดติด โรคลำไส้อักเสบ และโรคสะเก็ดเงิน
การตรวจ:
การตรวจ HLA-class I : การจำแนกชนิด HLA-B27 1) เอกซเรย์ข้อต่อซาคโรอิเลียค : เพื่อยืนยันโรคข้อกระดูกสันหลังยึดติด ตรวจพบกระดูกสันหลังรูปไม้ไผ่ (bamboo spine) 1) การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน : อาจพบการเรืองแสงมากเกินไปที่จานประสาทตา 1) การตรวจซีรั่มซิฟิลิส, ACE, ไลโซไซม์ : เพื่อแยกการติดเชื้อและซาร์คอยโดซิส การวัดความดันลูกตา ต้อหินทุติยภูมิ ตั้งแต่เนิ่นๆ
โรคที่ต้องแยก จุดแยก โรคเบห์เซ็ท หนองในช่องหน้าสร้างระดับและเคลื่อนที่ง่ายเมื่อเปลี่ยนท่า ในจอประสาทตา ส่วนหลัง: จุดขุ่นและเลือดออกในจอตา 1) จอประสาทตาตายเฉียบพลัน รอยโรคสีขาว-เหลืองลักษณะเฉพาะบริเวณรอบจอตา คราบไขมันที่เยื่อบุกระจกตา 1) กลุ่มอาการพอสเนอร์-ชลอสแมน การอักเสบของม่านตา และซิลิอารีบอดี ร่วมกับความดันลูกตา สูงเป็นซ้ำ ไม่มีการยึดติดของม่านตา ด้านหลัง การสูญเสียเม็ดสีที่มุมตา 1) ม่านตาอักเสบ และซิลิอารีบอดี อักเสบจากเฮอร์ปีส์คราบไขมันที่เยื่อบุกระจกตา ความดันลูกตา สูง ม่านตา ฝ่อเฉพาะที่ในระยะฟื้นตัว 1) เยื่อบุตาอักเสบ จากภายในประวัติการใช้สายสวนหลอดเลือดดำส่วนกลางหรือภาวะภูมิคุ้มกันบกพร่อง ในผู้สูงอายุและผู้ป่วยเบาหวานอาจไม่มีอาการทั่วร่างกาย 1) ม่านตาอักเสบ จากเบาหวานการควบคุมน้ำตาลไม่ดี แยกโดยการตรวจอวัยวะภายในลูกตาและระดับน้ำตาลในเลือด 1)
เป้าหมายของการรักษาคือการระงับการอักเสบเฉียบพลันอย่างรวดเร็วและป้องกันภาวะแทรกซ้อน
ยาหยอดตาสเตียรอยด์ (ทางเลือกแรก):
ยาหยอด Rinderon (betamethasone sodium phosphate 0.1%): เริ่มหยอดทุก 1-2 ชั่วโมง ลดความถี่ตามระดับการอักเสบ: 6 ครั้ง/วัน → 4 ครั้ง/วัน → 2 ครั้ง/วัน
หากมีไฟบรินหรือหนองในช่องหน้าม่านตา ให้เพิ่มความถี่ในการหยอด 1)
หลังการอักเสบหาย ให้หยอดต่ออีก 1-2 สัปดาห์ หากไม่กลับมาเป็นซ้ำให้หยุด 1)
ระวังการเกิดต้อกระจก และต้อหินจากสเตียรอยด์ ต้องวัดความดันลูกตา อย่างสม่ำเสมอ 1)
ยาหยอดขยายม่านตา :
Midrin P (tropicamide + phenylephrine) + Neosyne Kowa (phenylephrine 5%) 3 ครั้ง/วัน
ใช้ยาขยายม่านตา อย่างจริงจังเพื่อแก้อาการม่านตาติด ด้านหลัง หากจำเป็น ให้เพิ่ม atropine หยอดตา (1 ครั้ง/วัน)
ฉีดใต้เยื่อบุตา (กรณีอักเสบรุนแรงและปวดมาก):
ฉีด Decadron (dexamethasone sodium phosphate 3.3 mg/mL) 0.3 mL ใต้เยื่อบุตา ครั้งเดียว
Kenacort-A (triamcinolone acetonide 40 mg/mL) 50 μL ฉีดใต้เยื่อบุตา 2 ตำแหน่ง (นอกสิทธิประกัน)
หากยังมีม่านตาติด ด้านหลังหลังจาก 2-3 วัน ให้พิจารณาฉีดใต้เยื่อบุตา ซ้ำ 1)
อาจใช้ร่วมกับการฉีด tropicamide หรือ epinephrine เพื่อแก้อาการม่านตาติด ด้านหลัง 1)
ฉีดใต้ Tenon ส่วนหลัง: Triamcinolone acetonide 20 mg/0.5 mL ใช้ในกรณีที่มีจอประสาทตา บวมน้ำ 1)
สเตียรอยด์ ชนิดรับประทาน (ลดขนาดลง):
สำหรับความดันลูกตา ที่สูงขึ้นจากการอักเสบ ให้ใช้ยาหยอดตากลุ่ม beta-blocker และ carbonic anhydrase inhibitor
ยากดภูมิคุ้มกัน:
Cyclosporine : ยากดภูมิคุ้มกันชนิดเดียวที่ได้รับการอนุมัติให้ใช้ในยูเวียอักเสบ1) . ข้อบ่งใช้: ยูเวียอักเสบที่ไม่ติดเชื้อซึ่งดื้อต่อสเตียรอยด์ ชนิดทั่วร่างกาย, ยากต่อการหยุดยา หรือไม่สามารถใช้ต่อเนื่องได้เนื่องจากผลข้างเคียงAzathioprine, methotrexate ฯลฯ ไม่ได้รับการอนุมัติ1)
ยาชีววัตถุ (TNF inhibitors):1)
Infliximab : 5 มก./กก. หยดทางหลอดเลือดดำ ครั้งแรก, สัปดาห์ที่ 2, สัปดาห์ที่ 6, จากนั้นทุก 8 สัปดาห์ ได้รับการอนุมัติสำหรับยูเวียอักเสบจอประสาทตา ชนิดดื้อในโรค BehçetAdalimumab : 80 มก. ฉีดใต้ผิวหนังครั้งแรก, 40 มก. หลังจาก 1 สัปดาห์, จากนั้น 40 มก. ทุก 2 สัปดาห์ ฉีดใต้ผิวหนัง ได้รับการอนุมัติสำหรับยูเวียอักเสบที่ไม่ติดเชื้อชนิดกลาง/หลัง/ทั่วลูกตายูเวียอักเสบส่วนหน้าเพียงอย่างเดียวไม่ได้รับการอนุมัติ : การใช้ใน AAU ที่สัมพันธ์กับ HLA-B27 เพียงอย่างเดียวไม่ได้รับการอนุมัติ หากมี SpA ร่วมด้วย อาจให้ TNF inhibitors เป็นการรักษา SpA ซึ่งอาจส่งผลให้ความถี่ของการกลับเป็นซ้ำของการอักเสบตาลดลงการตรวจคัดกรองก่อนให้ยา: วัณโรค (QFT/IGRA, เอกซเรย์ทรวงอก/CT), ไวรัสตับอักเสบบี (HBsAg, HBcAb, HBsAb), ไวรัสตับอักเสบซี, HIV, HTLV-11)
ข้อห้ามใช้: วัณโรคระยะ active, การติดเชื้อ, หัวใจล้มเหลว, มะเร็ง, โรคทำลายปลอกประสาท1)
การให้ยาทำโดยประสานงานกับแผนกโรคข้อ 1)
Q
เมื่อหยุดการรักษา ม่านตาอักเสบจะกลับมาเป็นซ้ำทันทีหรือไม่?
A
ม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันที่สัมพันธ์กับ HLA-B27 เป็นโรคที่กลับเป็นซ้ำ แต่ไม่ได้กลับเป็นซ้ำเสมอไปหลังจากหยุดการรักษา โดยเฉลี่ยแล้วกลับเป็นซ้ำปีละ 1-2 ครั้ง แต่ความถี่ของการกลับเป็นซ้ำแตกต่างกันมากในแต่ละบุคคล หากมีโรคทางระบบ (โรคข้อกระดูกสันหลังอักเสบยึดติด) การรักษาโรคดังกล่าว (เช่น ยาชีววัตถุ ) อาจมีประสิทธิภาพในการยับยั้งการกลับเป็นซ้ำทางตาได้เช่นกัน 1)
HLA-B27 ในฐานะโมเลกุล MHC คลาส I จะสร้างโครงสร้างสามส่วน (สายหนัก MHC, เบตา-2 ไมโครโกลบูลิน และเปปไทด์) เพื่อนำเสนอแอนติเจนต่อเซลล์ T CD8+ ร่องจับแอนติเจนของ HLA-B27 มีองค์ประกอบของกรดอะมิโนที่จำเพาะ และมีสมมติฐานหลายอย่าง เช่น “การเลียนแบบโมเลกุล” และ “การพับผิดรูป” ที่ถูกเสนอขึ้น แต่ยังไม่เข้าใจอย่างสมบูรณ์
ในโรคที่สัมพันธ์กับ HLA-B27 (ความสัมพันธ์กับโรคข้อกระดูกสันหลังอักเสบยึดติด โรคลำไส้อักเสบ โรคสะเก็ดเงิน กลุ่มอาการไรเตอร์) HLA-B27 ให้ผลบวกในมากกว่า 90% ของโรคข้อกระดูกสันหลังอักเสบยึดติด และประมาณ 70% ในโรคข้ออักเสบรีแอคทีฟ ม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันและโรคข้อกระดูกสันหลังอักเสบยึดติดมีความคล้ายคลึงและแตกต่างทางพันธุกรรม 3)
แนวคิดของแกนลำไส้-ข้อต่อ-ตา (Gut-joint-eye axis) ได้ถูกเสนอขึ้น โดยที่การอักเสบของลำไส้ (โรคลำไส้อักเสบ) ส่งผลต่อการอักเสบของข้อต่อและตา การเปลี่ยนแปลงของจุลินทรีย์ในลำไส้อาจมีส่วนเกี่ยวข้องในการเกิดโรคข้อกระดูกสันหลังอักเสบยึดติดและม่านตาอักเสบ
พยาธิวิทยาของหนองในช่องหน้าลูกตา : ส่วนใหญ่เป็นนิวโทรฟิล มีความหนืดและมีลักษณะนูน สะท้อนถึงพยาธิสรีรวิทยาที่แตกต่างจากหนองเหลวในโรคเบห์เซ็ต
ลักษณะทางคลินิกที่เริ่มต้นเฉียบพลัน หายไปในระยะเวลาสั้น และมีแนวโน้มกลับเป็นซ้ำ สะท้อนถึงลักษณะของการตอบสนองทางภูมิคุ้มกันแบบจำกัดตัวเอง การพยากรณ์โรคด้านการมองเห็น โดยทั่วไปดีด้วยการรักษาที่เหมาะสม แต่ระยะเวลาของการอักเสบมักนาน 1-2 เดือน และมักใช้เวลาในการหายนานกว่าม่านตาอักเสบ ในโรคเบห์เซ็ต
ในภาวะม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันที่สัมพันธ์กับ HLA-B27 มีรายงานภาวะแทรกซ้อนที่พบได้ยากคือรูม่านตา ขยายอย่างถาวรหลังจากเกิดการอักเสบเฉียบพลัน Alkhaldi และคณะ (2025) รายงานกรณีผู้หญิงอายุ 38 ปีที่มีม่านตาอักเสบ ส่วนหน้าชนิดกลับเป็นซ้ำที่สัมพันธ์กับ HLA-B27 ซึ่งพบรูม่านตา ขยายแบบไม่สามารถกลับคืนได้ทั้งสองข้าง (คงที่ 6 มม.) 4) มีการเสนอกลไกที่เกิดภาวะขาดเลือดของกล้ามเนื้อหูรูดม่านตา เมื่อปัจจัยสามประการ ได้แก่ ม่านตาอักเสบ ส่วนหน้า ความดันลูกตา สูง และการใช้ยาขยายรูม่านตา เกิดขึ้นพร้อมกัน
มีรายงานเพิ่มขึ้นว่า adalimumab และ infliximab ช่วยลดความถี่ของการกลับเป็นซ้ำในผู้ป่วย AAU ที่มี SpA ร่วมด้วย อย่างไรก็ตาม การใช้ใน AAU เพียงอย่างเดียวยังอยู่ในขั้นตอนการวิจัยในระดับนานาชาติ ผลของยา IL-17 inhibitor (เช่น secukinumab) ที่ใช้สำหรับ AS ต่อการกลับเป็นซ้ำของ AAU เป็นหัวข้อที่ต้องศึกษาในอนาคต 1)
蕪城俊克, 後藤浩, 園田康平ほか. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
Chang JH, McCluskey PJ, Wakefield D. Acute anterior uveitis and HLA-B27. Surv Ophthalmol. 2005;50:364-388.
Robinson PC, Claushuis TA, Cortes A, Martin TM, Evans DM, Leo P, et al. Genetic dissection of acute anterior uveitis reveals similarities and differences in associations observed with ankylosing spondylitis. Arthritis Rheumatol. 2015;67:140-151.
Alkhaldi HM, Alsakran WA, Magliyah MS . Persistent pupillary dilation and irreversible mydriasis in HLA-B27-associated uveitis. Cureus. 2025;17(8):e89830.