การเสื่อมของกระจกตาแบบแถบ
ความถี่ของการเกิด: ประมาณ 32% ของผู้ป่วย
การสะสมของแคลเซียมบริเวณกลางกระจกตาจากการอักเสบเรื้อรัง ทำให้การมองเห็นบกพร่อง รักษาด้วยการคีเลชันด้วย EDTA หรือเลเซอร์เอกไซเมอร์

โรคข้ออักเสบไม่ทราบสาเหตุในเด็ก (Juvenile Idiopathic Arthritis; JIA) เป็นคำรวมสำหรับโรคข้ออักเสบเรื้อรังที่ไม่ทราบสาเหตุในเด็กอายุต่ำกว่า 16 ปี เดิมเรียกว่าโรคข้ออักเสบรูมาตอยด์ในเด็ก ตามเกณฑ์ของ ILAR แบ่งเป็น 7 ชนิด (ชนิดทั่วร่างกาย, ชนิดข้อน้อย, ชนิดข้อมาก RF ลบ, ชนิดข้อมาก RF บวก, ชนิดสะเก็ดเงิน, ชนิดที่เกี่ยวข้องกับเอ็นยึดข้อ, และชนิดไม่สามารถจำแนกได้) ในจำนวนนี้ 4 ชนิด ได้แก่ ชนิดทั่วร่างกาย ชนิดข้อน้อย ชนิดข้อมาก RF ลบ และชนิดข้อมาก RF บวก สอดคล้องกับโรคข้ออักเสบรูมาตอยด์ในเด็ก (JRA) เดิม และคิดเป็นร้อยละ 94 ของผู้ป่วย JIA
ม่านตาอักเสบเรื้อรังเป็นภาวะแทรกซ้อนทางตาที่สำคัญที่สุดของ JIA และเป็นสาเหตุที่พบบ่อยที่สุดของม่านตาอักเสบในเด็ก คิดเป็นร้อยละ 41-47 ของม่านตาอักเสบในเด็กทั้งหมด 1) ม่านตาอักเสบมักเกิดขึ้นหลังจากเริ่มมีข้ออักเสบ แต่ในร้อยละ 3-7 เกิดขึ้นก่อน ค่ามัธยฐานของระยะเวลาจนถึงการเกิดคือ 5.5 เดือน และมักเกิดขึ้นภายใน 5-7 ปีหลังจากเริ่มมีข้ออักเสบ โดยเฉพาะร้อยละ 82-90 ภายใน 4 ปีแรก 3)
อัตราการเกิดม่านตาอักเสบแตกต่างกันอย่างมากตามชนิดย่อยของ JIA
| ชนิดย่อยของ JIA | อัตราการเกิดม่านตาอักเสบ | ความเสี่ยง |
|---|---|---|
| ข้ออักเสบชนิดข้อน้อยแบบต่อเนื่อง | 41-46% | สูง |
| ข้ออักเสบหลายข้อที่ตรวจไม่พบ RF | 5-23% | ปานกลางถึงสูง |
| ข้ออักเสบสะเก็ดเงิน | 10-36% | ปานกลาง |
| ข้ออักเสบที่เกี่ยวข้องกับเอ็นยึดเกาะอักเสบ | 7-25% | ปานกลาง |
| ชนิดทั่วร่างกาย | 0% | ต่ำ |
ประมาณ 20% ในชนิดข้อน้อย และประมาณ 5% ในชนิดข้อมาก และไม่เกิดในชนิดทั่วร่างกาย ในการศึกษา Nordic cohort พบว่าภาวะม่านตาอักเสบเกิดร่วมในผู้ป่วย JIA ทั้งหมด 10-22% 3)
ในระยะแรก แทบไม่มีอาการแสดงที่ผู้ป่วยรู้สึกได้ เช่น ตาแดง ปวด หรือกลัวแสง และดำเนินไปอย่างเงียบๆ จนถูกบรรยายว่า “ม่านตาอักเสบสีขาว” โดยเฉพาะในเด็กเล็ก การบอกอาการเป็นเรื่องยาก และการตรวจก็อาจทำได้ยาก การตรวจคัดกรองด้วยกล้องจุลทรรศน์ชนิดกรีดเป็นประจำจึงจำเป็นอย่างยิ่งในการตรวจพบ
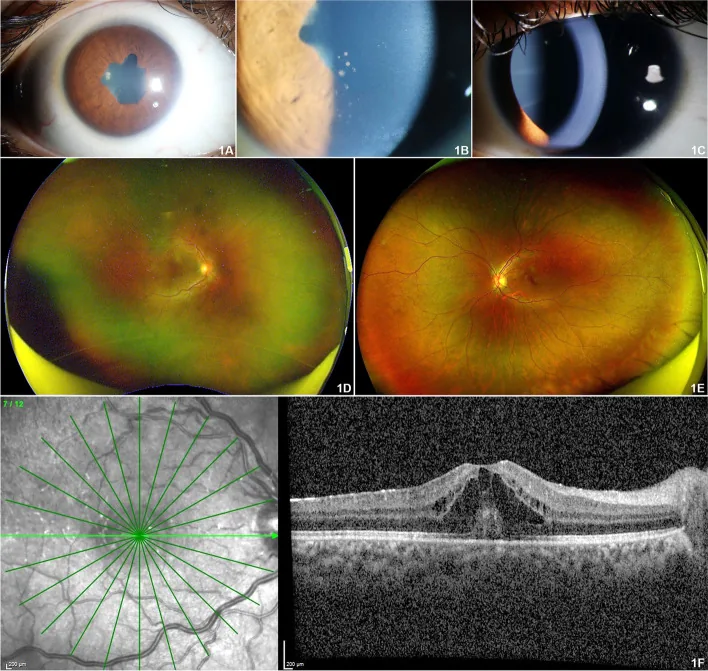
ลักษณะเด่นที่สุดของม่านตาอักเสบที่เกี่ยวข้องกับ JIA คือ การไม่มีอาการ ในระยะแรก
97.8% ของม่านตาอักเสบที่เกี่ยวข้องกับ JIA เป็นม่านตาอักเสบส่วนหน้า (iridocyclitis) โดยทั่วไปเป็นแบบสองตาและไม่เป็น granulomatous 2) เมื่อมาพบจักษุแพทย์ มักมีภาวะแทรกซ้อนหลายอย่างอยู่แล้ว
การเสื่อมของกระจกตาแบบแถบ
ความถี่ของการเกิด: ประมาณ 32% ของผู้ป่วย
การสะสมของแคลเซียมบริเวณกลางกระจกตาจากการอักเสบเรื้อรัง ทำให้การมองเห็นบกพร่อง รักษาด้วยการคีเลชันด้วย EDTA หรือเลเซอร์เอกไซเมอร์
การยึดติดของม่านตาด้านหลัง
ความถี่ของการเกิด: ประมาณ 28% ของผู้ป่วย
การยึดติดระหว่างม่านตากับเลนส์แก้วตา มักมีอยู่แล้วเมื่อตรวจพบ ทำให้เกิดการอุดตันของรูม่านตา การป้องกันด้วยยาขยายม่านตามีความสำคัญ
ต้อกระจกร่วม
อุบัติการณ์สะสม: 0.05/ตา-ปี
เกิดจากการอักเสบเรื้อรังและการใช้สเตียรอยด์ (ประมาณ 22%) จำเป็นต้องผ่าตัดต้อกระจกภายใต้การควบคุมการอักเสบที่ยังดำเนินอยู่
ต้อหินทุติยภูมิ
อุบัติการณ์สะสม: 0.03/ตา-ปี
พบใน 15% ของผู้ป่วย พบบ่อยกว่าในม่านตาอักเสบที่เกี่ยวข้องกับ JIA เมื่อเทียบกับม่านตาอักเสบที่ไม่ทราบสาเหตุ เป็นปัจจัยหลักที่ทำให้การพยากรณ์การมองเห็นไม่ดี 2)
นอกจากนี้ ยังมีรายงานเกี่ยวกับเซลล์อักเสบในน้ำวุ้นตาส่วนหน้า จอประสาทตาบวมน้ำชนิดซีสต์ (3%) ความดันลูกตาต่ำ (9%) เส้นประสาทตาอักเสบ และจอประสาทตาอักเสบจากหลอดเลือด ในการศึกษา cohort ขนาดใหญ่ รายงานว่าหนึ่งในสามของผู้ป่วยมีความบกพร่องทางการมองเห็นอยู่แล้วในการตรวจครั้งแรก มีรายงานว่าภาวะแทรกซ้อนของการเสื่อมของกระจกตาแบบแถบ ต้อกระจกทุติยภูมิ และต้อหิน เกิดขึ้นสะสมประมาณ 67% ของผู้ป่วย
การปล่อยไว้อาจทำให้สูญเสียการมองเห็น ม่านตาอักเสบที่เกี่ยวข้องกับ JIA เป็นโรคที่เป็นตัวแทนของ “ม่านตาอักเสบที่ไม่เจ็บปวด” (White uveitis) ซึ่งการอักเสบดำเนินต่อไปโดยไม่มีอาการ และนำไปสู่การเสื่อมของกระจกตาแบบแถบ ต้อกระจก และต้อหิน แม้ไม่มีอาการ การไปพบจักษุแพทย์อย่างสม่ำเสมอเป็นวิธีเดียวที่จะปกป้องการมองเห็น
ม่านตาอักเสบที่เกี่ยวข้องกับ JIA เป็นโรคอักเสบเรื้อรังจากกลไกภูมิต้านตนเอง ซึ่งเกี่ยวข้องกับปฏิสัมพันธ์ระหว่างปัจจัยแวดล้อมและยีนหลายตัว การผลิตไซโตไคน์ที่ก่อการอักเสบมากเกินไป (IL-1, IL-6, TNF-α) มีบทบาทสำคัญในการเกิดโรค ในเยื่อหุ้มข้อ จะเกิดเนื้อเยื่อแกรนูเลชันที่เรียกว่า pannus และในม่านตา จะมีการกระตุ้นการอักเสบแบบเดียวกันอย่างต่อเนื่อง
ปัจจัยเสี่ยงต่อการเกิดม่านตาอักเสบ (แนวทางนอร์ดิก 2023) 3):
ปัจจัยป้องกัน (ลดความเสี่ยงของการเกิดม่านตาอักเสบอย่างมีนัยสำคัญ) 3):
การวินิจฉัยม่านตาอักเสบในผู้ป่วย JIA มักทำระหว่างการตรวจคัดกรอง การตรวจพบในระยะไม่มีอาการสัมพันธ์โดยตรงกับการพยากรณ์โรคทางสายตาที่ดีขึ้น
การแบ่งระดับความเสี่ยงใช้การรวมกันของชนิดย่อย JIA, ANA บวก, อายุที่เริ่มป่วย และระยะเวลาของโรค 3, 4)
| ระดับความเสี่ยง | เกณฑ์หลัก | ความถี่ในการตรวจคัดกรอง |
|---|---|---|
| ความเสี่ยงสูง | ข้ออักเสบน้อยข้อ + ANA บวก + เริ่มป่วย ≤6 ปี + ระยะเวลาโรค <4 ปี | ทุก 3 เดือน |
| ความเสี่ยงปานกลาง | เข้าเกณฑ์บางส่วนข้างต้น | ทุก 6 เดือน |
| ความเสี่ยงต่ำ | ชนิดทั่วร่างกาย, ข้ออักเสบหลายข้อ RF บวก, ERA, เริ่มป่วย >6 ปี | ทุก 12 เดือน (เพียง 2 ปี) |
โรคที่มีภาวะข้ออักเสบร่วมกับม่านตาอักเสบ ได้แก่ โรคข้อกระดูกสันหลังยึดติด (ankylosing spondylitis), กลุ่มอาการไรเตอร์ (Reiter syndrome), ข้ออักเสบสะเก็ดเงิน (psoriatic arthritis), ซาร์คอยโดซิส (sarcoidosis), โรคลำไส้อักเสบ (inflammatory bowel disease), ซาร์คอยโดซิสในเด็ก (EOS), กลุ่มอาการเบลาว (Blau syndrome), กลุ่มอาการ TINU
ความถี่ขึ้นอยู่กับความเสี่ยง ในกลุ่มเสี่ยงสูง (ข้ออักเสบน้อยข้อ, ANA บวก, อายุเริ่มต้นน้อยกว่า 6 ปี, ระยะโรคน้อยกว่า 4 ปี) แนะนำให้ตรวจคัดกรองทุก 3 เดือน 3, 4) กลุ่มเสี่ยงปานกลางทุก 6 เดือน กลุ่มเสี่ยงต่ำ (ชนิดทั่วร่างกาย, ข้ออักเสบหลายข้อ RF บวก) ทุก 12 เดือนเป็นเวลา 2 ปี การประสานงานกับแพทย์ rheumatologist เด็กและจักษุแพทย์เพื่อกำหนดช่วงเวลาเป็นรายบุคคลเป็นสิ่งสำคัญ
การจัดการม่านตาอักเสบที่สัมพันธ์กับ JIA มักต้องอาศัยความร่วมมือระหว่างแพทย์ rheumatologist เด็กและจักษุแพทย์ การควบคุมการอักเสบในระยะยาวเป็นพื้นฐานในการป้องกันภาวะแทรกซ้อนและปกป้องการมองเห็น แนวทางการรักษาม่านตาอักเสบแนะนำให้เริ่มด้วยการรักษาเฉพาะที่ และในกรณีดื้อต่อการรักษา ให้ค่อยๆ เพิ่มการรักษาด้วยการปรับภูมิคุ้มกันและยาชีวภาพ 8)
| ยา | ขนาดและวิธีใช้ | ตำแหน่ง |
|---|---|---|
| เมโธเทรกเซท (MTX) | 10-15 มก./ตร.ม./สัปดาห์ (ฉีดใต้ผิวหนังหรือรับประทาน) | ทางเลือกแรก ความเสี่ยงต่อการเกิดยูเวียอักเสบ HR 0.14-0.63 |
| อะดาลิมูแมบ | น้ำหนัก <30 กก.: 20 มก./2 สัปดาห์, ≥30 กก.: 40 มก./2 สัปดาห์ (ฉีดใต้ผิวหนัง) | ทางเลือกที่สองเมื่อไม่ตอบสนองต่อ MTX มีประสิทธิภาพในการทดลอง SYCAMORE |
| อินฟลิซิแมบ | 5 มก./กก. สัปดาห์ที่ 0/2/6 จากนั้นทุก 8 สัปดาห์ (ให้ทางหลอดเลือดดำ) | ทางเลือกสำหรับกรณีดื้อต่อการรักษา |
| โทซิลิซูแมบ (ยับยั้ง IL-6) | ครอบคลุมประกันสำหรับข้ออักเสบใน JIA | หลักฐานสำหรับยูเวียอักเสบยังอยู่ระหว่างการสะสม |
| อีทานเนอร์เซปต์ | — | ไม่ได้ผล สำหรับยูเวียอักเสบ (เนื่องจากเป็นตัวยับยั้งตัวรับ TNF) |
เมโธเทรกเซต (MTX) เป็นทางเลือกแรกสำหรับการรักษาด้วยการปรับภูมิคุ้มกันในม่านตาอักเสบที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็ก 5) การออกฤทธิ์ใช้เวลา 4–12 สัปดาห์ ใน 27–48% ของกรณี MTX เพียงอย่างเดียวไม่สามารถควบคุมการอักเสบได้เพียงพอ และ 20% มีผลข้างเคียง (อาเจียน, ความผิดปกติของตับ) 2)
อะดาลิมูแมบ เป็นทางเลือกที่สองสำหรับกรณีที่ไม่ตอบสนองต่อ MTX การทดลอง SYCAMORE (Ramanan 2017) เป็น RCT แบบอำพรางสองฝ่าย ซึ่งแสดงให้เห็นว่าอัตราความล้มเหลวในการรักษาลดลงอย่างมีนัยสำคัญจาก 60% ในกลุ่ม MTX เพียงอย่างเดียวเป็น 27% ในกลุ่ม MTX+อะดาลิมูแมบ (P<0.0001) 6) ได้รับการอนุมัติให้ใช้ในม่านตาอักเสบที่ไม่ติดเชื้อในเด็ก เนื่องจากเป็นโมโนโคลนอลแอนติบอดีต่อ TNF จึงมีผลป้องกันม่านตาอักเสบ แตกต่างจากอีทานเนอร์เซปต์ (ยับยั้งตัวรับ TNF) 3)
การทดลอง ADJUVITE (Quartier 2018) เป็น RCT แบบอำพรางสองฝ่ายของอะดาลิมูแมบในม่านตาอักเสบส่วนหน้าชนิดเรื้อรังระยะเริ่มต้นที่เกี่ยวข้องกับ JIA 7) ถือเป็นการศึกษาที่แสดงประโยชน์ของการเริ่มต้นรักษาเร็ว
ก่อนเริ่มใช้ยับยั้ง TNF จำเป็นต้องตรวจคัดกรองวัณโรค ไวรัสตับอักเสบบี และประเมินการติดเชื้อล่วงหน้า ต้องประสานงานกับจักษุแพทย์ที่เป็นสมาชิกของสมาคมจักษุอักเสบเพื่อจัดการการให้ยา 9)
ไม่จำเป็นเสมอไป แต่มีหลักฐานชัดเจนจากการทดลอง SYCAMORE (Ramanan 2017) ที่แสดงว่าอัตราความล้มเหลวในการรักษาลดลงจาก 60% ด้วย MTX เพียงอย่างเดียวเป็น 27% เมื่อเพิ่มอะดาลิมูแมบ 6) แนวทางมาตรฐานปัจจุบันคือเริ่มด้วย MTX ก่อน แล้วพิจารณาเพิ่มอะดาลิมูแมบหากควบคุมการอักเสบไม่เพียงพอ เพื่อปกป้องสายตาของเด็กในอนาคต แนะนำให้รักษาอย่างจริงจังเมื่อจำเป็น
พยาธิสรีรวิทยาของม่านตาอักเสบที่เกี่ยวข้องกับข้ออักเสบไม่ทราบสาเหตุในเด็กยังไม่เป็นที่เข้าใจอย่างสมบูรณ์ แต่เชื่อว่ากลไกทางภูมิคุ้มกันเป็นหลัก
ภูมิคุ้มกันระดับเซลล์: เซลล์ CD4+ T (เด่น Th17) แทรกซึมเข้าไปในเนื้อเยื่อยูเวีย และผลิต IL-17, IL-6 และ TNF-α การผลิตไซโตไคน์อักเสบมากเกินไปจะเพิ่มการซึมผ่านของเยื่อบุผนังหลอดเลือด ทำให้เกิดอาการบวมน้ำของม่านตาและซิลิอารีบอดี และการแทรกซึมของเซลล์อักเสบอย่างต่อเนื่อง ที่เยื่อหุ้มข้อ จะเกิดการสร้างพานนัส → ทำลายกระดูกอ่อนและกระดูก และยังกระตุ้นอาการทั่วร่างกาย เช่น ไข้ อ่อนเพลีย โลหิตจาง และการเจริญเติบโตผิดปกติ
ความสัมพันธ์กับออโตแอนติบอดี: การตรวจพบแอนติบอดีต่อต้านนิวเคลียส (ANA) เป็นบวกในประมาณ 80% ของผู้ป่วยยูเวียอักเสบร่วม มีรายงานความสัมพันธ์กับ HLA-DR5 (DRB1*1101) และ HLA-DR11 ในชนิดข้อน้อย ปฏิกิริยาของเซลล์ T ที่จำเพาะต่อแอนติเจนตนเองและการกระตุ้นวิถีคลาสสิกของคอมพลีเมนต์ก็มีส่วนเกี่ยวข้อง
การแยกทางพยาธิวิทยาจากข้ออักเสบ: ยูเวียอักเสบอาจคงอยู่อย่างอิสระแม้อาการข้ออักเสบจะสงบลงแล้ว เนื่องจากดำเนินต่อผ่านวิถีการอักเสบที่แตกต่างกัน จึงจำเป็นต้องมีการติดตามทางจักษุวิทยาอย่างต่อเนื่องแม้ว่าข้ออักเสบจะสงบแล้วก็ตาม
การเปลี่ยนแปลงเนื้อเยื่อหลักที่เกิดจากการอักเสบเรื้อรัง:
การทดลองแบบสุ่มปกปิดสองทางโดย Ramanan และคณะ (2017) แสดงให้เห็นว่ากลุ่ม MTX+adalimumab ลดอัตราความล้มเหลวในการรักษาลงเหลือ 27% เทียบกับ 60% ในกลุ่ม MTX เพียงอย่างเดียว (P<0.0001) 6) การทดลองนี้เป็นพื้นฐานสำหรับการอนุมัติ adalimumab สำหรับยูเวียอักเสบที่ไม่ติดเชื้อในเด็ก มีการกำหนดเกณฑ์การหยุดการทดลองและข้อมูลการติดตามระยะยาวได้ถูกสะสมไว้
ในการศึกษาย้อนหลังจากเขตบริสตอลโดย Cann และคณะ (2018) ในผู้ป่วยเด็ก 166 รายที่มีม่านตาอักเสบที่ไม่ติดเชื้อ อัตราการใช้ชีววัตถุสูงถึง 35% อุบัติการณ์การสูญเสียการมองเห็น (logMAR>0.3) เท่ากับ 0.05 ต่อตา-ปี และการสูญเสียการมองเห็นอย่างรุนแรง (logMAR≥1.0) เท่ากับ 0.01 ต่อตา-ปี 2) ซึ่งดีขึ้นจาก 0.10 ต่อตา-ปีก่อนการนำชีววัตถุมาใช้ แสดงให้เห็นถึงความก้าวหน้าของการรักษา
ข้อแนะนำล่าสุดของคณะทำงานพหุชาติ (MIWGUC) โดย Foeldvari และคณะ (2023) แนะนำอย่างชัดเจนให้ใช้อะดาลิมูแมบตั้งแต่เนิ่นๆ ในม่านตาอักเสบที่เกี่ยวข้องกับ JIA ที่ดื้อต่อ MTX และไม่เลือกใช้อีทานเนอร์เซปต์เป็นรักษาม่านตาอักเสบ 10)
ประสิทธิภาพของยับยั้ง JAK เช่น รูโซลิทินิบและโทฟาซิทินิบในม่านตาอักเสบที่เกี่ยวข้องกับ JIA ที่ดื้อต่อการรักษาได้รับการรายงานในรายงานผู้ป่วยและชุดผู้ป่วยขนาดเล็ก แต่ยังไม่มีหลักฐานที่แน่ชัดในปัจจุบัน
ในกลุ่มศึกษา Nordic มีการยืนยันผู้ป่วยรายใหม่หลังการเปลี่ยนผ่านสู่วัยผู้ใหญ่หลังจากอายุ 16 ปี (12 ใน 434 รายเป็นรายใหม่เมื่ออายุ 23 ปี) ดังนั้นการประสานงานอย่างราบรื่นจากวัยเด็กสู่วัยผู้ใหญ่จึงเป็นความท้าทาย 3) เนื่องจาก MTX และ MMF มีฤทธิ์ทำให้ทารกพิการ อะดาลิมูแมบจึงถือเป็นทางเลือกที่ค่อนข้างปลอดภัยสำหรับสตรีในวัยเจริญพันธุ์