Degeneração Corneana em Faixa
Frequência de Ocorrência: cerca de 32% dos casos
Deposição de cálcio na região central da córnea devido à inflamação crônica. Causa deficiência visual. Tratada com quelação por EDTA ou laser excimer.

A artrite idiopática juvenil (AIJ) é um termo abrangente para artrite crônica de causa desconhecida em crianças com menos de 16 anos. Anteriormente chamada de artrite reumatoide juvenil. De acordo com os critérios da ILAR, é classificada em 7 subtipos (sistêmico, oligoarticular, poliarticular FR-negativo, poliarticular FR-positivo, psoriásico, relacionado à entesite e não classificado). Destes, quatro subtipos: sistêmico, oligoarticular, poliarticular FR-negativo e poliarticular FR-positivo correspondem à antiga artrite reumatoide juvenil (ARJ) e representam 94% dos casos de AIJ.
A uveíte crônica é a complicação ocular mais importante da AIJ e a causa mais frequente de uveíte em crianças. Representa 41-47% de todas as uveítes pediátricas. 1) A uveíte geralmente surge após o início da artrite, mas em 3-7% dos casos ocorre antes. O tempo mediano até o início é de 5,5 meses, e frequentemente ocorre dentro de 5-7 anos após o início da artrite, especialmente 82-90% nos primeiros 4 anos. 3)
A taxa de incidência de uveíte varia amplamente de acordo com o subtipo de AIJ.
| Subtipo de AIJ | Taxa de incidência de uveíte | Risco |
|---|---|---|
| Oligoartrite persistente | 41-46% | Alto |
| Poliartrite FR-negativo | 5-23% | Médio a alto |
| Artrite psoriásica | 10-36% | Médio |
| Artrite relacionada a entesite | 7-25% | Médio |
| Tipo sistêmico | 0% | Baixo |
Cerca de 20% no tipo oligoarticular e cerca de 5% no tipo poliarticular, e não ocorre no tipo sistêmico. Na coorte nórdica, confirmou-se que a uveíte ocorre em 10-22% de todos os pacientes com AIJ. 3)
Nos estágios iniciais, quase não há sintomas subjetivos como vermelhidão, dor ou fotofobia, e progride silenciosamente, sendo descrita como “uveíte branca”. Especialmente em crianças pequenas, as queixas subjetivas são raras e o exame pode ser difícil. É muito difícil de detectar sem triagem regular com lâmpada de fenda.
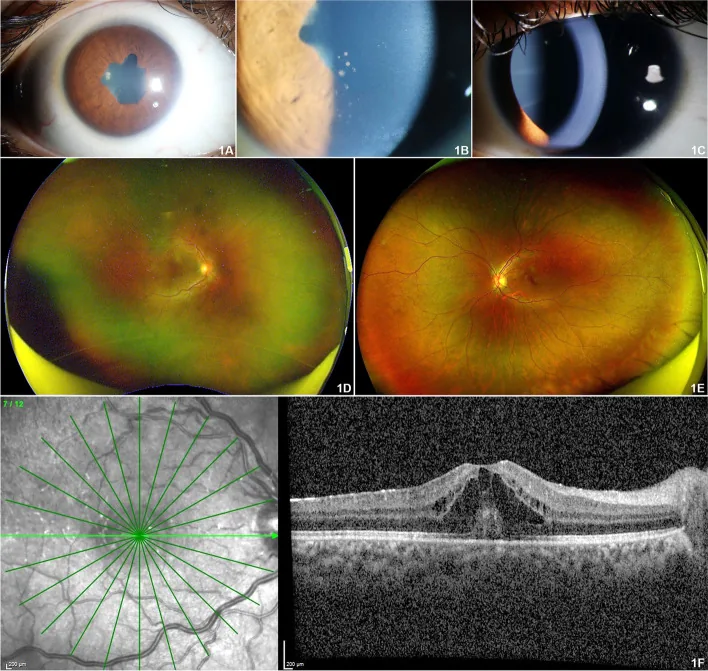
A maior característica da uveíte associada à AIJ é a ausência de sintomas no estágio inicial.
97,8% das uveítes associadas à AIJ assumem a forma de uveíte anterior (iridociclite), sendo típica a apresentação bilateral e não granulomatosa. 2) Na consulta oftalmológica, já é comum a presença de muitas complicações.
Degeneração Corneana em Faixa
Frequência de Ocorrência: cerca de 32% dos casos
Deposição de cálcio na região central da córnea devido à inflamação crônica. Causa deficiência visual. Tratada com quelação por EDTA ou laser excimer.
Sinéquia Posterior
Frequência de Ocorrência: cerca de 28% dos casos
Aderência entre a íris e o cristalino. Frequentemente já presente no momento da descoberta, causando bloqueio pupilar. A prevenção com midriáticos é importante.
Catarata Complicada
Incidência Acumulada: 0,05/olho-ano
Ocorre devido à inflamação crônica e uso de esteroides (cerca de 22%). Necessita de cirurgia de catarata sob controle da inflamação ativa.
Glaucoma Secundário
Incidência Acumulada: 0,03/olho-ano
Presente em 15% dos casos. Mais frequente na uveíte associada à AIJ do que na uveíte idiopática. Principal fator de mau prognóstico visual. 2)
Além disso, foram relatadas células inflamatórias no vítreo anterior, edema macular cistóide (3%), hipotonia (9%), neurite óptica e vasculite retiniana. Em um grande estudo de coorte, foi relatado que um terço dos pacientes já apresentava deficiência visual na primeira consulta. As complicações de degeneração corneana em faixa, catarata secundária e glaucoma foram relatadas em cerca de 67% dos casos acumulativamente.
Deixar sem tratamento pode levar à perda de visão. A uveíte associada à AIJ é a doença representativa da “uveíte indolor” (White uveitis), onde a inflamação continua sem sintomas e progride para degeneração corneana em faixa, catarata e glaucoma. Mesmo sem sintomas, continuar as consultas oftalmológicas regulares é a única maneira de proteger a visão.
A uveíte associada à AIJ é uma doença inflamatória crônica de mecanismo autoimune, envolvendo interações entre fatores ambientais e múltiplos genes. A produção excessiva de citocinas inflamatórias (IL-1, IL-6, TNF-α) desempenha um papel central na patogênese. Na membrana sinovial articular, forma-se tecido de granulação chamado pannus, e na úvea, uma cascata inflamatória semelhante é continuamente ativada.
Fatores de risco para desenvolvimento de uveíte (Diretriz Nórdica 2023) 3):
Fatores protetores (reduzem significativamente o risco de uveíte) 3):
O diagnóstico de uveíte em pacientes com AIJ é frequentemente realizado durante exames de triagem. A detecção em estágio assintomático está diretamente ligada à melhora do prognóstico visual.
A estratificação de risco combina subtipos de AIJ, ANA positivo, idade de início e duração da doença. 3, 4)
| Estrato de Risco | Critérios Principais | Frequência de Rastreio |
|---|---|---|
| Alto Risco | Oligoartrite + ANA positivo + início ≤6 anos + duração da doença <4 anos | A cada 3 meses |
| Risco Moderado | Atende a alguns dos critérios acima | A cada 6 meses |
| Baixo Risco | Tipo sistêmico, poliartrite FR positivo, ERA, início >6 anos | A cada 12 meses (apenas por 2 anos) |
As doenças que cursam com artrite e uveíte incluem: espondilite anquilosante, síndrome de Reiter, artrite psoriásica, sarcoidose, doença inflamatória intestinal, sarcoidose juvenil (EOS), síndrome de Blau, síndrome TINU.
A frequência varia conforme o risco. Em alto risco (oligoarticular, ANA positivo, início <6 anos, duração da doença <4 anos) recomenda-se triagem a cada 3 meses. 3, 4) Risco moderado a cada 6 meses, baixo risco (tipo sistêmico, poliartrite FR positivo) a cada 12 meses por 2 anos. É importante coordenar com o reumatologista pediátrico e oftalmologista para definir intervalos individualizados.
O manejo da uveíte associada à AIJ geralmente requer colaboração entre reumatologista pediátrico e oftalmologista. O controle da inflamação a longo prazo é fundamental para prevenir complicações e proteger a visão. As diretrizes de tratamento da uveíte recomendam iniciar com terapia tópica e, em casos refratários, introduzir gradualmente terapia imunomoduladora e agentes biológicos. 8)
| Medicamento | Dose e Via de Administração | Classificação |
|---|---|---|
| Metotrexato (MTX) | 10-15 mg/m²/semana (subcutâneo ou oral) | Primeira escolha. Risco de uveíte HR 0,14-0,63 |
| Adalimumabe | Peso <30 kg: 20 mg/2 semanas, ≥30 kg: 40 mg/2 semanas (subcutâneo) | Segunda escolha para casos refratários ao MTX. Eficácia estabelecida no estudo SYCAMORE |
| Infliximabe | 5 mg/kg, semanas 0/2/6, depois a cada 8 semanas (infusão) | Opção para casos refratários |
| Tocilizumabe (inibidor de IL-6) | Aprovado para artrite na AIJ | Evidências para uveíte ainda em acumulação |
| Etanercepte | — | Ineficaz para uveíte (por ser inibidor do receptor de TNF) |
Metotrexato (MTX) é a primeira escolha para terapia imunomoduladora na uveíte associada à artrite idiopática juvenil. 5) O efeito leva de 4 a 12 semanas para aparecer. Em 27–48% dos casos, o MTX isolado não controla adequadamente a inflamação, e 20% apresentam efeitos colaterais (vômitos, disfunção hepática). 2)
Adalimumabe é a segunda opção para casos refratários ao MTX. O estudo SYCAMORE (Ramanan 2017) é um ECR duplo-cego que mostrou redução significativa da taxa de falha terapêutica de 60% no grupo MTX isolado para 27% no grupo MTX+adalimumabe (P<0,0001). 6) Possui aprovação para uveíte não infecciosa em crianças. Por ser um anticorpo monoclonal anti-TNF, oferece efeito protetor contra uveíte, diferentemente do etanercepte (inibidor do receptor de TNF). 3)
O estudo ADJUVITE (Quartier 2018) é um ECR duplo-cego de adalimumabe para uveíte anterior crônica precoce associada à AIJ. 7) É considerado um estudo que demonstra os benefícios da introdução precoce.
Antes de iniciar inibidores de TNF, é obrigatório realizar triagem para tuberculose, HBV e avaliação de infecções. O manejo da administração deve ser coordenado com um oftalmologista membro da Sociedade de Inflamação Ocular. 9)
Não necessariamente, mas há evidência forte do estudo SYCAMORE (Ramanan 2017) que mostrou redução significativa da taxa de falha terapêutica de 60% com MTX isolado para 27% com a adição de adalimumabe. 6) A abordagem padrão atual é iniciar com MTX e considerar adalimumabe se o controle inflamatório for insuficiente. Para proteger a visão futura da criança, recomenda-se terapia agressiva quando necessário.
A fisiopatologia da uveíte associada à artrite idiopática juvenil não é completamente compreendida, mas acredita-se que mecanismos imunológicos sejam os principais.
Imunidade Celular: Células T CD4+ (predominantemente Th17) infiltram o tecido uveal e produzem IL-17, IL-6 e TNF-α. A produção excessiva de citocinas inflamatórias aumenta a permeabilidade endotelial vascular, causando edema da íris e corpo ciliar e infiltração persistente de células inflamatórias. Na sinóvia articular, ocorre formação de pannus → destruição de cartilagem e osso, além de sintomas sistêmicos como febre, fadiga, anemia e distúrbios de crescimento.
Associação com Autoanticorpos: A positividade para anticorpos antinucleares (ANA) é observada em cerca de 80% dos casos de uveíte associada. A associação com HLA-DR5 (DRB1*1101) e HLA-DR11 foi relatada na forma oligoarticular. A reação de células T específicas para autoantígenos e a ativação da via clássica do complemento também estão envolvidas.
Dissociação Patológica da Artrite: A uveíte pode persistir independentemente mesmo após a remissão dos sintomas articulares. Como continua por vias inflamatórias diferentes, o monitoramento oftalmológico contínuo é necessário mesmo que a artrite esteja controlada.
Principais alterações teciduais resultantes da inflamação crônica:
O ensaio clínico randomizado duplo-cego de Ramanan et al. (2017) mostrou que o grupo MTX+adalimumabe reduziu a taxa de falha do tratamento para 27% contra 60% no grupo apenas com MTX (P<0,0001). 6) Este estudo foi a base para a aprovação do adalimumabe para uveíte não infecciosa pediátrica. Critérios de interrupção do estudo foram estabelecidos e dados de acompanhamento de longo prazo foram acumulados.
Em um estudo retrospectivo da região de Bristol por Cann et al. (2018) com 166 pacientes pediátricos com uveíte não infecciosa, a taxa de uso de agentes biológicos atingiu 35%, a incidência de perda visual (logMAR>0,3) foi de 0,05 por olho-ano, e a perda visual grave (logMAR≥1,0) foi de 0,01 por olho-ano. 2) Isso é melhor do que 0,10 por olho-ano antes da introdução dos agentes biológicos, demonstrando o progresso do tratamento.
As recomendações mais recentes do grupo de trabalho multinacional (MIWGUC) por Foeldvari et al. (2023) recomendam claramente a introdução precoce de adalimumabe na uveíte associada à AIJ refratária ao MTX, e não selecionar etanercepte como terapia para uveíte. 10)
A eficácia de inibidores de JAK como ruxolitinibe e tofacitinibe na uveíte associada à AIJ refratária foi relatada em relatos de casos e pequenas séries, mas não há evidências definitivas no momento.
Na coorte nórdica, novos casos foram confirmados após a transição para a idade adulta após os 16 anos (12 de 434 casos novos aos 23 anos), sendo a coordenação contínua da infância para a idade adulta um desafio. 3) Como MTX e MMF são teratogênicos, o adalimumabe é considerado uma opção relativamente segura para mulheres em idade fértil.