Bant Keratopati
Görülme sıklığı: Vakaların yaklaşık %32’si
Kronik inflamasyona bağlı kornea merkezinde kalsiyum birikimi. Görme kaybına neden olur. EDTA şelasyonu ve excimer lazer ile tedavi edilir.

Juvenil idiyopatik artrit (JIA), 16 yaş altı çocuklarda görülen, nedeni bilinmeyen kronik artritlerin genel adıdır. Eskiden juvenil romatoid artrit olarak da adlandırılırdı. Uluslararası Romatoloji Derneği ILAR kriterlerine göre 7 alt tipe (sistemik, oligoartiküler, RF negatif poliartiküler, RF pozitif poliartiküler, psoriatik artrit, entezit ilişkili artrit ve sınıflandırılamayan) ayrılır. Bunlardan sistemik, oligoartiküler, RF negatif poliartiküler ve RF pozitif poliartiküler olmak üzere dört alt tip, eski juvenil romatoid artrit (JRA) tanımına karşılık gelir ve JIA’nın %94’ünü oluşturur.
Kronik üveit, JIA’nın en önemli göz komplikasyonudur ve çocukluk çağı üveitlerinin en sık nedenidir. Tüm çocukluk çağı üveitlerinin %41-47’sini oluşturur. 1) Üveit genellikle artrit başlangıcından sonra ortaya çıkar, ancak %3-7’sinde artritten önce gelişir. Başlangıca kadar geçen medyan süre 5.5 aydır ve sıklıkla artrit başlangıcından sonraki 5-7 yıl içinde, özellikle %82-90’ı ilk 4 yıl içinde ortaya çıkar. 3)
Üveit birliktelik oranı JIA alt tipine göre büyük farklılık gösterir.
| JIA alt tipi | Üveit birliktelik oranı | Risk |
|---|---|---|
| Oligoartiküler Juvenil İdiyopatik Artrit | %41-46 | Yüksek |
| RF Negatif Poliartiküler JİA | %5-23 | Orta-Yüksek |
| Psoriatik Artrit | %10-36 | Orta |
| Entezit İlişkili Artrit | %7-25 | Orta |
| Sistemik JİA | %0 | Düşük |
Oligoartiküler tipte yaklaşık %20, poliartiküler tipte yaklaşık %5 oranında görülür ve sistemik tipte görülmediği belirtilmektedir. Bir Nordic kohort çalışmasında, tüm JIA hastalarının %10-22’sinde üveit olduğu doğrulanmıştır. 3)
Erken evrelerde kızarıklık, ağrı ve fotofobi gibi subjektif semptomlar neredeyse hiç yoktur ve hastalık ‘beyaz üveit’ olarak tanımlanacak kadar sessiz ilerler. Özellikle küçük çocuklarda subjektif semptomların ifadesi zayıftır ve muayene zor olabilir. Yarık lamba mikroskobu ile düzenli tarama yapılmadan tespit edilmesi son derece zordur.
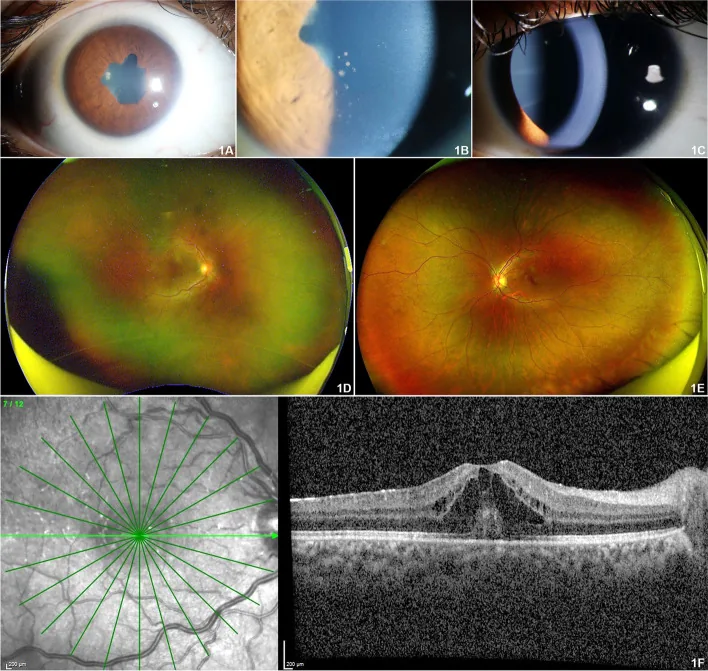
JIA ilişkili üveitin en önemli özelliği erken evrede asemptomatik olmasıdır.
JİA ilişkili üveitin %97,8’i ön üveit (iridosiklit) şeklindedir ve tipik olarak bilateral ve non-granülomatözdür. 2) Göz hekimine başvuru sırasında genellikle birçok komplikasyon zaten mevcuttur.
Bant Keratopati
Görülme sıklığı: Vakaların yaklaşık %32’si
Kronik inflamasyona bağlı kornea merkezinde kalsiyum birikimi. Görme kaybına neden olur. EDTA şelasyonu ve excimer lazer ile tedavi edilir.
Arka Sineşi
Görülme sıklığı: Vakaların yaklaşık %28’i
İris ile lens arasında yapışıklık. Tanı anında sıklıkla mevcuttur ve pupil bloğuna neden olur. Midriyatiklerle önleme önemlidir.
Komplike Katarakt
Kümülatif insidans: 0,05/göz-yılı
Uzun süreli inflamasyon ve steroid kullanımına bağlı gelişir (yaklaşık %22). Aktif inflamasyon kontrolü altında katarakt cerrahisi gerekir.
Sekonder Glokom
Kümülatif insidans: 0,03/göz-yılı
%15’inde görülür. JİA ilişkili üveitte idiyopatik üveite göre daha sıktır. Kötü görme prognozunun ana nedenidir. 2)
Ayrıca ön vitreusta inflamatuar hücreler, kistoid makula ödemi (%3), hipotoni (%9), optik nörit ve retinal vaskülit bildirilmiştir. Büyük bir kohortta, ilk muayenede hastaların üçte birinde görme bozukluğu olduğu rapor edilmiştir. Bant keratopati, sekonder katarakt ve glokom komplikasyonlarının kümülatif olarak vakaların yaklaşık %67’sinde geliştiği bildirilmiştir.
Görmezden gelmek görme kaybı riski taşır. JİA ilişkili üveit tam olarak “ağrısız üveit”in (White uveitis) temsili hastalığıdır; semptomsuz olarak inflamasyon devam eder ve bant keratopati, katarakt, glokom ilerler. Semptom olmasa bile düzenli göz muayenesi görmeyi korumanın tek yoludur.
JİA ilişkili üveit, otoimmün mekanizmalı kronik inflamatuar bir hastalıktır ve gelişiminde çevresel faktörler ile birden fazla genin etkileşimi rol oynar. İnflamatuar sitokinlerin (IL-1, IL-6, TNF-α) aşırı üretimi patogenezde merkezi rol oynar. Eklem sinovyumunda pannus adı verilen granülasyon dokusu oluşur ve uveada da benzer bir inflamatuar kaskad sürekli aktive olur.
Üveit gelişimi için risk faktörleri (Nordic guideline 2023)3):
Koruyucu faktörler (üveit gelişme riskini anlamlı şekilde azaltan)3):
JIA hastalarında üveit tanısı sıklıkla tarama muayeneleri sırasında konur. Semptomsuz evrede tespit, görme prognozunun iyileşmesiyle doğrudan ilişkilidir.
Risk sınıflandırması için kriterler; JIA alt tipi, ANA pozitifliği, başlangıç yaşı ve hastalık süresinin kombinasyonunu içerir. 3, 4)
| Risk katmanı | Ana kriterler | Tarama sıklığı |
|---|---|---|
| Yüksek risk | Oligoartrit + ANA pozitif + başlangıç yaşı ≤6 + hastalık süresi <4 yıl | 3 ayda bir |
| Orta risk | Yukarıdakilerin bir kısmını karşılar | 6 ayda bir |
| Düşük risk | Sistemik tip, RF pozitif poliartrit, ERA, başlangıç yaşı >6 | 12 ayda bir (sadece 2 yıl süreyle) |
Artrit ve üveitin birlikte görüldüğü hastalıklar şunlardır: Ankilozan spondilit, Reiter sendromu, Psoriatik artrit, Sarkoidoz, İnflamatuvar bağırsak hastalığı, Juvenil sarkoidoz (EOS), Blau sendromu, TINU sendromu.
Riske bağlı olarak değişmekle birlikte, yüksek riskli (oligoartrit, ANA pozitif, 6 yaş altı başlangıç, hastalık süresi 4 yıldan az) hastalarda 3 ayda bir tarama önerilir. 3, 4) Orta riskte 6 ayda bir, düşük riskte (sistemik tip, RF pozitif poliartrit vb.) 12 ayda bir 2 yıl süreyle izlem önerilir. Çocuk romatoloji uzmanı ve göz doktoru ile işbirliği içinde bireysel aralıklar belirlenmelidir.
JİA ilişkili üveit yönetimi genellikle çocuk romatoloji uzmanı ve göz doktorunun ortak bakımını gerektirir. İnflamasyonun uzun süreli kontrolü, komplikasyonların önlenmesi ve görme korunması için temeldir. Üveit tedavi kılavuzları, lokal tedavi ile başlanmasını ve dirençli olgularda immünomodülatör tedavi ve biyolojik ajanların kademeli olarak eklenmesini önerir. 8)
| İlaç | Doz ve Kullanım Şekli | Yeri |
|---|---|---|
| Metotreksat (MTX) | 10-15 mg/m²/hafta (subkutan veya oral) | Birinci basamak. Üveit gelişme riski HR 0.14-0.63 |
| Adalimumab | Vücut ağırlığı <30 kg: 20 mg/2 hafta, ≥30 kg: 40 mg/2 hafta (subkutan) | MTX yanıtsızlığında ikinci basamak. SYCAMORE çalışmasında etkinlik kanıtlanmıştır |
| İnfliksimab | 5 mg/kg, 0/2/6. haftalarda, sonra 8 haftada bir (intravenöz) | Dirençli vakalarda seçenek |
| Tosilizumab (IL-6 inhibitörü) | JIA artritinde sigorta kapsamı mevcut | Üveit için kanıtlar birikmektedir |
| Etanersept | — | Üveitte etkisiz (TNF reseptör blokeri olduğu için) |
Metotreksat (MTX), juvenil idiyopatik artrit ilişkili üveitte immünomodülatör tedavinin ilk seçeneğidir. 5) Etkinin başlaması 4-12 hafta sürer. Vakaların %27-48’inde MTX tek başına inflamasyonu kontrol etmek için yetersizdir ve %20’si yan etkiler (kusma, karaciğer fonksiyon bozukluğu) yaşar. 2)
Adalimumab, MTX’e yanıtsız vakalarda ikinci seçenek olarak kabul edilir. SYCAMORE çalışması (Ramanan 2017) çift kör bir RCT’dir ve MTX+adalimumab kombinasyonunda tedavi başarısızlık oranını MTX tek başına grubuna kıyasla %60’tan %27’ye anlamlı şekilde düşürmüştür (P<0.0001). 6) Pediatrik non-enfeksiyöz üveitte sigorta kapsamındadır. Monoklonal TNF antikoru olduğu için, TNF reseptör blokeri etanerseptin aksine üveite karşı koruyucu etkiye sahiptir. 3)
ADJUVITE çalışması (Quartier 2018), erken kronik JIA ilişkili anterior üveitte adalimumabın çift kör bir RCT’sidir. 7) Erken başlamanın faydalarını gösteren bir çalışma olarak kabul edilir.
TNF inhibitörlerine başlamadan önce tüberküloz, HBV taraması ve enfeksiyon değerlendirmesi yapılması zorunludur. Oftalmik inflamasyon derneği üyesi bir göz doktoru ile koordineli yönetim ve uygulama gereklidir. 9)
Mutlaka değil, ancak SYCAMORE çalışması (Ramanan 2017) tedavi başarısızlık oranını MTX tek başına %60’tan %27’ye anlamlı şekilde düşüren güçlü kanıtlar sunmaktadır. 6) Mevcut standart yaklaşım, aşamalı bir yaklaşımdır: önce MTX, yeterli inflamasyon kontrolü sağlanamazsa adalimumab eklenmesi düşünülür. Çocuğun gelecekteki görüşünü korumak için gerekli görüldüğünde agresif tedavi önerilir.
JIA ilişkili üveitin patogenezi tam olarak anlaşılamamıştır, ancak esas olarak immünolojik mekanizmaların rol oynadığı düşünülmektedir.
Hücresel bağışıklık: CD4+ T hücreleri (Th17 baskın) uvea dokusuna sızar ve IL-17, IL-6, TNF-α üretir. İnflamatuar sitokinlerin aşırı üretimi vasküler endotel geçirgenliğini artırarak iris ve siliyer cisimde ödem ve inflamatuar hücre infiltrasyonunu sürdürür. Eklem sinovyumunda pannus oluşumu → kıkırdak ve kemik yıkımı yolunu izler, ancak ateş, halsizlik, anemi ve büyüme geriliği gibi sistemik semptomlar da indüklenir.
Otoantikorlarla ilişki: Antinükleer antikor (ANA) pozitifliği, üveitli vakaların yaklaşık %80’inde görülür. Oligoartiküler tipte HLA-DR5 (DRB1*1101) ve HLA-DR11 ile ilişki bildirilmiştir. Otoantijene özgü T hücre yanıtı ve klasik kompleman yolunun aktivasyonu da rol oynar.
Artritten patofizyolojik ayrışma: Üveit, artrit semptomlarının yatışmasından sonra bağımsız olarak devam edebilir. Farklı inflamatuar yollarla sürdürüldüğü için artrit kontrol altında olsa bile sürekli oftalmolojik izlem gereklidir.
Kronik inflamasyon sonucu oluşan başlıca doku değişiklikleri:
Ramanan ve ark. (2017) tarafından yapılan çift kör randomize kontrollü çalışmada, MTX tek başına grubuna karşı MTX+adalimumab grubunda tedavi başarısızlık oranı %27’ye karşı %60 (P<0.0001) olarak bulunmuştur. 6) Bu çalışma, adalimumabın pediatrik non-enfeksiyöz üveit için onaylanmasının temelini oluşturmuştur. Çalışmadan çıkma kriterleri belirlenerek uzun dönem takip verileri de toplanmıştır.
Cann ve ark. (2018) tarafından Bristol bölgesinde yapılan retrospektif bir çalışmada, 166 çocuk non-enfeksiyöz üveit hastasında biyolojik ajan kullanım oranı %35’e ulaşmış ve görme kaybı insidansı (logMAR>0.3) 0.05/göz-yılı, ciddi görme kaybı (logMAR≥1.0) ise 0.01/göz-yılı olarak bulunmuştur. 2) Bu, biyolojik ajanlar öncesi 0.10/göz-yılı oranına göre bir iyileşme olup tedavideki ilerlemeyi göstermektedir.
Foeldvari ve ark. (2023) tarafından çok uluslu çalışma grubu (MIWGUC) tarafından yayınlanan en son önerilerde, MTX’e dirençli JIA ilişkili üveitte erken adalimumab başlanması ve etanerseptin üveit tedavisi olarak seçilmemesi açıkça tavsiye edilmiştir. 10)
Ruksolitinib ve tofasitinib gibi JAK inhibitörlerinin dirençli JIA ilişkili üveitte etkinliği olgu sunumları ve küçük serilerde bildirilmiş olmakla birlikte, şu anda kesin kanıtlar elde edilmemiştir.
Nordik kohortta, JIA hastalarında 16 yaş sonrası erişkin döneme geçişte de yeni üveit vakaları gözlenmiştir (434 vakadan 12’si 23 yaşında yeni başlangıçlı). Çocukluktan erişkinliğe kesintisiz geçiş bir zorluk oluşturmaktadır. 3) MTX ve MMF teratojenik olduğundan, doğurganlık çağındaki kadınlarda ilaç seçiminde adalimumab nispeten daha güvenli bir seçenek olarak kabul edilir.