Degenerasi Kornea Berbentuk Pita
Frekuensi Kejadian: sekitar 32% kasus
Pengendapan kalsium di bagian tengah kornea akibat peradangan kronis. Menyebabkan gangguan penglihatan. Diobati dengan khelasi EDTA atau laser eksimer.

Artritis idiopatik juvenil (JIA) adalah istilah umum untuk artritis kronis tanpa penyebab yang jelas pada anak di bawah 16 tahun. Dahulu disebut artritis reumatoid juvenil. Menurut kriteria ILAR, diklasifikasikan menjadi 7 tipe (sistemik, oligoartikular, poliartikular RF-negatif, poliartikular RF-positif, psoriatik, entesitis-related, dan tidak terklasifikasi). Dari jumlah tersebut, empat tipe: sistemik, oligoartikular, poliartikular RF-negatif, dan poliartikular RF-positif setara dengan artritis reumatoid juvenil (JRA) sebelumnya, dan mencakup 94% kasus JIA.
Uveitis kronis adalah komplikasi okular terpenting dari JIA dan merupakan penyebab paling sering uveitis pada anak. Mencakup 41-47% dari seluruh uveitis anak. 1) Uveitis biasanya muncul setelah onset artritis, namun pada 3-7% kasus muncul lebih dulu. Median waktu hingga onset adalah 5,5 bulan, dan sering terjadi dalam 5-7 tahun setelah onset artritis, terutama 82-90% dalam 4 tahun pertama. 3)
Angka kejadian uveitis sangat bervariasi tergantung subtipe JIA.
| Subtipe JIA | Angka kejadian uveitis | Risiko |
|---|---|---|
| Artritis oligoartikular persisten | 41-46% | Tinggi |
| Artritis poliartikular RF-negatif | 5-23% | Sedang hingga tinggi |
| Artritis psoriatik | 10-36% | Sedang |
| Artritis terkait entesitis | 7-25% | Sedang |
| Tipe sistemik | 0% | Rendah |
Sekitar 20% pada tipe oligoartikular dan sekitar 5% pada tipe poliartikular, dan dilaporkan tidak terjadi pada tipe sistemik. Dalam kohort Nordic, dikonfirmasi bahwa uveitis terjadi pada 10-22% dari seluruh pasien JIA. 3)
Pada tahap awal, hampir tidak ada gejala subjektif seperti kemerahan, nyeri, atau fotofobia, dan berkembang secara diam-diam sehingga digambarkan sebagai “uveitis putih”. Terutama pada anak kecil, keluhan subjektif jarang dan pemeriksaan sulit dilakukan. Sangat sulit ditemukan tanpa skrining rutin dengan slit lamp.
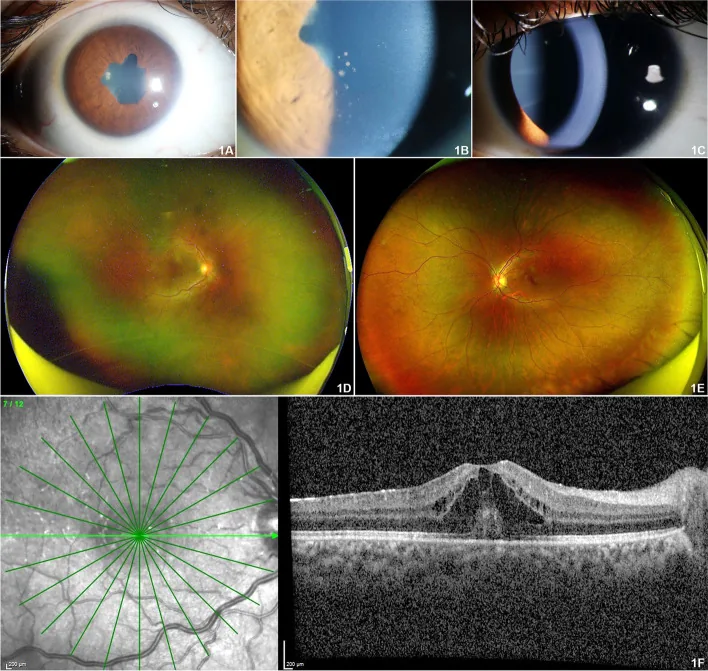
Ciri terbesar uveitis terkait JIA adalah tanpa gejala pada tahap awal.
97,8% uveitis terkait JIA berbentuk uveitis anterior (iridosiklitis), dengan karakteristik bilateral dan non-granulomatosa. 2) Pada saat kunjungan ke dokter mata, seringkali sudah banyak komplikasi yang ada.
Degenerasi Kornea Berbentuk Pita
Frekuensi Kejadian: sekitar 32% kasus
Pengendapan kalsium di bagian tengah kornea akibat peradangan kronis. Menyebabkan gangguan penglihatan. Diobati dengan khelasi EDTA atau laser eksimer.
Sinekia Posterior
Frekuensi Kejadian: sekitar 28% kasus
Perlekatan antara iris dan lensa. Sering sudah ada saat ditemukan, dan menyebabkan blokade pupil. Pencegahan dengan obat midriatik penting.
Katarak Komplikata
Insidensi Kumulatif: 0,05/per mata-tahun
Terjadi akibat peradangan kronis dan penggunaan steroid (sekitar 22%). Memerlukan operasi katarak di bawah kontrol peradangan aktif.
Glaukoma Sekunder
Insidensi Kumulatif: 0,03/per mata-tahun
Ditemukan pada 15% kasus. Lebih sering pada uveitis terkait JIA dibandingkan uveitis idiopatik. Faktor utama prognosis penglihatan yang buruk. 2)
Selain itu, telah dilaporkan adanya sel inflamasi di vitreus anterior, edema makula kistoid (3%), hipotoni (9%), neuritis optik, dan vaskulitis retina. Dalam studi kohort besar, dilaporkan bahwa sepertiga pasien sudah memiliki gangguan penglihatan pada kunjungan pertama. Komplikasi degenerasi kornea berbentuk pita, katarak sekunder, dan glaukoma dilaporkan terjadi pada sekitar 67% kasus secara kumulatif.
Membiarkannya dapat menyebabkan kehilangan penglihatan. Uveitis terkait JIA adalah penyakit khas dari “uveitis tanpa nyeri” (White uveitis), di mana peradangan berlanjut tanpa gejala dan menyebabkan degenerasi kornea pita, katarak, dan glaukoma. Bahkan tanpa gejala, kunjungan rutin ke dokter mata adalah satu-satunya cara untuk melindungi penglihatan.
Uveitis terkait JIA adalah penyakit inflamasi kronis dengan mekanisme autoimun, yang melibatkan interaksi antara faktor lingkungan dan beberapa gen. Produksi berlebihan sitokin inflamasi (IL-1, IL-6, TNF-α) memainkan peran sentral dalam patogenesis. Pada sinovium sendi, terbentuk jaringan granulasi yang disebut pannus, dan di uvea, kaskade inflamasi serupa terus diaktifkan.
Faktor risiko perkembangan uveitis (Pedoman Nordic 2023) 3):
Faktor protektif (secara signifikan menurunkan risiko uveitis) 3):
Diagnosis uveitis pada pasien JIA sering dilakukan selama pemeriksaan skrining. Deteksi pada tahap tanpa gejala berhubungan langsung dengan perbaikan prognosis visual.
Kombinasi subtipe JIA, ANA positif, usia onset, dan durasi penyakit digunakan untuk stratifikasi risiko. 3, 4)
| Stratifikasi Risiko | Kriteria Utama | Frekuensi Skrining |
|---|---|---|
| Risiko Tinggi | Oligoartritis + ANA positif + onset ≤6 tahun + durasi penyakit <4 tahun | Setiap 3 bulan |
| Risiko Sedang | Memenuhi sebagian kriteria di atas | Setiap 6 bulan |
| Risiko Rendah | Tipe sistemik, poliartritis RF positif, ERA, onset >6 tahun | Setiap 12 bulan (hanya selama 2 tahun) |
Penyakit yang disertai artritis dan uveitis meliputi: ankylosing spondylitis, sindrom Reiter, artritis psoriatik, sarkoidosis, penyakit radang usus, sarkoidosis juvenil (EOS), sindrom Blau, sindrom TINU.
Frekuensi tergantung risiko. Pada risiko tinggi (oligoartikular, ANA positif, onset <6 tahun, durasi penyakit <4 tahun) dianjurkan skrining setiap 3 bulan. 3, 4) Risiko sedang setiap 6 bulan, risiko rendah (tipe sistemik, poliartritis RF positif) setiap 12 bulan selama 2 tahun. Penting untuk berkoordinasi dengan rheumatolog anak dan dokter mata untuk menentukan interval secara individual.
Penanganan uveitis terkait JIA biasanya memerlukan kerjasama antara rheumatolog anak dan dokter mata. Kontrol inflamasi jangka panjang adalah dasar pencegahan komplikasi dan perlindungan penglihatan. Pedoman tata laksana uveitis merekomendasikan memulai dengan terapi topikal, kemudian secara bertahap beralih ke terapi imunomodulator dan biologis pada kasus refrakter. 8)
| Obat | Dosis dan Cara Penggunaan | Klasifikasi |
|---|---|---|
| Metotreksat (MTX) | 10-15 mg/m²/minggu (subkutan atau oral) | Pilihan pertama. Risiko uveitis HR 0,14-0,63 |
| Adalimumab | Berat <30 kg: 20 mg/2 minggu, ≥30 kg: 40 mg/2 minggu (subkutan) | Pilihan kedua jika MTX tidak efektif. Efektivitas terbukti dalam uji SYCAMORE |
| Infliximab | 5 mg/kg, minggu 0/2/6 kemudian setiap 8 minggu (infus) | Pilihan untuk kasus refrakter |
| Tosilizumab (penghambat IL-6) | Disetujui untuk artritis JIA | Bukti untuk uveitis masih terkumpul |
| Etanersept | — | Tidak efektif untuk uveitis (karena penghambat reseptor TNF) |
Metotreksat (MTX) adalah pilihan pertama terapi imunomodulator untuk uveitis terkait artritis idiopatik juvenil. 5) Efek mulai terlihat dalam 4–12 minggu. Pada 27–48% kasus, MTX saja tidak cukup mengontrol peradangan, dan 20% mengalami efek samping (muntah, gangguan fungsi hati). 2)
Adalimumab adalah pilihan kedua untuk kasus yang tidak responsif terhadap MTX. Uji SYCAMORE (Ramanan 2017) adalah RCT tersamar ganda yang menunjukkan penurunan signifikan angka kegagalan terapi dari 60% pada kelompok MTX saja menjadi 27% pada kelompok MTX+adalimumab (P<0.0001). 6) Memiliki persetujuan asuransi untuk uveitis non-infeksi pada anak. Sebagai antibodi monoklonal TNF, ia memberikan efek protektif terhadap uveitis, berbeda dengan etanercept (penghambat reseptor TNF). 3)
Uji ADJUVITE (Quartier 2018) adalah RCT tersamar ganda adalimumab untuk uveitis anterior terkait JIA kronis dini. 7) Studi ini menunjukkan manfaat inisiasi dini.
Sebelum memulai penghambat TNF, skrining TB, HBV, dan evaluasi infeksi harus dilakukan terlebih dahulu. Diperlukan koordinasi dengan dokter mata anggota Perhimpunan Oftalmologi Inflamasi untuk manajemen pemberian. 9)
Tidak selalu, tetapi ada bukti kuat dari uji SYCAMORE (Ramanan 2017) yang menunjukkan penurunan angka kegagalan terapi dari 60% dengan MTX saja menjadi 27% dengan penambahan adalimumab. 6) Pendekatan standar saat ini adalah memulai dengan MTX, kemudian mempertimbangkan adalimumab jika kontrol peradangan tidak memadai. Untuk melindungi penglihatan anak di masa depan, terapi agresif dianjurkan jika diperlukan.
Patofisiologi uveitis terkait artritis idiopatik juvenil belum sepenuhnya dipahami, tetapi diduga mekanisme imunologi berperan utama.
Imunitas Seluler: Sel T CD4+ (dominan Th17) menginfiltrasi jaringan uvea dan memproduksi IL-17, IL-6, dan TNF-α. Produksi sitokin inflamasi yang berlebihan meningkatkan permeabilitas endotel vaskular, menyebabkan edema iris dan badan siliaris serta infiltrasi sel inflamasi yang menetap. Pada sinovium sendi, terjadi pembentukan pannus → destruksi tulang rawan dan tulang, serta gejala sistemik seperti demam, kelelahan, anemia, dan gangguan pertumbuhan.
Hubungan dengan Autoantibodi: Positivitas antibodi antinuklear (ANA) ditemukan pada sekitar 80% kasus uveitis yang menyertai. Hubungan dengan HLA-DR5 (DRB1*1101) dan HLA-DR11 telah dilaporkan pada tipe oligoartikular. Reaksi sel T spesifik antigen diri dan aktivasi jalur klasik komplemen juga berperan.
Disosiasi Patologis dengan Artritis: Uveitis dapat menetap secara independen bahkan setelah gejala artritis mereda. Karena berlanjut melalui jalur inflamasi yang berbeda, pemantauan oftalmologis berkelanjutan diperlukan meskipun artritis sudah tenang.
Perubahan jaringan utama akibat inflamasi kronis:
Uji coba acak tersamar ganda oleh Ramanan dkk. (2017) menunjukkan bahwa kelompok MTX+adalimumab menekan tingkat kegagalan pengobatan menjadi 27% dibandingkan 60% pada kelompok MTX saja (P<0,0001). 6) Uji coba ini menjadi dasar persetujuan adalimumab untuk uveitis non-infeksi pada anak. Kriteria penghentian uji coba ditetapkan dan data tindak lanjut jangka panjang telah terkumpul.
Dalam studi retrospektif dari wilayah Bristol oleh Cann dkk. (2018) pada 166 pasien anak dengan uveitis non-infeksi, tingkat penggunaan agen biologis mencapai 35%, insidensi kehilangan penglihatan (logMAR>0.3) adalah 0,05 per mata-tahun, dan kehilangan penglihatan berat (logMAR≥1,0) adalah 0,01 per mata-tahun. 2) Ini lebih baik dari 0,10 per mata-tahun sebelum pengenalan agen biologis, menunjukkan kemajuan terapi.
Rekomendasi terbaru dari kelompok kerja multinasional (MIWGUC) oleh Foeldvari dkk. (2023) secara jelas merekomendasikan pengenalan awal adalimumab pada uveitis terkait JIA yang refrakter terhadap MTX, dan tidak memilih etanercept sebagai terapi uveitis. 10)
Efektivitas inhibitor JAK seperti ruxolitinib dan tofacitinib pada uveitis terkait JIA refrakter telah dilaporkan dalam laporan kasus dan seri kecil, namun belum ada bukti definitif saat ini.
Dalam kohort Nordik, kasus baru dikonfirmasi setelah transisi ke dewasa pada usia di atas 16 tahun (12 dari 434 kasus baru pada usia 23 tahun), sehingga koordinasi yang mulus dari masa anak ke dewasa menjadi tantangan. 3) Karena MTX dan MMF bersifat teratogenik, adalimumab dianggap sebagai pilihan yang relatif aman untuk wanita usia subur.