幼年特发性关节炎(JIA)是16岁以下儿童发生的慢性关节炎,葡萄膜炎 是最重要的眼部并发症。
早期常无症状,被称为“白色葡萄膜炎 ”。
占所有儿童葡萄膜炎 的41%–47%,诊断延迟可导致严重视力 损害。1)
少关节型JIA发病率最高(约20%),ANA阳性、发病年龄小、病程短的患者风险更高。3)
SYCAMORE试验(Ramanan 2017)证明阿达木单抗 联合甲氨蝶呤 可将治疗失败率从60%降至27%。6)
筛查可实现早期诊断,随着单克隆TNF抑制剂 的引入,视力 预后得到改善。2)
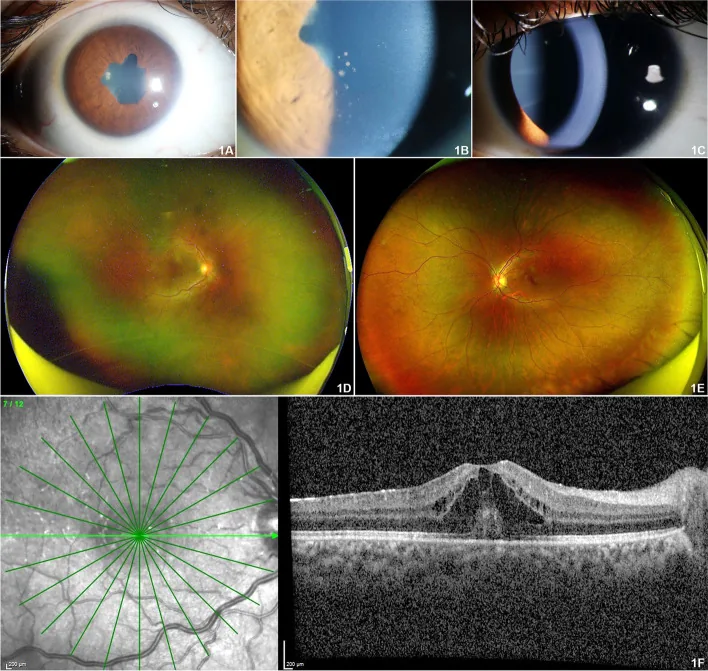
眼部并发症(带状角膜变性 、虹膜后粘连 、白内障 、青光眼 )可能在超过67%的病例中发生,适当的治疗和定期随访是保护视力 的关键。
幼年特发性关节炎(JIA)是16岁以下儿童发生的原因不明的慢性关节炎的总称。曾被称为幼年类风湿关节炎。根据国际风湿病学会联盟(ILAR)标准,JIA分为七种亚型:全身型、少关节型、RF阴性多关节型、RF阳性多关节型、银屑病性关节炎、附着点炎相关关节炎和未分化关节炎。其中,全身型、少关节型、RF阴性多关节型和RF阳性多关节型这四种亚型相当于原来的幼年类风湿关节炎(JRA),占JIA的94%。
慢性葡萄膜炎 是JIA最重要的眼部并发症,也是儿童葡萄膜炎 中最常见的病因。占所有儿童葡萄膜炎 的41%–47%。1) 葡萄膜炎 通常在关节炎发病后出现,但3%–7%的病例先于关节炎发生。发病中位时间为5.5个月,常在关节炎发病后5–7年内发生,尤其82%–90%在最初4年内发生。3)
葡萄膜炎 的合并率因JIA亚型而异。
JIA亚型 葡萄膜炎 合并率风险 持续性少关节炎 41~46% 高 RF阴性多关节炎 5~23% 中至高 银屑病关节炎 10~36% 中 附着点炎相关关节炎 7~25% 中 全身型 0% 低
3)
少关节型约20%、多关节型约5%可见,全身型通常不发生。北欧队列研究证实,所有JIA患者中有10%~22%合并葡萄膜炎 。3)
Q
为什么幼年特发性关节炎相关葡萄膜炎容易被忽视?
A
早期几乎没有充血 、疼痛、畏光 等自觉症状,进展隐匿,常被形容为“白色葡萄膜炎 ”。尤其是幼儿,主观症状少,检查困难。没有定期裂隙灯 显微镜筛查很难发现。
幼年特发性关节炎相关葡萄膜炎的眼部所见。显示后粘连、角膜后沉着物、右眼黄斑水肿。 Mahendradas P, et al. Reactivation of juvenile idiopathic arthritis associated uveitis with posterior segment manifestations following anti-SARS-CoV-2 vaccination. J Ophthalmic Inflamm Infect. 2022. Figure 1. PM
CI D: PMC9043884. License: CC BY.
JIA相关葡萄膜炎 的最大特点是早期无症状性 。
无症状(大多数) :常无充血 、眼痛 、畏光 。这导致长期诊断延迟。视物模糊 、视力 下降白内障 、黄斑水肿 )时才首次察觉。头位异常、注意力下降 :可能作为幼儿特有的症状出现。例外 :HLA-B27阳性的男孩可表现为急性复发性前葡萄膜炎 ,出现充血 、眼痛 、畏光 。
97.8%的JIA相关葡萄膜炎 表现为前葡萄膜炎 (虹膜 睫状体 炎),典型表现为双侧、非肉芽肿性。2) 眼科就诊时,许多患者已存在多种并发症。
带状角膜变性
发生率 :约32%的病例
慢性炎症导致角膜 中央钙沉积,引起视力 障碍。治疗采用EDTA螯合或准分子激光。
虹膜后粘连
发生率 :约28%的病例
虹膜 与晶状体 粘连。常在初诊时已存在,可导致瞳孔阻滞 。预防性使用散瞳药 很重要。
并发性白内障
累积发病率 :0.05/眼年
由长期炎症和类固醇 使用引起(约22%)。需在活动性炎症控制下进行白内障 手术。
继发性青光眼
累积发病率 :0.03/眼年
见于15%的病例。JIA相关葡萄膜炎 中比特发性葡萄膜炎 更常见。是视力 预后不良的主要原因。2)
其他表现包括前玻璃体 炎症细胞、黄斑 囊样水肿(3%)、低眼压 (9%)、视神经炎 和视网膜血管炎 。大型队列研究报告,初诊时已有三分之一患者存在视力 障碍。带状角膜变性 、后发性白内障 和青光眼 等并发症累积发生于约67%的病例。
Q
我的孩子被诊断为葡萄膜炎,但孩子说不疼,可以不管它吗?
A
放任不管可能导致视力 丧失。JIA相关性葡萄膜炎 正是“不痛的葡萄膜炎 ”(白色葡萄膜炎 )的代表性疾病,炎症在无症状的情况下持续存在,导致带状角膜变性 、白内障 和青光眼 进展。即使没有症状,定期眼科随访也是保护视力 的唯一手段。
JIA相关性葡萄膜炎 是一种由自身免疫机制引起的慢性炎症性疾病,其发病涉及环境因素和多个基因的相互作用。炎性细胞因子(IL-1、IL-6、TNF -α)的过度产生在发病机制中起核心作用。在关节滑膜中形成称为血管翳的肉芽组织,而在葡萄膜中类似的炎症级联反应持续激活。
葡萄膜炎 发病的风险因素3) :
发病年龄小 :JIA发病年龄小于6岁时风险尤其高。抗核抗体(ANA)阳性 :约80%的葡萄膜炎 合并病例为阳性。发病风险最高升至45%。特定亚型 :持续性少关节炎、RF阴性多关节炎、银屑病关节炎。病程短 :发病初期4年内82%~90%发生葡萄膜炎 。HLA-DR5、HLA-DR11相关遗传易感性 。
保护因素 (显著降低葡萄膜炎 发病风险)3) :
甲氨蝶呤 (MTX)单克隆TNF抑制剂 (阿达木单抗 ) :HR 0.09(单用或与MTX联用)。依那西普(TNF 受体抑制剂)无保护作用 :因其作用机制与单克隆TNF 抗体不同,故无效。
JIA患者的葡萄膜炎 诊断常在筛查检查中进行。在无症状阶段发现可直接改善视力 预后。
裂隙灯显微镜检查 前房 炎症、角膜 后沉着物和虹膜后粘连 。眼压测量 眼压 或低眼压 。视力检查 散瞳 眼底检查 黄斑水肿 和视神经 变化。OCT (光学相干断层扫描 )囊样黄斑水肿 。
抗核抗体(ANA) :阳性(≥1:40)显著增加葡萄膜炎 风险。少关节型中抗核抗体阳性率高,合并葡萄膜炎 的病例约80%呈阳性。类风湿因子(RF) :用于RF阴性多关节型的风险分层。少关节型中阳性率低。HLA-B27 :附着点炎相关关节炎中易呈阳性,与急性复发性前葡萄膜炎 相关。血沉和CRP :全身型中升高,但少关节型中常正常。
风险分层标准结合JIA亚型、ANA阳性、发病年龄和病程。3, 4)
风险层 主要标准 筛查频率 高风险 少关节炎 + ANA阳性 + 发病≤6岁 + 病程<4年 每3个月 中风险 满足上述部分条件 每6个月 低风险 全身型、RF阳性多关节炎、ERA、发病>6岁 每12个月(仅2年)
使用MTX或单克隆TNF抑制剂 治疗期间可减少筛查频率。3)
16岁后转为自我监测,但Nordic队列报告434例中有12例在23岁时发病。3)
合并关节炎和葡萄膜炎 的疾病需鉴别以下:强直性脊柱炎、赖特综合征、银屑病关节炎、结节病 、炎症性肠病、幼年型结节病 (EOS)、Blau综合征、TINU综合征 。
Q
需要多久看一次眼科?
A
取决于风险。高风险(少关节型、ANA阳性、6岁前发病、病程不足4年)建议每3个月筛查一次。3, 4) 中风险每6个月一次,低风险(全身型、RF阳性多关节炎等)每12个月一次,观察2年。重要的是与小儿风湿病专科医生和眼科医生合作,个体化设定间隔。
JIA相关葡萄膜炎 的管理通常需要小儿风湿病专科医生和眼科医生的共同管理。长期控制炎症是预防并发症和保护视力 的根本。葡萄膜炎 诊疗指南建议从局部治疗开始,难治性病例逐步引入免疫调节治疗和生物制剂 。8)
倍他米松(Rinderon)0.1%滴眼液 :每日4~6次(活动期)。用于急性控制炎症。地塞米松滴眼液 :效果相当。散瞳药 (Mydrin P滴眼液)虹膜后粘连 并进行瞳孔 管理。炎症稳定期可仅用散瞳药 观察。
药物 剂量和用法 地位 甲氨蝶呤 (MTX)10~15 mg/m²/周(皮下或口服) 一线选择。葡萄膜炎 发病风险 HR 0.14~0.63 阿达木单抗 体重<30kg:20mg/2周,≥30kg:40mg/2周(皮下) MTX无效时的二线选择。SYCAMORE试验证实有效性 英夫利西单抗 5 mg/kg,第0、2、6周后每8周一次(静脉输注) 难治性病例的选择 托珠单抗 (IL-6抑制剂)在日本已获批用于JIA关节炎 对葡萄膜炎 的证据正在积累中 依那西普 — 对葡萄膜炎 无效 (因TNF 受体抑制剂)
**甲氨蝶呤 (MTX)**是幼年特发性关节炎相关葡萄膜炎 免疫调节治疗的一线药物。5) 起效需要4-12周。27-48%的病例单用MTX不足以控制炎症,20%出现副作用(呕吐、肝功能异常)。2)
阿达木单抗 阿达木单抗 联合组的治疗失败率从60%显著降低至27%(P<0.0001)。6) 已获批用于儿童非感染性葡萄膜炎 。作为一种单克隆TNF 抗体,与TNF 受体抑制剂依那西普不同,它对葡萄膜炎 具有保护作用。3)
ADJUVITE试验(Quartier 2018)是一项关于阿达木单抗 治疗早期慢性JIA相关前葡萄膜炎 的双盲RCT。7) 该研究被定位为显示早期引入益处的证据。
在开始TNF抑制剂 治疗前,必须进行结核病、HBV筛查和感染评估。需要与眼炎症学会会员的眼科医生合作进行给药管理。9)
带状角膜变性 并发性白内障 超声乳化 吸除+人工晶状体 植入(在确认炎症控制后进行)。在幼儿中,有时选择不植入人工晶状体 而使用接触镜矫正。为预防弱视 ,同时进行后囊切开和前部玻璃体 切除。继发性青光眼 房水 生成抑制剂滴眼液。难治性病例考虑小梁切开术 、小梁切除术 或Baerveldt植入物。
Q
是否必须使用阿达木单抗?
A
并非必须,但SYCAMORE试验(Ramanan 2017)有强有力的证据表明,联合治疗将治疗失败率从单用MTX的60%显著降低至27%。6) 目前的标准化方法是阶梯式策略:首先使用MTX,如果炎症控制不充分,再考虑加用阿达木单抗 。为了保护孩子的未来视力 ,在认为必要时推荐积极治疗。
JIA相关葡萄膜炎 的发病机制尚未完全阐明,但认为主要涉及免疫学机制。
细胞免疫 :CD4+T细胞(Th17优势)浸润葡萄膜组织,产生IL-17、IL-6和TNF -α。炎症细胞因子的过度产生增加血管内皮通透性,导致虹膜 和睫状体 的水肿和炎症细胞浸润持续存在。在关节滑膜中,形成血管翳导致软骨和骨破坏,并引起发热、乏力、贫血和生长障碍等全身症状。
与自身抗体的关联 :约80%的葡萄膜炎 患者抗核抗体(ANA)阳性。少关节型中报道了与HLA-DR5(DRB1*1101)和HLA-DR11的关联。自身抗原特异性T细胞反应和补体 经典途径的激活也参与其中。
与关节炎的病理分离 :即使关节炎症状缓解后,葡萄膜炎 也可能独立持续存在。由于通过不同的炎症途径持续,即使关节炎稳定,也需要持续的眼科监测。
慢性炎症导致的主要组织变化:
带状角膜变性 (32%):钙沉积在角膜上皮 下的鲍曼层。虹膜后粘连 (28%):虹膜 与晶状体 的纤维性粘连导致瞳孔阻滞 。继发性白内障 (22%):炎症和类固醇 均可导致晶状体 混浊。
继发性青光眼 (15%):全周虹膜后粘连 导致房水 流出受阻,类固醇性青光眼 。囊样黄斑水肿 (3%):影响视力 预后的严重并发症。
Ramanan等人(2017)进行的双盲随机对照试验比较了MTX单药组与MTX+阿达木单抗 组,结果显示阿达木单抗 组将治疗失败率从60%降低至27%(P<0.0001)。6) 该试验为阿达木单抗 获批用于儿童非感染性葡萄膜炎 提供了依据。在设定停药标准的同时,长期随访数据也在积累中。
Cann等人(2018)对布里斯托地区的回顾性研究显示,在166名儿童非感染性葡萄膜炎 患者中,生物制剂 的使用率达到35%,视力 丧失发生率(logMAR>0.3)为0.05/眼年,重度视力 丧失(logMAR≥1.0)为0.01/眼年。2) 这比生物制剂 引入前的0.10/眼年有所改善,显示了治疗的进步。
Foeldvari等人(2023)的多国工作组(MIWGUC)最新建议明确推荐对MTX无效的JIA相关葡萄膜炎 早期引入阿达木单抗 ,并建议不要选择依那西普治疗葡萄膜炎 。10)
鲁索替尼、托法替布等JAK抑制剂对难治性JIA相关葡萄膜炎 的有效性已有病例报告和小规模系列报道,但目前尚未获得确凿证据。
北欧队列显示,JIA患者在16岁后过渡到成人期后仍有新发病例(434例中有12例在23岁时新发),从儿童期到成人期的无缝衔接成为挑战。3) 由于MTX和MMF具有致畸性,在育龄女性的药物选择中,阿达木单抗 被认为是相对安全的选择。
Clarke SLN, Sen ES, Ramanan AV. Juvenile idiopathic arthritis-associated uveitis. Pediatr Rheumatol. 2016;14:27.
Cann M, Ramanan AV, Crawford A, et al. Outcomes of non-infectious Paediatric uveitis in the era of biologic therapy. Pediatr Rheumatol Online J. 2018;16(1):51. doi:10.1186/s12969-018-0266-5. PMID:30081917; PMCI D:PMC6080499.
Leinonen S. A Nordic screening guideline for juvenile idiopathic arthritis-related uveitis. Acta Ophthalmologica. 2023;101:465-468.
Angeles-Han ST, Ringold S, Beukelman T, et al. 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Screening, Monitoring, and Treatment of Juvenile Idiopathic Arthritis-Associated Uveitis. Arthritis Care Res. 2019;71(6):703-716.
Heiligenhaus A, Michels H, Schumacher C, et al. Evidence-based, interdisciplinary guidelines for anti-inflammatory treatment of uveitis associated with juvenile idiopathic arthritis. Rheumatol Int. 2012;32(5):1121-1133.
Ramanan AV, Dick AD, Jones AP, et al. Adalimumab plus Methotrexate for Uveitis in Juvenile Idiopathic Arthritis (SYCAMORE). N Engl J Med. 2017;376(17):1637-1646.
Quartier P, Baptiste A, Despert V, et al. ADJUVITE: a double-blind, randomised, placebo-controlled trial of adalimumab in early onset, chronic, juvenile idiopathic arthritis-associated anterior uveitis. Ann Rheum Dis. 2018;77(7):1003-1011.
日本眼炎症学会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
日本眼炎症学会 TNF 阻害薬使用検討委員会. 非感染性ぶどう膜炎に対するTNF 阻害薬使用指針および安全対策マニュアル(改訂第2版、2019年版). 日眼会誌. 2019.
Foeldvari I, Maccora I, Petrushkin H, et al. New and updated recommendations for the treatment of JIA associated uveitis (MIWGUC). Arthritis Care Res. 2023;75(5):975-982.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。