TINU综合征是一种罕见的全身性炎症性疾病,以急性肾小管间质性肾炎和双眼前葡萄膜炎 为特征。
1975年由Dobrin等人首次报道。
好发于青少年女性,但也可发生于包括老年人在内的所有年龄段。
肾脏和眼部症状常不同时出现,容易导致诊断延迟。
尿β2微球蛋白升高是诊断线索,确诊需依靠肾活检。
肾脏预后总体良好,但葡萄膜炎 复发率高达40%,需要长期随访。
治疗首选类固醇 (局部和全身),眼科和肾内科的协作至关重要。
肾小管间质性肾炎伴葡萄膜炎 综合征(TINU)是一种罕见的全身性炎症性疾病,合并急性肾小管间质性肾炎(TIN)和双眼葡萄膜炎 。1975年由Dobrin等人首次报道1) 。21世纪初全球仅报道约133例,此后病例报告增加,已达约600例1) 。
被认为是一种免疫介导性疾病,涉及肾脏和眼睛的共同自身抗原,好发于青春期女性。肾脏和眼部症状常不同时出现,容易导致诊断延迟。
Arita T, et al. A case of tubulointerstitial nephritis and uveitis syndrome accompanied by subclinical choroiditis. BMC Ophthalmol. 2023. Figure 2. PM
CI D: PMC10588062. License: CC BY.
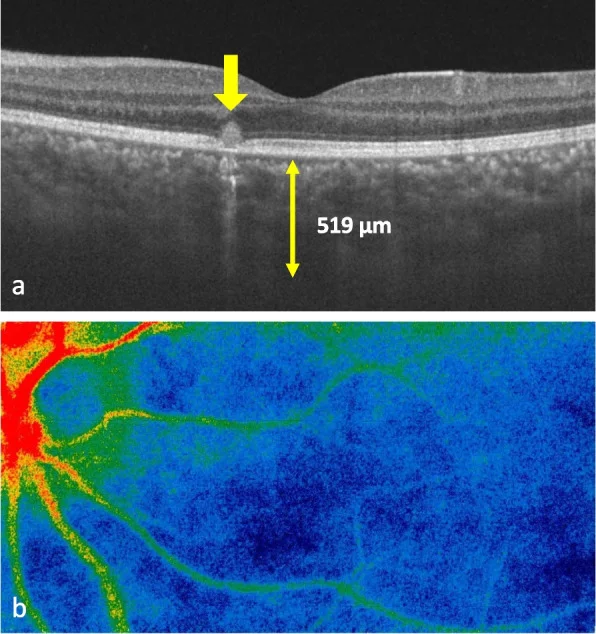
Swept-source OCT 显示脉络膜 增厚至519 μm,视网膜色素上皮 水平可见高反射病变。LSFG彩色图显示以冷色为主的模式,提示脉络膜 血流减少。这对应于本文“4. 临床表现”中讨论的TINU综合征相关的后段炎症表现。
年发病率估计为每百万人1-2例1) 。在葡萄膜炎 患者中占0.1-2%,约5%的TIN活检病例存在该综合征2) 。在儿童中,它是葡萄膜炎 的主要原因之一,与眼结节病 和青少年慢性虹膜 睫状体 炎并列。
流行病学上好发于年轻女性。2022年的一项系统综述报告发病年龄中位数为17岁,女性与男性之比为1.8:11) 。但近期报告显示,随着诊断意识的提高,成人和老年人的诊断病例也在增加1) 3) 。北爱尔兰的一项研究报告平均诊断年龄为43岁3) 。尚未确定与特定民族、种族或地理因素的关联。
Q
TINU综合征有多罕见?
A
年发病率估计为每百万人1-2例。仅占所有葡萄膜炎 的0.1-2%,实际上,相当数量的未确诊病例可能被诊断为特发性1) 。
TINU综合征的确切发病机制尚不清楚,但被认为是一种涉及体液免疫和细胞免疫的自身免疫性疾病1) 4) 。
肾活检的组织学发现显示,浸润细胞主要是辅助/诱导T细胞亚群3) 。这表明细胞免疫在发病机制中起核心作用。
体液免疫的参与也有报道。Tan等人在9例TINU综合征患者中高频率检测到血清抗修饰CRP (mCRP )抗体,提示mCRP 可能是肾和眼组织的共同靶自身抗原4) 。
肾小管上皮和眼睫状体 上皮在胚胎学上具有相似的结构。两种组织共有的酶功能障碍或免疫应答的靶向破坏被认为是同时累及肾和眼的机制。
已报道与特定HLA基因型有强烈关联。Levinson等人在18例患者中的13例中鉴定出HLA-DQA101/DQB1 05/DRB1*01单倍型1) 。在日本患者中,已指出与HLA-A2、HLA-A24、HLA-A31和HLA-DR4的关联4) 。推测这些HLA II类分子参与自身抗原的呈递并激活自身反应性T细胞。
药物性肾小管间质性肾炎可触发TINU的发病。Mandeville等人的综述中,约24%的报告病例有抗生素使用史,18%有NSAIDs使用史4) 。已报道的致病药物如下:
抗生素 :利福平、磺胺类药物等非甾体抗炎药 :布洛芬、依托考昔等抗癫痫药 物消化性溃疡药物
EB 病毒、水痘-带状疱疹病毒、衣原体等既往感染被认为与发病相关1) 。也有报告提示与SARS-CoV-2感染相关,有病例在肾组织中检测到病毒刺突蛋白5) 。此外,有报道称与甲状腺功能亢进症、类风湿关节炎等自身免疫性疾病合并发生1) 4) 。
Cunha等人(2026年)报告了4例病例系列,其中1例有类风湿关节炎病史并使用NSAIDs,另1例有病毒性胃肠炎前驱症状。该报告显示了环境因素的多样性1) 。
TINU综合征尚无特定的预防方法。
如果使用NSAIDs或抗生素后出现不明原因的持续不适,请尽早就医。
如果发生急性葡萄膜炎 ,建议同时进行肾功能检查。
TINU综合征可出现全身症状、肾脏症状和眼部症状。三者出现的时间常有差异,给诊断带来困难。
全身症状为非特异性,可在肾炎之前或同时出现。
发热 :常为首发症状。倦怠感、疲劳感 :全身倦怠感常先于眼部症状出现。体重减轻 :可能伴有数公斤的不明原因体重减轻1) 。恶心和呕吐 :许多患者也出现消化道症状1) 。腹痛和侧腹痛 :作为肾炎相关症状出现。
反映急性肾小管间质性肾炎,可能无症状。常通过血清肌酐升高、蛋白尿、无菌性脓尿、糖尿等检查异常发现。重症病例可能导致需要透析的急性肾损伤,但肾脏预后通常良好。
眼部症状表现为典型的前葡萄膜炎 。
眼痛 充血 充血 。畏光 (怕光 )视力 下降前房 炎症或并发症引起。
约80%表现为急性发作的双眼非肉芽肿性前葡萄膜炎 1) 。葡萄膜炎 伴有前房 细胞和闪辉,65%为双眼性,88%为前葡萄膜炎 1) 。在复发或迁延病例中,可能出现羊脂状KP、纤维素渗出、虹膜后粘连 和前房积脓 。
典型表现
前房 细胞和闪辉前房 内的炎症表现。程度多为轻度至中度。
角膜 后沉着物(KP)
虹膜后粘连
后眼部所见
视乳头水肿 葡萄膜炎 6) 。
玻璃体混浊 玻璃体 细胞6) 。
视网膜 渗出斑6) 。
眼部症状和肾脏症状的出现时间存在时间差。65%的病例眼部症状出现在肾脏症状之后,21%先于肾脏症状,15%同时出现。眼部症状可能在肾脏诊断后长达14个月才出现1) ,这种时间差是导致诊断困难的主要原因。
Q
除了前葡萄膜炎,还有其他眼部并发症吗?
A
约20%的病例表现为中间葡萄膜炎 、后葡萄膜炎 或全葡萄膜炎 。有视乳头水肿 、玻璃体混浊 、脉络膜新生血管 、视神经视网膜炎 等的报道6) 7) 2) 。虽然罕见,但可能导致严重的视功能损害,因此建议对后眼部进行详细检查。
TINU综合征是排除性诊断,需要排除其他同时累及肾脏和眼部的全身性疾病1) 。
Mandeville等人的诊断标准(2001年)被广泛使用4) 。
分类 要求 确诊病例 肾活检证实TIN + 葡萄膜炎 疑似病例 典型临床表现 + 尿β2微球蛋白升高
无论哪种情况,前提是排除其他疾病,如结节病 、系统性红斑狼疮 、干燥综合征 和结核病1) 。
评估肾炎的重要检查结果如下。
尿β2微球蛋白升高 :肾小管损伤的敏感标志物。常显示超过参考值10倍以上的异常高值,被认为是最有用的诊断标志物。即使血清肌酐在正常范围内也可能升高3) 。但该指标在一般TIN中也会升高,并非TINU综合征特有1) 。尿β-N-乙酰氨基葡萄糖苷酶(NAG)值 :肾小管损伤的参考标志物。蛋白尿 :肾小管性低分子蛋白尿,68%的病例出现3) 。无菌性脓尿 :42%的病例出现3) 。糖尿 :血糖正常的糖尿在34%~47%的病例中出现3) 。血清肌酐升高 :反映肾功能下降。正细胞正色素性贫血 :许多病例出现1) 。红细胞沉降率(ESR)升高 :作为炎症标志物显示高值1) 。CRP 升高 :可作为炎症标志物参考。
TIN的确诊只能通过肾活检实现4) 。典型的组织学表现如下:
肾间质中以淋巴细胞、浆细胞和巨噬细胞为主的炎性细胞浸润
也可见嗜酸性粒细胞浸润(34%)和中性粒细胞浸润(25%)1)
肾小球和血管保持完好
免疫荧光法未检测到免疫沉积物1)
Q
是否必须进行肾活检?
A
确诊需要肾活检,但在肾脏疾病较轻的情况下,风险可能大于获益。如果尿β2微球蛋白升高且伴有典型的双侧前葡萄膜炎 ,可诊断为“疑似病例”7) 。需与肾脏内科协商后决定。
许多疾病同时表现为肾脏症状和葡萄膜炎 ,鉴别诊断很重要。
结节病 葡萄膜炎 常为肉芽肿性1) 。系统性红斑狼疮 (SLE )1) 。干燥综合征 干眼症 为主,葡萄膜炎 罕见1) 。白塞病 结核病和梅毒 :需要进行感染性疾病的排除检查。
TINU综合征的治疗需同时针对眼部和肾脏炎症。眼科与肾内科的协作至关重要。葡萄膜炎 诊疗指南也推荐将TINU综合征作为小儿葡萄膜炎 的鉴别诊断,并与肾内科协作8) 。
对于前葡萄膜炎 ,进行以下局部治疗。
类固醇 滴眼液4) 。散瞳药 (瞳孔 管理)虹膜后粘连 和减轻疼痛。
如果肾功能未能迅速恢复正常,则进行全身性皮质类固醇 给药。
口服泼尼松龙 :起始剂量为1 mg/kg/日,根据临床反应逐渐减量1) 。静脉注射甲泼尼龙冲击 :重症病例每日500 mg至1 g,连续3至5天,之后部分病例转为口服1) 。
如果存在可能诱发的药物,如利福平或磺胺类药物,应停用。
如果类固醇 副作用不可接受或治疗抵抗,可考虑免疫抑制剂1) 。
对于葡萄膜炎 ,在类固醇 滴眼液无效或类固醇 减量困难的情况下,也有使用TNF α抑制剂(阿达木单抗 )的报道1) 7) 。当伴有视网膜血管炎 而重症化或复发时,需要口服类固醇 或使用免疫抑制剂。
长期使用全身性类固醇 时,需注意满月脸、骨质疏松(脆性骨折)、高血压、失眠等副作用1) 。
特别是老年人,需注意类固醇 的毒性,考虑早期转为二线治疗。
葡萄膜炎 在类固醇 减量时容易复发,应谨慎逐渐减量,避免突然停药。类固醇 滴眼液可能导致眼压 升高,因此定期测量眼压 很重要7) 。 肾炎和眼部炎症在治疗反应和预后上存在差异,这是本病管理上的重要特征。
肾炎通常预后良好。肾炎的类固醇 治疗中位时间约为8个月后可停药7) 。大多数病例肾功能完全恢复,但也有部分病例进展为慢性肾损伤。
葡萄膜炎的治疗 中位时间为18个月,比肾炎更长7) 。高达40%的病例会复发并趋于慢性化。复发时可能出现前房 炎症再燃、虹膜后粘连 、继发性青光眼 、白内障 等并发症。建议进行长期随访以应对复发。
长期病程中报告了以下并发症。
继发性青光眼 (包括类固醇 诱发性)并发性白内障 黄斑水肿 脉络膜新生血管 2) 视神经视网膜炎 7)
Q
治疗需要持续多长时间?
A
肾炎的类固醇 治疗中位时间约为8个月可停药。而葡萄膜炎的治疗 中位时间为18个月,比肾炎更长7) 。建议长期随访以防复发。
García-Fernández等人(2023)在一例12岁女性TINU患者的肾活检组织中,通过免疫荧光法检测到SARS-CoV-2刺突蛋白5) 。在症状出现后3个月和10个月的两次肾活检中持续检测到病毒蛋白。提示SARS-CoV-2的肾嗜性可能参与TINU的发生和加重。
Arita等人(2023)通过多模态成像(ICG荧光造影、OCT 、激光散斑血流成像)在一名12岁男性TINU患儿中检测到常规眼底检查 难以发现的隐匿性脉络膜 炎6) 。这表明TINU综合征中可能存在后段潜在炎症,从预防脉络膜新生血管 (CNV )的角度推荐进行详细的影像学检查。
Vazquez等人(2024)报告了一名12岁女性患儿,在TINU诊断后21个月,尽管接受甲氨蝶呤 和阿达木单抗 治疗,仍发生神经视网膜 炎7) 。改用高剂量类固醇 和英夫利西单抗 后,视力 恢复至20/20。该病例表明即使在免疫抑制下也可能出现新的眼部并发症。
单核细胞趋化蛋白-1(MCP -1)在TIN患者尿液中升高,并据报道与疾病活动性相关4) 。未来有望应用于TINU综合征的监测和严重程度评估。
Zhang等人(2025)报告了一名74岁女性TINU综合征合并意义未明的单克隆丙种球蛋白病(MGUS)的病例3) 。肾活检证实急性间质性肾炎,血管壁有κ轻链沉积,但肾小球和肾小管无MIg沉积。糖皮质激素治疗改善了TINU相关的肾损伤。
Cunha J, Afonso R, Calças Marques R, et al. Clinical Presentation and Management of Tubulointerstitial Nephritis and Uveitis Syndrome: A Case Series. Cureus. 2026;18(1):e101107.
Paroli MP, Cappiello D, Staccini D, et al. Juxtapapillary Choroidal Neovascularization in a Young Woman with Tubulointerstitial Nephritis and Uveitis (TINU) Syndrome with Onset in Pediatric Age. Medicina. 2022;58:1260.
Zhang JH, Liu J, Chen Q, et al. A rare concurrence of monoclonal gammopathies in an older adult with tubulointerstitial nephritis and uveitis syndrome. BMC Geriatr. 2025;25:472.
Farnan R, Leavey S, Stokes J, Casey R. Tubulointerstitial nephritis and uveitis syndrome: an unexpected diagnosis. BMJ Case Rep. 2025;18:e263098.
García-Fernández S, Fernández-Morán E, López-Martínez C, et al. Tubulointerstitial nephritis and uveitis syndrome and SARS-CoV-2 infection in an adolescent: just a coincidence in time? Pediatr Nephrol. 2023;38:4203-4207.
Arita T, Namba K, Iwata D, et al. A case of tubulointerstitial nephritis and uveitis syndrome accompanied by subclinical choroiditis. BMC Ophthalmol. 2023;23:424.
Vazquez SE, Niemeyer K, Mentreddy A, et al. Acute neuroretinitis as a delayed manifestation of tubulointerstitial nephritis and uveitis syndrome. Am J Ophthalmol Case Rep. 2024;34:102050.
日本眼炎症学会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。