ลักษณะที่พบโดยทั่วไป
เซลล์และเฟลร์ในช่องหน้าตา: อาการอักเสบในช่องหน้าตา ระดับมักเล็กน้อยถึงปานกลาง
ตะกอนที่กระจกตา (KP): มักเป็น KP แบบจุดเล็ก แต่บางรายอาจเป็นแบบไขมัน
พังผืดยึดม่านตาด้านหลัง: ปรากฏในรายที่เป็นเรื้อรัง

กลุ่มอาการ tubulointerstitial nephritis และ uveitis (TINU) เป็นโรคอักเสบทั่วร่างกายที่พบได้ยาก ซึ่งรวม acute tubulointerstitial nephritis (TIN) และ uveitis ทั้งสองข้าง รายงานครั้งแรกโดย Dobrin และคณะในปี ค.ศ. 1975 1) ในช่วงต้นศตวรรษที่ 21 มีรายงานเพียงประมาณ 133 รายทั่วโลก แต่จำนวนผู้ป่วยที่รายงานเพิ่มขึ้นเป็นประมาณ 600 ราย 1)
เชื่อว่าเป็นโรคที่เกิดจากภูมิคุ้มกันซึ่งเกี่ยวข้องกับ autoantigen ร่วมกันของไตและตา และพบบ่อยในวัยรุ่นหญิง อาการทางไตและทางตามักปรากฏห่างกัน ทำให้การวินิจฉัยล่าช้า
อุบัติการณ์ประมาณ 1-2 รายต่อล้านคนต่อปี 1) สัดส่วนของกลุ่มอาการ TINU ในผู้ป่วย uveitis อยู่ระหว่าง 0.1% ถึง 2% และพบในประมาณ 5% ของกรณีตัดชิ้นเนื้อ TIN 2) ในเด็ก เป็นหนึ่งในสาเหตุหลักของ uveitis ร่วมกับ ocular sarcoidosis และ juvenile chronic iridocyclitis
ทางระบาดวิทยา พบบ่อยในหญิงสาว ในการทบทวนอย่างเป็นระบบปี ค.ศ. 2022 อายุมัธยฐานเมื่อเริ่มป่วยคือ 17 ปี และอัตราส่วนหญิงต่อชายคือ 1.8:1 1) อย่างไรก็ตาม รายงานล่าสุดแสดงให้เห็นการเพิ่มขึ้นของการวินิจฉัยในผู้ใหญ่และผู้สูงอายุเนื่องจากความตระหนักในการวินิจฉัยที่เพิ่มขึ้น 1)3) การศึกษาในไอร์แลนด์เหนือรายงานอายุเฉลี่ยเมื่อวินิจฉัยคือ 43 ปี 3) ยังไม่มีการสร้างความสัมพันธ์กับปัจจัยทางชาติพันธุ์ เชื้อชาติ หรือภูมิศาสตร์ที่เฉพาะเจาะจง
อุบัติการณ์รายปีประมาณ 1-2 รายต่อล้านคน คิดเป็นเพียง 0.1-2% ของยูเวียอักเสบทั้งหมด และเชื่อว่ามีผู้ป่วยที่ไม่ได้รับการวินิจฉัยอีกจำนวนมากที่ได้รับการวินิจฉัยว่าเป็นชนิดไม่ทราบสาเหตุ 1)
ยังไม่ทราบกลไกที่แน่ชัดของกลุ่มอาการ TINU แต่เชื่อว่าเป็นโรคภูมิต้านตนเองที่เกี่ยวข้องกับทั้งภูมิคุ้มกันแบบฮิวเมอรัลและเซลลูลาร์ 1)4)
จากการตรวจชิ้นเนื้อไตทางจุลพยาธิวิทยา เซลล์ที่แทรกซึมส่วนใหญ่เป็นเซลล์ทีเฮลเปอร์/อินดิวเซอร์ 3) ซึ่งบ่งชี้ว่าภูมิคุ้มกันแบบเซลลูลาร์มีบทบาทสำคัญในการเกิดโรค
มีการรายงานการมีส่วนร่วมของภูมิคุ้มกันแบบฮิวเมอรัลด้วย Tan และคณะตรวจพบแอนติบอดีต่อ CRP ที่ถูกดัดแปลง (mCRP) ในซีรัมของผู้ป่วยกลุ่มอาการ TINU 9 รายในสัดส่วนที่สูง ซึ่งบ่งชี้ว่า mCRP อาจเป็นแอนติเจนเป้าหมายของตนเองที่พบร่วมกันในเนื้อเยื่อไตและตา 4)
เยื่อบุท่อไตและเยื่อบุซิลิอารีของตามีโครงสร้างคล้ายกันในทางเอ็มบริโอวิทยา ความผิดปกติของเอนไซม์ที่พบร่วมกันในเนื้อเยื่อทั้งสอง หรือการทำลายเป้าหมายของการตอบสนองทางภูมิคุ้มกัน ถูกสันนิษฐานว่าเป็นกลไกของการทำลายไตและตาพร้อมกัน
มีการรายงานความสัมพันธ์ที่แน่นแฟ้นกับจีโนไทป์ HLA ที่จำเพาะ Levinson และคณะระบุแฮพลอไทป์ HLA-DQA1*01/DQB1*05/DRB1*01 ในผู้ป่วย 13 จาก 18 ราย 1) ในคนญี่ปุ่น มีการชี้ให้เห็นความสัมพันธ์กับ HLA-A2, HLA-A24, HLA-A31 และ HLA-DR4 4) โมเลกุล HLA คลาส II เหล่านี้คาดว่าเกี่ยวข้องกับการนำเสนอแอนติเจนของตนเองและการกระตุ้นทีเซลล์ที่ตอบสนองต่อตนเอง
โรคไตอักเสบชนิดทูบูโลอินเทอร์สติเชียลที่เกิดจากยาอาจเป็นตัวกระตุ้นให้เกิด TINU ในการทบทวนของ Mandeville และคณะ ประมาณ 24% ของรายงานผู้ป่วยมีประวัติการใช้ยาปฏิชีวนะ และ 18% มีประวัติการใช้ NSAID 4) ยาที่เป็นสาเหตุที่รายงานมีดังนี้:
มีหลักฐานที่บ่งชี้ถึงความสัมพันธ์กับการติดเชื้อก่อนหน้านี้ เช่น ไวรัส Epstein-Barr, ไวรัส varicella-zoster และหนองในเทียม 1) มีรายงานผู้ป่วยที่บ่งชี้ถึงความสัมพันธ์กับการติดเชื้อ SARS-CoV-2 โดยตรวจพบโปรตีนหนามของไวรัสในเนื้อเยื่อไต 5) นอกจากนี้ยังมีรายงานการเกิดร่วมกับโรคภูมิต้านตนเอง เช่น ต่อมไทรอยด์ทำงานเกินและโรคข้ออักเสบรูมาตอยด์ 1)4)
Cunha และคณะ (2026) รายงานผู้ป่วย 4 ราย โดยรายหนึ่งมีประวัติโรคข้ออักเสบรูมาตอยด์และการใช้ NSAIDs อีกรายมีประวัติติดเชื้อไวรัสในกระเพาะอาหารและลำไส้มาก่อน รายงานดังกล่าวแสดงให้เห็นถึงความหลากหลายของปัจจัยด้านสิ่งแวดล้อม 1)
ในกลุ่มอาการ TINU จะมีอาการทางระบบ อาการทางไต และอาการทางตาเกิดขึ้น มักมีช่วงเวลาที่แตกต่างกันในการปรากฏของอาการทั้งสาม ทำให้การวินิจฉัยทำได้ยาก
อาการทางระบบไม่จำเพาะ และเกิดขึ้นก่อนหรือพร้อมกับไตอักเสบ
สะท้อนถึงภาวะไตอักเสบเฉียบพลันของท่อไตและเนื้อเยื่อคั่นกลาง (acute tubulointerstitial nephritis) ซึ่งอาจไม่มีอาการ มักพบจากความผิดปกติของการตรวจ เช่น ครีเอตินินในเลือดสูง โปรตีนในปัสสาวะ เม็ดเลือดขาวในปัสสาวะแบบปราศจากเชื้อ และน้ำตาลในปัสสาวะ ในรายที่รุนแรงอาจเกิดภาวะไตบาดเจ็บเฉียบพลันที่ต้องฟอกเลือด แต่โดยทั่วไปพยากรณ์โรคทางไตดี
อาการทางตาปรากฏเป็นม่านตาอักเสบส่วนหน้าชนิดทั่วไป
ประมาณ 80% แสดงเป็นม่านตาอักเสบส่วนหน้าแบบไม่เป็นเม็ด (non-granulomatous) เฉียบพลันสองข้าง1) ม่านตาอักเสบมีเซลล์และเฟลร์ในช่องหน้าตา 65% เป็นสองข้าง 88% เป็นม่านตาอักเสบส่วนหน้า1) ในรายที่เป็นซ้ำหรือเรื้อรัง อาจพบตะกอนที่กระจกตาแบบไขมัน (mutton-fat KP) การตกตะกอนของไฟบริน พังผืดยึดม่านตาด้านหลัง และหนองในช่องหน้าตา
ลักษณะที่พบโดยทั่วไป
เซลล์และเฟลร์ในช่องหน้าตา: อาการอักเสบในช่องหน้าตา ระดับมักเล็กน้อยถึงปานกลาง
ตะกอนที่กระจกตา (KP): มักเป็น KP แบบจุดเล็ก แต่บางรายอาจเป็นแบบไขมัน
พังผืดยึดม่านตาด้านหลัง: ปรากฏในรายที่เป็นเรื้อรัง
ความผิดปกติของส่วนหลังของลูกตา
อาการบวมของจานประสาทตา: พบในประมาณ 33% ของผู้ป่วย บ่งชี้ถึงการลุกลามไปสู่ม่านตาอักเสบส่วนหลัง 6)
ความขุ่นของวุ้นตา: พบเซลล์ในวุ้นตาในประมาณ 22% ของผู้ป่วย 6)
จุดขี้ไคลที่จอตา: ปรากฏในประมาณ 11% ของผู้ป่วย 6)
มีความแตกต่างของเวลาระหว่างการเกิดอาการทางตาและอาการทางไต ใน 65% ของผู้ป่วย อาการทางตาเกิดขึ้นหลังจากอาการทางไต ใน 21% เกิดก่อน และใน 15% เกิดพร้อมกัน อาการทางตาอาจเกิดขึ้นนานถึง 14 เดือนหลังการวินิจฉัยโรคไต 1) และความแตกต่างของเวลานี้เป็นปัจจัยหลักที่ทำให้การวินิจฉัยยาก
ประมาณ 20% ของผู้ป่วยมีม่านตาอักเสบส่วนกลาง ส่วนหลัง หรือทั้งลูกตา มีรายงานอาการบวมของจานประสาทตา ความขุ่นของวุ้นตา หลอดเลือดผิดปกติในคอรอยด์ และจอประสาทตาอักเสบร่วมกับเส้นประสาทตา 6)7)2) แม้จะพบได้น้อย แต่อาจนำไปสู่ความบกพร่องทางการมองเห็นอย่างรุนแรง ดังนั้นจึงแนะนำให้ตรวจส่วนหลังของลูกตาอย่างละเอียด
กลุ่มอาการ TINU เป็นการวินิจฉัยโดยการแยกโรคอื่นออก ต้องแยกโรคทางระบบอื่นที่ส่งผลต่อทั้งไตและตาออก 1)
เกณฑ์การวินิจฉัยของ Mandeville (2001) ถูกใช้อย่างแพร่หลาย 4)
| การจำแนก | ข้อกำหนด |
|---|---|
| กรณียืนยัน | การตรวจชิ้นเนื้อไตยืนยัน TIN + ม่านตาอักเสบ |
| กรณีสันนิษฐาน | อาการทางคลินิกทั่วไป + เบตา-2 ไมโครโกลบูลินในปัสสาวะสูง |
ในทั้งสองกรณี จำเป็นต้องแยกโรคอื่นๆ เช่น ซาร์คอยโดซิส เอสแอลอี กลุ่มอาการโชเกรน และวัณโรคออกก่อน 1).
ผลการตรวจทางห้องปฏิบัติการที่สำคัญสำหรับการประเมินโรคไตอักเสบมีดังนี้:
การวินิจฉัยที่แน่นอนของ TIN สามารถทำได้โดยการตัดชิ้นเนื้อไตเท่านั้น4) ผลการตรวจทางจุลพยาธิวิทยาทั่วไปมีดังนี้:
แม้ว่าการตัดชิ้นเนื้อไตจำเป็นสำหรับการวินิจฉัยที่แน่นอน แต่ในกรณีโรคไตที่ไม่รุนแรง ความเสี่ยงอาจมีมากกว่าประโยชน์ สามารถวินิจฉัยเป็น “กรณีสันนิษฐาน” ได้หากมี β2-microglobulin ในปัสสาวะสูงและม่านตาอักเสบส่วนหน้าสองข้างแบบทั่วไป7) การตัดสินใจทำโดยปรึกษากับอายุรแพทย์โรคไต
มีโรคหลายชนิดที่แสดงอาการทางไตและม่านตาอักเสบร่วมกัน ดังนั้นการวินิจฉัยแยกโรคจึงมีความสำคัญ
การรักษา TINU syndrome ทำทั้งต่อการอักเสบของตาและไต การทำงานร่วมกันระหว่างจักษุแพทย์และอายุรแพทย์โรคไตเป็นสิ่งสำคัญ แนวทางการรักษาม่านตาอักเสบยังแนะนำให้ทำงานร่วมกับอายุรแพทย์โรคไตเพื่อการวินิจฉัยแยกโรค TINU syndrome ในเด็กที่มีม่านตาอักเสบ8)
สำหรับม่านตาอักเสบส่วนหน้า จะทำการรักษาเฉพาะที่ดังนี้:
หากการทำงานของไตไม่กลับสู่ปกติอย่างรวดเร็ว จะให้คอร์ติโคสเตียรอยด์ทั่วร่างกาย
หากมียาที่อาจเป็นสาเหตุ เช่น rifampicin หรือ sulfonamide ให้หยุดยา
หากผลข้างเคียงของสเตียรอยด์ไม่สามารถยอมรับได้ หรือในกรณีดื้อการรักษา ให้พิจารณาใช้ยากดภูมิคุ้มกัน1)
สำหรับม่านตาอักเสบ มีรายงานการใช้สารยับยั้ง TNFα (อะดาลิมูแมบ) ในกรณีที่ไม่ตอบสนองต่อยาหยอดตาสเตียรอยด์ หรือกรณีที่ลดสเตียรอยด์ได้ยาก 1)7) ในกรณีรุนแรงที่มีหลอดเลือดจอประสาทตาอักเสบร่วมด้วย หรือเมื่อเกิดการกลับเป็นซ้ำ จำเป็นต้องได้รับการรักษาด้วยสเตียรอยด์ชนิดรับประทานหรือยากดภูมิคุ้มกัน
ความแตกต่างในการตอบสนองต่อการรักษาและการพยากรณ์โรคระหว่างไตอักเสบและตาอักเสบเป็นลักษณะสำคัญในการจัดการโรคนี้
ไตอักเสบโดยทั่วไปดำเนินโรคได้ดี การรักษาด้วยสเตียรอยด์สำหรับไตอักเสบสามารถหยุดได้หลังจากค่ามัธยฐานประมาณ 8 เดือน 7) การทำงานของไตฟื้นตัวเต็มที่ในกรณีส่วนใหญ่ แต่มีรายงานบางกรณีที่ดำเนินไปสู่โรคไตเรื้อรัง
การรักษาม่านตาอักเสบใช้เวลาค่ามัธยฐาน 18 เดือน ซึ่งนานกว่าไตอักเสบ 7) มากถึง 40% ของกรณีกลับเป็นซ้ำและมีแนวโน้มเป็นเรื้อรัง เมื่อกลับเป็นซ้ำ อาจเกิดภาวะแทรกซ้อน เช่น การอักเสบของช่องหน้าตากลับมาใหม่ ม่านตาติดหลัง ต้อหินทุติยภูมิ และต้อกระจก แนะนำให้ติดตามผลระยะยาวเพื่อเตรียมรับมือกับการกลับเป็นซ้ำ
ในระยะยาว มีรายงานภาวะแทรกซ้อนดังต่อไปนี้
การรักษาด้วยสเตียรอยด์สำหรับโรคไตอักเสบสามารถหยุดได้หลังจากค่ามัธยฐานประมาณ 8 เดือน ในทางกลับกัน การรักษาโรคม่านตาอักเสบใช้เวลานานกว่าโรคไตอักเสบ โดยมีค่ามัธยฐาน 18 เดือน7) แนะนำให้ติดตามผลระยะยาวเพื่อเตรียมพร้อมสำหรับการกลับเป็นซ้ำ
García-Fernández และคณะ (2023) ตรวจพบโปรตีนหนามของ SARS-CoV-2 ในชิ้นเนื้อไตจากผู้ป่วย TINU เด็กหญิงอายุ 12 ปี โดยใช้วิธีอิมมูโนฟลูออเรสเซนซ์5) ตรวจพบโปรตีนไวรัสอย่างต่อเนื่องในการตรวจชิ้นเนื้อไตสองครั้งที่ 3 และ 10 เดือนหลังจากเริ่มมีอาการ มีการเสนอว่าความชอบต่อไตของ SARS-CoV-2 อาจเกี่ยวข้องกับการเริ่มต้นและการกำเริบของ TINU
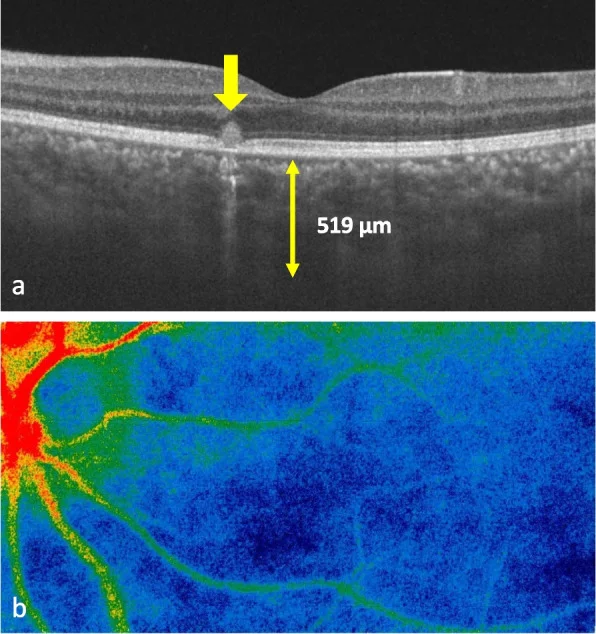
Arita และคณะ (2023) รายงานผู้ป่วย TINU ในเด็กชายอายุ 12 ปี ซึ่งตรวจพบคอรอยด์อักเสบแฝงที่ยากต่อการตรวจพบด้วยการตรวจอวัยวะภายในตาตามปกติ โดยใช้การถ่ายภาพหลายรูปแบบ (ICG angiography, OCT, laser speckle flowgraphy) 6) ซึ่งบ่งชี้ว่าอาจมีการอักเสบของส่วนหลังของตาแฝงในกลุ่มอาการ TINU และแนะนำให้ตรวจภาพอย่างละเอียดเพื่อป้องกันการเกิดเส้นเลือดใหม่ในคอรอยด์ (CNV)
Vazquez และคณะ (2024) รายงานเด็กหญิงอายุ 12 ปีที่เกิด neuroretinitis 21 เดือนหลังการวินิจฉัย TINU แม้จะได้รับการรักษาด้วย methotrexate และ adalimumab 7) การมองเห็นดีขึ้นเป็น 20/20 หลังได้รับสเตียรอยด์ขนาดสูงและเปลี่ยนเป็น infliximab กรณีนี้แสดงให้เห็นว่าภาวะแทรกซ้อนทางตาใหม่สามารถเกิดขึ้นได้แม้อยู่ภายใต้การกดภูมิคุ้มกัน
โปรตีนดึงดูดโมโนไซต์-1 (MCP-1) มีระดับสูงในปัสสาวะของผู้ป่วย TIN และสัมพันธ์กับกิจกรรมของโรค 4) คาดว่าจะนำไปใช้ในการติดตามและประเมินความรุนแรงของกลุ่มอาการ TINU ในอนาคต
Zhang และคณะ (2025) รายงานผู้ป่วยหญิงอายุ 74 ปีที่มีกลุ่มอาการ TINU ร่วมกับภาวะแกมโมพาธีชนิดโมโนโคลนอล (MGUS) 3) การตรวจชิ้นเนื้อไตยืนยันภาวะไตอักเสบชนิดเฉียบพลันที่เนื้อเยื่อคั่นกลาง และพบการสะสมของสายเบาแคปปาที่ผนังหลอดเลือด แต่ไม่มีการสะสมของ MIg ที่โกลเมอรูลัสหรือท่อไต ความเสียหายของไตจาก TINU ดีขึ้นหลังการรักษาด้วยกลูโคคอร์ติคอยด์