التنكس القرني الشريطي
معدل الحدوث: حوالي 32% من الحالات
ترسب الكالسيوم في مركز القرنية بسبب الالتهاب المزمن. يسبب ضعف البصر. يعالج باستخدام إزالة الكالسيوم بـ EDTA أو ليزر الإكسيمر.

التهاب المفاصل اليفعي مجهول السبب (JIA) هو مصطلح شامل لالتهاب المفاصل المزمن غير معروف السبب الذي يصيب الأطفال دون سن 16 عامًا. كان يُسمى سابقًا بالتهاب المفاصل الروماتويدي اليفعي. وفقًا لمعايير الرابطة الدولية لأمراض الروماتيزم (ILAR)، يُصنف إلى 7 أنواع (النظامي، قليل المفاصل، متعدد المفاصل سلبي العامل الروماتويدي، متعدد المفاصل إيجابي العامل الروماتويدي، الصدافي، المرتبط بالتهاب الارتفاق، وغير المصنف). من بين هذه الأنواع، الأنواع الأربعة: النظامي، قليل المفاصل، متعدد المفاصل سلبي العامل الروماتويدي، ومتعدد المفاصل إيجابي العامل الروماتويدي تتوافق مع التهاب المفاصل الروماتويدي اليفعي (JRA) السابق، وتشكل 94% من حالات JIA.
التهاب العنبية المزمن هو أهم مضاعفات عينية لـ JIA، وهو السبب الأكثر شيوعًا لالتهاب العنبية لدى الأطفال. يشكل 41-47% من جميع حالات التهاب العنبية لدى الأطفال. 1) يظهر التهاب العنبية عادة بعد ظهور التهاب المفاصل، لكن في 3-7% من الحالات يظهر قبله. متوسط الوقت حتى ظهوره هو 5.5 شهرًا، وغالبًا ما يحدث في غضون 5-7 سنوات من ظهور التهاب المفاصل، وخاصة 82-90% في أول 4 سنوات. 3)
يختلف معدل حدوث التهاب العنبية بشكل كبير حسب نوع JIA.
| النوع الفرعي لـ JIA | معدل حدوث التهاب العنبية | الخطر |
|---|---|---|
| التهاب المفاصل القليل المستمر | 41-46% | مرتفع |
| التهاب المفاصل المتعدد السلبي للعامل الروماتويدي | 5-23% | متوسط إلى مرتفع |
| التهاب المفاصل الصدفي | 10-36% | متوسط |
| التهاب المفاصل المرتبط بالتهاب الأوتار | 7-25% | متوسط |
| النوع الجهازي | 0% | منخفض |
يُصاب حوالي 20% من النوع قليل المفاصل وحوالي 5% من النوع متعدد المفاصل، ولا يُصاب النوع الجهازي. وقد أكدت دراسة Nordic cohort أن التهاب القزحية يحدث في 10-22% من جميع مرضى التهاب المفاصل اليفعي مجهول السبب. 3)
في المراحل المبكرة، لا توجد أعراض ذاتية مثل الاحمرار أو الألم أو رهاب الضوء تقريبًا، ويتقدم بهدوء لدرجة أنه يُوصف بأنه “التهاب قزحية أبيض”. خاصة عند الأطفال الصغار، تكون الشكاوى الذاتية نادرة وقد يكون الفحص صعبًا. من الصعب جدًا اكتشافه دون فحص منتظم بالمصباح الشقي.
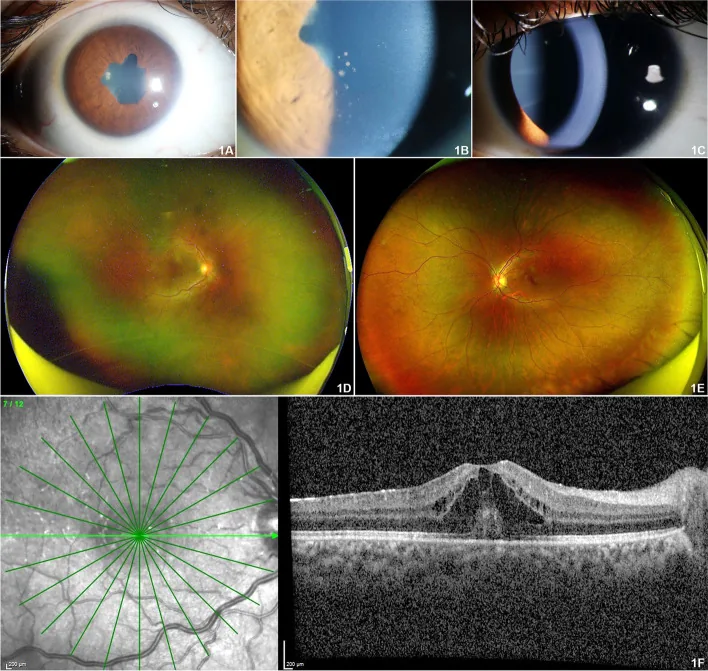
أكبر سمة لالتهاب القزحية المرتبط بالتهاب المفاصل اليفعي مجهول السبب هي غياب الأعراض في المراحل المبكرة.
97.8% من حالات التهاب العنبية المرتبط بالتهاب المفاصل اليفعي مجهول السبب تأخذ شكل التهاب العنبية الأمامي (التهاب القزحية والجسم الهدبي)، والنمط النموذجي هو ثنائي الجانب وغير الورمي الحبيبي. 2) عند زيارة طبيب العيون، غالبًا ما تكون هناك مضاعفات عديدة موجودة بالفعل.
التنكس القرني الشريطي
معدل الحدوث: حوالي 32% من الحالات
ترسب الكالسيوم في مركز القرنية بسبب الالتهاب المزمن. يسبب ضعف البصر. يعالج باستخدام إزالة الكالسيوم بـ EDTA أو ليزر الإكسيمر.
التصاق القزحية الخلفي
معدل الحدوث: حوالي 28% من الحالات
التصاق بين القزحية والعدسة. غالبًا ما يكون موجودًا بالفعل عند الاكتشاف، ويسبب انسداد حدقة العين. الوقاية باستخدام موسعات الحدقة مهمة.
إعتام عدسة العلة المصاحب
معدل الإصابة التراكمي: 0.05/عين-سنة
يحدث بسبب الالتهاب المزمن واستخدام الستيرويدات (حوالي 22%). يحتاج إلى جراحة إعتام عدسة العلة تحت سيطرة الالتهاب النشط.
الجلوكوما الثانوية
معدل الإصابة التراكمي: 0.03/عين-سنة
توجد في 15% من الحالات. أكثر شيوعًا في التهاب العنبية المرتبط بالتهاب المفاصل اليفعي مجهول السبب مقارنة بالتهاب العنبية مجهول السبب. عامل رئيسي لسوء التشخيص البصري. 2)
بالإضافة إلى ذلك، تم الإبلاغ عن خلايا التهابية في الجسم الزجاجي الأمامي، وذمة البقعة الصفراء الكيسية (3%)، وانخفاض ضغط العين (9%)، والتهاب العصب البصري، والتهاب الأوعية الشبكية. في دراسة جماعية كبيرة، تم الإبلاغ عن أن ثلث المرضى يعانون من ضعف البصر بالفعل عند الزيارة الأولى. تم الإبلاغ عن أن مضاعفات التنكس القرني الشريطي، وإعتام عدسة العلة الثانوي، والجلوكوما تحدث في حوالي 67% من الحالات تراكميًا.
قد يؤدي تركه دون علاج إلى فقدان البصر. التهاب العنبية المرتبط بالتهاب المفاصل اليفعي مجهول السبب هو مرض نموذجي لـ “التهاب العنبية غير المؤلم” (White uveitis)، حيث يستمر الالتهاب دون أعراض ويتطور إلى تنكس القرنية الشريطي، وإعتام عدسة العين، والزرق. حتى في حالة عدم وجود أعراض، فإن الاستمرار في زيارة طبيب العيون بانتظام هو السبيل الوحيد لحماية البصر.
التهاب العنبية المرتبط بالتهاب المفاصل اليفعي مجهول السبب هو مرض التهابي مزمن بآلية مناعية ذاتية، وتشارك العوامل البيئية والتفاعلات الجينية المتعددة في نشوئه. يلعب الإفراط في إنتاج السيتوكينات الالتهابية (IL-1، IL-6، TNF-α) دورًا مركزيًا في التسبب في المرض. في الغشاء الزليلي للمفصل، يتشكل نسيج حبيبي يسمى الزغابة (pannus)، وفي العنبية، يتم تنشيط سلسلة التهابية مماثلة باستمرار.
عوامل خطر الإصابة بالتهاب العنبية (المبادئ التوجيهية الشمالية 2023) 3):
العوامل الوقائية (تقلل بشكل كبير من خطر الإصابة بالتهاب العنبية) 3):
غالبًا ما يتم تشخيص التهاب القزحية لدى مرضى JIA أثناء فحوصات الفحص. الاكتشاف في مرحلة بدون أعراض يرتبط مباشرة بتحسين النتائج البصرية.
يتم الجمع بين الأنواع الفرعية لالتهاب المفاصل الشبابي مجهول السبب (JIA)، وإيجابية الأجسام المضادة للنواة (ANA)، وعمر البداية، ومدة المرض لتصنيف المخاطر. 3, 4)
| طبقة المخاطر | المعايير الرئيسية | تكرار الفحص |
|---|---|---|
| عالية المخاطر | التهاب مفاصل قليل + إيجابية ANA + بداية ≤6 سنوات + مدة المرض <4 سنوات | كل 3 أشهر |
| متوسطة المخاطر | استيفاء بعض المعايير المذكورة أعلاه | كل 6 أشهر |
| منخفضة المخاطر | النوع الجهازي، التهاب مفاصل متعدد إيجابي للعامل الروماتويدي (RF)، التهاب المفاصل المرتبط بالتهاب الفقار (ERA)، بداية >6 سنوات | كل 12 شهرًا (لمدة عامين فقط) |
تشمل الأمراض التي تترافق مع التهاب المفاصل والتهاب العنبية ما يلي: التهاب الفقار اللاصق، متلازمة رايتر، التهاب المفاصل الصدفي، الساركويد، مرض الأمعاء الالتهابي، الساركويد الشبابي (EOS)، متلازمة بلو، متلازمة TINU.
يختلف التكرار حسب الخطورة، ولكن في الحالات عالية الخطورة (قليلة المفاصل، إيجابية ANA، بداية قبل سن 6 سنوات، مدة المرض أقل من 4 سنوات) يُوصى بالفحص كل 3 أشهر. 3, 4) في الحالات متوسطة الخطورة كل 6 أشهر، وفي الحالات منخفضة الخطورة (النوع الجهازي، التهاب المفاصل المتعدد إيجابي العامل الروماتويدي) كل 12 شهرًا لمدة عامين. من المهم التنسيق مع طبيب الروماتيزم وطبيب العيون لتحديد الفترات بشكل فردي.
تتطلب إدارة التهاب العنبية المرتبط بالتهاب المفاصل الشبابي مجهول السبب عادة تعاونًا بين طبيب الروماتيزم وطبيب العيون. السيطرة طويلة المدى على الالتهاب هي أساس الوقاية من المضاعفات وحماية البصر. توصي إرشادات علاج التهاب العنبية بالبدء بالعلاج الموضعي، ثم الانتقال التدريجي إلى العلاج المناعي والأدوية البيولوجية في الحالات المقاومة. 8)
| الدواء | الجرعة وطريقة الاستخدام | التصنيف |
|---|---|---|
| ميثوتريكسات (MTX) | 10-15 ملغم/م²/أسبوع (تحت الجلد أو عن طريق الفم) | الخيار الأول. خطر الإصابة بالتهاب العنبية HR 0.14-0.63 |
| أداليموماب | الوزن <30 كغم: 20 ملغم/أسبوعين، ≥30 كغم: 40 ملغم/أسبوعين (تحت الجلد) | الخيار الثاني في حال عدم الاستجابة للميثوتريكسات. أثبتت فعالية في تجربة SYCAMORE |
| إنفليكسيماب | 5 ملغم/كغم، في الأسابيع 0/2/6 ثم كل 8 أسابيع (وريدي) | خيار للحالات المقاومة |
| توسيليزوماب (مثبط IL-6) | معتمد لالتهاب المفاصل المرتبط بالتهاب المفاصل الشبابي مجهول السبب | الأدلة على التهاب العنبية لا تزال قيد التراكم |
| إيتانيرسيبت | — | غير فعال لالتهاب العنبية (لأنه مثبط مستقبلات TNF) |
الميثوتريكسات (MTX) هو الخيار الأول للعلاج المناعي المعدل لالتهاب القزحية المرتبط بالتهاب المفاصل اليفعي مجهول السبب. 5) يستغرق ظهور التأثير من 4 إلى 12 أسبوعًا. في 27-48% من الحالات، لا يكون MTX وحده كافيًا للسيطرة على الالتهاب، ويعاني 20% من آثار جانبية (قيء، خلل في وظائف الكبد). 2)
أداليموماب هو الخيار الثاني في حال عدم الاستجابة لـ MTX. تجربة SYCAMORE (Ramanan 2017) هي تجربة عشوائية مزدوجة التعمية، وأظهرت أن معدل فشل العلاج في مجموعة MTX + أداليموماب انخفض بشكل ملحوظ من 60% إلى 27% مقارنة بمجموعة MTX وحده (P<0.0001). 6) له موافقة تأمينية لالتهاب القزحية غير المعدي لدى الأطفال. نظرًا لأنه جسم مضاد وحيد النسيلة لـ TNF، فإنه يوفر حماية ضد التهاب القزحية على عكس إيتانيرسيبت (مثبط مستقبلات TNF). 3)
تجربة ADJUVITE (Quartier 2018) هي تجربة عشوائية مزدوجة التعمية لأداليموماب في التهاب القزحية الأمامي المبكر المرتبط بالتهاب المفاصل اليفعي مجهول السبب المزمن. 7) تعتبر دراسة تظهر فوائد البدء المبكر.
عند بدء مثبطات TNF، يجب إجراء فحص السل وفحص HBV وتقييم العدوى مسبقًا. يلزم التنسيق مع طبيب عيون عضو في جمعية التهاب العين لإدارة العلاج. 9)
ليس بالضرورة، لكن هناك دليل قوي من تجربة SYCAMORE (Ramanan 2017) التي أظهرت انخفاضًا ملحوظًا في معدل فشل العلاج من 60% مع MTX وحده إلى 27% مع الإضافة. 6) النهج المعياري الحالي هو البدء بـ MTX، ثم التفكير في إضافة أداليموماب إذا لم يتم السيطرة الكافية على الالتهاب. لحماية بصر الطفل في المستقبل، يُوصى بالعلاج الفعال عند الحاجة.
لم تُفهم الفيزيولوجيا المرضية لالتهاب القزحية المرتبط بالتهاب المفاصل اليفعي مجهول السبب بشكل كامل، لكن يُعتقد أن الآليات المناعية هي الأساس.
المناعة الخلوية: تتسلل خلايا CD4+ T (مع غلبة Th17) إلى نسيج العنبية وتنتج IL-17 وIL-6 وTNF-α. يؤدي الإفراط في إنتاج السيتوكينات الالتهابية إلى زيادة نفاذية بطانة الأوعية الدموية، مما يسبب وذمة القزحية والجسم الهدبي واستمرار تسلل الخلايا الالتهابية. في الغشاء الزليلي للمفصل، يتبع المسار تكوين النسيج الحبيبي (pannus) → تدمير الغضروف والعظام، كما تُحفز أعراض جهازية مثل الحمى والتعب وفقر الدم واضطرابات النمو.
الارتباط بالأجسام المضادة الذاتية: إيجابية الأجسام المضادة للنواة (ANA) تُلاحظ في حوالي 80% من حالات التهاب العنبية المصاحب. تم الإبلاغ عن ارتباط HLA-DR5 (DRB1*1101) وHLA-DR11 بالنوع قليل المفاصل. كما يشارك تفاعل الخلايا T الخاصة بالمستضد الذاتي وتفعيل المسار الكلاسيكي للمتممة.
الانفصال المرضي عن التهاب المفاصل: قد يستمر التهاب العنبية بشكل مستقل حتى بعد هدوء أعراض التهاب المفاصل. نظرًا لاستمراره عبر مسارات التهابية مختلفة، فإن المراقبة العينية المستمرة ضرورية حتى لو كان التهاب المفاصل هادئًا.
التغيرات النسيجية الرئيسية الناتجة عن الالتهاب المزمن:
أظهرت تجربة عشوائية مضبوطة مزدوجة التعمية أجراها Ramanan وآخرون (2017) أن مجموعة MTX+adalimumab خفضت معدل فشل العلاج إلى 27% مقابل 60% في مجموعة MTX وحدها (P<0.0001). 6) شكلت هذه التجربة أساس الموافقة على adalimumab لعلاج التهاب العنبية غير المعدي لدى الأطفال. تم وضع معايير إيقاف التجربة وتراكمت بيانات متابعة طويلة الأمد.
في دراسة بأثر رجعي من منطقة بريستول أجراها كان وآخرون (2018) على 166 طفلاً مصابًا بالتهاب العنبية غير المعدي، بلغ معدل استخدام العوامل البيولوجية 35%، وكان معدل حدوث فقدان البصر (logMAR>0.3) 0.05 لكل عين في السنة، وفقدان البصر الشديد (logMAR≥1.0) 0.01 لكل عين في السنة. 2) وهذا أفضل من 0.10 لكل عين في السنة قبل إدخال العوامل البيولوجية، مما يدل على تقدم العلاج.
في أحدث توصيات مجموعة العمل متعددة الجنسيات (MIWGUC) التي قدمها فولد فاري وآخرون (2023)، تم التوصية بوضوح بالإدخال المبكر للأداليموماب في حالات التهاب العنبية المرتبط بالتهاب المفاصل اليفعي المقاوم للميثوتريكسات، وعدم اختيار إيتانيرسيبت كعلاج لالتهاب العنبية. 10)
تم الإبلاغ عن فعالية مثبطات JAK مثل روكسوليتينيب وتوفاسيتينيب في حالات التهاب العنبية المرتبط بالتهاب المفاصل اليفعي المقاوم للعلاج من خلال تقارير حالات وسلاسل صغيرة، ولكن لا توجد أدلة قاطعة حتى الآن.
في مجموعة الشمال (Nordic cohort)، تم تأكيد حالات جديدة بعد الانتقال إلى سن البلوغ (12 حالة من أصل 434 كانت حالات جديدة في سن 23 عامًا)، مما يشكل تحديًا في التنسيق السلس من مرحلة الطفولة إلى مرحلة البلوغ. 3) نظرًا لأن الميثوتريكسات والميكوفينولات موفيتيل لهما تأثيرات مسخية، فإن الأداليموماب يعتبر خيارًا آمنًا نسبيًا للنساء في سن الإنجاب.