دژنراسیون نواری قرنیه
فراوانی: حدود ۳۲٪ موارد
رسوب کلسیم در مرکز قرنیه به دلیل التهاب مزمن. باعث اختلال بینایی میشود. با کیلاسیون EDTA و لیزر اگزایمر درمان میشود.

آرتریت ایدیوپاتیک نوجوانان (Juvenile Idiopathic Arthritis; JIA) اصطلاحی کلی برای آرتریت مزمن با علت ناشناخته است که در کودکان زیر ۱۶ سال رخ میدهد. پیشتر آرتریت روماتوئید نوجوانان نیز نامیده میشد. بر اساس معیارهای ILAR انجمن روماتولوژی بینالمللی به ۷ زیرگروه (سیستمیک، الیگوآرتیکولار، پلیآرتیکولار RF منفی، پلیآرتیکولار RF مثبت، آرتریت پسوریاتیک، آرتریت مرتبط با آنتزیت، و تمایزنیافته) تقسیم میشود. از این میان، چهار زیرگروه سیستمیک، الیگوآرتیکولار، پلیآرتیکولار RF منفی و پلیآرتیکولار RF مثبت معادل آرتریت روماتوئید نوجوانان (JRA) قبلی هستند و ۹۴٪ موارد JIA را تشکیل میدهند.
یووئیت مزمن مهمترین عارضه چشمی JIA و شایعترین علت یووئیت در کودکان است. ۴۱ تا ۴۷ درصد از کل یووئیتهای کودکان را تشکیل میدهد. 1) یووئیت معمولاً پس از شروع آرتریت ظاهر میشود، اما در ۳ تا ۷٪ موارد قبل از آرتریت رخ میدهد. میانه زمان شروع ۵.۵ ماه است و اغلب در ۵ تا ۷ سال اول پس از شروع آرتریت، بهویژه ۸۲ تا ۹۰٪ در ۴ سال اول، رخ میدهد. 3)
میزان همراهی یووئیت با توجه به زیرگروه JIA بسیار متفاوت است.
| زیرگروه JIA | میزان همراهی یووئیت | خطر |
|---|---|---|
| آرتریت مزمن الیگوارتیکولار | 41-46% | بالا |
| آرتریت پلیآرتیکولار RF منفی | 5-23% | متوسط تا بالا |
| آرتریت پسوریاتیک | 10-36% | متوسط |
| آرتریت مرتبط با آنتزیت | 7-25% | متوسط |
| نوع سیستمیک | 0% | پایین |
حدود ۲۰٪ از نوع الیگوارتیکولار و حدود ۵٪ از نوع پلیآرتیکولار دیده میشود و در نوع سیستمیک رخ نمیدهد. در یک مطالعه کوهورت نوردیک، یووئیت در ۱۰ تا ۲۲٪ از کل بیماران JIA تأیید شده است. 3)
در مراحل اولیه، علائم ذهنی مانند قرمزی، درد و حساسیت به نور تقریباً وجود ندارد و بیماری بهآرامی پیشرفت میکند، بهطوریکه از آن به عنوان «یووئیت سفید» یاد میشود. بهویژه در کودکان خردسال، بیان علائم ذهنی ضعیف است و معاینه ممکن است دشوار باشد. بدون غربالگری منظم با لامپ شکاف، تشخیص آن بسیار دشوار است.
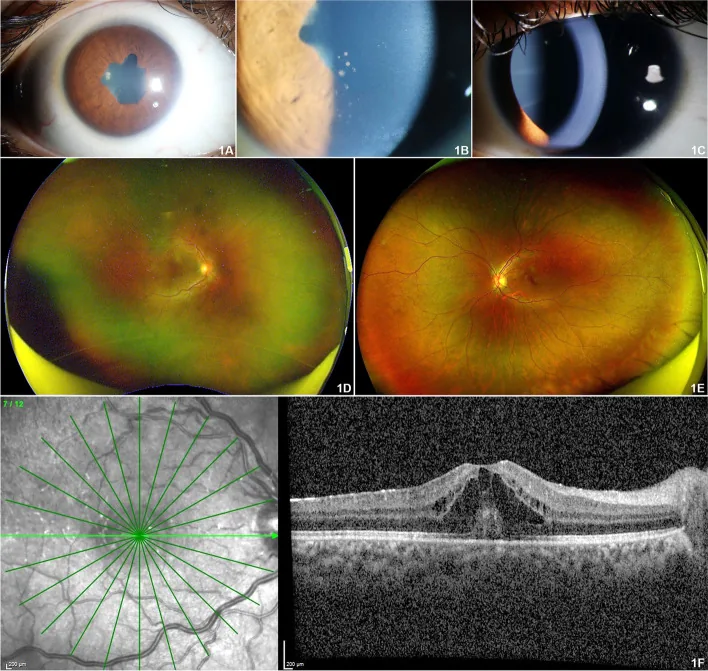
مهمترین ویژگی یووئیت مرتبط با JIA، بدون علامت بودن در مراحل اولیه است.
۹۷٫۸٪ از یووئیت مرتبط با JIA به شکل یووئیت قدامی (ایریدوسیکلیت) است و معمولاً دوطرفه و غیرگرانولوماتوز میباشد. 2) اغلب در زمان مراجعه به چشمپزشکی، عوارض زیادی وجود دارد.
دژنراسیون نواری قرنیه
فراوانی: حدود ۳۲٪ موارد
رسوب کلسیم در مرکز قرنیه به دلیل التهاب مزمن. باعث اختلال بینایی میشود. با کیلاسیون EDTA و لیزر اگزایمر درمان میشود.
چسبندگی عنبیه به عدسی
فراوانی: حدود ۲۸٪ موارد
چسبندگی عنبیه به عدسی. اغلب در زمان تشخیص وجود دارد و باعث بلوک مردمک میشود. پیشگیری با قطرههای گشادکننده مردمک مهم است.
آب مروارید همزمان
بروز تجمعی: ۰٫۰۵ در هر چشم-سال
به دلیل التهاب طولانی و استفاده از استروئید ایجاد میشود (حدود ۲۲٪). جراحی آب مروارید تحت کنترل التهاب فعال ضروری است.
گلوکوم ثانویه
بروز تجمعی: ۰٫۰۳ در هر چشم-سال
در ۱۵٪ دیده میشود. در یووئیت مرتبط با JIA شایعتر از یووئیت ایدیوپاتیک است. عامل اصلی پیشآگهی بد بینایی. 2)
علاوه بر این، سلولهای التهابی زجاجیه قدامی، ادم ماکولای کیستیک (۳٪)، فشار پایین چشم (۹٪)، نوریت اپتیک و واسکولیت شبکیه نیز گزارش شده است. در یک کوهورت بزرگ، یک سوم بیماران در اولین ویزیت اختلال بینایی داشتند. عوارض دژنراسیون نواری قرنیه، آب مروارید ثانویه و گلوکوم در مجموع در حدود ۶۷٪ موارد گزارش شده است.
نادیده گرفتن آن خطر از دست دادن بینایی را به همراه دارد. یووئیت مرتبط با JIA دقیقاً یک بیماری شاخص «یووئیت بدون درد» (White uveitis) است که در آن التهاب بدون علامت ادامه یافته و دژنراسیون قرنیه نواری، آب مروارید و گلوکوم پیشرفت میکند. حتی بدون علامت، مراجعه منظم به چشمپزشک تنها راه حفظ بینایی است.
یووئیت مرتبط با JIA یک بیماری التهابی مزمن با مکانیسم خودایمنی است که در بروز آن عوامل محیطی و تعامل چندین ژن نقش دارند. تولید بیش از حد سایتوکاینهای التهابی (IL-1، IL-6، TNF-α) نقش اصلی در پاتوژنز دارد. در سینوویوم مفصل، بافت دانهای به نام پانوس تشکیل میشود و در یووه نیز آبشار التهابی مشابهی به طور مداوم فعال میشود.
عوامل خطر بروز یووئیت (Nordic guideline 2023)3):
عوامل محافظتی (کاهش معنیدار خطر بروز یووئیت)3):
تشخیص یووئیت در بیماران JIA اغلب در طول غربالگری انجام میشود. تشخیص در مرحله بدون علامت به طور مستقیم با بهبود پیشآگهی بینایی مرتبط است.
معیارهای طبقهبندی ریسک شامل ترکیبی از زیرگروه JIA، مثبت بودن ANA، سن شروع و مدت بیماری است. 3, 4)
| لایه ریسک | معیارهای اصلی | تناوب غربالگری |
|---|---|---|
| پرریسک | الیگوآرتریت + ANA مثبت + سن شروع ≤6 سال + مدت بیماری <4 سال | هر 3 ماه |
| ریسک متوسط | برخی از موارد بالا را دارد | هر 6 ماه |
| کمریسک | نوع سیستمیک، پلیآرتریت RF مثبت، ERA، سن شروع >6 سال | هر 12 ماه (فقط به مدت 2 سال) |
بیماریهایی که با آرتریت و یووئیت همراه هستند عبارتند از: اسپوندیلیت آنکیلوزان، سندرم رایتر، آرتریت پسوریاتیک، سارکوئیدوز، بیماری التهابی روده، سارکوئیدوز نوجوانان (EOS)، سندرم بلو، سندرم TINU.
بسته به ریسک متفاوت است، اما در ریسک بالا (الیگوآرتریت با ANA مثبت، شروع قبل از ۶ سالگی و مدت بیماری کمتر از ۴ سال) غربالگری هر ۳ ماه توصیه میشود. 3, 4) در ریسک متوسط هر ۶ ماه و در ریسک پایین (نوع سیستمیک، پلی آرتریت RF مثبت و غیره) مشاهده هر ۱۲ ماه به مدت ۲ سال معیار است. هماهنگی با روماتولوژیست اطفال و چشم پزشک برای تعیین فاصله زمانی فردی مهم است.
مدیریت یووئیت مرتبط با JIA معمولاً نیاز به همکاری روماتولوژیست اطفال و چشم پزشک دارد. کنترل طولانی مدت التهاب برای پیشگیری از عوارض و حفظ بینایی اساسی است. دستورالعملهای درمان یووئیت، شروع با درمان موضعی و در موارد مقاوم، معرفی تدریجی درمان تعدیلکننده ایمنی و داروهای بیولوژیک را توصیه میکنند. 8)
| دارو | دوز و روش مصرف | جایگاه |
|---|---|---|
| متوترکسات (MTX) | 10-15 mg/m²/هفته (زیرجلدی یا خوراکی) | خط اول. خطر ابتلا به یووئیت HR 0.14-0.63 |
| آدالیموماب | وزن <30 کیلوگرم: 20 میلیگرم هر 2 هفته، ≥30 کیلوگرم: 40 میلیگرم هر 2 هفته (زیرجلدی) | خط دوم در صورت عدم پاسخ به MTX. اثربخشی در مطالعه SYCAMORE تأیید شده است |
| اینفلیکسیماب | 5 میلیگرم/کیلوگرم، در هفتههای 0، 2، 6 و سپس هر 8 هفته (وریدی) | گزینهای برای موارد مقاوم |
| توسیلیزوماب (مهارکننده IL-6) | تأیید شده برای آرتریت JIA در بیمه | شواهد برای یووئیت در حال جمعآوری است |
| اتانرسپت | — | بیاثر در یووئیت (به دلیل مهارکننده گیرنده TNF) |
متوترکسات (MTX) اولین انتخاب درمان تعدیلکننده ایمنی برای یووئیت مرتبط با آرتریت ایدیوپاتیک نوجوانان است. 5) شروع اثر آن ۴ تا ۱۲ هفته طول میکشد. در ۲۷ تا ۴۸٪ موارد، MTX به تنهایی برای کنترل التهاب کافی نیست و ۲۰٪ عوارض جانبی (استفراغ، اختلال عملکرد کبد) را تجربه میکنند. 2)
آدالیمومب به عنوان گزینه دوم در موارد عدم پاسخ به MTX در نظر گرفته میشود. کارآزمایی SYCAMORE (Ramanan 2017) یک RCT دوسوکور بود که نشان داد نرخ شکست درمان در گروه MTX+آدالیمومب در مقایسه با گروه MTX به تنهایی از ۶۰٪ به ۲۷٪ کاهش یافته است (P<0.0001). 6) برای یووئیت غیرعفونی کودکان تحت پوشش بیمه است. از آنجایی که آنتیبادی مونوکلونال TNF است، بر خلاف اتانرسپت (مهارکننده گیرنده TNF) اثر محافظتی بر یووئیت دارد. 3)
کارآزمایی ADJUVITE (Quartier 2018) یک RCT دوسوکور بر روی آدالیمومب برای یووئیت قدامی مرتبط با JIA مزمن زودهنگام است. 7) به عنوان مطالعهای که مزایای شروع زودهنگام را نشان میدهد در نظر گرفته میشود.
قبل از شروع مهارکنندههای TNF، انجام غربالگری سل، HBV و ارزیابی عفونت ضروری است. مدیریت و تجویز با همکاری چشمپزشک عضو انجمن التهاب چشم الزامی است. 9)
نه لزوماً، اما شواهد قوی از کارآزمایی SYCAMORE (Ramanan 2017) وجود دارد که نرخ شکست درمان را از ۶۰٪ با MTX به تنهایی به ۲۷٪ کاهش میدهد. 6) رویکرد استاندارد فعلی، استفاده مرحلهای است: ابتدا MTX، و در صورت عدم کنترل کافی التهاب، افزودن آدالیمومب در نظر گرفته میشود. برای حفظ بینایی آینده کودک، در صورت لزوم درمان تهاجمی توصیه میشود.
پاتوژنز یووئیت مرتبط با JIA به طور کامل شناخته نشده است، اما تصور میشود عمدتاً مکانیسمهای ایمونولوژیک نقش دارند.
ایمنی سلولی: سلولهای CD4+ T (با غلبه Th17) به بافت یووه نفوذ کرده و IL-17، IL-6 و TNF-α تولید میکنند. تولید بیش از حد سیتوکینهای التهابی نفوذپذیری اندوتلیال عروقی را افزایش داده و ادم و نفوذ سلولهای التهابی در عنبیه و جسم مژگانی را تداوم میبخشد. در سینوویوم مفصل، مسیر تشکیل پانوس → تخریب غضروف و استخوان طی میشود، اما علائم سیستمیک مانند تب، خستگی، کمخونی و اختلال رشد نیز ایجاد میشود.
ارتباط با اتوآنتیبادیها: آنتیبادی ضد هستهای (ANA) در حدود 80% موارد همراه با یووئیت مثبت است. ارتباط با HLA-DR5 (DRB1*1101) و HLA-DR11 در نوع الیگوآرتیکولار گزارش شده است. واکنش سلولهای T اختصاصی آنتیژن خودی و فعال شدن مسیر کلاسیک کمپلمان نیز نقش دارند.
جدایی پاتوفیزیولوژیک از آرتریت: یووئیت ممکن است پس از فروکش کردن علائم آرتریت به طور مستقل ادامه یابد. از آنجا که از طریق مسیرهای التهابی متفاوت تداوم مییابد، حتی در صورت کنترل آرتریت، پایش مداوم چشمپزشکی ضروری است.
تغییرات بافتی اصلی ناشی از التهاب مزمن:
Ramanan و همکاران (2017) در یک کارآزمایی بالینی تصادفی دوسوکور نشان دادند که در گروه MTX+آدالیموماب در مقایسه با گروه MTX به تنهایی، نرخ شکست درمان به 27% در مقابل 60% کاهش یافت (P<0.0001). 6) این مطالعه مبنای تأیید آدالیموماب برای یووئیت غیرعفونی کودکان شد. دادههای پیگیری طولانیمدت با تعیین معیارهای خروج از مطالعه نیز جمعآوری شده است.
در یک مطالعه گذشتهنگر در منطقه بریستول توسط Cann و همکاران (2018)، از 166 کودک مبتلا به یووئیت غیرعفونی، میزان استفاده از داروهای بیولوژیک به 35% رسید و نرخ از دست دادن بینایی (logMAR>0.3) 0.05/چشم-سال و نرخ از دست دادن شدید بینایی (logMAR≥1.0) 0.01/چشم-سال بود. 2) این بهبود نسبت به نرخ 0.10/چشم-سال قبل از معرفی داروهای بیولوژیک، نشاندهنده پیشرفت درمان است.
در آخرین توصیههای گروه کاری چندملیتی (MIWGUC) توسط Foeldvari و همکاران (2023)، بهوضوح توصیه شده است که در یووئیت مرتبط با JIA مقاوم به MTX، آدالیموماب زودتر شروع شود و اتانرسپت به عنوان درمان یووئیت انتخاب نشود. 10)
اثربخشی مهارکنندههای JAK مانند روکسولیتینیب و توفاسیتینیب در یووئیت مقاوم مرتبط با JIA در گزارشهای موردی و سریهای کوچک گزارش شده است، اما در حال حاضر شواهد قطعی به دست نیامده است.
در کوهورت نوردیک، موارد جدید یووئیت پس از انتقال به بزرگسالی (بالای 16 سال) در بیماران JIA مشاهده شده است (12 مورد از 434 مورد در سن 23 سالگی)، که نیاز به همکاری بدون وقفه بین دوره کودکی و بزرگسالی را نشان میدهد. 3) از آنجایی که MTX و MMF تراتوژن هستند، آدالیموماب گزینه نسبتاً ایمنتری برای زنان در سنین باروری محسوب میشود.