幼年型特發性關節炎(JIA)是16歲以下兒童發生的慢性關節炎,葡萄膜炎 是最重要的眼部併發症。
早期常無症狀,被形容為「白色葡萄膜炎 」。
佔所有兒童葡萄膜炎 的41%–47%,診斷延遲會導致嚴重視力 障礙。1)
少關節型JIA發生率最高(約20%),ANA陽性、發病年齡小、病程短的患者風險較高。3)
SYCAMORE試驗(Ramanan 2017)證明阿達木單抗 合併甲氨蝶呤 可將治療失敗率從60%降至27%。6)
篩檢可實現早期診斷,隨著單株TNF抑制劑 的引入,視力 預後已改善。2)
眼部併發症(帶狀角膜變性 、虹膜後粘連 、白內障 、青光眼 )可能在超過67%的病例中發生,適當治療和定期追蹤是保護視力 的關鍵。
幼年型特發性關節炎(JIA)是16歲以下兒童發生的原因不明慢性關節炎的總稱。曾稱為幼年型類風濕關節炎。根據國際風濕病學會聯盟(ILAR)標準,JIA分為七種亞型:全身型、少關節型、RF陰性多關節型、RF陽性多關節型、乾癬性關節炎、附著點炎相關關節炎和未分化關節炎。其中,全身型、少關節型、RF陰性多關節型和RF陽性多關節型這四種亞型相當於原來的幼年型類風濕關節炎(JRA),佔JIA的94%。
慢性葡萄膜炎 是JIA最重要的眼部併發症,也是兒童葡萄膜炎 中最常見的原因。佔所有兒童葡萄膜炎 的41%–47%。1) 葡萄膜炎 通常在關節炎發病後出現,但3%–7%的病例先於關節炎發生。發病中位時間為5.5個月,常在關節炎發病後5–7年內發生,尤其82%–90%在最初4年內發生。3)
葡萄膜炎 的合併率因JIA亞型而異。
JIA亞型 葡萄膜炎 合併率風險 持續性少關節炎 41~46% 高 RF陰性多關節炎 5~23% 中至高 乾癬性關節炎 10~36% 中 附著點炎相關關節炎 7~25% 中 全身型 0% 低
3)
少關節型約20%、多關節型約5%會發生,全身型則被認為不會發生。北歐世代研究證實,所有JIA患者中有10%~22%合併葡萄膜炎 。3)
Q
為什麼幼年型特發性關節炎相關葡萄膜炎容易被忽略?
A
初期幾乎沒有充血 、疼痛、畏光 等自覺症狀,進展隱匿,常被形容為「白色葡萄膜炎 」。尤其是幼兒,自覺症狀少,檢查困難。沒有定期裂隙燈 顯微鏡篩檢很難發現。
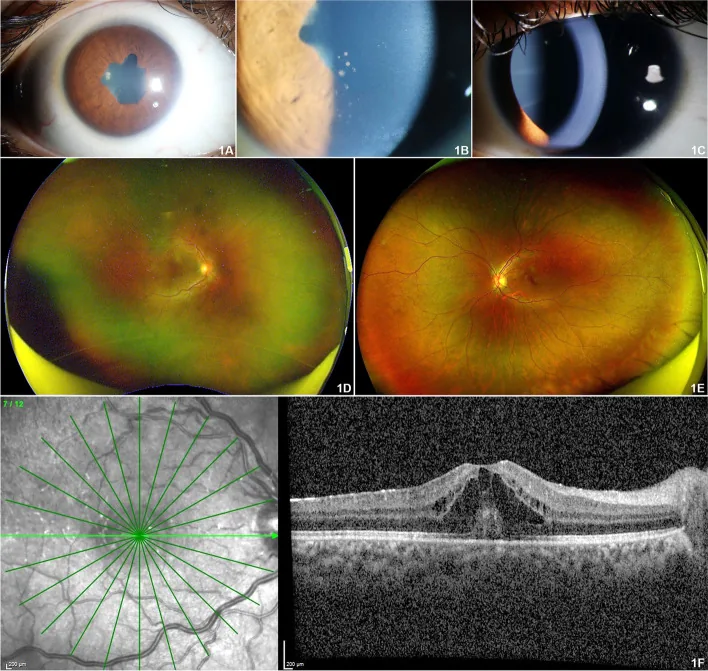
幼年型特發性關節炎相關葡萄膜炎的眼部所見。顯示後粘連、角膜後沉著物、右眼黃斑水腫。 Mahendradas P, et al. Reactivation of juvenile idiopathic arthritis associated uveitis with posterior segment manifestations following anti-SARS-CoV-2 vaccination. J Ophthalmic Inflamm Infect. 2022. Figure 1. PM
CI D: PMC9043884. License: CC BY.
前眼部照片顯示後粘連導致的不規則
瞳孔 和
角膜 後沉著物。眼底照片和
OCT 顯示右眼混濁和
囊樣黃斑水腫 ,提示幼年型特發性關節炎相關
葡萄膜炎 的臨床所見。
JIA相關葡萄膜炎 的最大特點是早期無症狀性 。
無症狀(大多數) :常無充血 、眼痛 、畏光 。這導致長期診斷延遲。視物模糊、視力 下降 :常在炎症進展並出現併發症(白內障 、黃斑 水腫)時才首次察覺。頭位異常、注意力下降 :可能作為幼兒特有的症狀出現。例外 :HLA-B27陽性的男孩可表現為急性復發性前葡萄膜炎 ,出現充血 、眼痛 、畏光 。
97.8%的JIA相關葡萄膜炎 表現為前葡萄膜炎 (虹膜 睫狀體 炎),典型表現為雙側、非肉芽腫性。2) 眼科就診時,許多患者已有多種併發症。
帶狀角膜變性
發生率 :約32%的病例
慢性炎症導致角膜 中央鈣沉積,引起視力 障礙。治療採用EDTA螯合或準分子雷射。
虹膜後粘連
發生率 :約28%的病例
虹膜 與水晶體 粘連。常在初診時已存在,可導致瞳孔阻滯 。預防性使用散瞳藥 很重要。
併發性白內障
累積發生率 :0.05/眼年
由長期炎症和類固醇 使用引起(約22%)。需在活動性炎症控制下進行白內障 手術。
繼發性青光眼
累積發生率 :0.03/眼年
見於15%的病例。JIA相關葡萄膜炎 中比特發性葡萄膜炎 更常見。是視力 預後不良的主要原因。2)
其他表現包括前玻璃體 炎症細胞、黃斑 囊樣水腫(3%)、低眼壓 (9%)、視神經炎 和視網膜血管炎 。大型隊列研究報告,初診時已有三分之一患者存在視力 障礙。帶狀角膜變性 、後發性白內障 和青光眼 等併發症累積發生於約67%的病例。
Q
我的孩子被診斷為葡萄膜炎,但孩子說不痛,可以不管它嗎?
A
放任不管可能導致視力 喪失。JIA相關性葡萄膜炎 正是「不痛的葡萄膜炎 」(白色葡萄膜炎 )的代表性疾病,炎症在無症狀的情況下持續存在,導致帶狀角膜變性 、白內障 和青光眼 進展。即使沒有症狀,定期眼科追蹤是保護視力 的唯一手段。
JIA相關性葡萄膜炎 是一種由自體免疫機制引起的慢性炎症性疾病,其發病涉及環境因素和多個基因的相互作用。發炎性細胞激素(IL-1、IL-6、TNF -α)的過度產生在致病機轉中扮演核心角色。在關節滑膜中形成稱為血管翳的肉芽組織,而在葡萄膜中類似的發炎級聯反應持續活化。
葡萄膜炎 發病的風險因子3) :
發病年齡小 :JIA發病年齡小於6歲時風險尤其高。抗核抗體(ANA)陽性 :約80%的葡萄膜炎 合併病例為陽性。發病風險最高升至45%。特定亞型 :持續性寡關節炎、RF陰性多關節炎、乾癬性關節炎。病程短 :發病初期4年內82%~90%發生葡萄膜炎 。HLA-DR5、HLA-DR11相關遺傳易感性 。
保護因子 (顯著降低葡萄膜炎 發病風險)3) :
甲氨蝶呤 (MTX)單株TNF抑制劑 (阿達木單抗 ) :HR 0.09(單用或與MTX併用)。依那西普(TNF 受體抑制劑)無保護作用 :因其作用機轉與單株TNF 抗體不同,故無效。
JIA患者的葡萄膜炎 診斷常在篩檢檢查中進行。在無症狀階段發現可直接改善視力 預後。
裂隙燈顯微鏡檢查 前房 發炎、角膜 後沉著物和虹膜後粘連 。眼壓測量 眼壓 或低眼壓 。視力檢查 散瞳 眼底檢查 黃斑 水腫和視神經 變化。OCT (光學同調斷層掃描 )黃斑 水腫。
抗核抗體(ANA) :陽性(≥1:40)顯著增加葡萄膜炎 風險。少關節型中抗核抗體陽性率高,合併葡萄膜炎 的病例約80%呈陽性。類風濕因子(RF) :用於RF陰性多關節型的風險分層。少關節型中陽性率低。HLA-B27 :附著點炎相關關節炎中易呈陽性,與急性復發性前葡萄膜炎 相關。紅血球沉降速率和CRP :全身型中升高,但少關節型中常正常。
風險分層標準結合JIA亞型、ANA陽性、發病年齡和病程。3, 4)
風險層 主要標準 篩檢頻率 高風險 寡關節炎 + ANA陽性 + 發病≤6歲 + 病程<4年 每3個月 中風險 滿足上述部分條件 每6個月 低風險 全身型、RF陽性多關節炎、ERA、發病>6歲 每12個月(僅2年)
使用MTX或單株抗TNF 藥物治療期間可減少篩檢頻率。3)
16歲後轉為自我監測,但Nordic世代報告434例中有12例在23歲時發病。3)
合併關節炎和葡萄膜炎 的疾病需鑑別以下:僵直性脊椎炎、萊特氏症候群、乾癬性關節炎、類肉瘤病 、發炎性腸道疾病、幼年型類肉瘤病 (EOS)、Blau症候群、TINU症候群 。
Q
需要多久看一次眼科?
A
取決於風險。高風險(少關節型、ANA陽性、6歲前發病、病程不足4年)建議每3個月篩查一次。3, 4) 中風險每6個月一次,低風險(全身型、RF陽性多關節炎等)每12個月一次,觀察2年。重要的是與小兒風濕病專科醫師和眼科醫師合作,個別設定間隔。
JIA相關葡萄膜炎 的管理通常需要小兒風濕病專科醫師和眼科醫師的共同管理。長期控制發炎是預防併發症和保護視力 的根本。葡萄膜炎 診療指引建議從局部治療開始,難治性病例逐步引入免疫調節治療和生物製劑 。8)
貝他米松(Rinderon)0.1%點眼液 :每日4~6次(活動期)。用於急性控制發炎。地塞米松點眼液 :效果相當。散瞳藥 (Mydrin P點眼液)虹膜後粘連 並進行瞳孔 管理。發炎穩定期可僅用散瞳藥 觀察。
藥物 劑量和用法 地位 甲氨蝶呤 (MTX)10~15 mg/m²/週(皮下或口服) 第一線選擇。葡萄膜炎 發生風險 HR 0.14~0.63 阿達木單抗 體重<30kg:20mg/2週,≥30kg:40mg/2週(皮下) MTX無效時的第二線選擇。SYCAMORE試驗證實有效性 英夫利西單抗 5 mg/kg,第0、2、6週後每8週一次(靜脈輸注) 難治病例的選擇 托珠單抗 (IL-6抑制劑)在日本已核准用於JIA關節炎 對葡萄膜炎 的證據正在累積中 依那西普 — 對葡萄膜炎 無效 (因TNF 受體抑制劑)
**甲氨蝶呤 (MTX)**是幼年特發性關節炎相關葡萄膜炎 免疫調節治療的第一線藥物。5) 需要4-12週才能見效。27-48%的病例單用MTX不足以控制發炎,20%會出現副作用(嘔吐、肝功能異常)。2)
阿達木單抗 阿達木單抗 聯合組的治療失敗率從60%顯著降低至27%(P<0.0001)。6) 已核准用於兒童非感染性葡萄膜炎 。作為一種單株抗TNF 抗體,與TNF 受體抑制劑依那西普不同,它對葡萄膜炎 具有保護作用。3)
ADJUVITE試驗(Quartier 2018)是一項關於阿達木單抗 治療早期慢性JIA相關前葡萄膜炎 的雙盲RCT。7) 該研究被定位為顯示早期引入益處的證據。
在開始TNF抑制劑 治療前,必須進行結核病、HBV篩檢和感染評估。需要與眼發炎學會會員的眼科醫師合作進行給藥管理。9)
帶狀角膜變性 併發性白內障 超音波乳化 吸除+人工水晶體 植入(在確認發炎控制後進行)。在幼兒中,有時選擇不植入人工水晶體 而使用隱形眼鏡矯正。為預防弱視 ,同時進行後囊切開和前部玻璃體 切除。續發性青光眼 房水 生成抑制劑眼藥水。難治性病例考慮小樑切開術 、小樑切除術 或Baerveldt植入物。
Q
是否必須使用阿達木單抗?
A
並非必須,但SYCAMORE試驗(Ramanan 2017)有強有力的證據顯示,聯合治療將治療失敗率從單用MTX的60%顯著降低至27%。6) 目前的標準化方法是階梯式策略:首先使用MTX,如果發炎控制不充分,再考慮加用阿達木單抗 。為了保護孩子的未來視力 ,在認為必要時推薦積極治療。
JIA相關葡萄膜炎 的發病機制尚未完全闡明,但認為主要涉及免疫學機制。
細胞免疫 :CD4+T細胞(Th17優勢)浸潤葡萄膜組織,產生IL-17、IL-6和TNF -α。發炎性細胞激素的過度產生增加血管內皮通透性,導致虹膜 和睫狀體 的水腫和發炎細胞浸潤持續存在。在關節滑膜中,形成血管翳導致軟骨和骨破壞,並引起發燒、疲倦、貧血和生長障礙等全身症狀。
與自體抗體的關聯 :約80%的葡萄膜炎 患者抗核抗體(ANA)陽性。少關節型中報導了與HLA-DR5(DRB1*1101)和HLA-DR11的關聯。自體抗原特異性T細胞反應和補體 經典途徑的活化也參與其中。
與關節炎的病理分離 :即使關節炎症狀緩解後,葡萄膜炎 也可能獨立持續存在。由於透過不同的發炎途徑持續,即使關節炎穩定,也需要持續的眼科監測。
慢性發炎導致的主要組織變化:
帶狀角膜變性 (32%):鈣沉積在角膜上皮 下的鮑曼層。虹膜後粘連 (28%):虹膜 與水晶體 的纖維性粘連導致瞳孔阻滯 。續發性白內障 (22%):發炎和類固醇 均可導致水晶體 混濁。
續發性青光眼 (15%):全周虹膜後粘連 導致房水 流出受阻,類固醇性青光眼 。囊樣黃斑水腫 (3%):影響視力 預後的嚴重併發症。
Ramanan等人(2017)進行的雙盲隨機對照試驗比較了MTX單藥組與MTX+阿達木單抗 組,結果顯示阿達木單抗 組將治療失敗率從60%降低至27%(P<0.0001)。6) 該試驗為阿達木單抗 獲批用於兒童非感染性葡萄膜炎 提供了依據。在設定停藥標準的同時,長期追蹤數據也在累積中。
Cann等人(2018)對布里斯托地區的回顧性研究顯示,在166名兒童非感染性葡萄膜炎 患者中,生物製劑 的使用率達到35%,視力 喪失發生率(logMAR>0.3)為0.05/眼年,重度視力 喪失(logMAR≥1.0)為0.01/眼年。2) 這比生物製劑 引入前的0.10/眼年有所改善,顯示了治療的進步。
Foeldvari等人(2023)的多國工作組(MIWGUC)最新建議明確推薦對MTX無效的JIA相關葡萄膜炎 早期引入阿達木單抗 ,並建議不要選擇依那西普治療葡萄膜炎 。10)
魯索替尼、托法替布等JAK抑制劑對難治性JIA相關葡萄膜炎 的有效性已有病例報告和小規模系列報導,但目前尚未獲得確鑿證據。
北歐隊列顯示,JIA患者在16歲後過渡到成人期後仍有新發病例(434例中有12例在23歲時新發),從兒童期到成人期的無縫銜接成為挑戰。3) 由於MTX和MMF具有致畸性,在育齡女性的藥物選擇中,阿達木單抗 被認為是相對安全的選擇。
Clarke SLN, Sen ES, Ramanan AV. Juvenile idiopathic arthritis-associated uveitis. Pediatr Rheumatol. 2016;14:27.
Cann M, Ramanan AV, Crawford A, et al. Outcomes of non-infectious Paediatric uveitis in the era of biologic therapy. Pediatr Rheumatol Online J. 2018;16(1):51. doi:10.1186/s12969-018-0266-5. PMID:30081917; PMCI D:PMC6080499.
Leinonen S. A Nordic screening guideline for juvenile idiopathic arthritis-related uveitis. Acta Ophthalmologica. 2023;101:465-468.
Angeles-Han ST, Ringold S, Beukelman T, et al. 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Screening, Monitoring, and Treatment of Juvenile Idiopathic Arthritis-Associated Uveitis. Arthritis Care Res. 2019;71(6):703-716.
Heiligenhaus A, Michels H, Schumacher C, et al. Evidence-based, interdisciplinary guidelines for anti-inflammatory treatment of uveitis associated with juvenile idiopathic arthritis. Rheumatol Int. 2012;32(5):1121-1133.
Ramanan AV, Dick AD, Jones AP, et al. Adalimumab plus Methotrexate for Uveitis in Juvenile Idiopathic Arthritis (SYCAMORE). N Engl J Med. 2017;376(17):1637-1646.
Quartier P, Baptiste A, Despert V, et al. ADJUVITE: a double-blind, randomised, placebo-controlled trial of adalimumab in early onset, chronic, juvenile idiopathic arthritis-associated anterior uveitis. Ann Rheum Dis. 2018;77(7):1003-1011.
日本眼炎症学会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696.
日本眼炎症学会 TNF 阻害薬使用検討委員会. 非感染性ぶどう膜炎に対するTNF 阻害薬使用指針および安全対策マニュアル(改訂第2版、2019年版). 日眼会誌. 2019.
Foeldvari I, Maccora I, Petrushkin H, et al. New and updated recommendations for the treatment of JIA associated uveitis (MIWGUC). Arthritis Care Res. 2023;75(5):975-982.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。