正常眼压性青光眼(NTG)是一种眼压 保持在统计学正常范围内却发生青光眼 性视神经病变 的类型。
40岁以上人群的患病率报告为3.6%(95%置信区间2.9–4.3),约占原发性开角型青光眼 (广义)的90%,占所有青光眼 的约70% 5) 。
它是原发性开角型青光眼 (广义)的一个亚型,与原发性开角型青光眼 (狭义)被视为连续的疾病谱 5, 7) 。
虽然眼压 是最大的可修正风险因素,但眼灌注压降低、血管调节异常、筛板 结构脆弱等非眼压 依赖性因素也被认为参与其中 5, 9) 。
协作性正常眼压性青光眼研究(CNTGS)显示,未经治疗的眼压 降低30%以上可显著抑制视野缺损 的进展 5, 11) 。
正常眼压性青光眼是原发性开角型青光眼 (广义)的一个亚型,在青光眼 性视神经病变 的发生和进展过程中,眼压 始终保持在统计学确定的正常范围内 5) 。其必要条件包括:正常眼压 、正常开角、裂隙灯显微镜检查 正常、青光眼 性视神经 损害和青光眼 性视野缺损 。
日本成人眼压 分布在多治见研究中得到详细分析,右眼眼压 14.6±2.7 mmHg,左眼眼压 14.5±2.7 mmHg 5) 。将正常范围定义为平均值±2个标准差,日本人的正常上限为19.9–20.0 mmHg。基于这些流行病学数据,以眼压 20 mmHg为界区分原发性开角型青光眼 (狭义)和正常眼压性青光眼被认为是合理的 5) 。
原发性开角型青光眼 (广义)是一种慢性进行性视神经病变 ,形态学特征包括视盘凹陷 扩大、神经视网膜 边缘变薄和视网膜神经纤维层 (RNFL )缺损 。原发性开角型青光眼 (广义)可方便地分为高眼压 组(原发性开角型青光眼 ,狭义)和正常眼压 组(正常眼压性青光眼),但两者的治疗策略相同,临床上被视为连续的疾病谱 5, 7) 。
多治见研究报道,40岁及以上日本人群中青光眼 的患病率为5.0%,正常眼压性青光眼的患病率为3.6% 5) 。基于2016年人口统计的估计,日本青光眼 患者人数约为465万。该研究还发现新发现率高达89%,表明存在大量未经治疗的潜在青光眼 患者 5) 。
类型 男性 女性 总体(95%置信区间) 原发性开角型青光眼 (广义)4.1% 3.7% 3.9%(3.2–4.6) 原发性开角型青光眼 (狭义)0.3% 0.2% 0.3%(0.1–0.5) 正常眼压性青光眼 3.7% 3.5% 3.6%(2.9–4.3) 原发性闭角型青光眼 0.3% 0.9% 0.6%(0.4~0.9) 继发性青光眼 0.6% 0.4% 0.5%(0.2~0.7) 所有青光眼 5.0% 5.0% 5.0%(4.2~5.8)
正常眼压性青光眼是原发性开角型青光眼 (广义)中约占90%、所有青光眼 中约占70%的代表性类型。据计算,40岁以上的成人中约每28人就有1人患有正常眼压性青光眼,绝非罕见疾病。
正常眼压性青光眼由于在正常眼压 水平下出现青光眼 性改变,容易被漏诊7) 。有报告称,约40%的原发性开角型青光眼 患者在就诊期间未显示眼压 升高8) ,因此仅凭初诊眼压 无法确诊,这是一个临床难题。眼压 筛查在青光眼筛查 中的局限性显而易见,结合视盘和视网膜神经纤维层 评估是早期发现的关键5) 。多治见研究中观察到的89%的新发现率表明存在大量未治疗的潜在患者,这证实了筛查体系和对高危人群进行宣教的重要性5) 。
过去曾有人认为原发性开角型青光眼 (狭义)和正常眼压性青光眼是独立的疾病。然而,由于两者在临床表现、治疗反应性和眼压 相关病理生理方面的相似性,现在它们被归类为广义原发性开角型青光眼 这一上位概念下的连续疾病群5, 7) 。眼压 20 mmHg的界限是基于日本人的统计学正常上限的方便分类,并不能仅凭眼压 将病型截然分开。从高眼压症 到原发性开角型青光眼 (狭义)、正常眼压性青光眼,甚至眼压 更低但视神经病变 仍进展的病例,都被视为一个谱系。
Q
正常眼压性青光眼和原发性开角型青光眼(狭义)是不同的疾病吗?
A
两者都是广义原发性开角型青光眼 的亚型,被视为连续的疾病群5, 7) 。由于治疗方案相同,临床上不应绝对区分。然而,正常眼压性青光眼中,循环障碍等非眼压 依赖性因素的贡献相对较大,从病理生理角度常被分开讨论。
早期常无自觉症状。随着病情进展,患者会自觉视野缺损 ,其特征是旁中心暗点 相对较多。旁中心暗点 的存在意味着中心视觉功能(文字阅读、面部识别)可能早期就受到影响。
有报告称,存在Humphrey视野计24-2程序无法检测到的中心10度以内的局部暗点,这些暗点可能首次通过10-2程序被识别1) 。在伴有旁中心暗点 的正常眼压性青光眼病例中,仅凭24-2的结果不能掉以轻心。
眼压 5) 。在不同时间测量眼压 的日内波动是必需的检查。眼压 除日内波动外,还存在季节性波动,通常冬季较高、夏季较低,因此评估时也应考虑测量季节5) 。房角 房角 。通常比原发性开角型青光眼 (狭义)更典型。裂隙灯显微镜检查 视盘 :凹陷扩大、神经视网膜 边缘变薄、视网膜神经纤维层 缺损 。由于形态学所见与原发性开角型青光眼 (狭义)相似,仅凭视盘所见无法鉴别。视野 :可见旁中心暗点 和弓形暗点。视网膜神经纤维层 和视网膜神经节细胞 层光学相干断层扫描 (OCT )显示视网膜神经纤维层 变薄和黄斑部 视网膜神经节细胞 层(GCL)变薄。视盘周围萎缩(PPA) :β区频繁出现,好发于边缘最薄处。
已知两种病型的视盘凹陷 存在量的差异。
表现 正常眼压 青光眼 的特征 视盘出血 比原发性开角型青光眼 (狭义)更常见 视盘凹陷 大小在具有相同程度视野异常的病例中更大 局部凹陷扩大 观察到比例较高 视盘周围萎缩(PPA β区) 频繁观察到
根据视盘表现,还提出了将正常眼压 青光眼 分为局灶缺血型、近视 型、老年硬化型等的方法。这些类型被认为反映了潜在的病理生理学差异(局部循环障碍、近视 性结构变化、年龄相关性硬化)。
正常眼压 青光眼 的视野缺损 除了弓形暗点、鼻侧阶梯、旁中心暗点 等典型青光眼 性改变外,其特征是出现中心视野内的局部暗点。距中心凹 10度以内的旁中心暗点 直接影响阅读、面部识别等日常生活活动,因此容易作为进展的主观症状出现。视野检查 时,表现为固视点附近的阈值降低。由于Humphrey视野计24-2程序在中心10度内的测量点相对稀疏,可能会漏诊旁中心暗点 ,根据病例情况,使用10-2程序进行补充评估是有用的1) 。
静态自动视野计的MD(平均偏差)斜率被用作青光眼 进展的客观指标。正常眼压性青光眼的MD斜率倾向于比原发性开角型青光眼 (狭义)更平缓,但个体差异大,快速进展的病例也有一定频率。反复出现视盘出血 、药物依从性差、伴有夜间低血压的病例被认为进展加速,需要调整随访频率5) 。OCT 测量的视网膜神经纤维层 厚度的纵向变化也有助于监测进展,有时在视野异常显现之前就能检测到结构变化。
即使在正常眼压性青光眼中,眼压 也是与发病和进展最密切相关的因素,临床证据表明降眼压 治疗可以抑制进展5, 11) 。即使眼压 在统计学正常范围内,每个视神经 都有其可耐受的眼压 值,对个体视神经 造成过度负荷的眼压 值参与了病理形成。
由于眼压 的昼夜波动和季节波动,不能排除在就诊时间之外出现高眼压 的可能性。此外,视盘的压力负荷不仅涉及眼压 ,还涉及脑脊液压力,因此即使眼压 值相同,视盘的实际压力负荷也可能因个体而异4) 。
作为非眼压 依赖性机制,筛板 的结构脆弱性、循环障碍、神经毒性因子、免疫因子和基因异常等已被提出。在2024年发表的荟萃分析伞状综述9) 中,整理了青光眼 整体风险因素的证据等级。与正常眼压性青光眼病理理解相关的主要发现如下所示。
眼部局部风险因素
眼压 9) 。即使在正常范围内,较高值也促进发病和进展。
近视 9) 。特别是伴有视盘结构变化的高度近视 与发病密切相关。
角膜 滞后量(CH)9) 。角膜生物力学 特性降低与进展风险相关。
中央角膜 厚度 :角膜 薄是进展的风险因素5, 9) 。
视盘出血 视野缺损 进展加速5) 。
视盘周围脉络膜 视网膜 萎缩(PPA β区) :β区扩大与进展相关5) 。
全身性风险因素
眼灌注压(OPP)降低 :提示性证据9) 。在青光眼 诊疗指南第5版中也明确列为进展危险因素5) 。
舒张压和收缩压降低 :包括夜间低血压,与进展相关5) 。
阻塞性睡眠呼吸暂停综合征 :提示性证据(显示比值比增加的荟萃分析)9) 。夜间低氧和血流动力学波动影响视神经乳头 灌注。
偏头痛 9) 。被认为是原发性血管调节障碍的一种表现型。
畏寒症/雷诺现象 :原发性血管调节障碍的临床表现,在正常眼压性青光眼中频繁出现。
2型糖尿病和高脂血症 :被报告为进展危险因素5, 9) 。
眼灌注压通过“舒张压 − 眼压 ”简单评估,眼灌注压低提示视神经乳头 循环不足。降压治疗相关的夜间低血压会暂时降低眼灌注压,因此全身血压管理与眼压 管理的一致性很重要。
正常眼压性青光眼主要涉及4个基因。OPTN(视神经 蛋白)突变,特别是E50K变异,与早发性强烈相关。TBK1的拷贝数变异也与正常眼压性青光眼相关,并导致视网膜神经节细胞 丢失。在家族性正常眼压性青光眼病例中发现了METTL23突变。与原发性开角型青光眼 相关的MYOC也参与部分正常眼压性青光眼病例。
筛板与经筛板压力差
筛板 的结构脆弱性眼压 的结构异常。
经筛板 压力差增加 :可能是球后脑脊液压力降低而非眼压 升高导致经筛板 压力差增加4) 。
脑脊液动力学障碍 :正常眼压性青光眼患者脑脊液中L-PGDS浓度升高,提示全身性脑脊液动力学异常4) 。
类淋巴系统功能不全 :视神经 代谢废物清除能力下降导致青光眼 性损伤的假说
年龄、家族史、近视
年龄 :年龄是发病和进展的独立危险因素5)
家族史 :青光眼 家族史会增加发病风险5)
近视 高度近视 ,通过视盘结构变化与病理过程密切相关5, 9)
女性 :部分流行病学报告女性略多,但多治见研究显示日本人性别差异不大5)
Q
睡眠呼吸暂停综合征和雷诺现象与正常眼压青光眼有关吗?
A
是的,已有相关报道。2024年的一项荟萃分析伞状综述将阻塞性睡眠呼吸暂停综合征和偏头痛 均归类为青光眼 的提示性证据风险因素9) 。包括畏寒和雷诺现象在内的原发性血管调节障碍在正常眼压 青光眼 中常见,推测通过眼灌注压波动影响视盘循环5) 。这些全身性疾病的管理在青光眼 诊疗指南中也被视为辅助性的进展抑制措施5) 。
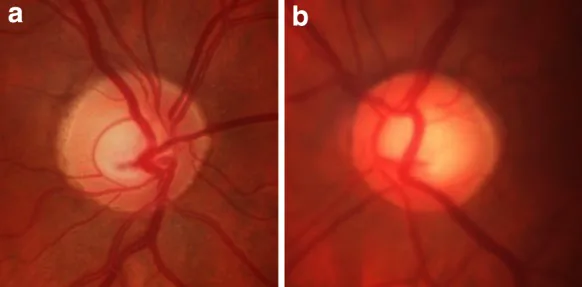
正常眼压青光眼的眼底照片 Joanna Karaśkiewicz; Monika Drobek-Słowik; Wojciech Lubiński. Pattern electroretinogram (P
ERG ) in the early diagnosis of normal-tension preperimetric glaucoma: a case report. Doc Ophthalmol. 2014 Oct 19;128(1):53-58. Figure 1. PM
CI D: PMC3890055. License: CC BY.
左右眼底照片显示视盘凹陷 扩大。这是解释正常眼压 青光眼 也会进展视神经 损伤时的典型视觉资料。
满足以下6项条件即可诊断为正常眼压 青光眼 5) 。
眼压 始终在统计学正常范围内正常开放房角 (房角镜检查 确认)裂隙灯显微镜检查 正常青光眼 性视神经病变 视盘凹陷 扩大、边缘变薄、视网膜神经纤维层 缺损 )青光眼 性视野缺损 排除其他视神经 疾病和继发性眼压 升高
在诊断正常眼压性青光眼时,需要排除当前和过去任何眼压 升高的原因,并排除眼压 负荷以外的其他视神经 损伤原因。通过问诊排除外伤史、类固醇 使用史和视神经炎 等炎症性疾病史,并通过房角镜检查 确认有无提示既往眼压 升高的发现(如窄房角 、假性剥脱、周边虹膜前粘连 、异常色素沉着等)。
眼压测量 Goldmann压平眼压计 是标准方法,准确性最高(证据等级1B)5) 。中央角膜 厚度520 μm时测量值最准确。眼压 日间波动测量5) 。季节性波动评估 :考虑冬季较高、夏季较低的趋势5) 。房角镜检查 房角 。视野检查 中心暗点 1) 。光学相干断层扫描 (OCT )视网膜神经纤维层 厚度和黄斑 区视网膜神经节细胞 层厚度。光学相干断层扫描血管成像(OCTA) 眼底照相 视盘凹陷 、出血、PPA的随时间比较排除颅内病变 :为排除由颅内疾病(如肿瘤性病变)引起的视神经病变 ,必要时进行脑MRI/MRA检查2, 3)
正常眼压性青光眼的诊断必须与高眼压 性青光眼 及非青光眼 性视神经 疾病进行鉴别。
其他高眼压性青光眼
烧尽型原发性开角型青光眼 :既往高眼压 现已正常的病例
激素性青光眼 自然缓解 :通过询问激素使用史怀疑
Posner-Schlossman综合征缓解期 :既往有眼压 发作史
继发性开角型青光眼 :通过前节检查排除剥脱性青光眼 、色素性青光眼 等
非青光眼性视神经病变
颅内压迫性病变 :垂体腺瘤 、颈内动脉瘤等可表现为青光眼 样视盘凹陷 2, 3) 。与垂直子午线相关的视野缺损 提示压迫性病变2)
上方节段性视神经发育不全 (SSOH)视网膜神经纤维层 缺损 、凹陷部及中心动静脉起始部上移进行鉴别
先天性视盘形态异常 :生理性视盘凹陷 扩大、视盘缺损 、视盘小凹
视神经炎 后遗症视盘凹陷
当出现非典型病程(快速单眼进展、视力 下降、沿垂直子午线的视野缺损 )时,建议进行影像学检查以排除颅内病变2, 3) 。
确诊后的随访中,结合眼压测量 、视野检查 和OCT检查 来评估进展。视野检查 建议在初期以3至4个月的间隔进行多次,以建立可靠的基线5) 。OCT 测量的视网膜神经纤维层 厚度随时间的变化,可以在视野异常显现之前捕捉到结构性进展,为早期干预提供依据。眼底照相 有助于逐年比较视盘所见,追踪视盘出血 的有无、视盘周围萎缩的扩大以及视盘边缘的变化5) 。建议整合结构检查和功能检查的结果,当其中一项出现变化时,重新考虑治疗方案。
Q
诊断正常眼压性青光眼是否需要脑部MRI?
A
不建议对所有正常眼压性青光眼患者进行常规神经影像学检查2) 。但如果出现非典型进展模式(快速单眼恶化、视力 下降、沿垂直子午线的视野缺损 ),则需要脑部MRI/MRA(磁共振血管成像)以排除压迫性病变,如垂体腺瘤 2) 或颈内动脉瘤3) 。
在正常眼压性青光眼中,唯一有循证依据的治疗是降眼压 治疗5) 。其他干预措施(神经保护、改善血流)虽有前景,但与降眼压 治疗相比,证据有限。
协作性正常眼压性青光眼研究(CNTGS) 5, 11) :这是一项针对正常眼压性青光眼的代表性多中心研究。与未治疗组相比,通过治疗使眼压 从基线下降30%或以上的组,视野损害进展得到显著抑制。在CNTGS的随访分析中,剔除白内障 发生的影响后,治疗组视野损害进展率为12%,对照组为35%(证据等级1B)。然而,为了实现30%以上的眼压 下降,超过一半的病例进行了滤过手术 ,术后白内障 进展有时会导致视功能下降5) 。
早期显性青光眼 试验(EMGT) 6) :该试验包括POAG 、NTG和剥脱性青光眼 ,显示将眼压 降低约25%可使进展的相对风险降低50%。作为包含NTG的研究,其地位重要。
根据第5版青光眼 诊疗指南,正常眼压性青光眼的药物治疗应参照原发性开角型青光眼 (狭义),推荐将前列腺素FP受体激动剂作为一线治疗(证据等级1B)5) 。
通用名 浓度 用法 拉坦前列素 0.005% 每日一次滴眼 曲伏前列素 0.004% 每日一次滴眼 他氟前列素 0.0015% 每日一次滴眼 比马前列素 0.03% 每日一次滴眼
FP受体激动剂主要通过增加葡萄膜巩膜 途径的房水 流出来降低眼压 。已知的副作用包括结膜 充血 、角膜上皮 损伤、睫毛和眼睑多毛症、虹膜 和眼睑色素沉着以及上眼睑沟加深,统称为前列腺素相关眼眶 周围病变(PAP)5) 。
如果效果不佳或有禁忌,可添加或更换为β受体阻滞剂 (如马来酸噻吗洛尔0.5%)、碳酸酐酶抑制剂 (如盐酸多佐胺 2%、盐酸布林佐胺 1%)、α2肾上腺素能受体激动剂(如酒石酸溴莫尼定0.2%)、Rho激酶抑制剂 或EP2受体激动剂(如奥米德内帕异丙酯0.002%)5) 。
设定目标眼压 是青光眼 治疗的基础。基本目标是将未治疗眼压 降低20-30%,并根据疾病分期、危险因素、年龄、预期寿命和对侧眼状况综合个体化决定5) 。
第5版青光眼 诊疗指南提出了按疾病分期的目标眼压 示例:早期≤19 mmHg,中期≤16 mmHg,晚期≤14 mmHg5) 。在正常眼压性青光眼中,基线眼压 常在10-19 mmHg之间,降眼压 治疗可能有限。建议灵活设定目标,优先考虑患者的生活质量,而不是固守数值目标。
激光小梁成形术 (ALT/SLT )的降眼压 效果在正常眼压性青光眼中被认为相对较小,因此不积极推荐5) 。但在药物治疗依从性 差的情况下,可能成为一种选择。
如果滴眼液无法充分降低眼压 ,或病情进展迅速,应考虑滤过手术 5) 。标准术式为小梁切除术 (联合丝裂霉素C),近年来微创青光眼手术 (MIGS )也成为选项之一。在CNTGS中,超过半数病例为达到目标眼压 而实施了滤过手术 ,但术后白内障 进展导致视功能下降的情况有一定发生率,因此手术适应症的判断需要谨慎5) 。
除降眼压 治疗外,改善视神经 血流和神经保护治疗也已被研究5) 。
低眼压 性青光眼 治疗研究(LoGTS)5, 6, 10) :这是一项多中心、双盲、随机试验,纳入178名眼压 ≤21 mmHg的青光眼 患者,比较酒石酸溴莫尼定0.2%滴眼液与马来酸噻吗洛尔0.5%滴眼液。在48个月的观察期内,两种药物的降眼压 效果相当,但Kaplan-Meier生存分析显示,溴莫尼定组的视野进展率为9.1%,而噻吗洛尔组为39.2%,差异显著(证据等级2B)5, 10) 。这一结果表明溴莫尼定可能具有超出降眼压 作用的神经保护效果。但脱落率较高,结果解读需谨慎,目前尚无针对正常眼压性青光眼的循证神经保护药物5) 。
旨在改善眼血流的干预措施,如钙通道阻滞剂(尼伐地平)、黑加仑花青素、银杏叶提取物等已被尝试,但证据尚不充分5) 。
青光眼 诊疗指南第5版将全身进展因素的管理定位为辅助治疗5) 。具体包括:合并阻塞性睡眠呼吸暂停综合征时的CPAP治疗、降压药引起的夜间低血压的调整、偏头痛 的管理等5, 9) 。
在接受降压治疗的患者中,夜间血压过度下降可能降低眼灌注压,因此需要与主治医生合作,考虑调整降压目标和服药时间。如果24小时血压监测确认夜间低血压,避免睡前服用降压药或减量等调整被认为是有用的。阻塞性睡眠呼吸暂停综合征可通过夜间低氧和血流动力学波动影响眼循环,因此对于有打鼾、白天过度嗜睡、肥胖等表现的患者,建议考虑睡眠检查。
治疗开始后的门诊频率根据分期、进展速度和治疗反应个体化设定。一般来说,稳定病例每3至6个月进行眼压测量 和眼底评估,每6至12个月进行视野检查 和OCT检查 是标准做法5) 。对于进展性病例、治疗变更后或发现视盘出血 后,应缩短随访间隔。由于治疗需终身持续,长期管理包括确认用药依从性、评估副作用以及应对生活变化(搬迁、新发全身疾病)非常重要。
Q
正常眼压性青光眼也需要进行降眼压治疗吗?
A
是的。CNTGS研究表明,将正常范围内的眼压 进一步降低30%以上,可将视野损害进展率从35%降至12%5, 11) 。EMGT研究也表明,将眼压 降低约25%可使进展相对风险降低50%6) 。即使在正常眼压性青光眼中,眼压 也是最重要的可改变风险因素,降低眼压 是唯一有证据的治疗方法5) 。
视神经乳头 的生物力学理论认为,眼压 相关的结缔组织压迫(应力)和张力(应变)会影响筛板 、视乳头周围巩膜 、轴突、胶质细胞和血管内皮。筛板 是视网膜神经节细胞 轴突通过的结构关键点,此处的变形或损伤是轴突损伤的起始点。在正常眼压性青光眼中,即使眼压 在统计学正常范围内,由于个体筛板 的结构脆弱性,也可能发生轴突损伤。
青光眼 导致视网膜神经节细胞 死亡的主要原因是轴突损伤,发病部位被认为是视神经乳头 的筛板 。提出了“神经营养因子剥夺假说”,即轴突运输障碍阻断神经营养因子向细胞体的供应,通过异常线粒体在细胞体中的积累触发凋亡通路。凋亡通路涉及Bcl-2家族、半胱天冬酶级联反应等。
视神经乳头 实际承受的压力负荷可理解为眼压 与球后脑脊液压力之差(经筛板 压力梯度)4) 。即使眼压 相同,如果脑脊液压力较低,经筛板 压力梯度就会增大,筛板 所受应力增加。在正常眼压性青光眼中,有研究指出,脑脊液压力降低而非眼压 升高可能导致经筛板 压力梯度升高4) 。正常眼压性青光眼患者脑脊液中L-PGDS(脂质运载蛋白型前列腺素D合成酶)浓度升高,提示全身性脑脊液动力学异常4) 。
在正常眼压性青光眼中,视神经乳头 部的血管调节功能不全 参与发病。视乳头出血在正常眼压性青光眼中频繁出现,视乳头出血出现后视野缺损 进展加速5) 。通过光学相干断层扫描血管成像(OCTA) ,在青光眼 眼中观察到视乳头内毛细血管消失以及与视网膜神经纤维层 缺损 一致的放射状视乳头周围毛细血管脱落。
发病机制涉及全身性低血压、夜间血压下降导致的眼灌注压波动、内皮素1引起的血管张力调节异常以及原发性血管调节功能不全 (primary vascular dysregulation)。在患有偏头痛 、雷诺现象或畏寒症的患者中,外周血管的自动调节能力下降,支持这一现象通过眼循环波动促进青光眼 性视神经病变 的假说9) 。
近年来,有研究表明神经炎症、小胶质细胞激活和星形胶质细胞反应性变化也参与青光眼 性视神经病变 。筛板 周围支持组织的重塑是对机械应力的慢性反应,可能恶化支持轴突的环境。自身抗体反应和补体 系统的参与也有报道,正常眼压性青光眼中的免疫机制是未来重要的研究领域。免疫、炎症、循环和机械应力并非独立,而是相互作用形成病理状态,因此针对单一靶点的治疗干预往往无法完全抑制病变进展。
正常眼压性青光眼的发生和进展被理解为(1)个体筛板 耐受能力、(2)经筛板 压力梯度(眼压 与脑脊液压力之差)、(3)视神经乳头 循环(眼灌注压与自动调节能力)、(4)神经营养因子支持、(5)免疫与神经炎症、(6)遗传易感性的复合失衡。临床上可修正的因素仅限于眼压 和全身循环(血压、OSA、偏头痛 管理),因此两者的优化是治疗的核心5, 9) 。
He和Chopra(2023)报告了两例正常眼压性青光眼患者,其Humphrey视野计24-2结果在正常范围内,但通过Humphrey视野计10-2首次检测到旁中心暗点 1) 。一例为有偏头痛 和低血压病史的亚洲女性,另一例为非裔美国男性。两者眼压 均正常,经视网膜 专科医生和神经眼科医生排除其他诊断后确诊为正常眼压性青光眼。对于疑似正常眼压性青光眼的病例,建议进行包括Humphrey视野计10-2在内的全面视野评估。
Cheng等人(2023)报告了一例65岁男性正常眼压性青光眼合并无功能性垂体腺瘤 (3.1×2.3×2.8 cm)的病例2) 。视野检查 发现与垂直子午线相关的双颞侧偏盲 伴鼻侧阶梯,因怀疑颅内病变而进行MRI检查。肿瘤切除后双颞侧缺损 消失。
Ashok等人(2024)报告了一例72岁女性,多年来一直按正常眼压性青光眼管理,但出现快速单眼视野恶化,最终发现巨大左侧颈内动脉-眼动脉瘤(16×8 mm)3) 。经铂金线圈治疗后,双眼视网膜神经纤维层 变薄仍进展,提示正常眼压性青光眼与压迫性病变并存。
Killer和Pircher(2021)讨论了正常眼压性青光眼患者的脑脊液动力学障碍可能与阿尔茨海默病和帕金森病等其他神经退行性疾病具有共同机制的可能性4) 。有假说认为,视神经 鞘的 compartmentalization(分隔化)局部损害脑脊液循环,从而促进正常眼压性青光眼的发病。全身性脑脊液动力学评估可能为未来探索生物标志物 和治疗靶点提供线索。
Shen等人(2024)的伞状综述9) 整合了36篇系统评价和荟萃分析,评估了青光眼 的87个因素。眼灌注压、阻塞性睡眠呼吸暂停综合征、偏头痛 和高脂血症被归类为提示性证据,针对这些全身因素的干预措施(降压药调整、CPAP治疗、偏头痛 管理)作为未来的治疗靶点受到关注。角膜 滞后被定位为高度提示性证据的进展预测因子。这些全身因素补充了传统的以眼压 为中心的青光眼 诊疗模式,未来可能讨论结合眼灌注压监测和全身风险评分的个体化治疗。
作为降低眼压 以外的治疗靶点,神经保护、神经再生和基因治疗 正在基础和临床研究中探索。视神经 保护的分子靶点包括Brn-3转录因子、BDNF (脑源性神经营养因子)、CNTF(睫状神经营养因子)等,在动物模型中报告了有希望的结果。LoGTS10) 中显示的酒石酸溴莫尼定的非眼压 依赖性视野保护作用提示了通过α2受体介导的神经保护可能性,但大规模后续研究有限。基因治疗 方面,针对MYOC、OPTN等青光眼 相关基因的干预以及恢复房水 流出通道功能的基因导入正在研究阶段。这些方法在临床引入前仍有许多课题,尚未成为确立的治疗方法。
通过深度学习分析视网膜神经纤维层 厚度和视野数据以预测进展风险的方法也在研究中。从早期正常眼压 青光眼 病例预测未来进展的尝试可能有助于个体化目标眼压 设定和随访间隔优化。然而,临床应用需要在多中心进行外部有效性验证,目前尚不能替代常规诊疗的决策。
He JZ, Chopra V. Unusual Presentations of Low-Tension Glaucoma. Case Rep Ophthalmol. 2023;14:115-120.
Cheng AM, Schecter S, Komotar RJ, Tsai J, Gupta SK. Pituitary Macroadenoma with Optic Cupping Masquerading as Normal Tension Glaucoma. Int Med Case Rep J. 2023;16:419-423.
Ashok S, Pilling A, Lee-Kwen P, Guterman LR, Weiner A. Normal-Tension Glaucoma Complicated by a Giant Internal Carotid-Ophthalmic Artery Aneurysm. Case Rep Ophthalmol Med. 2024;2024:3878152.
Killer HE, Pircher A. Are Generalized Reduced Cerebrospinal Fluid Dynamics and Optic Nerve Sheath Compartmentation Sequential Steps in the Pathogenesis of Normal-Tension Glaucoma? Eye Brain. 2021;13:157-158.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Savona: PubliComm; 2020.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. AAO ; 2025.
Shen RY, Zhang Y, Chen LJ, et al. Ocular and Systemic Risk Factors and Biomarkers for Primary Glaucoma: An Umbrella Review of Systematic Reviews With Meta-Analyses. Invest Ophthalmol Vis Sci. 2024.
Krupin T, Liebmann JM, Greenfield DS, Ritch R, Gardiner S; Low-Pressure Glaucoma Study Group. A randomized trial of brimonidine versus timolol in preserving visual function: results from the Low-Pressure Glaucoma Treatment Study. Am J Ophthalmol. 2011;151(4):671-681.
Collaborative Normal-Tension Glaucoma Study Group. Comparison of glaucomatous progression between untreated patients with normal-tension glaucoma and patients with therapeutically reduced intraocular pressures / The effectiveness of intraocular pressure reduction in the treatment of normal-tension glaucoma. Am J Ophthalmol. 1998;126(4):487-497, 498-505.