ภาวะท่อน้ำตาอุดตันเป็นสาเหตุที่พบบ่อยที่สุดของความผิดปกติในการผ่านของน้ำตา โดยการอุดตันที่ทางเข้าท่อน้ำตาเป็นชนิดที่พบบ่อยที่สุด
พบบ่อยในผู้หญิงและผู้สูงอายุ
อาการหลักคือ น้ำตาไหลเรื้อรัง (epiphora) ขี้ตา และถุงน้ำตาบวม
การวินิจฉัยที่แน่นอนทำได้โดยการทดสอบการล้างท่อน้ำตา และสามารถสังเกตตำแหน่งที่อุดตันได้โดยตรงด้วยการส่องกล้องท่อน้ำตา
จำแนกตามตำแหน่งที่อุดตันเป็น: การอุดตันของจุดน้ำตา การอุดตันของท่อน้ำตาส่วนต้น การอุดตันของท่อน้ำตาส่วนรวม และการอุดตันของท่อน้ำตาส่วนปลาย
การรักษาที่หายขาดคือ DCR (การผ่าตัดเชื่อมต่อถุงน้ำตากับโพรงจมูก) โดยมีอัตราความสำเร็จ 90-99% 1)
การใส่ท่อภายใต้การส่องกล้องท่อน้ำตา (DEP/SEP) มีอัตราความสำเร็จ 70-87% 1)
การอุดตันของท่อน้ำตาจากยา (เช่น S-1) จำเป็นต้องได้รับการรักษาตั้งแต่เนิ่นๆ
ความผิดปกติในการผ่าน (ตีบ/อุดตัน) ของทางเดินน้ำตา (จากจุดน้ำตา → ท่อน้ำตาส่วนต้น → ถุงน้ำตา → ท่อน้ำตาส่วนปลาย → ช่องเปิดในโพรงจมูกส่วนล่าง) ที่ทำให้น้ำตาไหล เรียกว่า โรคท่อน้ำตาอุดตัน ในจำนวนนี้ การอุดตันตั้งแต่ทางเข้าท่อน้ำตาส่วนปลายเป็นต้นไป เรียกว่า ภาวะท่อน้ำตาอุดตัน (nasolacrimal duct obstruction; NLDO)
หากการตรวจด้วยกล้อง Slit Lamp พบว่า ระดับของน้ำตาที่ขอบตาสูง และมีการชะลอการกำจัดสี Fluorescein แสดงว่ามีโอกาสสูงที่จะเกิดการอุดตันของท่อน้ำตา การวินิจฉัยที่แน่นอนทำได้โดยการทดสอบการล้างท่อน้ำตา
จำแนกตามตำแหน่งที่อุดตันเป็น 4 ประเภทดังนี้
ภาวะจุดน้ำตาตีบตัน
คำจำกัดความ : ภาวะที่จุดน้ำตาบนและล่างตีบหรือปิด
สาเหตุหลัก : แผลเป็นหลังการไหม้หรือการกัดกร่อนจากสารเคมี, กลุ่มอาการสตีเวนส์-จอห์นสัน , โรคเพมฟิกัสที่ตา
สาเหตุจากยา : ยาหยอดตารักษาโรคต้อหิน เช่น timolol, dorzolamide, pilocarpine; IDU (ยาต้านไวรัส); S-1 (TS-1®)
ภาวะท่อน้ำตาตีบตัน
คำจำกัดความ : ภาวะที่ท่อน้ำตา (บนและล่าง) อุดตัน
การจำแนกตาม Yabe-Suzuki : Grade 1 (ท่อน้ำตาร่วมอุดตันแต่ยังมีการเชื่อมต่อ) / Grade 2 (ไม่มีการเชื่อมต่อบน-ล่าง, สามารถใส่ได้ 7-8 มม. ขึ้นไป) / Grade 3 (อุดตันใกล้กว่าชั้น Grade 2)
ลักษณะเฉพาะ : ในกรณีที่เกี่ยวข้องกับยาเคมีบำบัด มักเป็นทั้งสองข้างและกระทบต่อท่อน้ำตาบนและล่างพร้อมกัน
ภาวะท่อน้ำตาร่วมตีบตัน
คำจำกัดความ : ภาวะที่จุดรวมของท่อน้ำตาบนและล่าง (ท่อน้ำตาร่วม) อุดตัน
แนวทางการรักษา : พื้นฐานคือการเจาะทะลุด้วย DEP หรือ SEP แต่ทำได้ยาก หากไม่สามารถทำได้ ให้พิจารณา CDCR (การผ่าตัดเชื่อมเยื่อบุตา ถุงน้ำตาจมูก)
ภาวะท่อน้ำตาจมูกอุดตัน
คำจำกัดความ : ภาวะที่ท่อน้ำตาจมูกจากถุงน้ำตาไปจนถึงช่องเปิดในโพรงจมูกส่วนล่างอุดตัน
ตำแหน่งที่พบบ่อยที่สุด : การอุดตันที่ทางเข้าท่อน้ำตาจมูกพบบ่อยที่สุด
การรักษาแบบรากถอนโคน : DCR (การผ่าตัดต่อถุงน้ำตากับโพรงจมูก ) เป็นทางเลือกแรก
เมื่อการส่องกล้องทางเดินน้ำตาถูกบรรจุในระบบประกันสุขภาพในปี 2018 1) ทำให้สามารถสังเกตระดับพังผืดและลักษณะการอักเสบของเยื่อเมือกบริเวณที่อุดตันได้ ส่งผลให้ความแม่นยำในการแยกแยะระหว่างการอุดตันของท่อน้ำตาส่วนต้นและท่อน้ำตาส่วนปลายดีขึ้น อัตราความสอดคล้องระหว่างการประมาณตำแหน่งอุดตันด้วยการทดสอบล้างน้ำตาและการส่องกล้องทางเดินน้ำตาอยู่ที่ประมาณ 70% 1) ซึ่งแสดงให้เห็นถึงความสำคัญของการสังเกตโดยตรงผ่านกล้อง
น้ำตาไหลเรื้อรัง (epiphora) : มักเป็นข้างเดียว อาการแย่ลงเมื่อออกนอกบ้าน เจอลม หรือถูกกระตุ้นด้วยความเย็นขี้ตาและการคั่งของเมือก : เมือกหรือหนองสะสมในถุงน้ำตาและอาจไหลย้อนกลับทางรูน้ำตาบวมบริเวณถุงน้ำตา : เมื่อมีภาวะถุงน้ำตาอักเสบ เรื้อรังร่วมด้วย จะเกิดอาการบวมและกดเจ็บที่หัวตาด้านในขี้ตาเพิ่มขึ้น : ชัดเจนเมื่อมีการติดเชื้อ
น้ำตาไหลไม่ได้เกิดจากทางเดินน้ำตาอุดตันเท่านั้น แต่ยังรวมถึงภาวะน้ำตาหลั่งมากเกิน (เช่น น้ำตาไหลแบบสะท้อนจากตาแห้ง ) หากมีการไหลย้อนกลับเมื่อล้างทางเดินน้ำตา สามารถวินิจฉัยว่ามีการอุดตัน การประเมินปริมาณน้ำตาด้วยการวัด BUT และการทดสอบ Schirmer ช่วยในการแยกแยะ
การอุดตันของรูน้ำตาและท่อน้ำตาส่วนต้นที่เกิดขึ้นระหว่างการรักษามะเร็งด้วย S-1 (ยาเตกาฟูร์, ไจเมอราซิล, โอเทอราซิลโพแทสเซียม, TS-1®) มักรุนแรง แนะนำให้ใส่ท่อช่วยระบายน้ำตาตั้งแต่ระยะแรก ประมาณ 60% ของการอุดตันทางเดินน้ำตาที่เกี่ยวข้องกับยาเคมีบำบัดเกี่ยวข้องกับรูน้ำตาและท่อน้ำตาส่วนต้น 1) หากถอดท่อออกขณะใช้ยาเคมีบำบัด มักเกิดการอุดตันซ้ำ ดังนั้นควรคงท่อไว้ตลอดระยะเวลาการรักษา 1)
การจำแนกตาม Yabe-Suzuki ใช้สำหรับจำแนกความรุนแรงของการอุดตันของท่อน้ำตาส่วนต้น 1)
ระดับ คำจำกัดความ แนวทางการรักษา ระดับ 1 สามารถใส่หัววัดขนาด ≥11 มม. ได้ มีการเชื่อมต่อระหว่างจุดน้ำตาบนและล่าง (ท่อน้ำตาร่วมอุดตัน) DEP/SEP ระยะเวลาคาสาย 2–10 เดือน ระดับ 2 ไม่มีการเชื่อมต่อระหว่างจุดน้ำตาบนและล่าง สามารถใส่หัววัดขนาด ≥7–8 มม. ได้ DEP/SEP (ยาก) พิจารณา CDCR ร่วมด้วย ระดับ 3 การอุดตันใกล้จุดน้ำตามากกว่าระดับ 2 DEP/SEP ยาก ลองใช้หัววัดโลหะ พิจารณา CDCR
การอุดตันของท่อน้ำตาจมูกเป็นสาเหตุที่พบบ่อยที่สุดของภาวะน้ำตาไหลในผู้ใหญ่ พบมากในผู้หญิงและผู้สูงอายุ และการตีบแคบทางกายวิภาคของท่อน้ำตาจมูกเป็นปัจจัยหนึ่ง การวิเคราะห์ด้วยการถ่ายภาพท่อน้ำตาด้วยซีทีแบบกรวยลำแสงพบว่ามุมระหว่างขอบบนของเบ้าตา จุดน้ำตาด้านใน และช่องเปิดของท่อน้ำตาจมูกโค้งไปข้างหน้าใน 92% ของกรณี 3) และเชื่อว่าลักษณะทางสัณฐานวิทยานี้มีส่วนทำให้เกิดความเสี่ยงต่อการอุดตัน
นิ่วในถุงน้ำตา : พบร่วมใน 7.5% ของผู้ป่วยที่มีการอุดตันของท่อน้ำตาจมูก และเป็นปัจจัยเสี่ยงต่อการเกิดถุงน้ำตาอักเสบ เฉียบพลัน 4) .เนื้องอกในท่อน้ำตา : จากการตรวจทางพยาธิวิทยาขณะผ่าตัด DCR พบการสร้างแกรนูเลชันและต่อมน้ำเหลืองโตแบบปฏิกิริยา 5.9% และเนื้องอก 1.4% (ในจำนวนนี้ 69% เป็นมะเร็ง) 5) .ถุงน้ำตาอักเสบ เรื้อรังถุงน้ำตาอักเสบ เรื้อรัง.
สาเหตุของการอุดตันของท่อน้ำตาจมูก ได้แก่ การอักเสบเรื้อรัง การเปลี่ยนแปลงตามอายุ รวมถึงกลุ่มอาการสตีเวนส์-จอห์นสัน โรคเพมฟิกอยด์ที่ตา และสาเหตุจากยา (ยาหยอดตารักษาโรคต้อหิน ยาต้านไวรัส ยาต้านมะเร็ง)
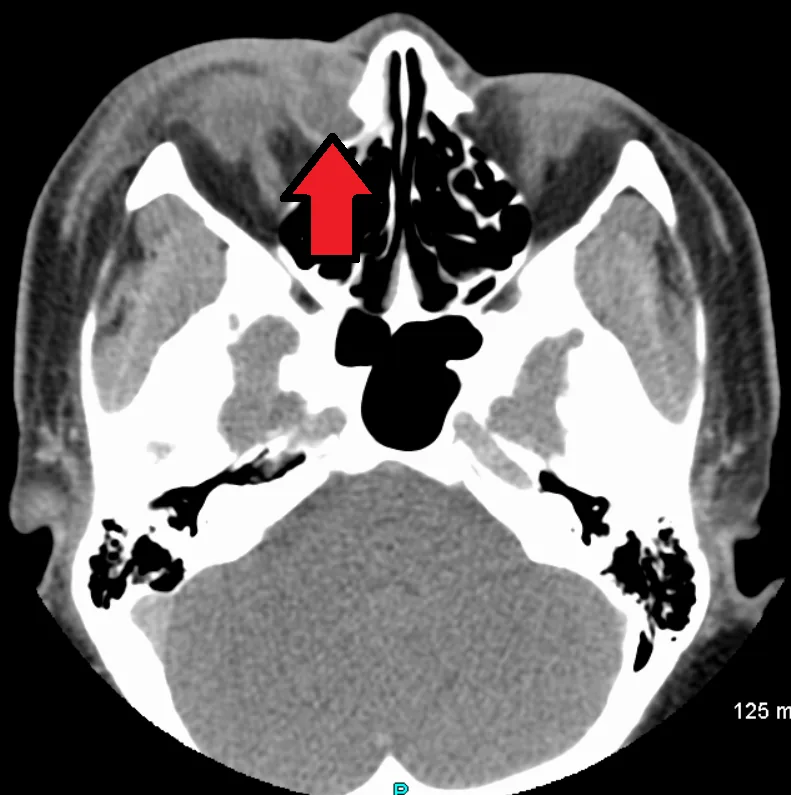
ภาพ CT ของถุงน้ำตาอักเสบที่เกิดตามหลังการอุดตันของท่อน้ำตาจมูก: ถุงน้ำตาโตและการเปลี่ยนแปลงอักเสบของเนื้อเยื่ออ่อนรอบข้าง Wikimedia Commons. Heilman J (Doc James). Dacryocystitis CT scan. 2017. Source ID: commons_dacryocystitis _ct. License: CC BY-SA 4.0.
ภาพ CT แนวแกนของถุงน้ำตาอักเสบ แสดงก้อนเนื้อเยื่ออ่อนรูปไข่บริเวณถุงน้ำตา (ด้านในของหัวตาด้านใน) ร่วมกับความหนาแน่นที่เพิ่มขึ้นจากการอักเสบในไขมันรอบข้าง ภาพนี้สอดคล้องกับการประเมินถุงน้ำตาโตและการอักเสบรอบข้างด้วย CT ของเบ้าตา และโพรงอากาศข้างจมูก ดังที่กล่าวถึงในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”.
ตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดเพื่อยืนยันระดับวงน้ำตาสูงและการชะลอการกำจัดฟลูออเรสซีน
ล้างท่อน้ำตา (การทดสอบการให้น้ำ) เพื่อยืนยันการอุดตัน
ถ่ายภาพถุงน้ำตาและส่องกล้องท่อน้ำตาเพื่อระบุตำแหน่งที่อุดตัน
ในกรณีที่ต้องผ่าตัด ให้ทำ CT เบ้าตา และโพรงอากาศข้างจมูกก่อนผ่าตัด
การตรวจ ข้อมูลที่ตรวจพบได้ ระดับการรุกล้ำ ความคุ้มครองของประกัน การล้างท่อน้ำตา (การทดสอบการไหลของน้ำ) การมีหรือไม่มีสิ่งกีดขวางและทิศทางการไหลย้อนกลับ ต่ำ มี การทดสอบการคงอยู่ของสี การลดลงของการกำจัดน้ำตา ต่ำ มี การถ่ายภาพถุงน้ำตา ตำแหน่งที่อุดตัน การขยายของถุงน้ำตา การขาดตอนของสารทึบรังสี ปานกลาง มี การส่องกล้องท่อน้ำตา การสังเกตโดยตรงของสิ่งกีดขวาง พังผืด การอักเสบของเยื่อเมือก ปานกลาง ตั้งแต่ปี 2018 ซีทีสแกนเบ้าตา และโพรงอากาศข้างจมูก รูปร่างของแอ่งถุงน้ำตา โพรงจมูก ไซนัสอักเสบ ก้อนเนื้อ ปานกลาง มี (ก่อนผ่าตัด)
การส่องกล้องทางเดินน้ำตาถูกบรรจุในประกันสุขภาพในปี พ.ศ. 2561 1) มีประโยชน์ในการวินิจฉัยระดับพังผืดบริเวณที่อุดตัน การอักเสบของเยื่อเมือก และเนื้องอกในทางเดินน้ำตา หากสงสัยรอยโรคภายนอกทางเดินน้ำตา ควรใช้ซีทีหรือเอ็มอาร์ไอร่วมด้วย
ในการถ่ายภาพถุงน้ำตาด้วยสารทึบรังสี บางครั้งอาจตัดสินใจได้ยากว่าสารทึบรังสีไปถึงตำแหน่งที่อุดตันหรือไม่ 1) การส่องกล้องทางเดินน้ำตาเพื่อสังเกตโดยตรงจึงมีบทบาทเสริมที่สำคัญ
ภาวะน้ำตาเกิน (สะท้อนจากตาแห้ง ): แยกโดยการทดสอบ BUT และ Schirmerน้ำตาไหลแบบสะท้อนจากเยื่อบุตาอักเสบ /กระจกตา อักเสบ : แยกโดยการตรวจด้วยกล้อง slit-lampท่อน้ำตาอักเสบ ถุงน้ำตาอักเสบ (ที่มีการติดเชื้อแทรกซ้อน)เนื้องอกในทางเดินน้ำตา : มีรายงานมะเร็งผิวหนังชนิดร้าย, papilloma , granuloma
Q
สาเหตุของน้ำตาไหล (epiphora) เกิดจากทางเดินน้ำตาอุดตันเท่านั้นหรือ?
A
สาเหตุของน้ำตาไหลแบ่งออกเป็นสองกลุ่มใหญ่: «ความผิดปกติของการผ่านของทางเดินน้ำตา (ปริมาณการหลั่งปกติแต่ไม่สามารถระบายออกได้)» และ «ภาวะน้ำตาเกิน (น้ำตาเพิ่มขึ้นเนื่องจากการกระตุ้น)» ทางเดินน้ำตาอุดตันเป็นสาเหตุที่พบบ่อยที่สุด แต่น้ำตาไหลยังเกิดขึ้นในภาวะน้ำตาไหลแบบสะท้อนจากตาแห้ง เยื่อบุตาอักเสบ กระจกตา อักเสบ เป็นต้น การแยกโรคทำได้โดยการประเมินปริมาณการหลั่งน้ำตาด้วยการทดสอบ BUT และ Schirmer และตรวจสอบความผิดปกติของการผ่านโดยการล้างทางเดินน้ำตา
Q
การส่องกล้องทางเดินน้ำตาอยู่ในประกันสุขภาพหรือไม่?
A
ได้รับการครอบคลุมโดยประกันสุขภาพในปี 2018 การส่องกล้องทางเดินน้ำตาสามารถมองเห็นตำแหน่งที่อุดตันได้โดยตรง มีประโยชน์ในการวินิจฉัยระดับของพังผืด การอักเสบของเยื่อเมือก และเนื้องอกภายในทางเดินน้ำตา มีประโยชน์อย่างยิ่งในการจำแนกรายละเอียดของตำแหน่งที่อุดตันซึ่งยากต่อการประมาณด้วยการทดสอบการล้างน้ำตา (เช่น การแยกระหว่างการอุดตันของท่อน้ำตาร่วมและการอุดตันของท่อน้ำตาจมูก และการแยกระหว่างการอุดตันบริเวณรอยต่อถุงน้ำตา-ท่อน้ำตาจมูกและการอุดตันของท่อน้ำตาจมูกส่วนเยื่อบุส่วนล่าง)
เลือกวิธีการรักษาตามตำแหน่งที่อุดตัน ความรุนแรง และความต้องการของผู้ป่วย
ในระยะเฉียบพลันและการจัดการเบื้องต้น ให้ดำเนินการดังนี้:
สังเกตอาการด้วยยาหยอดตาสเตียรอยด์ ยาหยอดตาปฏิชีวนะ และการนวดบริเวณถุงน้ำตา
เมื่อมีถุงน้ำตาอักเสบ เฉียบพลัน: กรีดและระบายหนอง + ให้ยาปฏิชีวนะทางหลอดเลือดดำหรือรับประทานเพื่อลดการอักเสบ จากนั้นวางแผนการผ่าตัด
ภายใต้การหยอดยาชาเฉพาะที่ จุดน้ำตาจะถูกกรีดและขยายด้วยเข็มขยายจุดน้ำตาหรือใบมีดคม ใส่จุดน้ำตาปลั๊กไว้ 2-4 สัปดาห์แล้วนำออก หากเกิดการอุดตันซ้ำ ให้ใส่ท่อซิลิโคนของท่อน้ำตาเป็นเวลา 1-2 เดือนแล้วนำออก
การขยายจุดน้ำตาแบบค่อยเป็นค่อยไป (จากเล็กไปใหญ่) ตามด้วยการใส่ท่อน้ำตา สามารถป้องกันการอุดตันซ้ำได้ ระยะเวลาในการใส่ท่อคือ 1-7 เดือน และอัตราความสำเร็จ 3-12 เดือนหลังถอดท่อรายงานว่าอยู่ที่ 81.8-100%1)
หลังจากให้ยาชาเฉพาะที่ภายในทางเดินน้ำตาด้วยสารละลายลิโดเคน ไฮโดรคลอไรด์ 4% แล้ว ให้ขยายท่อน้ำตาอย่างเพียงพอด้วยเข็มขยายจุดน้ำตา ใส่ท่อซิลิโคนชนิดนันชักหรือสายสวนอย่างระมัดระวังจากจุดน้ำตาพร้อมกับสัมผัสตำแหน่งที่อุดตัน และนำออกหลังจากใส่ไว้ 1-2 เดือน
ตำแหน่งที่อุดตันจะถูกเจาะทะลุโดยใช้ DEP (วิธีการเจาะทะลุโดยตรงผ่านกล้องส่องทางเดินน้ำตา) หรือ SEP (วิธีการเจาะทะลุผ่านกล้องส่องทางเดินน้ำตาโดยใช้ปลอกนำ)1)
DEP : ใช้หัววัดของกล้องส่องทางเดินน้ำตาเป็นอุปกรณ์ขยายSEP : ใส่ปลอกหุ้มท่อน้ำตาที่ทำจากเทฟลอนเป็นปลอกด้านนอก ใช้ปลายปลอกเจาะทะลุส่วนที่อุดตัน สามารถเจาะทะลุได้ขณะสังเกตดูรูภายใน
ระยะเวลาที่ใส่ท่อไว้คือ 2–10 เดือน อัตราการคงอยู่ของช่องทางเดินน้ำตาตามวิธี Kaplan-Meier ที่ 878 วันหลังผ่าตัดรายงานไว้ที่ 94% 1)
ระดับความยากสูงกว่ามาก หากการเจาะทะลุด้วย DEP/SEP ทำได้ยาก ให้ลองเจาะทะลุด้วย bougie โลหะบาง 1) หากไม่สามารถเปิดท่อน้ำตาทั้งบนและล่างได้ ให้พิจารณา CDCR (การผ่าตัดเชื่อมเยื่อบุตา ถุงน้ำตาจมูก)
ท่อ Jones : ผู้ป่วย 87% รู้สึกได้ผล แต่ต้องใส่ท่อตลอดชีวิต (การใช้มีข้อจำกัดเนื่องจากยังไม่ได้รับการอนุมัติในประเทศ)CDCR แบบแผ่นเยื่อบุตา ก้านติด : อัตราความสำเร็จ 75% มีรายงานการรบกวนการกางตาการผ่าตัดเชื่อมเยื่อบุตา ถุงน้ำตา (การย้ายถุงน้ำตา) : รายงานว่าอาการน้ำตาไหลดีขึ้นทุกรายหลังผ่าตัด 1 ปี 1)
เจาะทะลุส่วนที่อุดตันด้วย DEP หรือ SEP จากนั้นใส่ท่อด้วยวิธี SGI (การใส่ท่อนำโดยปลอก) หรือ G-SGI 1)
SGI : วางปลอกไว้ในท่อน้ำตา ต่อท่อภายในปลอก จากนั้นดึงปลอกออกทางจมูกเพื่อนำท่อเข้าไปในโพรงจมูกG-SGI : วิธีดัดแปลงของ SGI ที่ไม่ต้องทำหัตถการในจมูก
การใส่ท่อโดยตรงมีรายงานการใส่ผิดตำแหน่งใต้เยื่อเมือก 22% 1) ดังนั้นจึงแนะนำวิธี SGI/G-SGI ระยะเวลาที่ใส่ท่อไว้คือ 2–12 เดือน อัตราความสำเร็จของการผ่าตัด 1 ปีหลังถอดท่อคือ 70–87% 1) อัตราความสำเร็จของ DSI (การใส่ซิลิโคนโดยตรง) ประมาณ 52.5% (8–30 เดือนหลังถอดท่อ) ซึ่งต่ำ 1) และอัตราการคงอยู่ของช่องทางเดินน้ำตาที่ 3000 วันหลังถอดท่อรายงานไว้ที่ 64% โดยมีความเสี่ยงของการกลับเป็นซ้ำในระยะยาว 1) ปัจจัยเสี่ยงของการกลับเป็นซ้ำ ได้แก่ ประวัติถุงน้ำตาอักเสบ ระยะเวลาการป่วยนาน ระยะการอุดตันยาว และเพศชาย 1)
บ่งชี้ในผู้ป่วยที่มีอาการน้ำตาไหลและขี้ตาเป็นเวลานานหลายปี และผู้ป่วยต้องการผ่าตัด ในถุงน้ำตาอักเสบ เฉียบพลัน ให้วางแผนผ่าตัดหลังการระบายหนองโดยการกรีดและให้ยาปฏิชีวนะเพื่อลดการอักเสบ สำหรับผู้ป่วยที่ไม่ต้องการผ่าตัดแบบรุนแรง สามารถเลื่อนการผ่าตัดออกไปโดยใช้ bougie หรือใส่ท่อ แต่ต้องอธิบายล่วงหน้าว่าผลการใส่ท่อสำหรับท่อน้ำตาจมูกอุดตันนั้นไม่ดี
ขั้นตอนการผ่าตัด DCR ทางภายนอก:
การวางยาสลบ/ชา: ผสม Bosmin® และ Xylocaine 2% ในอัตราส่วน 1:1 ชุบผ้าก๊อซ แล้วสอดเข้าไปในเยื่อบุจมูกบริเวณที่จะทำช่องเปิดกระดูกโดยใช้คีมสำหรับหู คอ จมูกการกรีดผิวหนัง: กรีดด้วยมีดวงกลมตามแนวสันกระดูกน้ำตาด้านหน้า จากขอบบนของเอ็นหัวตาด้านในจนถึงทางเข้าของท่อน้ำตาจมูกการทำช่องเปิดกระดูก: เปิดช่องกระดูกขนาดประมาณ 1×1 ซม. ในแอ่งถุงน้ำตา ใช้สิ่วแบน/กลมร่วมกับค้อน หรือใช้สว่านไฟฟ้าการใส่ขดลวดค้ำยัน: ใส่ท่อซิลิโคนและพอดซิลิโคนในช่องเปิดกระดูก การใช้ Beskitchin® มีประโยชน์ในการรักษาพื้นที่ช่องเปิดกระดูกและห้ามเลือดการดูแลหลังผ่าตัด: ถอด Beskitchin® ออกหลัง 1 สัปดาห์ พอดซิลิโคนหลัง 1 เดือน และท่อซิลิโคนหลัง 2 เดือน
อัตราความสำเร็จของ DCR ทางภายนอกอยู่ที่ 90-99% 1) และรายงานส่วนใหญ่ระบุว่าอัตราการอุดตันซ้ำต่ำกว่า 10% มีรายงานบางฉบับระบุว่า DCR ทางภายใน (ส่องกล้อง) อาจมีผลลัพธ์ด้อยกว่าเล็กน้อยเนื่องจากช่องเปิดกระดูกมีขนาดเล็กกว่า
วิธีการผ่าตัด อัตราความสำเร็จ ระยะเวลาคงอยู่ของขดลวด/การเปิดค้าง ข้อบ่งชี้หลัก การใส่ท่อโดยตรง (DSI) ประมาณ 52.5% (หลัง 8-30 เดือน) ใส่ท่อค้างไว้ 2-12 เดือน ท่อน้ำตาจมูกอุดตัน (เล็กน้อย) การใส่ท่อภายใต้การส่องกล้องท่อน้ำตา (DEP/SEP+SGI) 70–87% (หลัง 1 ปี) ทิ้งไว้ 2–12 เดือน การอุดตันของท่อน้ำตาจมูกและการอุดตันของท่อน้ำตาส่วนต้น DCR ทางภายนอก90–99%1) — การอุดตันของท่อน้ำตาจมูก (รักษาหาย) DEP/SEP (การอุดตันของท่อน้ำตาส่วนต้นระดับ 1) อัตราการเปิดโล่ง 94% (หลัง 878 วัน) ทิ้งไว้ 2–10 เดือน การอุดตันของท่อน้ำตาส่วนต้นทั้งหมด
ภาวะแทรกซ้อนหลักที่เกี่ยวข้องกับการผ่าตัดส่องกล้องท่อน้ำตาและการใส่ท่อน้ำตา แสดงไว้ด้านล่าง1) .
การเกิดแผลฉีกขาดของเยื่อเมือกและการใส่ท่อใต้เยื่อเมือก : ภาวะแทรกซ้อนระหว่างผ่าตัดที่พบบ่อยที่สุด สามารถหลีกเลี่ยงได้โดยวิธี SGI/G-SGI.Cheese wiring (การฉีกขาดแบบร่องที่จุดน้ำตา): ความเสี่ยงเพิ่มขึ้นจากการกรีด/ขยายจุดน้ำตามากเกินไป หรือการใส่ท่อค้างไว้นาน (≥9 เดือน)การเกิดเนื้อเยื่อแกรนูลในท่อน้ำตา : เกิดจากการสัมผัสและเสียดสีของท่อ รักษาด้วยยาหยอดตาสเตียรอยด์ มักหายไปภายใน 1 เดือนหลังถอดท่อถุงน้ำตาอักเสบ และกระจกตา อักเสบติดเชื้อเซลลูไลติสของเบ้าตา เบ้าตา เนื่องจากการใส่ท่อใต้เยื่อเมือกผิดตำแหน่ง ต้องให้ยาปฏิชีวนะทางหลอดเลือดดำและถอดท่อทันที
Q
ทางเลือกการผ่าตัดสำหรับการอุดตันของท่อน้ำตาจมูกมีอะไรบ้าง?
A
แบ่งหลักเป็นสองประเภท: “การใส่ท่อผ่านกล้องส่องท่อน้ำตา” และ “DCR (การต่อถุงน้ำตากับจมูก)” การใส่ท่อรุกรานน้อยกว่า อัตราความสำเร็จหลังถอดท่อ 1 ปี 70-87% แต่มีความเสี่ยงกลับเป็นซ้ำระยะยาว DCR ทางภายนอกเป็นการรักษาที่ถาวร อัตราความสำเร็จ 90-99% อัตราการอุดตันซ้ำน้อยกว่า 10% การเลือกขึ้นอยู่กับความรุนแรงของอาการ ระยะเวลาของโรค และความต้องการของผู้ป่วย
Q
ฉันมีน้ำตาไหลไม่หยุดจากผลข้างเคียงของยาเคมีบำบัด (S-1) รักษาได้ไหม?
A
การอุดตันของท่อน้ำตาจาก S-1 (TS-1®) มักเกิดที่จุดน้ำตาและท่อน้ำตาส่วนต้น และมักรุนแรง ดังนั้นจึงแนะนำให้ใส่ท่อซิลิโคนตั้งแต่เนิ่นๆ หากถอดท่อขณะใช้ยาเคมีบำบัด มักเกิดการอุดตันซ้ำ ดังนั้นควรคงท่อไว้ระหว่างการรักษา หากสังเกตอาการ ให้ปรึกษาจักษุแพทย์ทันที
Q
หลังผ่าตัด ถอดท่อเมื่อไหร่?
A
ขึ้นอยู่กับตำแหน่งที่อุดตันและเทคนิคการผ่าตัด การใส่ท่อที่จุดน้ำตา: 1-7 เดือน การรักษาผ่านกล้องส่องท่อน้ำตาส่วนต้น (DEP/SEP): 2-10 เดือน การใส่ท่อท่อน้ำตาจมูก: 2-12 เดือนเป็นแนวทาง การกำหนดเวลาถอดท่อที่เหมาะสมที่สุดจากผลการส่องกล้องท่อน้ำตา คาดว่าจะเกิดขึ้นในอนาคต
การอุดตันที่ทางเข้าท่อน้ำตาจมูกพบบ่อยที่สุด การอักเสบเรื้อรัง การเปลี่ยนแปลงตามอายุ และการตีบแคบทางกายวิภาคมีส่วนร่วมอย่างซับซ้อน
เมื่อเกิดการอุดตัน น้ำตาและสารคัดหลั่งจะสะสมในส่วนต้น (ด้านถุงน้ำตา) เมือกที่สะสมกลายเป็นอาหารของแบคทีเรีย ทำให้เกิดการเจริญเกินของ Moraxella lacunata, S. mitis, Pseudomonas aeruginosa และ Streptococcus alpha-hemolytic และพัฒนาเป็นถุงน้ำตาอักเสบ เรื้อรัง1) การลดลงของการขจัดน้ำตายังนำไปสู่การเปลี่ยนแปลงเรื้อรังของกระจกตา และเยื่อบุตา
ในรายงานที่วิเคราะห์สัณฐานวิทยาของท่อน้ำตาโดยใช้ Cone-beam CT ท่อน้ำตา พบว่ามุมระหว่างขอบบนของเบ้าตา จุดน้ำตาด้านในด้านบน และช่องเปิดของท่อน้ำตาจมูกโค้งไปข้างหน้าใน 92% ของกรณี 3) และเชื่อว่าลักษณะทางสัณฐานวิทยานี้มีผลต่อความยากในการใส่เครื่องมือเข้าไปในท่อน้ำตาจมูกและการเกิดการอุดตัน
กล้องส่องท่อน้ำตามีสองแบบ: แบบปรับปรุงปี 2012 มีเส้นผ่านศูนย์กลางภายนอก 0.9 มม. และจำนวนพิกเซล 10,000 และแบบที่เน้นความคล่องตัวมีเส้นผ่านศูนย์กลางภายนอก 0.7 มม. และ 3,000 พิกเซล 1) ในปี 2020 ความลึกโฟกัสได้รับการปรับปรุง รองรับระยะการสังเกต 1.5–7 มม. แบบโค้ง (bent type) ที่โค้งขึ้น 27° ที่ปลาย 10 มม. ใช้เป็นหลัก ส่วนแบบตรงและแบบโค้งคู่เลือกใช้ตามกรณี 1)
นิ่วในถุงน้ำตาเกิดจากการอักเสบเรื้อรังและการสะสมของสารคัดหลั่ง 4) เนื้องอกภายในท่อน้ำตาอาจถูกค้นพบโดยการส่องกล้องท่อน้ำตา และมีรายงานมะเร็งผิวหนังชนิดร้าย, papilloma และ granuloma 1) เนื่องจากพบเนื้องอกมะเร็งประมาณ 1.0% (69% ของเนื้องอกทั้งหมด) ในการตรวจทางพยาธิวิทยาระหว่างการทำ DCR จึงแนะนำให้ตรวจทางจุลพยาธิวิทยาของชิ้นเนื้อผ่าตัด 5)
กล้องส่องท่อน้ำตาได้รับการพัฒนาโดย Suzuki และคณะในปี 2002 2) และได้รับการบรรจุในประกันสุขภาพในปี 2018 1) SGI และ G-SGI ถูกกล่าวถึงในแนวทางปฏิบัติเป็นวิธีการหลีกเลี่ยงการใส่ผิดตำแหน่งใต้เยื่อเมือก และการวางท่อภายใต้กล้องส่องท่อน้ำตากำลังเป็นมาตรฐาน 1)
การตรวจวัดท่อน้ำตาด้วยกล้องส่องสำหรับท่อน้ำตาจมูกตีบแต่กำเนิดมีอัตราการหายสูง 92.3–100% 1) และมีการเสนอให้ใช้ในแนวทางปฏิบัติทางคลินิกสำหรับท่อน้ำตาจมูกตีบแต่กำเนิด (2022)
การกำหนดเวลาที่เหมาะสมในการถอดท่อน้ำตาตามผลการส่องกล้องท่อน้ำตา (ระดับพังผืดบริเวณที่อุดตัน, การอักเสบของเยื่อเมือก) คาดว่าจะเกิดขึ้นในอนาคต 1)
การผ่าตัดต่อเชื่อมเยื่อบุตา กับถุงน้ำตา (การย้ายถุงน้ำตา) เป็นเทคนิคการผ่าตัดใหม่สำหรับการอุดตันของท่อน้ำตาขนาดเล็กเกรด 2 และ 3 และมีรายงานการดีขึ้นของน้ำตาไหลในทุกกรณีหลังผ่าตัดหนึ่งปี 1)
การวินิจฉัยและรักษาท่อน้ำตาจมูกอุดตันโดยใช้กล้องส่องท่อน้ำตาเป็นสาขาที่ญี่ปุ่นเป็นผู้นำของโลก และการทำให้เป็นมาตรฐานกำลังดำเนินไปตามแนวทางปฏิบัติทางคลินิกสำหรับการส่องกล้องท่อน้ำตา 1)
日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日眼会誌 127: 896-917, 2023. Available from: https://www.nichigan.or.jp/member/journal/guideline/detail.html?itemid=673&dispmid=909
鈴木亨. 涙道内視鏡の有用性と限界. 眼科手術 33: 538-544, 2020. Available from: https://jglobal.jst.go.jp/en/detail?JGLOBAL_ID=202002256916516519
Nakamura M, Sakamoto K, Kamio T, et al. Analysis of lacrimal duct morphology with cone-beam computed tomography dacryocystography in a Japanese population. Clin Ophthalmol. 2022;16:1859-1865. doi:10.2147/OPTH.S364406. PMID:35733983
鳥飼智彦, 鎌尾知行, 三谷亜里沙, 白石敦. 涙道内視鏡による涙囊結石の診断と治療成績の検討. 日眼会誌 125: 523-529, 2021.
Koturović Z, Jovanović S, Tatić S, Gordić N, Milenković S, Stanković Z. Clinical significance of routine lacrimal sac biopsy during dacryocystorhinostomy: a comprehensive review of literature. Bosn J Basic Med Sci. 2017;17(2):166-171. doi:10.17305/bjbms.2016.1861. PMID:28474688