มะเร็งเซลล์ฐาน (BCC) เป็นเนื้องอกร้ายที่เกิดจากชั้นเซลล์ฐานของหนังกำพร้า และเป็นเนื้องอกร้ายของเปลือกตาที่พบบ่อยที่สุด
พบบ่อยที่เปลือกตาล่าง (50-66%) และหัวตา (13-30%) โดยมีลักษณะทางคลินิกที่เด่นคือ ขนตาร่วง หลอดเลือดฝอยขยาย และเป็นแผล
การลุกลามเฉพาะที่รุนแรง แต่การแพร่กระจายระยะไกลพบน้อยมาก (0.003-0.55%) และอัตราการเสียชีวิตน้อยกว่า 1%
การตรวจทางจุลพยาธิวิทยาโดยการตัดชิ้นเนื้อเป็นพื้นฐานของการวินิจฉัยที่แน่นอน และการย้อมอิมมูโนฮิสโตเคมี (CK5/6+, BerEP4+) มีประโยชน์ในการวินิจฉัยแยกโรค
ในชนิดก้อนกลม ให้ตัดออกทั้งหมดโดยมีขอบปลอดภัย 1-2 มม. และรอยโรคที่ขอบเปลือกตาให้ตัดออกพร้อมกับแผ่นเปลือกตา ในชนิดเป็นแผล (โดยเฉพาะที่หัวตา) ให้ตัดขอบลึกให้กว้างขึ้น
ยา Vismodegib และ Sonidegib ที่กำหนดเป้าหมายสัญญาณ Hedgehog และยา Cemiplimab ซึ่งเป็น immune checkpoint inhibitor ใช้ในกรณีที่ลุกลาม
ตรวจสอบขอบด้วยพยาธิวิทยาเร็วระหว่างผ่าตัด และทำการสร้างเปลือกตาใหม่ (วิธี Tenzel, Cutler-Beard, Hughes) สำหรับส่วนที่ขาด
มะเร็งเซลล์ฐานเป็นเนื้องอกเนื้อร้ายที่เกิดจากการเจริญเติบโตแบบเนื้องอกของเซลล์ฐานของหนังกำพร้าเข้าสู่ชั้นหนังแท้ เชื่อกันว่ามีต้นกำเนิดจากส่วนต้นของอวัยวะผิวหนัง เป็นเนื้องอกเนื้อร้ายที่พบบ่อยที่สุดของเปลือกตา มีความสามารถในการเพิ่มจำนวนเซลล์ต่ำกว่าเนื้องอกเนื้อร้ายอื่นๆ และเป็นเนื้องอกระดับต่ำที่ไม่แพร่กระจายระยะไกล ตำแหน่งที่พบบ่อยคือเปลือกตาล่าง ใกล้ขอบเปลือกตาและขนตา และยังพบที่หัวตาและหางตาด้วย
มะเร็งเซลล์ฐานคิดเป็นประมาณ 80% ของมะเร็งผิวหนังชนิดไม่ใช่มะเร็งผิวหนังชนิดเมลาโนมา1) และ 70-80% ของเนื้องอกผิวหนังเนื้อร้ายทั้งหมด2) ในตะวันตก คิดเป็น 82-91% ของเนื้องอกเปลือกตา เนื้อร้าย8) แต่ในเอเชียมีช่วง 11-65% ตามภูมิภาค8) ในการศึกษาผู้ป่วย 536 รายในอินเดีย มะเร็งเซลล์ฐานคิดเป็น 24% ของเนื้องอกเปลือกตา เนื้อร้าย โดยอายุเริ่มต้นเฉลี่ย 60 ปี8)
อุบัติการณ์ในยุโรปเพิ่มขึ้น 5% ใน 10 ปีที่ผ่านมา2) อัตราการเสียชีวิตน้อยกว่า 1%6) การกระจายตำแหน่งที่เกิดบนเปลือกตา: เปลือกตาล่าง 59%, หัวตา 13-30%, เปลือกตาบน 15-16%, หางตา 3-5%8)
Q
มะเร็งเซลล์ฐานแพร่กระจายหรือไม่?
A
การแพร่กระจายระยะไกลพบน้อยมาก อัตราการแพร่กระจายรายงานอยู่ที่ 0.0028-0.55%1) และอัตราการเสียชีวิตน้อยกว่า 1%6) จึงจัดเป็นเนื้องอกระดับต่ำ อย่างไรก็ตาม การลุกลามเฉพาะที่รุนแรง และหากปล่อยไว้ไม่รักษา สามารถขยายไปยังเนื้อเยื่อลึก โดยเฉพาะชนิดเป็นแผลและที่หัวตาสามารถแทรกซึมลึกเข้าไปในเบ้าตา
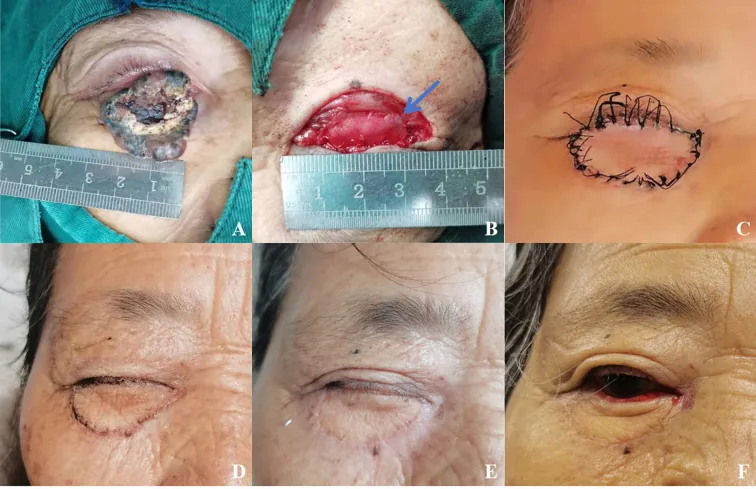
มะเร็งเซลล์ฐานตาขวาและพัฒนาการหลังการสร้างเปลือกตาใหม่ Xie L, et al. Clinical outcomes of xenogeneic acellular dermal matrix combined with full-thickness skin graft in the eyelid reconstruction following the excision of eyelid malignant tumors. Front Oncol. 2025. Figure 1. PM
CI D: PMC12283606. License: CC BY.
(A) มะเร็งเซลล์ฐานตาขวาในหญิงอายุ 68 ปี (B) ข้อบกพร่องของเปลือกตาและการสร้างใหม่ด้วย XADM (C)-(F) พัฒนาการตั้งแต่ 2 สัปดาห์ถึง 6 เดือนหลังผ่าตัด สอดคล้องกับมะเร็งเซลล์ฐานที่กล่าวถึงในหัวข้อ “2. อาการหลักและลักษณะทางคลินิก”
มีลักษณะทั่วไปที่พบบ่อยในเนื้องอกร้ายที่เปลือกตา 7 ประการดังนี้
แนวโน้มการเจริญเติบโตอย่างรวดเร็ว
พื้นผิวและขอบไม่เรียบ
ขนตาร่วง
เกิดแผลเปื่อย
หลอดเลือดของเนื้องอกขยายและคดเคี้ยวผิดปกติ และมีเลือดออกง่าย
ก้อนแข็งไม่สม่ำเสมอ ไม่เจ็บเมื่อกด
ยึดติดกับเนื้อเยื่อรอบข้าง
ในรอยโรคที่เปลือกตาที่พบลักษณะเหล่านี้อย่างน้อยหนึ่งข้อ ควรสงสัยเนื้องอกร้ายและทำการตัดชิ้นเนื้อตรวจอย่างจริงจัง
มักไม่มีอาการในระยะแรก เมื่อรอยโรคดำเนินไป จะมีอาการดังต่อไปนี้
รอยโรคที่ผิวหนัง : ความผิดปกติของผิวหนังที่ไม่หาย มีสะเก็ดแผลเปื่อยและเลือดออก : ตรงกลางก้อนเนื้องอกเป็นแผล ทำให้มีเลือดออกซ้ำขนตาร่วง : ขนตาหายไปเนื่องจากเนื้องอกแทรกซึมที่ขอบเปลือกตาความผิดรูปของหนังตา : การบิดเบี้ยวของโครงสร้างหนังตาจากการเติบโตของเนื้องอกความผิดปกติทางความรู้สึก : ในกรณีที่มีการแทรกซึมรอบเส้นประสาท
ชนิดก้อนกลมและชนิดแผลเป็นชนิดที่พบบ่อยที่สุดทางคลินิก ในการศึกษาหลายสถาบันในอินเดีย ชนิดก้อนกลมร่วมกับแผลเป็น 51% และชนิดก้อนกลม 42% 8) ขนาดเส้นผ่านศูนย์กลางเฉลี่ยของเนื้องอกคือ 12 มม. ความหนา 4 มม. 8)
มีลักษณะเด่นคือแผลตรงกลางหรือรอยบุ๋มตรงกลาง มักมีสีดำหรือน้ำตาลเนื่องจากการเพิ่มจำนวนของเซลล์เม็ดสี แต่บางรายมีสีดำบางส่วน และบางรายไม่มีสีดำ เนื่องจากมีต้นกำเนิดจากผิวหนังชั้นนอก จึงไม่พบรอยโรคที่ผิวเยื่อบุตา หนังตา
ชนิดก้อนกลม
ลักษณะภายนอก : ตุ่มหรือก้อนกลมมันวาวคล้ายไข่มุก มีเส้นเลือดฝอยขยายบนผิว
ส่วนกลาง : เมื่อรอยโรคขยายใหญ่ขึ้น ส่วนกลางอาจบุ๋มลงและเกิดแผล (ชนิดก้อนกลมร่วมกับแผล)
ลักษณะทางจุลกายวิภาค : กลุ่มเซลล์เนื้องอกที่เรียงตัวแบบรั้วรอบนอก (peripheral palisading) และร่องแตก (fissure) ที่เป็นลักษณะเฉพาะ
ชนิดแข็ง (ชนิดแทรกซึม)
ลักษณะภายนอก : ก้อนแข็งแบนคล้ายแผลเป็น ขอบเขตไม่ชัดเจน สีขาวถึงเหลือง
การแทรกซึม : มีแนวโน้มแทรกซึมลึกสูง เสี่ยงต่อการลุกลามเข้าสู่เบ้าตา
การพยากรณ์โรค : อัตราการกลับเป็นซ้ำสูง จัดเป็นชนิดย่อยที่มีความเสี่ยงสูง ชนิด morpheaform ชนิด micronodular และชนิด basosquamous ก็มีความเสี่ยงสูงเช่นกัน
รอยโรคที่หัวตามักแทรกซึมลึกเข้าไปในเบ้าตา ดังนั้นการประเมินการลุกลามเข้าสู่เบ้าตา จึงสำคัญเป็นพิเศษ มะเร็งเซลล์ฐานชนิดมีเม็ดสีพบได้ 55% ในคนอินเดีย ขณะที่ในปารีสพบ 1% และในแถบเมดิเตอร์เรเนียนพบ 45% แสดงให้เห็นความแตกต่างทางเชื้อชาติ 8)
ทางจุลพยาธิวิทยา เซลล์เนื้องอกให้ผลบวกต่อ CK5/6, CK14, BerEP4 และให้ผลลบต่อ CK20 3)
Q
ตำแหน่งใดของเปลือกตาที่เกิดบ่อยที่สุด?
A
เปลือกตาล่างพบบ่อยที่สุด (50-66%) รองลงมาคือหัวตา (13-30%) 8) เปลือกตาบนพบ 15-16% และหางตาพบ 3-5% ซึ่งน้อยกว่า บริเวณหัวตาต้องระวังเพราะมีแนวโน้มลุกลามลึกเข้าไปในเบ้าตา
ด้านล่างนี้คือสาเหตุหลักและปัจจัยที่เพิ่มความเสี่ยงในการเกิดมะเร็งเซลล์ฐาน
รังสีอัลตราไวโอเลต (โดยเฉพาะ UVB) : ปัจจัยสิ่งแวดล้อมที่สำคัญที่สุด พบมากในวัยกลางคนและผู้สูงอายุการกลายพันธุ์ของยีน PTCH (9q22.3) : การขาดปัจจัยยับยั้งเส้นทางสัญญาณ Hedgehogการกลายพันธุ์ของเส้นทาง Hedgehog : ใน 90% ของผู้ป่วยมะเร็งเซลล์ฐาน พบการกระตุ้นเส้นทาง Hedgehog (HH) ผิดปกติ 1) 4) ผิวขาว : พบมากในเชื้อชาติที่มีการป้องกันเมลานินต่ำประวัติการฉายรังสีหรือภาวะภูมิคุ้มกันบกพร่อง : เป็นปัจจัยที่เพิ่มความเสี่ยงของการแพร่กระจายด้วย 1) แผลเป็นและโรคซีโรเดอร์มา พิกเมนโตซัม : ความเสี่ยงจากโรคพื้นเดิม
ด้านล่างนี้คือปัจจัยที่เพิ่มความเสี่ยงของการแพร่กระจาย
ปัจจัยเสี่ยง หมายเหตุ ขนาดของก้อน (>5 ซม.: อัตราการแพร่กระจาย 25%, >10 ซม.: 50%) ปัจจัยที่สำคัญที่สุด 1) เพศชาย มีความแตกต่างทางเพศ1) มะเร็งเซลล์ฐานที่กลับเป็นซ้ำ ความเสี่ยงของการแพร่กระจายเพิ่มขึ้นในกรณีที่กลับเป็นซ้ำ1) การบุกรุกเส้นประสาทโดยรอบ ผลการตรวจทางจุลพยาธิวิทยา1) เนื้องอกปฐมภูมิที่หนังศีรษะหรือใบหู แนวโน้มการแพร่กระจายเพิ่มขึ้น7) ประวัติการฉายรังสีหรือการกดภูมิคุ้มกัน ปัจจัยที่เกี่ยวข้องกับการรักษา1)
การป้องกันรังสีอัลตราไวโอเลตเป็นการป้องกันปฐมภูมิที่สำคัญที่สุดสำหรับมะเร็งเซลล์ฐาน เมื่อออกนอกบ้าน ให้ทาครีมกันแดด (SPF30 ขึ้นไป) และสวมหมวกปีกกว้างและแว่นกันแดดที่ป้องกันรังสียูวี หากมีรอยโรคที่ไม่หายเป็นเวลานานบนผิวหนังของเปลือกตาหรือใบหน้า ควรไปพบจักษุแพทย์หรือแพทย์ผิวหนังแต่เนิ่นๆ
Q
มีวิธีป้องกันมะเร็งเซลล์ฐานหรือไม่?
A
การป้องกันรังสีอัลตราไวโอเลตด้วยครีมกันแดด หมวก และแว่นกันแดดมีประสิทธิภาพในการป้องกันปฐมภูมิ เนื่องจากรังสีอัลตราไวโอเลต (โดยเฉพาะ UVB) เป็นปัจจัยสิ่งแวดล้อมที่ใหญ่ที่สุด จึงแนะนำให้มีมาตรการป้องกันรังสียูวีในชีวิตประจำวัน
การตรวจทางจุลพยาธิวิทยาโดยการตัดชิ้นเนื้อแบบผ่าตัดเป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน มีรายงานอัตราความสอดคล้องทางคลินิกและพยาธิวิทยาสำหรับมะเร็งเซลล์ฐานอยู่ที่ 86% 8)
การวินิจฉัยทางคลินิก : การประเมินลักษณะของเนื้องอกโดยใช้กล้องจุลทรรศน์ชนิดกรีด (slit-lamp) การตรวจดูเปลือกตาด้วยตาเปล่า และการคลำการตัดชิ้นเนื้อแบบผ่าตัด : การวินิจฉัยที่แน่นอนโดยการตรวจทางจุลพยาธิวิทยา เนื้องอกที่ถูกตัดออกต้องถูกตรึงในฟอร์มาลินและวินิจฉัยภายใต้กล้องจุลทรรศน์การย้อมอิมมูโนฮิสโตเคมี : การแยกความแตกต่างโดยใช้ CK5/6, CK14, CK20, BerEP4 3) การประเมินการลุกลามเข้าสู่เบ้าตา : การวินิจฉัยด้วยภาพโดยใช้ CT หรือ MRI (โดยเฉพาะในกรณีหัวตาด้านในและกรณีที่กลับเป็นซ้ำ)
ทางจุลพยาธิวิทยา เซลล์เนื้องอกที่ชอบด่างเบสจะเพิ่มจำนวนเป็นกลุ่มก้อนขนาดต่างๆ การเรียงตัวของนิวเคลียสเป็นแนวรั้วรอบขอบของกลุ่มก้อน (peripheral palisading) เป็นลักษณะเด่น มีรอยแยกระหว่างเกาะเนื้องอกและสโตรมาโดยรอบ ชนิดย่อยที่มีความเสี่ยงสูง (ชนิด morpheaform, ชนิดแทรกซึม, ชนิดไมโครโนดูลาร์) ที่มีรูปแบบการเจริญเติบโตแบบแผ่นหรือแบบแทรกซึมมีความเสี่ยงต่อการกลับเป็นซ้ำสูง
ระหว่างการผ่าตัด จะตรวจสอบการมีอยู่ของเซลล์เนื้องอกที่ขอบตัดโดยการตรวจทางพยาธิวิทยาอย่างรวดเร็ว จากนั้นจึงสร้างส่วนที่ขาดหายไปขึ้นใหม่ อย่างไรก็ตาม การวินิจฉัยอย่างรวดเร็วไม่ใช่การวินิจฉัยขั้นสุดท้าย ต้องยืนยันว่าเซลล์เนื้องอกถูกกำจัดออกหมดในชิ้นเนื้อถาวร
เพื่อประเมินความก้าวหน้าของ BCC ที่เปลือกตา ใช้การจำแนก TNM ตาม AJCC ฉบับที่ 8 9)
T1 : เส้นผ่านศูนย์กลางใหญ่ที่สุดของเนื้องอก ≤ 20 มม. (เฉพาะการลุกลามที่เปลือกตา)T2 : เส้นผ่านศูนย์กลางใหญ่ที่สุดของเนื้องอก > 20 มม. หรือมีการลุกลามเข้าสู่ลูกตาหรือเบ้าตา T3 : การลุกลามลึกเข้าสู่เบ้าตา กระดูกใบหน้า หรือเส้นประสาทT4 : การลุกลามถึงกระดูกหรือฐานกะโหลกศีรษะ
ผู้ป่วยส่วนใหญ่เป็นระยะเริ่มต้น (N0, M0) และพยากรณ์โรคดีหลังการตัดออกแบบรุนแรงของ pT1N0M0
โรคหลักที่ควรแยกจากมะเร็งเซลล์ฐานมีดังนี้
โรคที่ต้องแยก จุดที่ใช้แยก ไทรโคบลาสโตมา PHLDA1+, CK20+, AR−3) มะเร็งต่อมไขมัน AR แบบกระจาย+, EMA+, การแพร่กระจายแบบพาเจทอยด์3) เนวัสที่เปลือกตา ไม่ร้าย, มีเม็ดสี, เนื้อนุ่ม, มีมาตั้งแต่วัยเด็ก ซีบอร์รีอิก เคอราโทซิส ไม่ร้าย, มีการสร้างเคราตินมากเกิน, ผิวขรุขระ, คล้ายหูด
มะเร็งเซลล์ฐานเป็นเนื้องอกร้ายที่ลุกลามเข้าสู่เบ้าตา อันดับสาม (ประมาณ 10%)3) และควรคำนึงถึงการลุกลามเข้าสู่เบ้าตา โดยเฉพาะในรอยโรคที่หัวตาด้านใน
การตัดออกด้วยการผ่าตัดเป็นพื้นฐานของการรักษามาตรฐาน ก้อนชนิด nodular ส่วนใหญ่มีขอบเขตค่อนข้างชัดเจน และมักสามารถตัดออกได้ทั้งหมดโดยมีขอบปลอดภัย 1-2 มม.
แผนการตัดออกขึ้นอยู่กับตำแหน่งของเนื้องอกและรูปแบบการเจริญเติบโต
หากรอยโรคเกี่ยวข้องกับขอบเปลือกตา : จำเป็นต้องตัดเนื้องอกร่วมกับแผ่นเยื่อตา (tarsus)หากรอยโรคที่ผิวหนังอยู่ห่างจากขอบเปลือกตาโดยไม่มีการยึดติดกับแผ่นเยื่อตา : สามารถจัดการได้โดยการตัดชั้นหน้าของเปลือกตารวมถึงกล้ามเนื้อ orbicularis เท่านั้นชนิด ulcerative (โดยเฉพาะที่หัวตา) : ขอบเขตไม่ชัดเจนและเจริญแบบแทรกซึมลึก เนื่องจากไม่มีสิ่งกีดขวางของแผ่นเยื่อตา จึงมีแนวโน้มที่จะแทรกซึมลึกเข้าไปในเบ้าตา ต้องตัดขอบลึกให้กว้าง โดยไม่ยึดติดกับขนาดที่เห็นบนผิวหนังการประเมินระหว่างผ่าตัด : ใช้ชิ้นเนื้อแช่แข็งด่วนและชิ้นเนื้อถาวรเพื่อตรวจสอบขอบตัด
ในการศึกษาแบบหลายศูนย์ในอินเดีย มีการตัดออกกว้างใน 94% ของกรณี อัตราการกลับเป็นซ้ำ 3% และอัตราการรักษาลูกตาไว้ได้ 94% 8) จำเป็นต้องตัดเบ้าตา ออกใน 5% ของกรณี 8)
มาตรฐานสากล (แนวทาง NCCN) แนะนำขอบเขตทางคลินิก 4 มม. สำหรับมะเร็งเซลล์ฐานชนิดความเสี่ยงต่ำ 2) อัตราการกลับเป็นซ้ำใน 5 ปีของมะเร็งเซลล์ฐานที่กลับเป็นซ้ำคือ 11-17% ซึ่งอาจต้องผ่าตัดซ้ำหรือการรักษาเสริม 2)
การผ่าตัด Mohs (MMS ) เป็นเทคนิคที่ตัดเนื้อเยื่อออกเป็นชั้นบางๆ และตรวจสอบขอบทั้งหมดของเนื้อเยื่อที่ตัดออกด้วยชิ้นเนื้อแนวราบระหว่างผ่าตัด 14) มีประโยชน์อย่างยิ่งสำหรับกรณีที่กลับเป็นซ้ำ ชนิดย่อยความเสี่ยงสูง และรอยโรคที่หัวตา โดยอัตราการกลับเป็นซ้ำใน 5 ปีสำหรับกรณีแรกเริ่มประมาณ 1% 14) ในอเมริกาเหนือและยุโรป การผ่าตัด Mohs กลายเป็นเทคนิคมาตรฐานสำหรับมะเร็งเซลล์ฐานรอบดวงตา 15)
ในการวิเคราะห์ฐานข้อมูลของออสเตรเลียเป็นเวลา 7 ปีสำหรับการผ่าตัด Mohs ในมะเร็งเซลล์ฐานรอบดวงตา จากกว่า 1,000 กรณี อัตราการกลับเป็นซ้ำคือ 1.0% และมีเพียงขอบตัดที่ให้ผลบวกทางจุลพยาธิวิทยาเท่านั้นที่เป็นปัจจัยเสี่ยงอิสระต่อการกลับเป็นซ้ำ 14)
เลือกเทคนิคการสร้างใหม่ตามขนาดของข้อบกพร่องของเปลือกตาหลังการตัดออก 11)
ขนาดของรอย缺损 เทคนิคการผ่าตัด ≤1/4 (รอย缺损เล็ก) เย็บโดยตรง 1/4 ถึง 1/2 (รอย缺损ปานกลาง) แผ่นหนังหมุน Tenzel >1/2, รอย缺损ขนาดใหญ่ของหนังตาบน วิธี Cutler-Beard (แผ่นหนังสะพานจากหนังตาล่าง) >1/2, รอย缺损ขนาดใหญ่ของหนังตาล่าง วิธี Hughes (แผ่นหนังตา-เยื่อบุตา จากหนังตาบน) + การปลูกถ่ายผิวหนัง/แผ่นหนัง
หากพบการลุกลามเข้าสู่เบ้าตา อาจจำเป็นต้องผ่าตัดเอาเบ้าตา ออก (รวมถึงลูกตา) หรือผ่าตัดเอาสิ่งในเบ้าตา ออก 10) การดูแลแบบสหสาขาวิชาชีพมีความสำคัญในการจัดการ BCC ที่ลุกลามเข้าสู่เบ้าตา 13)
พิจารณาในผู้ป่วยที่มีสภาพร่างกายไม่ดีหรือสูงอายุที่ไม่สามารถทนต่อการผ่าตัดตัดออกแบบกว้างได้ มีรายงานอัตราการกลับเป็นซ้ำ 7.4% สำหรับ BCC ครั้งแรก และ 9.5% สำหรับ BCC ที่กลับเป็นซ้ำ 2) อัตราการควบคุมเฉพาะที่ลดลงเมื่อขนาดเนื้องอกและความลึกของการลุกลามเพิ่มขึ้น เหลือ 80–85% และลดลงเหลือ 50–75% เมื่อมีการลุกลามของกระดูก/กระดูกอ่อน 1)
ภูมิคุ้มกันบำบัดเฉพาะที่
ครีม Imiquimod 5% : ยากระตุ้นภูมิคุ้มกันเฉพาะที่สำหรับมะเร็งเซลล์ฐานชนิดผิวเผิน ใช้สำหรับรอยโรคผิวเผินที่ผ่าตัดออกได้ยาก
การรักษาด้วยยาทั่วร่างกาย
Vismodegib : ยายับยั้งวิถี Hedgehog (ยับยั้ง SMO) อัตราการตอบสนอง 30% ในมะเร็งเซลล์ฐานชนิดแพร่กระจาย และ 43% ในชนิดลุกลามเฉพาะที่ (การศึกษา Erivance) 1)
Sonidegib : ยายับยั้งวิถี Hedgehog อัตราการตอบสนอง 36% ด้วยขนาด 200 มก./วัน (การศึกษา BOLT) 1)
Cemiplimab : ยายับยั้ง PD-1 อนุมัติสำหรับผู้ที่ดื้อหรือไม่ทนต่อยายับยั้งวิถี Hedgehog อัตราการตอบสนอง 32% (ระยะที่ 2) 1)
ผลข้างเคียงหลักของยายับยั้งวิถี Hedgehog (Vismodegib และ Sonidegib) คือ ตะคริวกล้ามเนื้อ รสชาติผิดปกติ น้ำหนักลด ผมร่วง และอ่อนเพลีย 1) เหตุการณ์ไม่พึงประสงค์ร้ายแรงเกิดขึ้นใน 25% ของกรณีที่ใช้ Vismodegib การฉายรังสีมีข้อบ่งชี้ในกรณีที่ผ่าตัดเอาออกหมดได้ยาก โดยอัตราการควบคุมเฉพาะที่ลดลงเมื่อมีการลุกลามของกระดูก/กระดูกอ่อน หลังผ่าตัด ควรติดตามเป็นระยะด้วยการตรวจภาพเพื่อหาการกลับเป็นซ้ำเฉพาะที่และการแพร่กระจายระยะไกล
Q
มีการรักษาอื่นนอกเหนือจากการผ่าตัดหรือไม่?
A
สำหรับกรณีลุกลามเฉพาะที่หรือแพร่กระจาย ใช้ยายับยั้งวิถี Hedgehog (Vismodegib และ Sonidegib) และยายับยั้งจุดตรวจภูมิคุ้มกัน (Cemiplimab) 1) การฉายรังสีมีข้อบ่งชี้ในกรณีที่ผ่าตัดเอาออกหมดได้ยาก ครีม Imiquimod 5% เป็นทางเลือกสำหรับมะเร็งเซลล์ฐานชนิดผิวเผิน อย่างไรก็ตาม การตัดออกทางศัลยกรรมยังคงเป็นทางเลือกแรก
Q
ขอบเขตการผ่าตัดสำหรับมะเร็งเซลล์ฐานที่เปลือกตาในญี่ปุ่นคือเท่าใด?
A
สำหรับชนิดก้อนกลม ขอบปลอดภัย 1-2 มม. รอยโรคที่ขอบเปลือกตาถูกตัดออกพร้อมกับแผ่นกระดูกอ่อนเปลือกตา ชนิดแผลเปื่อยต้องใช้ขอบลึกที่ลึกกว่า การตรวจชิ้นเนื้อแช่แข็งระหว่างผ่าตัดและชิ้นเนื้อถาวรมีความสำคัญในการยืนยันขอบเขต ในผู้ป่วยที่มีสภาพร่างกายไม่ดีหรือผู้สูงอายุที่ผ่าตัดเอาออกหมดได้ยาก ให้พิจารณาการฉายรังสี
Q
การผ่าตัด Mohs คืออะไร?
A
การผ่าตัด Mohs (Mohs micrographic surgery, MMS ) เป็นเทคนิคที่ตรวจขอบทั้งหมดของเนื้อเยื่อที่ตัดออกในแนวราบระหว่างการผ่าตัด 14) เมื่อเทียบกับการตัดออกทางศัลยกรรมทั่วไป อัตราการสงวนเนื้อเยื่อสูงกว่า และอัตราการกลับเป็นซ้ำใน 5 ปีสำหรับกรณีปฐมภูมิประมาณ 1% ซึ่งต่ำมาก มีประโยชน์โดยเฉพาะสำหรับกรณีกลับเป็นซ้ำ ชนิดย่อยความเสี่ยงสูง และรอยโรคที่หัวตาด้านใน ซึ่งการประเมินขอบมีความสำคัญ
การกระตุ้นวิถีสัญญาณ Hedgehog อย่างผิดปกติมีบทบาทสำคัญในการเกิดมะเร็งเซลล์ฐาน ในสภาวะปกติ โปรตีน PTCH1 (Patched 1) ยับยั้ง SMO (Smoothened) และปัจจัยการถอดรหัส GLI ยังคงไม่ทำงานเมื่อไม่มีลิแกนด์ Hedgehog
ในมะเร็งเซลล์ฐาน การกลายพันธุ์ที่ทำให้ยีน PTCH (9q22.3) ไม่ทำงาน หรือการกลายพันธุ์ที่กระตุ้น SMO ทำให้เกิดการกระตุ้น SMO อย่างต่อเนื่อง ส่งผลให้ปัจจัยการถอดรหัส GLI เคลื่อนเข้าสู่นิวเคลียส เพิ่มการถอดรหัสของยีนเป้าหมายที่เกี่ยวข้องกับการเพิ่มจำนวนเซลล์ การอยู่รอด และการสร้างหลอดเลือด การกระตุ้นวิถีนี้ผิดปกติได้รับการยืนยันในมะเร็งเซลล์ฐานมากถึง 90%1) 4)
เชื่อกันว่าเนื้องอกมีต้นกำเนิดจากเนื้อเยื่อตั้งต้นของอวัยวะผิวหนัง เซลล์เนื้องอกสร้างโครงสร้างคล้ายสายหรือเกาะ และแสดงการเรียงตัวแบบรั้วรอบนอกเป็นลักษณะทางพยาธิวิทยา ชนิดย่อยที่มีรูปแบบการเจริญเติบโตแบบแผ่นหรือแทรกซึม (ชนิดมอร์เฟีย ชนิดแทรกซึม ชนิดไมโครโนดูลาร์) มีความเสี่ยงสูงต่อการกลับเป็นซ้ำและจัดเป็นชนิดความเสี่ยงสูง1) 6)
ชนิดเป็นแผลและชนิดหัวตาด้านในมีความสามารถในการแทรกซึมเฉพาะที่รุนแรงเป็นพิเศษ ที่หัวตาด้านในซึ่งไม่มีสิ่งกีดขวางทางกายวิภาคเช่นแผ่นเยื่อตาตุ่ม เนื้องอกสามารถแทรกซึมลึกเข้าไปในเบ้าตา ซึ่งอาจจำเป็นต้องตัดเบ้าตา ทิ้ง10)
Casey MC และคณะ (2021) รายงานการทดลองระยะที่ 2 ของ Cemiplimab สำหรับมะเร็งเซลล์ฐานระยะลุกลาม1) การศึกษานี้รวมผู้ป่วยมะเร็งเซลล์ฐานระยะลุกลามเฉพาะที่หรือระยะแพร่กระจายที่ดื้อหรือไม่ทนต่อยาที่ยับยั้งวิถี Hedgehog และบรรลุอัตราการตอบสนอง 32% โดยมีระยะเวลาการตอบสนองนานกว่าหนึ่งปี
การรักษาแบบผสมผสานของ Nivolumab (ตัวยับยั้ง PD-1) และ Ipilimumab (ตัวยับยั้ง CTLA-4) กำลังอยู่ระหว่างการทดลอง และผลลัพธ์ในอนาคตเป็นที่จับตามอง1) แนวโน้มล่าสุดของเนื้องอกเปลือกตา โดยรวม การประยุกต์ใช้การบำบัดด้วยแสงและภูมิคุ้มกัน และการบำบัดด้วยยาเฉพาะที่สำหรับ BCC เปลือกตากำลังอยู่ระหว่างการศึกษา12)
ต่อไปนี้คือการพยากรณ์โรคมะเร็งเซลล์ฐานที่แพร่กระจายตามเส้นทางการแพร่กระจาย อายุร median survival สำหรับการแพร่กระจายทางน้ำเหลืองคือ 87 เดือน1) 4) สำหรับการแพร่กระจายทางเลือดคือ 24 เดือน1) 4) และสำหรับการแพร่กระจายไปกระดูกคือ 12 เดือน7) ตำแหน่งการแพร่กระจายที่พบบ่อยที่สุดคือต่อมน้ำเหลือง (60%) รองลงมาคือปอด (42%) กระดูก (10%) และผิวหนัง (10%)7) ในการทบทวนผู้ป่วยมะเร็งเซลล์ฐานที่แพร่กระจายจากศีรษะและคอ 7 ราย เวลามัธยฐานจนถึงการแพร่กระจายคือ 3 ปี4)
Ryan SE และคณะ (2024) รายงานแนวทางการรักษาแบบสหสาขาวิชาสำหรับมะเร็งเซลล์ฐานที่แพร่กระจายไปยังกระดูกสันหลังส่วนอก ซึ่งรวมถึงการผ่าตัด Vismodegib และการฉายรังสี (25 Gy/5 ครั้ง) 5) มีการยืนยันการตอบสนองที่ดีต่อ Vismodegib ซึ่งเป็นตัวอย่างที่โดดเด่นของประสิทธิภาพของยับยั้งวิถี Hedgehog ในมะเร็งเซลล์ฐานที่แพร่กระจาย
เคมีบำบัด (เช่น กลุ่ม platinum) เป็นทางเลือกในลำดับที่สองหรือสามเมื่อยับยั้งวิถี Hedgehog และภูมิคุ้มกันบำบัดไม่ได้ผล และบทบาทของมันมีจำกัด 1) 7)
Casey MC, Kerin MJ, Brown JA, et al. Metastatic and locally aggressive basal cell carcinoma: current treatment options. Clin Case Rep. 2021;9:e04965.
Rokicki JP, Shaye DA, Rosenfeld E, et al. Recurrent deeply invasive basal cell carcinoma with internal carotid artery involvement. J Craniofac Surg. 2023;34(8):e731-e732.
Roque-Choque EC, Nogueira DP, Moura LH, et al. Primary basal cell carcinoma of the caruncle. Arq Bras Oftalmol. 2024;87(3):e2022-0357.
Rodrigues MG, de Castro FR, Martins PD, et al. Metastatic basal cell carcinoma: case series and literature review. Braz J Otorhinolaryngol. 2025;91:101619.
Ryan SE, Wiemann BJ, Davtyan K, et al. Basal cell carcinoma with metastasis to the thoracic spine. JAAO S Glob Res Rev. 2024;8:e23.00214.
Thunestvedt LMO, Ovrebø K, Storstein A, et al. Basosquamous basal cell carcinoma with bone marrow metastasis: a case report. Curr Oncol. 2022;29:2193-2198.
Krishnan G, Khan AR, Hafeez Y, et al. Basal cell carcinoma with metastasis to the pelvic bone. Cureus. 2022;14(10):e30305.
Kaliki S, Bothra N, Bejjanki KM, et al. Malignant eyelid tumors in an Asian Indian population: a study of 536 Asian Indian patients. Ocul Oncol Pathol. 2019;5:210-219.
Xu S, Sagiv O, Rubin ML, et al. Validation study of the AJCC Cancer Staging Manual, Eighth Edition, staging system for eyelid and periocular squamous cell carcinoma. JAMA Ophthalmol. 2019;137(5):537-542.
Leibovitch I, McNab A, Sullivan T, et al. Orbital invasion by periocular basal cell carcinoma. Ophthalmology. 2005;112(4):717-723.
Subramanian N. Reconstructions of eyelid defects. Indian J Plast Surg. 2011;44(1):5-13.
Silverman N, Shinder R. What’s new in eyelid tumors. Asia Pac J Ophthalmol (Phila). 2017;6(2):143-148.
Sun MT, Wu A, Figueira E, et al. Management of periorbital basal cell carcinoma with orbital invasion. Future Oncol. 2015;11(22):3003-3010.
Malhotra R, Huilgol SC, Huynh NT, et al. The Australian Mohs database, part I: periocular basal cell carcinoma experience over 7 years. Ophthalmology. 2004;111(4):624-630.
Ho SF, Brown L, Bamford M, et al. 5 years review of periocular basal cell carcinoma and proposed follow-up protocol. Eye (Lond). 2013;27(1):78-83.