
Dermatochalasis
1. ¿Qué es la dermatochalasis?
Sección titulada «1. ¿Qué es la dermatochalasis?»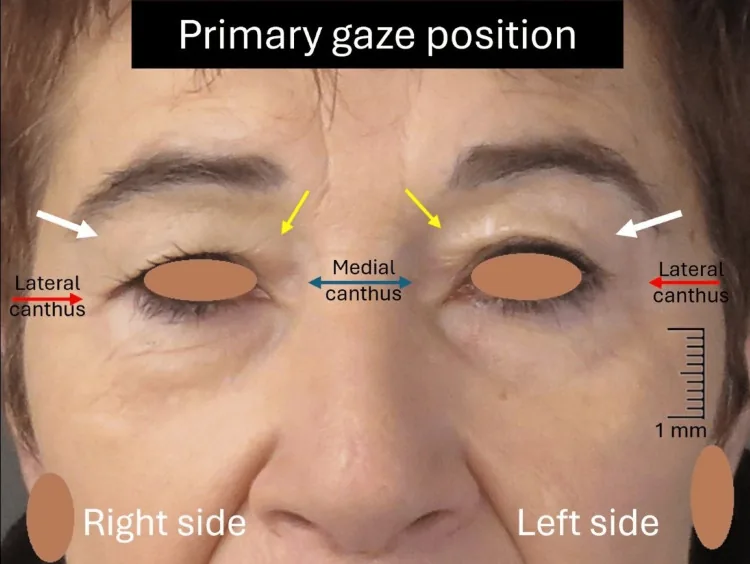
La dermatochalasis es una condición en la que el exceso de piel del párpado superior cuelga sobre el borde palpebral a pesar de que el MRD-1 (distancia del reflejo marginal-1: distancia desde el reflejo corneal central hasta el borde palpebral superior) es ≥ 3.5 mm, es decir, sin ptosis. También se denomina “laxitud cutánea” 12.
El valor normal de MRD-1 es de 3.5 a 5.5 mm, y mantener este valor es el punto de diferenciación esencial con la ptosis 1.
Clasificación
Sección titulada «Clasificación»La dermatochalasis se clasifica ampliamente en dos tipos según la presencia o ausencia de ptosis.
| Tipo | Características | MRD-1 |
|---|---|---|
| Tipo aislado | Solo exceso de piel. La función del elevador es normal. | 3.5 mm o más |
| Tipo combinado con ptosis | Exceso de piel más disminución de MRD-1 y disminución de la función del elevador. | Menos de 3.5 mm |
En personas mayores, el tipo combinado con ptosis es más frecuente que el tipo aislado. Dado que el exceso de piel y la disminución de la función del elevador coexisten, es importante evaluar ambos con precisión durante el examen.
Epidemiología
Sección titulada «Epidemiología»Se observa con frecuencia como un cambio relacionado con la edad. Con el envejecimiento, la piel del párpado se vuelve más delgada y pierde elasticidad, y la tracción gravitacional continua conduce a la formación de exceso de piel. En personas mayores, a menudo se combina con ptosis. Los datos epidemiológicos detallados sobre prevalencia y distribución por edad son limitados.
En la dermatochalasis, el MRD-1 se mantiene en 3.5 mm o más, y solo el exceso de piel causa que la piel cuelgue sobre el borde del párpado. La ptosis es una condición en la que el MRD-1 es menor de 3.5 mm, y la esencia es una disminución de la función del elevador. Sin embargo, en personas mayores, ambas condiciones a menudo coexisten, y medir el MRD-1 mientras se presionan las cejas durante el examen es importante para diferenciarlas.
2. Síntomas principales y hallazgos clínicos
Sección titulada «2. Síntomas principales y hallazgos clínicos»Síntomas funcionales
Sección titulada «Síntomas funcionales»- Estrechamiento del campo visual superior: El exceso de piel que cubre el área pupilar causa deterioro del campo visual. Esto se manifiesta como pasar por alto escalones en la vida diaria o dificultad para leer y trabajar con computadora3.
- Sensación de pesadez en los párpados: El peso del exceso de piel causa una sensación de fatiga al abrir los ojos. Los síntomas tienden a empeorar con la lectura o el trabajo prolongados.
- Tensión en los hombros y dolor frontal: La elevación compensatoria de las cejas provoca una contracción sostenida del músculo frontal, causando tensión en los hombros, dolor en el cuello y los hombros, y cefalea tensional frontal4.
Síntomas cutáneos
Sección titulada «Síntomas cutáneos»- Dermatitis del canto lateral: El contacto entre la piel superior e inferior en el ángulo externo del ojo (canto lateral) crea fricción y un ambiente húmedo, lo que lleva a dermatitis crónica.
- Epífora desde el canto lateral: El contacto de la piel en el canto lateral puede impedir el drenaje lagrimal y causar epífora.
Hallazgos clínicos
Sección titulada «Hallazgos clínicos»- Caída del exceso de piel del párpado superior: La piel cuelga sobre el borde del párpado, a veces cubriendo el pliegue del párpado.
- Mantenimiento de MRD-1 ≥ 3.5 mm: Este es un criterio para confirmar que no es ptosis verdadera.
- Elevación compensatoria de las cejas: La tensión del músculo frontal eleva la posición de las cejas, a veces manteniendo una posición aparentemente normal del párpado superior.
- Arrugas frontales: Formadas como resultado de la contracción prolongada del músculo frontal.
- Pliegue cutáneo en la mirada hacia arriba: El exceso de piel puede plegarse sobre el área pupilar y obstruir el campo visual.
3. Diagnóstico y métodos de exploración
Sección titulada «3. Diagnóstico y métodos de exploración»Puntos clave en la exploración
Sección titulada «Puntos clave en la exploración»La elevación compensatoria de las cejas puede mantener el MRD-1 aparente normal. Por lo tanto, la medición del MRD-1 en el estado habitual por sí sola puede no evaluar con precisión el grado de exceso de piel.
Presionando suavemente el párpado superior con un dedo para evitar la elevación de las cejas y pidiendo al paciente que mire al frente, el grado de exceso de piel se vuelve más claro. Mida el MRD-1 en este estado para determinar la presencia de ptosis concomitante.
Con el párpado superior presionado suavemente con un dedo para evitar la elevación compensatoria de las cejas, pida al paciente que mire al frente y mida el MRD-1. Si el MRD-1 es de 3.5 mm o más y el exceso de piel cae sobre el borde del párpado, se diagnostica dermatochalasis. Si el MRD-1 es de 2 mm o menos, considere ptosis concomitante y evalúe la cirugía combinada de ptosis.
Determinación de la indicación quirúrgica basada en el MRD-1
Sección titulada «Determinación de la indicación quirúrgica basada en el MRD-1»Según el valor medido de MRD-1, la indicación quirúrgica y la selección del procedimiento se determinan de la siguiente manera.
| Valor de MRD-1 | Juicio clínico | Procedimiento recomendado |
|---|---|---|
| 3–3.5 mm | Dermatochalasis sola | Solo escisión cutánea |
| 2 mm o menos | Alta probabilidad de ptosis concomitante | Considerar cirugía combinada de ptosis |
Elementos de evaluación adicional
Sección titulada «Elementos de evaluación adicional»- Medición de la función del elevador (LF): Con la ceja fijada, mida la distancia de desplazamiento del borde palpebral desde la mirada hacia abajo hasta la mirada hacia arriba. Lo normal es 10 mm o más. Menos de 4 mm indica disfunción grave del elevador.
- Evaluación del defecto del campo visual superior: Confirmar que el exceso de piel es una causa objetiva de la alteración del campo visual es útil para determinar la indicación quirúrgica.
4. Diagnóstico diferencial
Sección titulada «4. Diagnóstico diferencial»Las principales enfermedades que deben distinguirse de la dermatochalasis se muestran a continuación.
- Ptosis (aponeurótica, congénita, etc.): MRD-1 menor de 3.5 mm y disminución de la función del elevador. La hendidura palpebral es estrecha incluso sin exceso de piel, lo que la diferencia de la dermatochalasis. La ptosis aponeurótica relacionada con la edad es la ptosis adquirida más común en ancianos y se caracteriza por elevación o pérdida del pliegue palpebral y hundimiento del surco superior.
- Seudoptosis: Condición en la que el MRD-1 es normal pero hay una sensación aparente de caída debido a la laxitud cutánea. Se superpone conceptualmente con la dermatochalasis.
- Ptosis de la ceja: Condición en la que el exceso de piel del párpado superior parece relativamente aumentado debido a una posición baja de la ceja. Se diferencia mediante la evaluación de la posición de la ceja.
5. Tratamiento estándar
Sección titulada «5. Tratamiento estándar»5-1. Indicaciones quirúrgicas
Sección titulada «5-1. Indicaciones quirúrgicas»La cirugía está indicada cuando hay deterioro funcional (estrechamiento del campo visual superior) debido al exceso de piel. Consulte la determinación de la indicación quirúrgica basada en MRD-1 anterior para seleccionar el procedimiento.
Después de la cirugía, puede aparecer hinchazón palpebral y presentar un estado transitorio similar a la ptosis. Por lo tanto, si hay ptosis incluso leve antes de la cirugía, considere la combinación de cirugía de ptosis después de consultar con el paciente.
5-2. Escisión de piel del borde palpebral (blefaroplastia estándar)
Sección titulada «5-2. Escisión de piel del borde palpebral (blefaroplastia estándar)»Este es un procedimiento estándar en el que se extirpa el exceso de piel a través de una incisión en el pliegue del párpado superior12.
Ventajas:
- En casos con ptosis concomitante, se puede acceder a la aponeurosis del elevador y al músculo de Müller a través del mismo campo quirúrgico.
- Dado que se puede realizar el avance del elevador simultáneamente, la laxitud cutánea y la ptosis pueden tratarse en una sola cirugía.
- Existe una ventaja cosmética de poder crear un nuevo pliegue palpebral.
Desventajas:
- En párpados superiores con lámina anterior y piel gruesas, el pliegue palpebral postoperatorio puede aparecer grueso e hinchado.
5-3. Escisión de piel subceja (blefaroplastia con cicatriz en ceja)
Sección titulada «5-3. Escisión de piel subceja (blefaroplastia con cicatriz en ceja)»Este es un procedimiento en el que se realiza una incisión a lo largo del borde inferior de la ceja y se extirpa el exceso de piel5. En asiáticos, la escisión de piel mediante incisión subceja se ha reportado como un método que trata eficientemente el exceso de piel en capucha lateral mientras minimiza los cambios cosméticos5.
Ventajas:
- Debido a que se conserva la piel fina cerca del borde palpebral, los cambios cosméticos postoperatorios son mínimos.
- Este procedimiento es particularmente ventajoso para párpados superiores con piel gruesa.
- La cicatriz debajo de la ceja queda oculta por la ceja, por lo que es poco probable que surjan problemas estéticos postoperatorios.
Opciones de cirugía en dos etapas:
En párpados superiores con piel gruesa, puede ser eficaz una cirugía en dos etapas: primero realizar una escisión de piel subceja y luego agregar una escisión de piel del pliegue del párpado. Al reducir el grosor de la piel en la primera etapa y formar el pliegue en la segunda, se puede obtener un resultado estético más natural.
5-4. Resumen de la selección de la técnica quirúrgica
Sección titulada «5-4. Resumen de la selección de la técnica quirúrgica»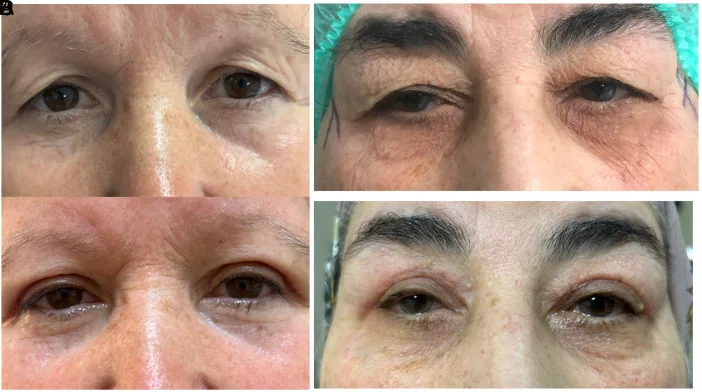
| Técnica quirúrgica | Indicaciones principales | Ventajas | Desventajas |
|---|---|---|---|
| Escisión de piel del margen del párpado (blefaroplastia estándar) | Casos con ptosis, deseo de formación de pliegue | Acceso a la aponeurosis del elevador y músculo de Müller, posible formación de pliegue | En piel gruesa, la hinchazón postoperatoria tiende a persistir |
| Escisión de piel subceja (blefaroplastia con cicatriz en ceja) | Piel gruesa, deseo de minimizar el cambio estético | Preserva la piel fina cerca del margen del párpado, menos cambio postoperatorio en la apariencia | Cicatriz debajo de la ceja, difícil manipular el elevador |
Precaución: blefaroptosis transitoria postoperatoria
Después de la cirugía, puede ocurrir una condición similar a la blefaroptosis transitoria debido a la hinchazón del párpado. Si hay blefaroptosis leve preoperatoria, la resección cutánea sola puede no proporcionar una mejora suficiente. Es necesario discutir con el paciente antes de la cirugía sobre la combinación de la cirugía de blefaroptosis.
Existen dos técnicas quirúrgicas: resección cutánea del borde palpebral (blefaroplastia estándar) y resección cutánea subceja (blefaroplastia con cicatriz en la ceja). En casos con blefaroptosis, se puede abordar la aponeurosis del elevador a través de la resección del borde palpebral, permitiendo una cirugía simultánea de blefaroptosis. En casos de piel gruesa, la resección subceja es cosméticamente ventajosa y produce menos cambio en la impresión postoperatoria.
Dado que la causa subyacente son los cambios relacionados con la edad, la laxitud cutánea puede progresar nuevamente con los años. Sin embargo, las mejoras funcionales y cosméticas después de la cirugía son generalmente buenas, y la necesidad clínica de reintervención no es común.
6. Fisiopatología y mecanismos detallados
Sección titulada «6. Fisiopatología y mecanismos detallados»Cambios relacionados con la edad en la piel del párpado
Sección titulada «Cambios relacionados con la edad en la piel del párpado»La piel del párpado sufre los siguientes cambios debido al envejecimiento y la exposición a los rayos UV:
- Adelgazamiento de la piel: Tanto la dermis como la epidermis se vuelven más delgadas, reduciendo la elasticidad y la tensión.
- Degeneración de las fibras elásticas (elastina): Las fibras de elastina en la dermis se rompen y degeneran, lo que lleva a la pérdida de elasticidad de la piel.
- Degeneración de las fibras de colágeno: La degeneración y remodelación de las fibras de colágeno reducen la resistencia a la tracción de la piel.
- Degeneración del músculo orbicular de los párpados: La atrofia y degeneración del músculo orbicular reducen la función de soporte del párpado.
- Disminución del contenido de agua en la piel: Junto con la disminución de la función de barrera cutánea, el contenido de agua disminuye, haciendo que la piel sea más dura y quebradiza.
Estos cambios progresan de forma combinada, manifestándose como flacidez y arrugas de la piel.
Cambios en los tejidos orbitarios
Sección titulada «Cambios en los tejidos orbitarios»En paralelo con los cambios palpebrales, también se producen cambios relacionados con la edad en los tejidos orbitarios.
- Relajación del tabique orbitario: La relajación tisular del tabique orbitario debilita la estructura de soporte del párpado superior.
- Atrofia de la grasa orbitaria: La atrofia del tejido adiposo orbitario provoca un aspecto de ojo hundido (sunken eye), creando una depresión entre el borde orbitario superior y el globo ocular.
- Protrusión anterior de la grasa orbitaria (hernia grasa): En algunos casos, la relajación del tabique orbitario permite que la grasa orbitaria protruya hacia adelante, formando un abultamiento en el párpado superior.
Mecanismos compensatorios y sus efectos adversos
Sección titulada «Mecanismos compensatorios y sus efectos adversos»Para compensar la obstrucción del campo visual causada por el exceso de piel, se produce una elevación compensatoria de las cejas por el músculo frontal. Este mecanismo compensatorio preserva el campo visual a corto plazo, pero a largo plazo conlleva los siguientes problemas:
- Formación de arrugas en la frente: La contracción sostenida del músculo frontal forma arrugas profundas.
- Tensión en hombros y cuello: La hipertonicidad del músculo frontal provoca tensión en los músculos del cuello y los hombros.
- Cefalea tensional en la frente: La tensión muscular en la frente causa dolores de cabeza crónicos.
Cuando hay elevación compensatoria de las cejas, la MRD-1 aparente se mantiene normal, por lo que es esencial evaluar sin compensación durante el examen.
7. Pronóstico y evolución
Sección titulada «7. Pronóstico y evolución»Resultados postoperatorios
Sección titulada «Resultados postoperatorios»La mejora cosmética y funcional postoperatoria es generalmente buena.
- Mejora de la obstrucción del campo visual: La eliminación del exceso de piel amplía el campo visual superior y mejora las actividades de la vida diaria3.
- Reducción de la dermatitis del canto lateral: La resolución del contacto cutáneo mejora la dermatitis del canto lateral.
- Reducción de la rigidez de hombros y cefalea frontal: La elevación compensatoria de las cejas se vuelve innecesaria y la relajación del músculo frontal reduce la rigidez de hombros y la cefalea frontal4.
- Mejora de la sensibilidad al contraste y la calidad visual: Se ha informado una mejora significativa en la sensibilidad al contraste, especialmente en ancianos, y la calidad visual puede mejorar incluso sin cambios en la agudeza visual (agudeza visual decimal)6.
Evolución a largo plazo
Sección titulada «Evolución a largo plazo»Dado que los cambios relacionados con la edad son la causa subyacente, la laxitud cutánea puede reaparecer lentamente a lo largo de los años después de la cirugía. Sin embargo, la recurrencia hasta un grado clínicamente problemático es relativamente rara.
Si no se combina la cirugía de ptosis en casos con blefaroptosis concomitante, los síntomas de ptosis pueden hacerse evidentes después de una mejoría temporal tras la resección cutánea. La evaluación preoperatoria precisa de la ptosis concomitante y la selección de una técnica quirúrgica adecuada son importantes para obtener buenos resultados a largo plazo.
8. Referencias
Sección titulada «8. Referencias»Footnotes
Sección titulada «Footnotes»-
Patel BC, Malhotra R. Upper Eyelid Blepharoplasty. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. [Updated 2023 Jul 24]. NBK537078. https://www.ncbi.nlm.nih.gov/books/NBK537078/ ↩ ↩2 ↩3
-
Bhattacharjee K, Misra DK, Deori N. Updates on upper eyelid blepharoplasty. Indian J Ophthalmol. 2017;65(7):551-558. doi: 10.4103/ijo.IJO_540_17. PMID: 28724810. PMCID: PMC5549405. https://pubmed.ncbi.nlm.nih.gov/28724810/ ↩ ↩2
-
Altin Ekin M, Karadeniz Ugurlu S. Prospective analysis of visual function changes in patients with dermatochalasis after upper eyelid blepharoplasty. Eur J Ophthalmol. 2020;30(5):978-984. doi: 10.1177/1120672119857501. PMID: 31203659. https://pubmed.ncbi.nlm.nih.gov/31203659/ ↩ ↩2
-
Simsek IB. Association of upper eyelid ptosis repair and blepharoplasty with headache-related quality of life. JAMA Facial Plast Surg. 2017;19(4):293-297. doi: 10.1001/jamafacial.2016.2120. PMID: 28253391. PMCID: PMC5815105. https://pubmed.ncbi.nlm.nih.gov/28253391/ ↩ ↩2
-
Lee D, Law V. Subbrow blepharoplasty for upper eyelid rejuvenation in Asians. Aesthet Surg J. 2009;29(4):284-288. doi: 10.1016/j.asj.2009.02.008. PMID: 19717059. https://pubmed.ncbi.nlm.nih.gov/19717059/ ↩ ↩2
-
Nalcı H, Hoşal MB, Gündüz ÖU. Effects of upper eyelid blepharoplasty on contrast sensitivity in dermatochalasis patients. Turk J Ophthalmol. 2020;50(3):151-155. doi: 10.4274/tjo.galenos.2019.95871. PMID: 32631001. PMCID: PMC7338742. https://pubmed.ncbi.nlm.nih.gov/32631001/ ↩
