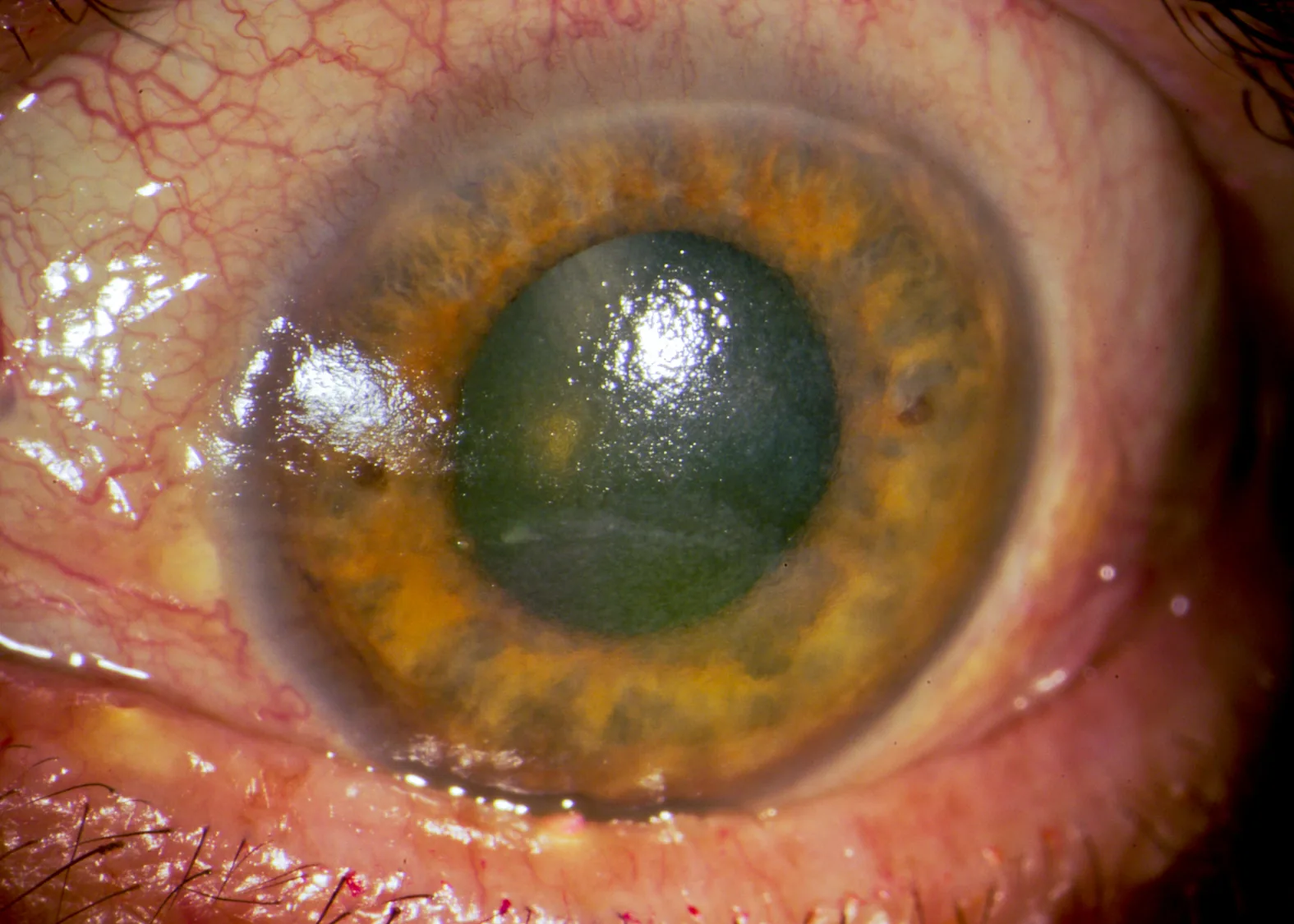
スマイルマーク点状表層角膜症(SCL)
部位:瞳孔領下方。笑顔の口の形に一致する
原因:もともとドライアイのある患者でSCLを装用すると、レンズ下涙液が減少して生じる
経過:ドライアイ点眼薬(ジクアホソル・ヒアルロン酸)で対応。夕方以降の早期脱離を指導する

コンタクトレンズ誘発ドライアイ(contact lens-induced dry eye;CLIDE)は、CL装用が直接の誘因となって涙液層の安定性が低下し、眼不快感・視機能異常・角結膜上皮障害を生じる病態である。
ドライアイとは「さまざまな要因による涙液および角結膜上皮の慢性疾患であり、眼不快感や視機能異常を伴う」と定義される7)。CLIDEはこの定義の「さまざまな要因」のうちCL装用が主因となったものであり、CL素材・フィッティング・ケア剤・装用時間が複合的に関与する。
多くの疫学研究においてCL使用がドライアイ症状を引き起こすリスクを高めると報告されている7)。一方、ドライアイ診断基準に基づくOsaka StudyではCL装用は有意な危険因子とはなっていない7)。CLはドライアイ症状を誘発しうるが、診断基準を満たすドライアイ発症の危険因子かどうかはエビデンスが一定しない。
シリコーンハイドロゲル(SiHy)レンズが普及した現在でも、CL装用者の約半数にドライアイ症状があるとされる7)。素材の変化によって状況は変化しており、研究時期によってCLの種類が異なることによる影響が大きい。TFOS DEWS IIIはCL装用をドライアイのリスク因子として明示し、CLIDEの管理としてCL素材・デザイン・交換頻度・ケア剤の変更を推奨している1)。
世界のCL装用者は約3億人に達するとされ3)、デジタルデバイスとCL装用の複合効果は特に若年成人においてCLIDEの主要リスクとなっている4)。
CLは涙液層の脂質層・水層・ムチン層のすべてに影響する。具体的には以下の機序が重要である。
CLIDEの主な自覚症状は以下のとおりである。
| 自覚症状 | 特徴・頻度 |
|---|---|
| 乾燥感・沙漠感 | 夕方〜長時間装用後に増強 |
| 異物感・ゴロゴロ感 | 蒸発亢進型で顕著 |
| 充血 | 軽〜中等度、眼瞼結膜・球結膜 |
| 霧視・視力変動 | 瞬目後一時的に改善する |
| 眼疲労 | VDT作業後に増強 |
| 灼熱感・刺激感 | 点眼薬や風の刺激で悪化 |
充血・眼脂・疼痛のすべてを伴う場合は感染性角膜炎を疑い、即座にCLを外して受診が必要である。
フルオレセイン染色所見によりCLIDEに特有のパターンを認める。
スマイルマーク点状表層角膜症(SCL)
部位:瞳孔領下方。笑顔の口の形に一致する
原因:もともとドライアイのある患者でSCLを装用すると、レンズ下涙液が減少して生じる
経過:ドライアイ点眼薬(ジクアホソル・ヒアルロン酸)で対応。夕方以降の早期脱離を指導する
3時9時染色(HCL)
部位:角膜輪部の3時・9時方向に限局
原因:瞬目時にHCLが約2mm上下動し、3時・9時方向から涙液を吸い込む際に局所乾燥が生じる
経過:軽症は3〜5日で治癒。進行すると角膜混濁を残しうる
びまん性点状表層角膜症(HCL/SCL)
部位:角膜全体にほぼ均一
原因:CL装用による酸素不足、または涙液不安定化による全面的乾燥
経過:CL中止と点眼治療で4〜5日で治癒する
その他の所見として、涙液メニスカスの低下(≦0.25mm)、涙液層破壊時間(BUT)の短縮(≦5秒)、SiHyレンズ装用者での脂質性汚れ付着による涙液不安定化がある。
| CL種別 | CLIDEとの関連 | 主な問題点 |
|---|---|---|
| HCL(RGP) | 3時9時染色 | 瞬目時の機械的刺激・局所乾燥 |
| HEMA系SCL | びまん性SPK・低酸素 | 低Dk/tによる角膜低酸素 |
| SiHy SCL | スマイルマークSPK・SEAL | 脂質性汚れ・硬さによるSEAL |
| カラーCL | ドーナツ状SPK | 色素部位の涙液不安定化 |
SiHyレンズ普及後も装用者のドライアイ症状は改善されていない。SiHy素材の疎水性により脂質性汚れが付きやすく、表面に付着した脂質によって涙液層の脂質層が不安定化する。従来のHEMAレンズでは蛋白質汚れが主であったが、SiHyではリン脂質・中性脂質が主体の汚れを生じる2)。
TFOS DEWS IIIはCL装用者への脂質含有人工涙液(リポミメティック点眼)が症状改善と角膜染色改善に有効であると報告している1)。
スクリーン作業中は瞬目回数が通常の約16回/分から5〜7回/分まで著明に低下し、不完全瞬目も増加する4)。不完全瞬目では油層の均一な伸展が妨げられ、涙液蒸発が亢進する4)。VDT作業とCL装用が複合すると、CLIDEを著しく増悪させる4)。
VDT作業はドライアイの危険因子であり、1日8時間を超えるVDT作業者のドライアイ発症リスクは1.94倍との報告がある7)。CL装用者でVDT作業時間が長い場合は、CLIDEが発症・増悪しやすいことを念頭に置く。
塩化ベンザルコニウム(BAK)等の防腐剤は杯細胞障害を引き起こし、分泌型ムチンの産生を低下させる5)。ムチン減少は水濡れ低下型の涙液破綻パターン(spot/dimple break)をきたし、CLIDEの悪化要因となる。防腐剤フリーのケア剤・点眼薬への変更がムチン障害の軽減につながる。
MPS(マルチパーパスソリューション)とSiHyレンズの不適合ではリング状ステイニング(2010年頃に問題化)が報告されており、ケア剤の種類とレンズ素材の組み合わせに注意が必要である。
ワンデーディスポーザブルレンズはレンズケア不要でケース汚染のリスクがなく、タンパク・脂質汚れの蓄積も最小限です。ケア剤関連の合併症や巨大乳頭結膜炎は起こりにくくなります。ただしドライアイ関連のスマイルマーク点状表層角膜症はワンデーレンズでも生じうるため、ドライアイ点眼やVDT作業管理も並行して行うことが重要です。
日本のドライアイ診断基準(2016年改訂・ドライアイ研究会)に基づく。以下の2項目をともに満たせばドライアイと確定診断される7)。
CLIDEの診断では、CL装用状態でのBUTと、CL除去後のBUTを比較することが推奨される。CL装用中にBUTが著明に短縮する場合はCLが誘因である可能性が高い。
| 検査 | 方法・評価基準 | CLIDEとの関連 |
|---|---|---|
| BUT(涙液層破壊時間) | フルオレセイン染色→5秒以下で異常 | CL装用中と外した後の比較 |
| フルオレセイン染色 | 上皮障害パターン判定 | スマイルマーク・3時9時染色 |
| シルマー試験 | ≦5mm/5分で異常 | 涙液分泌量の評価 |
| 涙液メニスカス観察 | ≦0.25mmが異常 | CL装用中の涙液量低下の把握 |
| TFOD評価 | 開瞼時の涙液層破綻パターン | 蒸発亢進型か水濡れ低下型かを鑑別 |
CLIDEでは蒸発亢進型(random break)と水濡れ低下型(spot/dimple break)が多い。TFOD(Tear Film Oriented Diagnosis)に基づくパターン評価が治療選択に直結する7)。
| 鑑別疾患 | 鑑別のポイント |
|---|---|
| 感染性角膜炎 | 充血・眼脂・疼痛の三徴。緊急対応が必要 |
| 上輪部角結膜炎(SLK) | 結膜上皮も染色(SEALsは結膜染色なし) |
| アレルギー性結膜炎 | 眼掻痒感・乳頭増殖。季節性・通年性 |
| CL合併症(SEAL・GPC等) | フルオレセイン染色のパターン・部位で鑑別 |
ドライアイ診療ガイドラインは、CL装用者のドライアイに対し人工涙液の使用を提案するとしている7)。また患者の好みに応じ、レンズ素材・レンズケア剤の変更、内服(オメガ3脂肪酸)を治療の選択肢として提案する7)(推奨の強さ:弱い、エビデンスレベルC)。
TFOS DEWS IIIはCLIDEを含む蒸発亢進型DEDに対する段階的治療アルゴリズムを提示している1)。生活習慣改善→点眼薬治療→涙点プラグ・デバイス治療の順で強化する。
現在日本で保険適用があり広く使用されている点眼薬を以下に示す。
防腐剤フリー人工涙液(ソフトサンティア等):治療の基盤となる。防腐剤フリー製剤が望ましい。CL装用中の使用も可能な製品を選択する7)。
3%ジクアホソルナトリウム点眼液(ジクアス® / ジクアスLX®)1日6回:P2Y2受容体作動薬。水分・ムチン分泌促進および油層伸展促進作用を持つ。蒸発亢進型・水濡れ低下型の両型に有効。ドライアイ診療ガイドラインは「実施する」推奨(強い推奨)7)。CL装用中は防腐剤フリー製剤(ジクアスLX)を選択する。
2%レバミピド点眼液UD(ムコスタ®点眼液UD)1日4回:ムチン産生促進・抗炎症作用を有する。水濡れ低下型(spot/dimple break)に特に有効。ドライアイ診療ガイドラインは「実施する」推奨(強い推奨)7)。1回使い捨てで防腐剤無添加。
0.1% / 0.3%ヒアルロン酸ナトリウム点眼液(ヒアレイン®)1日6回:角膜上皮保護と水分保持。CL装用中は防腐剤含有製品を避ける必要がある7)。
CLIDEに対するCL素材変更の原則を以下に示す。
| 変更前の問題 | 推奨される変更 |
|---|---|
| スマイルマークSPK(SCL+ドライアイ) | 保水性に優れたSiHyまたはHEMAに変更 |
| 3時9時染色(HCL) | SCLへの変更検討。フィッティング見直し |
| SEALs(硬いSiHy) | 素材の柔らかいSiHyまたはHEMAに変更 |
| リング状ステイニング | SiHyと使用MPSの不適合確認・変更 |
| 全体的に重度のSPK | DDレンズへの変更でケア剤因子を排除 |
点眼で効果不十分な場合、涙点プラグを考慮する7)。ただし蒸発亢進型・水濡れ低下型が主体のCLIDEでは流涙や霧視を生じることがあるため、慎重に適応を判断する。
蒸発亢進型が主体の場合、温罨法(5〜10分・毎日)と眼瞼清拭によるMGD治療が涙液安定性を改善させる1)。LipiFlowやIPL(強度変調パルス光)はMGD背景の蒸発亢進型CLIDEに対する研究が進んでいる1)。
オメガ3脂肪酸内服は自覚症状・BUTの改善を示した報告があるが、エビデンスレベルは低く、保険診療では行えないためサプリメントとしての選択肢となる7)。
CLは涙液層の脂質層・水層・ムチン層のすべてに影響する。ドライアイの中心を形成する病態は「涙液の不安定性と角結膜上皮障害の悪循環」であり、CLがこの悪循環を促進する。
CLが存在すると涙液層は前涙液層(CL前)と後涙液層(CL後)に分断される。前涙液層は通常よりも薄く蒸発しやすい。後涙液層はCLの疎水性表面との接触により涙液の拡散性が低下する。
SiHy素材は素材の疎水性から脂質性汚れが付きやすく、表面に付着した脂質によって涙液層の脂質層が不安定化する。従来のHEMAレンズでは蛋白質汚れが主であったが、SiHyではリン脂質・中性脂質が主体の汚れを生じる2)。脂質汚れによる涙液不安定化は、SiHy普及後もCL装用者のドライアイ症状が改善しない一因である。
CL装用中は不完全瞬目(まぶたが完全に閉じない瞬目)が増加する。不完全瞬目では下方角膜が涙液で覆われない時間が生じ、スマイルマーク点状表層角膜症の発生部位と一致する。VDT作業により瞬目回数がさらに低下すると(通常16回/分→5〜7回/分)、CL装用との相乗効果でCLIDEが著明に悪化する4)。Jalbertらの生体共焦点顕微鏡研究でも、CL装用による角膜上皮障害と神経線維密度低下が示されており14)、CL慢性装用が角膜神経に与える影響が涙液分泌低下を介してCLIDEを悪化させることが示唆されている。
塩化ベンザルコニウム(BAK)等の防腐剤は杯細胞障害を引き起こし、分泌型ムチンの産生を低下させる5)。ムチン減少は水濡れ低下型の涙液破綻パターン(spot/dimple break)をきたし、CLIDEの悪化要因となる。防腐剤フリーのケア剤・点眼薬への変更がムチン障害の軽減につながる。
涙液不安定性→上皮障害→炎症性サイトカイン産生→杯細胞障害→ムチン減少→涙液不安定性の悪循環が形成される。CLはこの悪循環の入口(涙液不安定化)を直接引き起こす。角膜知覚神経の慢性刺激によって知覚が低下すると、反射性涙液分泌がさらに低下し悪循環を加速させる。
マイボーム腺機能不全(MGD)はCLIDEの主要な増悪因子である。MGDが存在すると、涙液脂質層が薄くなり蒸発亢進型CLIDEが著明になる。温罨法(5〜10分、42℃程度)と眼瞼清拭を日常的に実施することで、MGD改善→油層安定化→CLIDE症状改善が期待できる1)。
MGD治療としての温罨法・眼瞼清拭は、CLIDEの「悪循環」を断ち切る最も基本的かつ効果的な介入である。特にSiHyレンズ装用者で蒸発亢進型の涙液不安定化を認める場合は、CL素材変更に先立ってMGD治療を先行させることが望ましい。眼瞼清拭には専用のアイシャンプー(眼瞼専用清拭製品)を使用し、1日1〜2回マイボーム腺開口部を丁寧に清拭する。
CL長期装用は角膜知覚を低下させる(hypoesthesia)。知覚低下によりCL装用者はドライアイの初期症状を自覚しにくくなり、気づかないうちに上皮障害が進行することがある。知覚低下が進行すると反射性涙液分泌がさらに低下し、CLIDEが慢性化する。知覚低下はHCL装用者でとくに顕著で、SCL装用者でも長期使用で生じる。CLIDEの慢性化を防ぐためには、症状の有無によらず定期的な細隙灯顕微鏡検査と涙液検査が重要である。
適切なCL素材変更・ケア改善・点眼治療を行えば、CLIDEの多くは症状コントロール可能である。ただし一度CLIDEが確立すると、CL中止後も角膜知覚低下・MGD・杯細胞密度低下等の背景因子が残存するため、再装用にあたっては慎重な評価が必要である。
点眼治療は4週間以上継続した場合に症状改善が現れやすく、所見(角膜染色等)の改善には2〜4か月の継続が必要とされる1)。患者への説明として「すぐに効果が出るものではない」ことを伝え、アドヒアランス維持を図ることが重要である。
CLIDEの管理において、装用時間の管理は薬物療法と同等に重要な非薬物的介入である。
| 装用時間の目安 | 推奨事項 |
|---|---|
| 1日装用時間 | 8〜10時間以内を原則とする |
| 就寝前の脱離時間 | 就寝2〜3時間前にCLを外すと涙液が回復する |
| 就寝時装用 | 絶対禁止(CLIDE増悪+感染リスク) |
| 定期検査 | 年1〜2回の眼科受診が必須 |
長時間装用が必要な患者(長時間VDT作業者等)には、途中でCLを外して眼鏡に切り替える「給水休憩」を指導することが有効である。また防腐剤フリー点眼(ジクアスLX・ヒアレイン防腐剤フリー等)の携帯使用を勧める。
CLIDEの管理において患者教育は治療の根幹をなす。以下のポイントを具体的に指導する。
TFOS DEWS III(2025年)は、CL装用がドライアイのリスク因子であるとし、CLIDEの管理としてCL素材・デザイン・交換頻度・ケア剤の変更を提案している1)。また、CL装用者への脂質含有人工涙液(リポミメティック点眼)は症状改善と角膜染色改善に有効であると報告されている1)。
TFOS Lifestyleレポートは、世界のCL装用者は約3億人であり、装用によって涙液層の不安定化とDED症状リスクが上昇すると報告している3)。Steeleらの総説では、CL関連浸潤性イベントの疫学データが更新され、CLIDEがCIEのリスク因子として明確に位置づけられている15)。デジタルデバイスとCL装用の複合効果は、特に若年成人でCLIDE発症の主要リスクとなる4)。
近視進行抑制を目的とした多焦点ソフトCL・オルソケラトロジーの普及に伴い、小児・青年期のCLIDE管理が今後の重要課題となる。多焦点CLのLevel I RCTエビデンスが蓄積しているが、長期装用に伴うドライアイリスクの評価はまだ十分ではない6)。
LipiFlow(ベクトル化熱パルス療法)やIPL(強度変調パルス光)はMGD背景の蒸発亢進型CLIDEに対する治療選択肢として研究が進んでいる1)。蒸発亢進がCLIDEの主要機序の一つであることから、MGD治療とCL処方の組み合わせが今後注目される。
CLIDEによる眼表面の脆弱化と涙液保護機能の低下がアカントアメーバ角膜炎(AK)の素因になる可能性が指摘されている。DDレンズへの切り替えはケア不良を排除でき、AKリスクをDW reusableの約3.84倍低下させると報告されている8)。CLIDEの管理において、DDレンズへの変更はケア剤関連合併症の防止にも有効な戦略となる。
CLIDEが重篤化すると、CL関連非感染性角膜浸潤性イベント(CIE)のリスクが高まる。CIEには無症候性浸潤(AI)、CLAREなどが含まれ11)、年間発症率は100人年あたり約3〜6件と報告されている12)。SiHyレンズのEWではCIE年間発症率が100人年あたり約20件に達し12)、CLIDEとCIEは連続した病態として理解する必要がある。
レンズケース汚染はCLIDEの増悪因子の一つでもある。使用中のレンズケースの30〜80%に細菌汚染が認められ13)、汚染菌由来のエンドトキシンが眼表面に継続的に曝露されることでCLIDEを悪化させる可能性がある。
CLIDEが疑われる患者では、感染性角膜炎診療ガイドライン(第3版)に従い、充血・眼脂・疼痛の三徴がある場合は感染性角膜炎を優先して考慮し、角膜培養検査を実施すべきである9)。
TFOS International Workshop on Contact Lens Discomfortの定義では、CL装用不快感は「CL装用を原則として持続的に悪化させる不快感」とされており10)、CLIDEはこのCL不快感の主要な原因疾患として位置づけられる。持続的なCL不快感を訴える患者では、CLIDEを積極的に評価・治療することが装用継続率向上に重要である。