笑臉狀點狀表層角膜病變(SCL)

隱形眼鏡誘發乾眼症(CLIDE)
1. 什麼是隱形眼鏡誘發性乾眼?
Section titled “1. 什麼是隱形眼鏡誘發性乾眼?”隱形眼鏡誘發性乾眼(CLIDE)是一種因CL佩戴直接導致淚膜穩定性下降,引起眼部不適、視功能異常和角結膜上皮損傷的疾病。
乾眼症定義為「由多種因素引起的淚液及角結膜上皮的慢性疾病,伴隨眼部不適及視覺功能異常」7)。CLIDE是指在此定義的「多種因素」中,以CL配戴為主因的情況,並涉及CL材質、配適、保養液及配戴時間的複雜交互作用。
許多流行病學研究報告指出,使用CL會增加乾眼症狀的風險7)。另一方面,基於乾眼診斷標準的大阪研究並未發現CL配戴是顯著危險因子7)。CL可能誘發乾眼症狀,但關於其是否為符合診斷標準的乾眼發病危險因子,證據並不一致。
即使在矽水凝膠(SiHy)鏡片普及的今天,約半數CL配戴者仍有乾眼症狀7)。隨著材質的變化,情況也在改變,研究時期不同導致CL類型不同,影響很大。TFOS DEWS III明確將CL配戴列為乾眼的危險因子,並建議透過改變CL材質、設計、更換頻率及保養液來管理CLIDE1)。
全球CL配戴者數量估計達約3億人3),數位裝置與CL配戴的複合效應是CLIDE的主要風險,尤其在年輕成人中4)。
CL配戴誘發乾眼的主要機制
Section titled “CL配戴誘發乾眼的主要機制”CL影響淚膜的所有層:脂質層、水層及黏蛋白層。具體來說,以下機制很重要。
- CL將淚膜分為鏡片前淚膜(CL前)和鏡片後淚膜(CL後),使鏡片前淚膜變薄且更容易蒸發。
- CL材質的疏水性(尤其是SiHy)導致脂質沉積,使淚膜脂質層不穩定。
- 眨眼時的機械摩擦損傷黏蛋白層。
- 防腐劑(如苯扎氯銨)引起杯細胞損傷,減少黏蛋白產生。
- CL配戴引起的慢性角膜神經刺激減少反射性淚液分泌。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”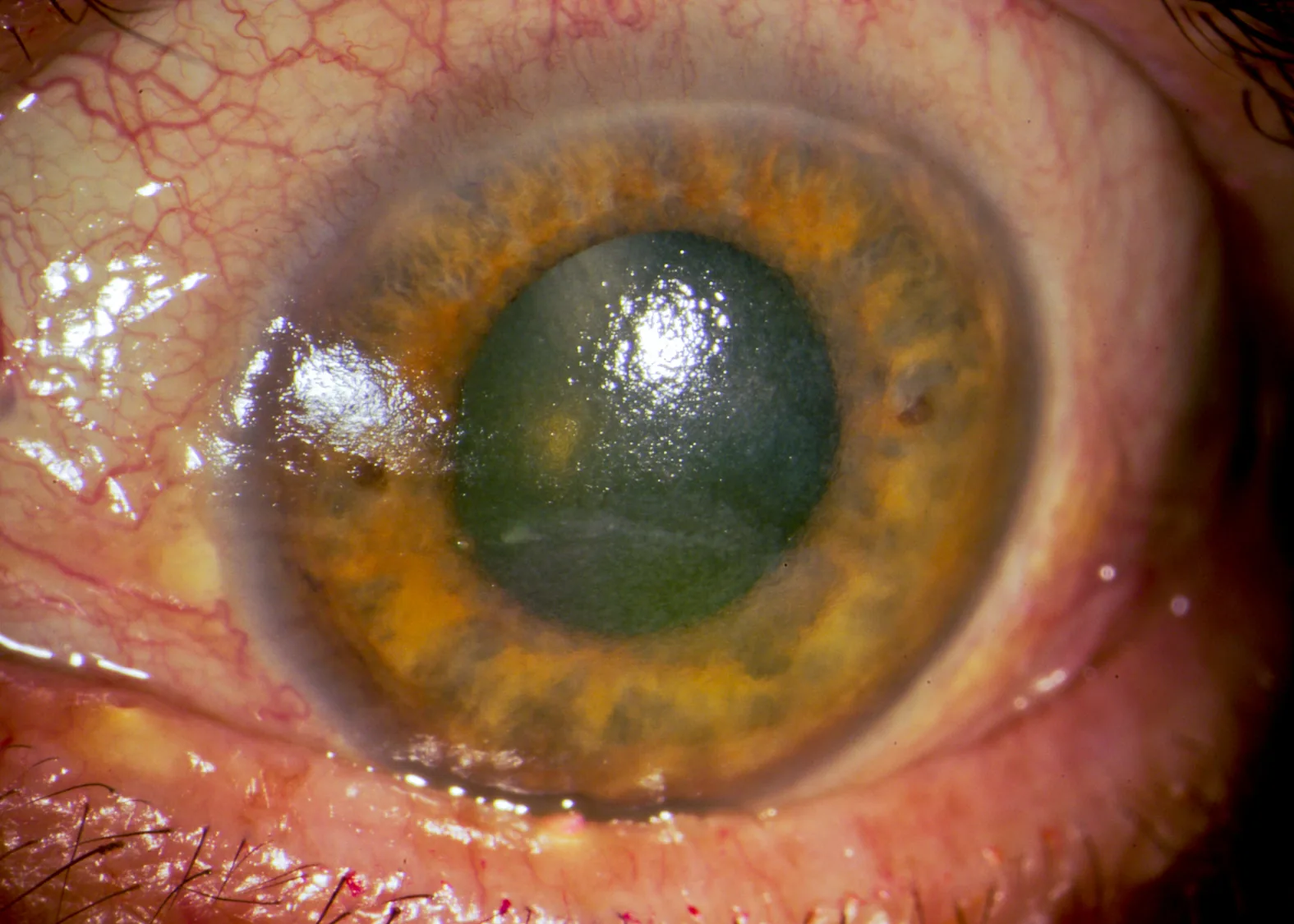
CLIDE的主要自覺症狀如下:
| 自覺症狀 | 特徵/頻率 |
|---|---|
| 乾燥感/沙漠感 | 傍晚或長時間佩戴後加重 |
| 異物感/沙粒感 | 蒸發過強型尤為明顯 |
| 充血 | 輕至中度,眼瞼結膜和球結膜 |
| 視物模糊/視力波動 | 眨眼後暫時改善 |
| 眼疲勞 | VDT工作後加重 |
| 灼熱感、刺激感 | 點眼藥或風吹時惡化 |
如果同時出現充血、分泌物和疼痛,應懷疑感染性角膜炎。立即取下隱形眼鏡並就醫。
螢光素染色可見CLIDE特有的模式。
CLIDE特有的螢光素染色模式
Section titled “CLIDE特有的螢光素染色模式”3點和9點染色(HCL)
部位:侷限於角膜緣3點和9點方向。
原因:眨眼時HCL上下移動約2mm,從3點和9點方向吸入淚液時導致局部乾燥。
經過:輕症3-5天痊癒。進展可能遺留角膜混濁。
瀰漫性點狀表層角膜病變(HCL/SCL)
部位:幾乎均勻分布於整個角膜
原因:佩戴CL導致的缺氧,或淚膜不穩定引起的全面乾燥
病程:停戴CL並使用眼藥水後4-5天痊癒
其他發現包括淚河高度降低(≤0.25mm)、淚膜破裂時間(BUT)縮短(≤5秒),以及SiHy鏡片佩戴者因脂質沉積導致的淚膜不穩定。
3. 原因與風險因素
Section titled “3. 原因與風險因素”不同CL材料的特點
Section titled “不同CL材料的特點”| CL類型 | 與CLIDE的關聯 | 主要問題 |
|---|---|---|
| HCL(RGP) | 3點和9點染色 | 眨眼時的機械刺激和局部乾燥 |
| HEMA系SCL | 瀰漫性SPK和缺氧 | 低Dk/t導致的角膜缺氧 |
| SiHy SCL | 微笑狀SPK/SEAL | 脂質污漬與硬度導致的SEAL |
| 彩色CL | 甜甜圈狀SPK | 色素部位的淚液不穩定 |
即使SiHy鏡片普及後,配戴者的乾眼症狀仍未改善。SiHy材料的疏水性使其容易附著脂質污漬,表面附著的脂質使淚膜脂質層不穩定。傳統的HEMA鏡片主要是蛋白質污漬,而SiHy鏡片則產生以磷脂和中性脂質為主的污漬2)。
TFOS DEWS III報告指出,含脂質的人工淚液(脂質模擬眼藥水)對改善CL配戴者的症狀和角膜染色有效1)。
與VDT工作的複合效應
Section titled “與VDT工作的複合效應”螢幕工作期間,眨眼頻率從通常的約16次/分鐘顯著降低至5-7次/分鐘,不完全眨眼也增加4)。不完全眨眼會阻礙油層的均勻鋪展,導致淚液蒸發增強4)。VDT工作與CL配戴相結合時,會顯著加重CLIDE4)。
VDT工作是乾眼的危險因子,有報告指出每天VDT工作超過8小時的人罹患乾眼的風險是1.94倍7)。對於VDT工作時間較長的CL配戴者,應牢記CLIDE更容易發生或加重。
護理產品相關風險
Section titled “護理產品相關風險”苯扎氯銨(BAK)等防腐劑可引起杯狀細胞損傷,降低分泌型黏蛋白的產生5)。黏蛋白減少會導致淚膜破裂模式變為濕潤性差(點狀/凹坑狀破裂),從而加重CLIDE。改用無防腐劑的護理產品和眼藥水有助於減少黏蛋白損傷。
MPS(多功能保養液)與SiHy鏡片不相容時,曾報告出現環形染色(約2010年成為問題),因此需注意保養液類型與鏡片材料的組合。
日拋型鏡片無需保養,沒有鏡盒污染的風險,蛋白質和脂質沉積也最小化。保養液相關的併發症和巨乳頭結膜炎不易發生。但乾眼相關的微笑狀點狀角膜上皮病變即使在日拋鏡片也可能發生,因此同時進行乾眼眼藥水和VDT作業管理也很重要。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”基於日本乾眼診斷標準(2016年修訂版,乾眼研究會)。同時滿足以下兩項即可確診為乾眼7)。
- 有自覺症狀(眼部不適、視功能異常)
- 淚膜破裂時間(BUT)≤5秒
CLIDE的診斷建議比較佩戴CL時的BUT和取下CL後的BUT。如果佩戴CL時BUT顯著縮短,則CL很可能是誘因。
| 檢查 | 方法/評價標準 | 與CLIDE的關聯 |
|---|---|---|
| BUT(淚膜破裂時間) | 螢光素染色→≤5秒為異常 | 佩戴CL時與取下後的比較 |
| 螢光素染色 | 上皮損傷模式判定 | 微笑標記 / 3點和9點染色 |
| Schirmer試驗 | ≤5mm/5分鐘為異常 | 淚液分泌量評估 |
| 淚液彎月面觀察 | ≤0.25mm為異常 | 了解佩戴CL期間淚液量減少情況 |
| TFOD評估 | 睜眼時淚膜破裂模式 | 鑑別蒸發亢進型或水液不足型 |
TFOD(淚膜導向診斷)的應用
Section titled “TFOD(淚膜導向診斷)的應用”在CLIDE中,蒸發亢進型(random break)和水液不足型(spot/dimple break)較多。基於TFOD(淚膜導向診斷)的模式評估直接關係到治療選擇7)。
- Random break(蒸發亢進型):脂質層缺損 / MGD背景。熱敷、地夸磷索
- Spot break(水液缺乏型):黏蛋白缺乏。瑞巴派特
- Dimple break(黏蛋白缺乏型):SiHy脂質汙染。更換CL、瑞巴派特
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 感染性角膜炎 | 充血、眼分泌物、疼痛三徵。需緊急處理 |
| 上緣角結膜炎(SLK) | 結膜上皮也染色(SEALs無結膜染色) |
| 過敏性結膜炎 | 眼癢、乳頭增生。季節性或常年性 |
| CL併發症(SEAL、GPC等) | 通過螢光素染色模式和部位鑑別 |
5. 標準治療方法
Section titled “5. 標準治療方法”治療基本原則
Section titled “治療基本原則”乾眼診療指引建議對隱形眼鏡佩戴者的乾眼使用人工淚液7)。此外,根據患者偏好,可考慮更換鏡片材質、鏡片護理產品、口服Omega-3脂肪酸作為治療選擇7)(建議強度:弱,證據等級C)。
TFOS DEWS III提出了包括CLIDE在內的蒸發過強型乾眼的分步治療演算法1)。治療順序為:改善生活習慣→點眼藥治療→淚點栓塞/裝置治療。
點眼藥治療(基於TFOT的選擇)
Section titled “點眼藥治療(基於TFOT的選擇)”以下為目前在日本有醫保適應症且廣泛使用的點眼藥。
不含防腐劑的人工淚液(如Soft Santear):治療的基礎。首選不含防腐劑的製劑。選擇可在佩戴隱形眼鏡時使用的產品7)。
3%地夸磷索鈉點眼液(Diquas® / Diquas LX®)每日6次:P2Y2受體激動劑,促進水分和黏蛋白分泌以及脂質層擴展。對蒸發過強型和淚液不足型均有效。乾眼診療指引推薦使用(強烈建議)7)。佩戴隱形眼鏡時選擇不含防腐劑的製劑(Diquas LX)。
2%瑞巴派特點眼液UD(Mucosta®點眼液UD)每日4次:促進黏蛋白分泌,具有抗發炎作用。對淚液不足型(點狀/凹坑狀破裂)特別有效。乾眼診療指引推薦使用(強烈建議)7)。一次性使用,不含防腐劑。
0.1% / 0.3%玻尿酸鈉點眼液(Hyalein®)每日6次:保護角膜上皮,保持水分。佩戴隱形眼鏡時應避免使用含防腐劑的產品7)。
隱形眼鏡材質和護理產品的重新評估
Section titled “隱形眼鏡材質和護理產品的重新評估”CLIDE中隱形眼鏡材質更換的原則如下。
| 更換前的問題 | 推薦的更換方案 |
|---|---|
| 微笑標記SPK(SCL+乾眼) | 更換為保水性好的SiHy或HEMA |
| 3點及9點染色(HCL) | 考慮更換為SCL。重新評估配戴狀態。 |
| SEALs(硬性SiHy) | 更換為柔軟的SiHy或HEMA材質。 |
| 環狀染色 | 檢查並更換SiHy與所使用MPS的不相容性。 |
| 整體嚴重SPK | 更換為DD鏡片以排除護理液因素。 |
重症及難治病例的治療
Section titled “重症及難治病例的治療”若點眼藥水效果不佳,考慮淚點栓塞 7)。但對於以蒸發增強型及淚液不足型為主的CLIDE,淚點栓塞可能導致流淚及視力模糊,因此需謹慎判斷適應症。
若以蒸發增強型為主,熱敷(每天5-10分鐘)及眼瞼清潔治療MGD可改善淚膜穩定性 1)。LipiFlow及IPL(強脈衝光)在MGD背景的蒸發增強型CLIDE中的研究正在進展中 1)。
口服Omega-3脂肪酸有報告可改善主觀症狀及BUT,但證據等級較低,且無法以健保給付,因此作為補充劑的選擇 7)。
若停止配戴隱形眼鏡後症狀仍持續,可能是隱形眼鏡配戴引發了慢性乾眼。依照乾眼診療指引,繼續使用地夸磷索鈉或瑞巴派特等促分泌藥物 7)。症狀嚴重且難治時考慮淚點栓塞,若有MGD背景則增加熱敷。待乾眼充分控制後再考慮重新配戴隱形眼鏡。
6. 病理生理學·詳細發病機轉
Section titled “6. 病理生理學·詳細發病機轉”對淚液層的影響機轉
Section titled “對淚液層的影響機轉”CL會影響淚液層的脂質層、水層及黏液層。乾眼的核心病理是「淚液不穩定與角結膜上皮損傷的惡性循環」,而CL會加速此循環。
當CL存在時,淚液層被分為鏡前淚液層(CL前)和鏡後淚液層(CL後)。鏡前淚液層比正常更薄,更容易蒸發。鏡後淚液層因與CL的疏水性表面接觸,淚液擴散性降低。
SiHy材質特有的問題
Section titled “SiHy材質特有的問題”SiHy材質因其疏水性容易附著脂質污垢,表面附著的脂質使淚液層的脂質層不穩定。傳統HEMA鏡片主要是蛋白質污垢,而SiHy鏡片則產生以磷脂質及中性脂質為主的污垢2)。脂質污垢導致的淚液不穩定是SiHy普及後CL配戴者乾眼症狀仍未改善的原因之一。
瞬目模式與淚液蒸發
Section titled “瞬目模式與淚液蒸發”配戴CL期間,不完全瞬目(眼瞼未完全閉合的瞬目)增加。不完全瞬目時,下方角膜有一段時間未被淚液覆蓋,這與微笑標誌點狀表層角膜病變的發生部位一致。VDT作業使瞬目次數進一步減少(通常16次/分→5~7次/分),與CL配戴產生協同效應,使CLIDE顯著惡化4)。Jalbert等人的活體共聚焦顯微鏡研究也顯示,CL配戴導致角膜上皮損傷和神經纖維密度降低14),提示長期CL配戴對角膜神經的影響透過減少淚液分泌而加重CLIDE。
護理液防腐劑對杯細胞的損傷
Section titled “護理液防腐劑對杯細胞的損傷”苯扎氯銨(BAK)等防腐劑會引起杯細胞損傷,降低分泌型黏蛋白的產生5)。黏蛋白減少會導致濕潤性下降型淚液破裂模式(點狀/凹坑狀破裂),加重CLIDE。改用無防腐劑的護理液和眼藥水有助於減輕黏蛋白損傷。
CLIDE的惡性循環模型
Section titled “CLIDE的惡性循環模型”形成惡性循環:淚液不穩定→上皮損傷→發炎細胞因子產生→杯細胞損傷→黏蛋白減少→淚液不穩定。CL直接引發該循環的入口(淚液不穩定)。角膜感覺神經的慢性刺激導致感覺減退,進一步減少反射性淚液分泌,加速惡性循環。
MGD與CLIDE的關係
Section titled “MGD與CLIDE的關係”瞼板腺功能障礙(MGD)是CLIDE的主要加重因素。存在MGD時,淚液脂質層變薄,蒸發過強型CLIDE變得明顯。每日進行熱敷(5~10分鐘,約42℃)和眼瞼清潔,可改善MGD→穩定油層→緩解CLIDE症狀1)。
作為MGD治療的熱敷與眼瞼清潔,是打破CLIDE「惡性循環」最基本且有效的介入措施。特別是對於佩戴SiHy鏡片且存在蒸發過強型淚膜不穩定的患者,建議在更換CL材料之前優先進行MGD治療。眼瞼清潔應使用專用的眼瞼清潔產品(眼瞼專用清潔產品),每天1-2次仔細清潔瞼板腺開口。
角膜知覺減退與CLIDE的慢性化
Section titled “角膜知覺減退與CLIDE的慢性化”長期佩戴CL會降低角膜知覺(感覺減退)。由於知覺減退,佩戴者可能難以察覺乾眼的早期症狀,從而在不知不覺中導致上皮損傷進展。知覺減退進一步加重時,反射性淚液分泌減少,CLIDE趨於慢性化。知覺減退在HCL佩戴者中尤為顯著,但長期使用SCL的佩戴者也會發生。為防止CLIDE慢性化,無論有無症狀,定期進行裂隙燈檢查和淚液檢查都很重要。
7. 預後、患者指導與重新佩戴
Section titled “7. 預後、患者指導與重新佩戴”CLIDE的預後
Section titled “CLIDE的預後”通過適當的CL材料更換、護理改善和眼藥水治療,大多數CLIDE病例的症狀可以得到控制。然而,一旦CLIDE確立,即使停止佩戴CL,角膜知覺減退、MGD和杯狀細胞密度降低等背景因素仍可能持續存在,因此在重新佩戴前需要進行仔細評估。
眼藥水治療持續4週以上時症狀改善更易出現,而體徵(如角膜染色)的改善可能需要持續使用2-4個月1)。應向患者說明「效果不會立即出現」,以維持遵從性。
佩戴時間與佩戴日程的管理
Section titled “佩戴時間與佩戴日程的管理”在CLIDE的管理中,控制佩戴時間是與藥物治療同等重要的非藥物介入措施。
| 佩戴時間指南 | 建議 |
|---|---|
| 每日佩戴時間 | 原則上不超過8-10小時 |
| 睡前摘除時間 | 睡前2-3小時摘除CL,以便淚液恢復 |
| 睡眠時配戴 | 絕對禁止(加重CLIDE + 感染風險) |
| 定期檢查 | 每年必須進行1~2次眼科就診 |
對於需要長時間配戴隱形眼鏡的患者(如長時間VDT工作者),指導其中途取下隱形眼鏡並切換為眼鏡的「補水休息」是有效的。同時建議隨身攜帶不含防腐劑的眼藥水(如Diquas LX、Hyalein不含防腐劑等)。
患者教育與指導要點
Section titled “患者教育與指導要點”在CLIDE的管理中,患者教育是治療的基礎。請具體指導以下要點。
- 徹底揉搓清洗:即使使用MPS,每次也要揉搓清洗至少20次
- 鏡片盒管理:每天清空並乾燥,每月更換新品
- 注意彩色和大直徑CL:有乾眼症傾向的患者風險尤其高
- 防止化妝品污染:在配戴CL後使用睫毛膏和眼線筆,防止附著在鏡片上
- 定期檢查的重要性:即使沒有症狀,也要每年進行1~2次裂隙燈顯微鏡檢查
8. 最新研究與未來展望
Section titled “8. 最新研究與未來展望”TFOS DEWS III 建議(2025年)
Section titled “TFOS DEWS III 建議(2025年)”TFOS DEWS III(2025年)指出,隱形眼鏡佩戴是乾眼的危險因子,並建議透過改變隱形眼鏡材質、設計、更換頻率和保養液來管理CLIDE 1)。此外,有報告指出,對隱形眼鏡佩戴者使用含脂質人工淚液(脂質模擬眼藥水)可有效改善症狀和角膜染色 1)。
TFOS 生活方式隱形眼鏡報告的發現
Section titled “TFOS 生活方式隱形眼鏡報告的發現”TFOS 生活方式報告指出,全球約有3億隱形眼鏡佩戴者,佩戴隱形眼鏡會導致淚膜不穩定並增加乾眼症狀的風險 3)。Steele 等人的綜述更新了隱形眼鏡相關浸潤性事件的流行病學數據,明確將CLIDE定位為CIE的危險因子 15)。數位裝置與隱形眼鏡佩戴的複合效應是CLIDE發病的主要風險,尤其是在年輕成人中 4)。
乾眼與近視控制隱形眼鏡
Section titled “乾眼與近視控制隱形眼鏡”隨著用於近視控制的多焦點軟性隱形眼鏡和角膜塑型片的普及,兒童和青少年CLIDE的管理將成為未來的重要課題。雖然多焦點隱形眼鏡的第一級隨機對照試驗證據正在累積,但對長期佩戴相關乾眼風險的評估仍不充分 6)。
瞼板腺功能障礙治療設備的應用
Section titled “瞼板腺功能障礙治療設備的應用”LipiFlow(向量熱脈衝療法)和IPL(強脈衝光)作為針對MGD相關蒸發過強型CLIDE的治療選擇正在研究中 1)。由於蒸發過強是CLIDE的主要機制之一,MGD治療與隱形眼鏡處方的結合未來將受到關注。
棘阿米巴角膜炎風險與CLIDE
Section titled “棘阿米巴角膜炎風險與CLIDE”有觀點認為,CLIDE導致的眼表脆弱化和淚液保護功能下降可能成為棘阿米巴角膜炎(AK)的誘因。更換為日拋型鏡片可消除護理不當,據報導可將AK風險降低至可重複使用型鏡片的約3.84倍 8)。在CLIDE管理中,更換為日拋型鏡片也是預防保養液相關併發症的有效策略。
與隱形眼鏡相關非感染性角膜浸潤的關聯
Section titled “與隱形眼鏡相關非感染性角膜浸潤的關聯”當CLIDE加重時,隱形眼鏡相關非感染性角膜浸潤事件(CIE)的風險增加。CIE包括無症狀浸潤(AI)、CLARE等 11),年發生率約為每100人年3至6例 12)。使用矽水膠鏡片進行長戴時,CIE年發生率可達每100人年約20例 12),因此需要將CLIDE和CIE理解為連續的病理狀態。
鏡盒污染也是CLIDE的加重因素之一。使用中的鏡盒30%~80%存在細菌污染13),污染菌來源的內毒素持續暴露於眼表,可能加重CLIDE。
對於疑似CLIDE的患者,根據感染性角膜炎診療指南(第3版),若存在充血、眼脂、疼痛三聯徵,應優先考慮感染性角膜炎,並進行角膜培養檢查9)。
根據TFOS國際隱形眼鏡不適工作組的定義,隱形眼鏡不適是指「原則上隨著隱形眼鏡佩戴而持續加重的不適」10),CLIDE被視為這種CL不適的主要病因。對於主訴持續性CL不適的患者,積極評估和治療CLIDE對於提高佩戴持續率至關重要。
8. 參考文獻
Section titled “8. 參考文獻”- Jones L, Downie LE, Korb D, et al. TFOS DEWS III: Management and Therapy. Am J Ophthalmol. 2025;279:289-386.
- Stapleton F, Bakkar M, Carnt N, et al. CLEAR - Contact lens complications. Cont Lens Anterior Eye. 2021;44(2):330-367.
- Craig JP, Alves M, Wolffsohn JS, et al. TFOS Lifestyle Report Executive Summary: A Lifestyle Epidemic—Ocular Surface Disease. Ocul Surf. 2023;30:240-253.
- Wolffsohn JS, Lingham G, Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;28:213-252.
- American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P265-P330.
- Cavuoto KM, Trivedi RH, Prakalapakorn SG, et al. Multifocal Soft Contact Lenses for the Treatment of Myopia Progression in Children: A Report by the American Academy of Ophthalmology. Ophthalmology. 2024.
- ドライアイ研究会診療ガイドライン作成委員会(島﨑潤ほか). ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(5):489-592.
- Carnt N, Minassian DC, Dart JKG. Acanthamoeba Keratitis Risk Factors for Daily Wear Contact Lens Users: A Case-Control Study. Ophthalmology. 2023;130:48-55.
- 感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127(10):819-905.
- Dumbleton K, Caffery B, Dogru M, et al. The TFOS International Workshop on Contact Lens Discomfort: Report of the subcommittee on epidemiology. Invest Ophthalmol Vis Sci. 2013;54:TFOS20-36.
- Sweeney DF, Jalbert I, Covey M, et al. Clinical characterization of corneal infiltrative events observed with soft contact lens wear. Cornea. 2003;22(5):435-442.
- Szczotka-Flynn L, Diaz M. Risk of corneal inflammatory events with silicone hydrogel and low dk hydrogel extended contact lens wear: a meta-analysis. Optom Vis Sci. 2007;84(4):247-256.
- Wu YT, Willcox M, Zhu H, Stapleton F. Contact lens hygiene compliance and lens case contamination: A review. Cont Lens Anterior Eye. 2015;38(5):307-316.
- Jalbert I, Willcox MD, Sweeney DF. Isolation of Staphylococcus aureus from a contact lens at the time of a contact lens-induced peripheral ulcer. Cornea. 2000;19(1):116-120.
- Steele KR, Szczotka-Flynn L. Epidemiology of contact lens-induced infiltrates: an updated review. Clin Exp Optom. 2017;100(5):473-481.
