کراتوپاتی سطحی نقطهای شکل لبخند (SCL)

خشکی چشم ناشی از لنز تماسی (CLIDE)
1. خشکی چشم ناشی از لنز تماسی چیست؟
Section titled “1. خشکی چشم ناشی از لنز تماسی چیست؟”خشکی چشم ناشی از لنز تماسی (contact lens-induced dry eye؛ CLIDE) وضعیتی است که در آن استفاده از لنز تماسی مستقیماً باعث کاهش پایداری لایه اشکی شده و منجر به ناراحتی چشم، اختلال بینایی و آسیب اپیتلیوم قرنیه و ملتحمه میشود.
خشکی چشم به عنوان “یک بیماری مزمن لایه اشکی و سطح قرنیه و ملتحمه ناشی از عوامل مختلف که با ناراحتی چشمی و اختلال عملکرد بینایی همراه است” تعریف میشود7). CLIDE نوعی از این تعریف است که در آن استفاده از لنزهای تماسی عامل اصلی “عوامل مختلف” بوده و جنس لنز، تطابق، محلولهای مراقبتی و مدت زمان استفاده به طور ترکیبی نقش دارند.
بسیاری از مطالعات اپیدمیولوژیک گزارش کردهاند که استفاده از لنزهای تماسی خطر بروز علائم خشکی چشم را افزایش میدهد7). از سوی دیگر، در مطالعه اوزاکا که بر اساس معیارهای تشخیصی خشکی چشم انجام شد، استفاده از لنز تماسی یک عامل خطر معنیدار نبود7). لنزهای تماسی میتوانند علائم خشکی چشم را القا کنند، اما شواهد در مورد اینکه آیا آنها یک عامل خطر برای ابتلا به خشکی چشم مطابق با معیارهای تشخیصی هستند، یکسان نیست.
حتی امروزه که لنزهای سیلیکون هیدروژل (SiHy) رایج شدهاند، حدود نیمی از استفادهکنندگان لنز تماسی علائم خشکی چشم را دارند7). تغییر در جنس لنز وضعیت را تغییر داده است و تأثیر نوع لنز در زمانهای مختلف مطالعه قابل توجه است. TFOS DEWS III استفاده از لنز تماسی را به عنوان یک عامل خطر برای خشکی چشم ذکر کرده و برای مدیریت CLIDE تغییر جنس لنز، طراحی، دفعات تعویض و محلول مراقبتی را توصیه میکند1).
تعداد استفادهکنندگان لنز تماسی در جهان حدود 300 میلیون نفر تخمین زده میشود3) و اثر ترکیبی دستگاههای دیجیتال و استفاده از لنز تماسی، به ویژه در بزرگسالان جوان، یک خطر اصلی برای CLIDE است4).
مکانیسمهای اصلی القای خشکی چشم توسط لنز تماسی
Section titled “مکانیسمهای اصلی القای خشکی چشم توسط لنز تماسی”لنز تماسی بر تمام لایههای لایه اشکی (لیپیدی، آبی و موسینی) تأثیر میگذارد. مکانیسمهای خاص زیر مهم هستند:
- لنز تماسی لایه اشکی را به لایه اشکی قدامی (جلوی لنز) و خلفی (پشت لنز) تقسیم میکند و لایه قدامی نازکتر شده و مستعد تبخیر میشود
- آبگریزی جنس لنز (به ویژه SiHy) باعث چسبندگی آلودگیهای چربی شده و لایه لیپی اشک را ناپایدار میکند
- اصطکاک مکانیکی هنگام پلک زدن به لایه موسینی آسیب میزند
- مواد نگهدارنده (مانند بنزالکونیوم کلراید) باعث آسیب به سلولهای جامی و کاهش تولید موسین میشوند
- تحریک مزمن اعصاب حسی قرنیه توسط لنز تماسی باعث کاهش ترشح رفلکسی اشک میشود
اگر علائم خشکی چشم با استفاده از لنز تماسی مزمن شود، انتقال به جراحی انکساری (ICL، LASIK، SMILE) یک گزینه است. ICL مزیت خشکی چشم کمتر پس از جراحی را دارد زیرا قرنیه تراشیده نمیشود. با این حال، مناسب بودن توسط چشمپزشک تعیین میشود، بنابراین ابتدا سعی در کنترل علائم کنید و در صورت دشوار بودن، مشورت کنید.
2. علائم اصلی و یافتههای بالینی
Section titled “2. علائم اصلی و یافتههای بالینی”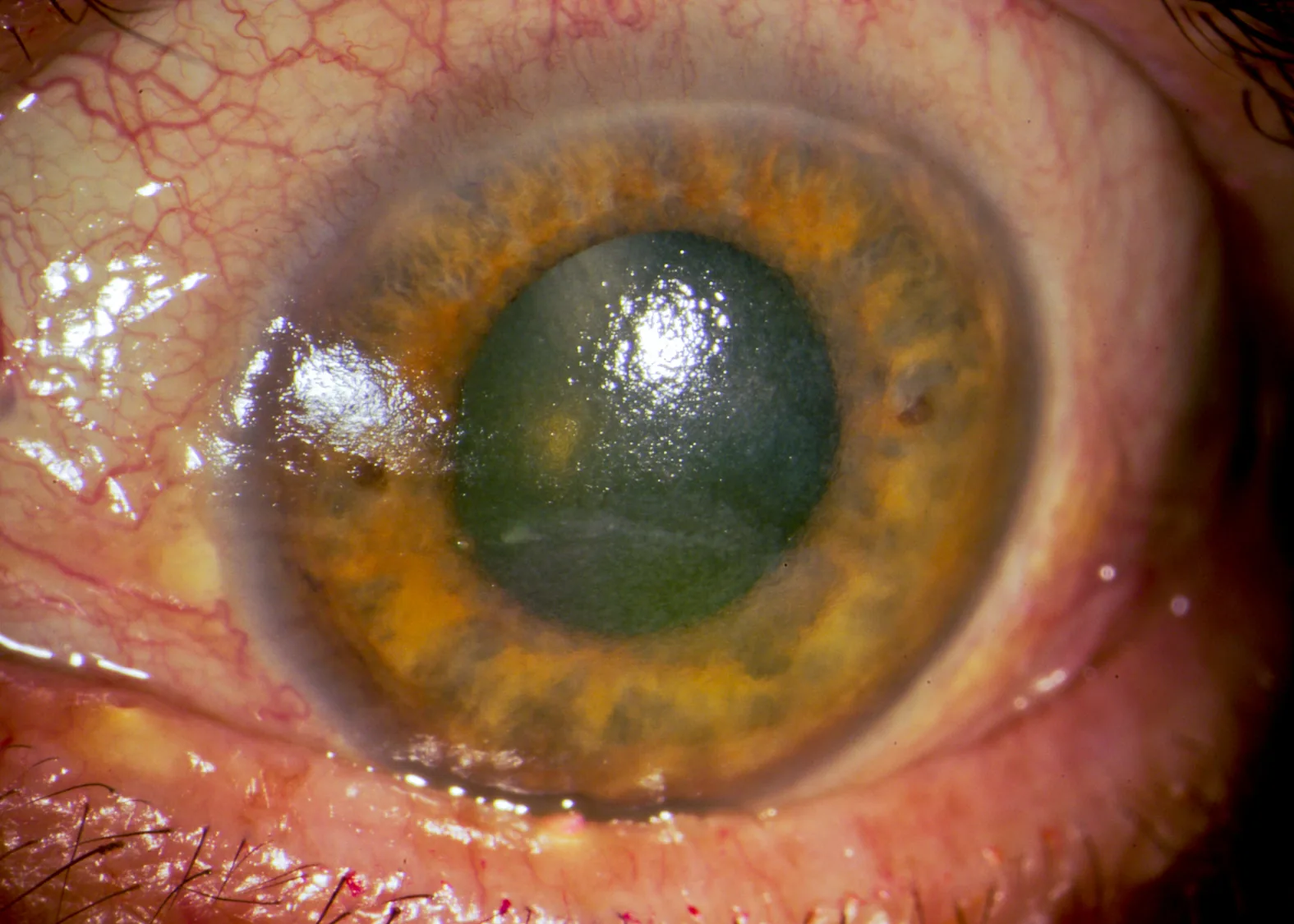
علائم ذهنی
Section titled “علائم ذهنی”علائم ذهنی اصلی CLIDE به شرح زیر است:
| علائم ذهنی | ویژگیها/فراوانی |
|---|---|
| احساس خشکی یا بیابان | در عصر یا پس از استفاده طولانی مدت تشدید میشود |
| احساس جسم خارجی یا شن | در نوع تبخیر بالا قابل توجه است |
| قرمزی | خفیف تا متوسط، ملتحمه پلکی و پیازی |
| تاری دید یا نوسان بینایی | پس از پلک زدن به طور موقت بهبود مییابد |
| خستگی چشم | پس از کار با نمایشگر تشدید میشود |
| احساس سوزش یا تحریک | با قطرههای چشمی یا تحریک باد بدتر میشود |
اگر قرمزی، ترشح و درد همگی وجود داشته باشند، باید به کراتیت عفونی مشکوک شد و فوراً لنز را خارج کرده و به پزشک مراجعه کرد.
یافتههای بالینی
Section titled “یافتههای بالینی”رنگآمیزی با فلورسین الگویی خاص برای CLIDE نشان میدهد.
الگوی رنگآمیزی فلورسین اختصاصی CLIDE
Section titled “الگوی رنگآمیزی فلورسین اختصاصی CLIDE”رنگآمیزی ساعت ۳ و ۹ (HCL)
محل: محدود به ناحیه ساعت ۳ و ۹ لیمبوس قرنیه
علت: هنگام پلک زدن، HCL حدود ۲ میلیمتر بالا و پایین میرود و در جهتهای ۳ و ۹ اشک را جذب میکند که باعث خشکی موضعی میشود.
سیر: موارد خفیف در ۳ تا ۵ روز بهبود مییابند. در صورت پیشرفت، ممکن است کدورت قرنیه باقی بماند.
کراتوپاتی سطحی نقطهای منتشر (HCL/SCL)
محل: تقریباً یکنواخت در سراسر قرنیه
علت: کمبود اکسیژن ناشی از استفاده از لنز تماسی یا خشکی عمومی به دلیل ناپایداری لایه اشکی
سیر: با قطع لنز تماسی و درمان با قطره چشمی در ۴ تا ۵ روز بهبود مییابد
سایر یافتهها شامل کاهش مینیسک اشکی (≤0.25 میلیمتر)، کاهش زمان تخریب لایه اشکی (BUT) (≤5 ثانیه) و ناپایداری لایه اشکی به دلیل رسوبات چربی در استفادهکنندگان از لنزهای سیلیکون هیدروژل است.
3. علل و عوامل خطر
Section titled “3. علل و عوامل خطر”ویژگیهای بر اساس جنس لنز تماسی
Section titled “ویژگیهای بر اساس جنس لنز تماسی”| نوع لنز تماسی | ارتباط با CLIDE | مشکلات اصلی |
|---|---|---|
| HCL (RGP) | رنگآمیزی ساعت ۳ و ۹ | تحریک مکانیکی در هنگام پلک زدن و خشکی موضعی |
| SCL مبتنی بر HEMA | SPK منتشر و هیپوکسی | هیپوکسی قرنیه به دلیل Dk/t پایین |
| SiHy SCL | SPK و SEAL به شکل لبخند | SEAL ناشی از آلودگی چربی و سفتی |
| CL رنگی | SPK دوناتشکل | بیثباتی لایه اشکی در ناحیه رنگدانه |
حتی پس از رواج لنزهای SiHy، علائم خشکی چشم کاربران بهبود نیافته است. به دلیل آبگریزی ماده SiHy، آلودگی چربی به راحتی ایجاد میشود و چربی چسبیده به سطح، لایه لیپیدی لایه اشکی را بیثبات میکند. در لنزهای HEMA معمولی، آلودگی عمدتاً پروتئینی بود، اما در SiHy آلودگی عمدتاً فسفولیپید و تریگلیسیرید ایجاد میشود 2).
TFOS DEWS III گزارش میدهد که استفاده از اشک مصنوعی حاوی لیپید (قطرههای لیپومیمتیک) در کاربران لنز تماسی برای بهبود علائم و رنگآمیزی قرنیه مؤثر است 1).
اثر ترکیبی با کار با نمایشگر
Section titled “اثر ترکیبی با کار با نمایشگر”در حین کار با صفحه نمایش، تعداد پلک زدن از حدود ۱۶ بار در دقیقه به ۵ تا ۷ بار در دقیقه کاهش مییابد و پلک زدن ناقص نیز افزایش مییابد 4). پلک زدن ناقص از گسترش یکنواخت لایه روغنی جلوگیری کرده و تبخیر اشک را افزایش میدهد 4). ترکیب کار با نمایشگر و استفاده از لنز تماسی، CLIDE را به طور قابل توجهی تشدید میکند 4).
کار با نمایشگر یک عامل خطر برای خشکی چشم است و گزارش شده است که خطر ابتلا به خشکی چشم در افرادی که بیش از ۸ ساعت در روز با نمایشگر کار میکنند، ۱٫۹۴ برابر است 7). در کاربران لنز تماسی که زمان طولانی کار با نمایشگر دارند، باید در نظر داشت که CLIDE به راحتی ایجاد یا تشدید میشود.
خطرات مرتبط با محلولهای مراقبتی
Section titled “خطرات مرتبط با محلولهای مراقبتی”مواد نگهدارنده مانند بنزالکونیوم کلراید (BAK) باعث آسیب به سلولهای جامی شده و تولید موسین ترشحی را کاهش میدهند 5). کاهش موسین منجر به الگوی شکست لایه اشکی از نوع کاهش خیسشدگی (spot/dimple break) میشود که عامل تشدید CLIDE است. تغییر به محلولهای مراقبتی و قطرههای بدون نگهدارنده میتواند آسیب موسین را کاهش دهد.
در ناسازگاری MPS (محلول چندمنظوره) و لنزهای SiHy، رنگآمیزی حلقوی (که در حدود سال 2010 به عنوان مشکل مطرح شد) گزارش شده است و باید به ترکیب نوع مراقبتکننده و جنس لنز توجه کرد.
لنزهای یکبارمصرف روزانه نیاز به مراقبت از لنز ندارند، خطر آلودگی کیس را ندارند و تجمع پروتئین و چربی نیز در آنها حداقل است. عوارض مرتبط با مراقبتکننده و ورم ملتحمه پاپیلاری غولآسا کمتر رخ میدهد. با این حال، کراتوپاتی سطحی نقطهای شکل لبخند مرتبط با خشکی چشم حتی با لنزهای یکبارمصرف روزانه نیز ممکن است رخ دهد، بنابراین انجام همزمان قطرههای خشکی چشم و مدیریت کار با نمایشگرهای تصویری مهم است.
4. روشهای تشخیص و آزمایش
Section titled “4. روشهای تشخیص و آزمایش”معیارهای تشخیص
Section titled “معیارهای تشخیص”بر اساس معیارهای تشخیص خشکی چشم ژاپن (بازبینی 2016، انجمن تحقیقات خشکی چشم). در صورت تحقق هر دو مورد زیر، خشکی چشم قطعی تشخیص داده میشود7).
- علائم ذهنی (ناراحتی چشم، اختلال عملکرد بینایی) وجود دارد
- زمان پارگی لایه اشکی (BUT) 5 ثانیه یا کمتر است
در تشخیص CLIDE، مقایسه BUT در حین استفاده از CL و پس از برداشتن CL توصیه میشود. اگر BUT در حین استفاده از CL به طور قابل توجهی کوتاه شود، احتمال اینکه CL عامل محرک باشد زیاد است.
موارد آزمایش
Section titled “موارد آزمایش”| آزمایش | روش/معیار ارزیابی | ارتباط با CLIDE |
|---|---|---|
| BUT (زمان پارگی لایه اشکی) | رنگآمیزی با فلورسئین → 5 ثانیه یا کمتر غیرطبیعی | مقایسه در حین استفاده از CL و پس از برداشتن |
| رنگآمیزی فلورسئین | تعیین الگوی آسیب اپیتلیال | رنگآمیزی لبخند و ساعت ۳ و ۹ |
| تست شیرمر | ≤5mm/5 دقیقه غیرطبیعی | ارزیابی میزان ترشح اشک |
| مشاهده مینیسک اشکی | ≤0.25mm غیرطبیعی | تشخیص کاهش حجم اشک در حین استفاده از CL |
| ارزیابی TFOD | الگوی شکست لایه اشکی در هنگام باز بودن پلک | تشخیص نوع افزایش تبخیر یا کاهش خیسشدگی |
کاربرد TFOD (تشخیص بر اساس لایه اشکی)
Section titled “کاربرد TFOD (تشخیص بر اساس لایه اشکی)”در CLIDE، نوع افزایش تبخیر (شکست تصادفی) و نوع کاهش خیسشدگی (شکست نقطهای/گودی) شایعتر هستند. ارزیابی الگو بر اساس TFOD (تشخیص بر اساس لایه اشکی) مستقیماً به انتخاب درمان مرتبط است7).
- شکست تصادفی (نوع افزایش تبخیر): کمبود لایه چربی و زمینه MGD. کمپرس گرم و دیکوافوسول
- Spot break (نوع کاهش رطوبت): کمبود موسین. رِبامیپید
- Dimple break (نوع کمبود موسین): آلودگی چربی SiHy. تعویض لنز و رِبامیپید
تشخیص افتراقی
Section titled “تشخیص افتراقی”| بیماری افتراقی | نکات افتراقی |
|---|---|
| کراتیت عفونی | سهگانه قرمزی، ترشح و درد. نیاز به اقدام فوری |
| کراتوکونژنکتیویت لیمبال فوقانی (SLK) | اپیتلیوم ملتحمه نیز رنگپذیر است (در SEALs رنگپذیری ملتحمه وجود ندارد) |
| ملتحمه آلرژیک | خارش چشم و هیپرتروفی پاپیلاری. فصلی یا دائمی |
| عوارض لنز تماسی (SEAL، GPC و غیره) | تشخیص بر اساس الگو و محل رنگپذیری فلورسئین |
5. روشهای درمانی استاندارد
Section titled “5. روشهای درمانی استاندارد”اصول کلی درمان
Section titled “اصول کلی درمان”راهنمای بالینی خشکی چشم، برای خشکی چشم در استفادهکنندگان از لنز تماسی، استفاده از اشک مصنوعی را توصیه میکند 7). همچنین بسته به ترجیح بیمار، تغییر جنس لنز، محصولات مراقبت از لنز، و مصرف خوراکی (اسیدهای چرب امگا ۳) را به عنوان گزینههای درمانی پیشنهاد میکند 7) (قوت توصیه: ضعیف، سطح شواهد C).
TFOS DEWS III یک الگوریتم درمانی مرحلهای برای DED نوع تبخیری شامل CLIDE ارائه میدهد 1). درمان از اصلاح سبک زندگی → درمان با قطره چشمی → پلاگ اشکی / درمان با دستگاه به ترتیب تشدید میشود.
درمان با قطره چشمی (انتخاب بر اساس TFOT)
Section titled “درمان با قطره چشمی (انتخاب بر اساس TFOT)”در زیر قطرههای چشمی که در حال حاضر در ژاپن تحت پوشش بیمه هستند و به طور گسترده استفاده میشوند، آورده شده است.
اشک مصنوعی بدون مواد نگهدارنده (مانند Soft Santear): پایه درمان است. فرمولاسیون بدون مواد نگهدارنده ترجیح داده میشود. محصولی را انتخاب کنید که در حین استفاده از لنز تماسی نیز قابل استفاده باشد 7).
قطره چشمی دی کوفوسور سدیم ۳٪ (Diquas® / Diquas LX®) ۶ بار در روز: آگونیست گیرنده P2Y2. دارای اثرات افزایش ترشح آب و موسین و گسترش لایه چربی است. برای هر دو نوع تبخیری و کمبود آب مؤثر است. راهنمای بالینی خشکی چشم آن را «توصیه میکند» (توصیه قوی) 7). در حین استفاده از لنز تماسی، فرمولاسیون بدون مواد نگهدارنده (Diquas LX) را انتخاب کنید.
قطره چشمی رِبامیپید ۲٪ UD (Mucosta® قطره چشمی UD) ۴ بار در روز: دارای اثرات افزایش تولید موسین و ضدالتهابی است. به ویژه برای نوع کمبود آب (spot/dimple break) مؤثر است. راهنمای بالینی خشکی چشم آن را «توصیه میکند» (توصیه قوی) 7). یکبار مصرف و بدون مواد نگهدارنده.
قطره چشمی هیالورونات سدیم ۰٫۱٪ / ۰٫۳٪ (Hyalein®) ۶ بار در روز: محافظت از اپیتلیوم قرنیه و حفظ رطوبت. در حین استفاده از لنز تماسی، باید از محصولات حاوی مواد نگهدارنده اجتناب کرد 7).
بررسی جنس لنز تماسی و محصولات مراقبت
Section titled “بررسی جنس لنز تماسی و محصولات مراقبت”اصول تغییر جنس لنز تماسی برای CLIDE در زیر آورده شده است.
| مشکل قبل از تغییر | تغییر توصیه شده |
|---|---|
| اسپیکی علامت لبخند (SCL + خشکی چشم) | تغییر به SiHy یا HEMA با قابلیت نگهداری رطوبت بالا |
| رنگآمیزی ۳ و ۹ ساعت (HCL) | بررسی تغییر به SCL. بررسی مجدد فیتینگ |
| SEALها (SiHy سخت) | تغییر به SiHy نرم یا HEMA |
| لکهگذاری حلقوی | بررسی و تغییر ناسازگاری SiHy با MPS استفادهشده |
| SPK شدید در کل سطح | تغییر به لنز DD برای حذف عامل مراقبتی |
درمان موارد شدید و مقاوم
Section titled “درمان موارد شدید و مقاوم”در صورت عدم پاسخ کافی به قطره، پلاگ اشکی در نظر گرفته شود7). با این حال، در CLIDE که عمدتاً از نوع افزایش تبخیر و کاهش خیسشدگی است، ممکن است اشکریزش و تاری دید ایجاد شود، بنابراین اندیکاسیون باید با احتیاط تعیین شود.
در موارد عمدتاً افزایش تبخیر، کمپرس گرم (۵-۱۰ دقیقه، روزانه) و تمیز کردن پلکها برای درمان MGD پایداری اشک را بهبود میبخشد1). تحقیقات در مورد LipiFlow و IPL (نور پالسی با شدت بالا) برای CLIDE از نوع افزایش تبخیر با زمینه MGD در حال پیشرفت است1).
درمان خوراکی
Section titled “درمان خوراکی”مصرف خوراکی اسیدهای چرب امگا ۳ بهبود علائم و BUT را نشان داده است، اما سطح شواهد پایین است و در بیمه درمانی قابل انجام نیست، بنابراین به عنوان مکمل در نظر گرفته میشود7).
اگر علائم پس از قطع CL ادامه یابد، ممکن است استفاده از CL باعث مزمن شدن خشکی چشم شده باشد. طبق دستورالعمل درمان خشکی چشم، داروهای محرک ترشح مانند دیکوا فسفات سدیم و رِبامیپید ادامه داده شود7). در موارد شدید و مقاوم، پلاگ اشکی در نظر گرفته شود و در صورت زمینه MGD، کمپرس گرم اضافه شود. استفاده مجدد از CL پس از کنترل کافی خشکی چشم بررسی شود.
6. پاتوفیزیولوژی و مکانیسم دقیق بروز بیماری
Section titled “6. پاتوفیزیولوژی و مکانیسم دقیق بروز بیماری”مکانیسم تأثیر بر لایه اشکی
Section titled “مکانیسم تأثیر بر لایه اشکی”CL بر تمام لایههای لایه اشکی (لیپیدی، آبی، موسینی) تأثیر میگذارد. پاتوفیزیولوژی اصلی خشکی چشم، «چرخه معیوب ناپایداری لایه اشکی و آسیب اپیتلیال قرنیه و ملتحمه» است و CL این چرخه را تشدید میکند.
وجود CL باعث تقسیم لایه اشکی به لایه اشکی قدامی (جلوی CL) و خلفی (پشت CL) میشود. لایه اشکی قدامی نازکتر از حد معمول بوده و مستعد تبخیر است. لایه اشکی خلفی به دلیل تماس با سطح آبگریز CL، قابلیت پخش اشک را کاهش میدهد.
مشکلات خاص ماده SiHy
Section titled “مشکلات خاص ماده SiHy”ماده SiHy به دلیل آبگریزی، مستعد آلودگی چربی است و چربیهای سطحی باعث ناپایداری لایه لیپیدی لایه اشکی میشوند. در لنزهای HEMA قدیمی، آلودگی پروتئینی غالب بود، اما در SiHy آلودگی عمدتاً شامل فسفولیپیدها و چربیهای خنثی است 2). ناپایداری لایه اشکی ناشی از آلودگی چربی یکی از دلایلی است که علائم خشکی چشم در استفادهکنندگان از SiHy حتی پس از رواج آن بهبود نیافته است.
الگوی پلک زدن و تبخیر اشک
Section titled “الگوی پلک زدن و تبخیر اشک”در حین استفاده از CL، پلک زدن ناقص (پلک زدن بدون بسته شدن کامل پلک) افزایش مییابد. در پلک زدن ناقص، بخش تحتانی قرنیه برای مدتی با اشک پوشانده نمیشود که با محل بروز کراتوپاتی نقطهای سطحی به شکل لبخند مطابقت دارد. کاهش بیشتر تعداد پلک زدن در حین کار با VDT (از ۱۶ بار در دقیقه به ۵-۷ بار) همراه با استفاده از CL، CLIDE را به طور قابل توجهی تشدید میکند 4). مطالعات میکروسکوپ کانفوکال زنده توسط Jalbert و همکاران نیز آسیب اپیتلیال قرنیه و کاهش تراکم رشتههای عصبی را در اثر استفاده از CL نشان داده است 14)، که نشان میدهد استفاده مزمن از CL از طریق کاهش ترشح اشک، CLIDE را تشدید میکند.
آسیب سلولهای جامی توسط مواد نگهدارنده محلولهای مراقبتی
Section titled “آسیب سلولهای جامی توسط مواد نگهدارنده محلولهای مراقبتی”مواد نگهدارنده مانند بنزالکونیوم کلراید (BAK) باعث آسیب سلولهای جامی و کاهش تولید موسین ترشحی میشوند 5). کاهش موسین منجر به الگوی شکست لایه اشکی از نوع کاهش خیسپذیری (spot/dimple break) شده و CLIDE را تشدید میکند. تغییر به محلولهای مراقبتی و قطرههای چشمی بدون مواد نگهدارنده میتواند آسیب موسین را کاهش دهد.
مدل چرخه معیوب CLIDE
Section titled “مدل چرخه معیوب CLIDE”چرخه معیوب ناپایداری لایه اشکی → آسیب اپیتلیال → تولید سایتوکاینهای التهابی → آسیب سلولهای جامی → کاهش موسین → ناپایداری لایه اشکی شکل میگیرد. CL مستقیماً ورودی این چرخه (ناپایداری لایه اشکی) را ایجاد میکند. تحریک مزمن اعصاب حسی قرنیه باعث کاهش حس و کاهش بیشتر ترشح رفلکسی اشک میشود و چرخه را تسریع میکند.
رابطه MGD و CLIDE
Section titled “رابطه MGD و CLIDE”نارسایی غدد میبومین (MGD) یک عامل تشدیدکننده اصلی CLIDE است. وجود MGD باعث نازک شدن لایه لیپیدی اشک و تشدید CLIDE از نوع تبخیری میشود. انجام روزانه کمپرس گرم (۵-۱۰ دقیقه، حدود ۴۲ درجه سانتیگراد) و تمیز کردن پلکها میتواند با بهبود MGD → تثبیت لایه چربی → بهبود علائم CLIDE منجر شود 1).
گرمگذاری و پاکسازی پلک به عنوان درمان MGD، اساسیترین و مؤثرترین مداخله برای شکستن «چرخه معیوب» CLIDE است. به ویژه در افرادی که از لنزهای سیلیکون هیدروژل استفاده میکنند و دچار بیثباتی اشک از نوع تبخیری هستند، بهتر است درمان MGD پیش از تغییر جنس لنز انجام شود. برای پاکسازی پلک از شامپوی مخصوص چشم (محصولات پاککننده مخصوص پلک) استفاده کرده و روزانه ۱ تا ۲ بار دهانه غدد میبومین را به دقت تمیز کنید.
کاهش حس قرنیه و مزمن شدن CLIDE
Section titled “کاهش حس قرنیه و مزمن شدن CLIDE”استفاده طولانی مدت از لنزهای تماسی باعث کاهش حس قرنیه (هیپوستزی) میشود. با کاهش حس، فرد علائم اولیه خشکی چشم را کمتر احساس میکند و ممکن است بدون آگاهی، آسیب اپیتلیوم پیشرفت کند. با پیشرفت هیپوستزی، ترشح رفلکسی اشک بیشتر کاهش یافته و CLIDE مزمن میشود. کاهش حس در استفادهکنندگان از لنزهای سخت بیشتر مشهود است، اما در استفادهکنندگان از لنزهای نرم نیز با مصرف طولانی مدت رخ میدهد. برای جلوگیری از مزمن شدن CLIDE، معاینات منظم با لامپ شکاف و آزمایشهای اشک، صرف نظر از وجود یا عدم وجود علائم، اهمیت دارد.
۷. پیشآگهی، آموزش بیمار و استفاده مجدد
Section titled “۷. پیشآگهی، آموزش بیمار و استفاده مجدد”پیشآگهی CLIDE
Section titled “پیشآگهی CLIDE”با تغییر مناسب جنس لنز، بهبود مراقبت و درمان با قطره، بسیاری از موارد CLIDE قابل کنترل هستند. با این حال، پس از برقراری CLIDE، عواملی مانند کاهش حس قرنیه، MGD و کاهش تراکم سلولهای جامی حتی پس از قطع لنز باقی میمانند، بنابراین برای استفاده مجدد نیاز به ارزیابی دقیق است.
درمان با قطره در صورت ادامه بیش از ۴ هفته، احتمال بهبود علائم بیشتر است و بهبود یافتهها (مانند رنگآمیزی قرنیه) نیاز به ۲ تا ۴ ماه ادامه دارد1). به بیمار توضیح دهید که «اثر فوری ندارد» و برای حفظ پایبندی به درمان اهمیت دارد.
مدیریت زمان و برنامه استفاده از لنز
Section titled “مدیریت زمان و برنامه استفاده از لنز”در مدیریت CLIDE، کنترل زمان استفاده از لنز به اندازه درمان دارویی یک مداخله غیردارویی مهم است.
| زمان استفاده روزانه (راهنما) | توصیهها |
|---|---|
| زمان استفاده روزانه | حداکثر ۸ تا ۱۰ ساعت |
| زمان خارج کردن قبل از خواب | لنز را ۲ تا ۳ ساعت قبل از خواب خارج کنید تا اشک بازیابی شود |
| استفاده در هنگام خواب | کاملاً ممنوع (افزایش CLIDE + خطر عفونت) |
| معاینات دورهای | مراجعه به چشمپزشکی ۱ تا ۲ بار در سال ضروری است |
برای بیمارانی که نیاز به استفاده طولانیمدت از لنز دارند (مانند افرادی که مدت طولانی با صفحهنمایش کار میکنند)، توصیه میشود در میانه کار لنز را خارج کرده و از عینک استفاده کنند («استراحت آبیاری»). همچنین استفاده از قطرههای چشمی بدون مواد نگهدارنده (مانند Diquas LX و Hyalein بدون مواد نگهدارنده) در طول روز توصیه میشود.
نکات کلیدی آموزش و راهنمایی به بیمار
Section titled “نکات کلیدی آموزش و راهنمایی به بیمار”در مدیریت CLIDE، آموزش بیمار اساس درمان است. نکات زیر باید به طور مشخص آموزش داده شوند:
- تمیز کردن کامل با مالش: حتی با محلولهای چندمنظوره (MPS)، هر بار حداقل ۲۰ بار لنز را با مالش تمیز کنید
- مراقبت از جعبه لنز: هر روز جعبه را خالی کرده و خشک کنید و هر ماه یک بار آن را با جعبه جدید تعویض کنید
- توجه به لنزهای رنگی و لنزهای با قطر زیاد: بیمارانی که زمینه خشکی چشم دارند، به ویژه در معرض خطر هستند
- جلوگیری از آلودگی با لوازم آرایشی: ریمل و خط چشم را پس از استفاده از لنز به کار ببرید تا از چسبیدن آنها به لنز جلوگیری شود
- اهمیت معاینات دورهای: حتی در صورت نداشتن علائم، سالانه ۱ تا ۲ بار معاینه با لامپ شکاف (اسلیت لمپ) انجام دهید
8. تحقیقات جدید و چشمانداز آینده
Section titled “8. تحقیقات جدید و چشمانداز آینده”توصیههای TFOS DEWS III (2025)
Section titled “توصیههای TFOS DEWS III (2025)”TFOS DEWS III (2025) استفاده از CL را یک عامل خطر برای خشکی چشم میداند و برای مدیریت CLIDE تغییر مواد، طراحی، دفعات تعویض و محلولهای مراقبت از لنز را پیشنهاد میکند 1). همچنین گزارش شده است که استفاده از اشک مصنوعی حاوی لیپید (قطرههای لیپومیمتیک) در افراد استفادهکننده از CL باعث بهبود علائم و رنگآمیزی قرنیه میشود 1).
یافتههای گزارش TFOS Lifestyle CL
Section titled “یافتههای گزارش TFOS Lifestyle CL”گزارش TFOS Lifestyle بیان میکند که حدود 300 میلیون نفر در جهان از CL استفاده میکنند و استفاده از آن باعث بیثباتی لایه اشکی و افزایش خطر علائم DED میشود 3). در مرور Steele و همکاران، دادههای اپیدمیولوژیک رویدادهای نفوذی مرتبط با CL بهروزرسانی شده و CLIDE بهعنوان یک عامل خطر برای CIE بهوضوح معرفی شده است 15). اثر ترکیبی دستگاههای دیجیتال و استفاده از CL، بهویژه در بزرگسالان جوان، یک خطر اصلی برای بروز CLIDE است 4).
خشکی چشم و CLهای کنترل پیشرفت نزدیکبینی
Section titled “خشکی چشم و CLهای کنترل پیشرفت نزدیکبینی”با گسترش استفاده از لنزهای تماسی نرم چندکانونی و ارتوکراتولوژی برای کنترل پیشرفت نزدیکبینی، مدیریت CLIDE در کودکان و نوجوانان به یک موضوع مهم تبدیل میشود. اگرچه شواهد RCT سطح I برای لنزهای چندکانونی انباشته شده است، اما ارزیابی خطر خشکی چشم ناشی از استفاده طولانیمدت هنوز کافی نیست 6).
کاربرد دستگاههای درمان MGD
Section titled “کاربرد دستگاههای درمان MGD”LipiFlow (تراپی پالس حرارتی برداری) و IPL (نور پالسی با شدت بالا) بهعنوان گزینههای درمانی برای CLIDE از نوع تبخیری با زمینه MGD در حال تحقیق هستند 1). از آنجایی که افزایش تبخیر یکی از مکانیسمهای اصلی CLIDE است، ترکیب درمان MGD و تجویز CL در آینده مورد توجه قرار خواهد گرفت.
خطر کراتیت آکانتامبایی و CLIDE
Section titled “خطر کراتیت آکانتامبایی و CLIDE”ضعف سطح چشم و کاهش عملکرد محافظتی اشک ناشی از CLIDE ممکن است زمینهساز کراتیت آکانتامبایی (AK) شود. گزارش شده است که تغییر به لنزهای یکبارمصرف (DD) میتواند مراقبت نامناسب را حذف کرده و خطر AK را در مقایسه با لنزهای قابل استفاده مجدد هیدروژل (DW reusable) حدود 3.84 برابر کاهش دهد 8). در مدیریت CLIDE، تغییر به لنزهای DD یک استراتژی مؤثر برای پیشگیری از عوارض مرتبط با محلولهای مراقبت است.
ارتباط با نفوذهای غیرعفونی قرنیه مرتبط با CL
Section titled “ارتباط با نفوذهای غیرعفونی قرنیه مرتبط با CL”در صورت شدید شدن CLIDE، خطر رویدادهای نفوذی غیرعفونی قرنیه مرتبط با CL (CIE) افزایش مییابد. CIE شامل نفوذهای بدون علامت (AI)، CLARE و غیره است 11) و میزان بروز سالانه حدود 3 تا 6 مورد در هر 100 نفر-سال گزارش شده است 12). در استفاده طولانیمدت (EW) از لنزهای سیلیکون هیدروژل (SiHy)، میزان بروز سالانه CIE به حدود 20 مورد در هر 100 نفر-سال میرسد 12) و لازم است CLIDE و CIE بهعنوان یک وضعیت پیوسته درک شوند.
آلودگی محفظه لنز یکی از عوامل تشدیدکننده CLIDE است. در 30 تا 80 درصد محفظههای لنز در حال استفاده، آلودگی باکتریایی مشاهده میشود13) و اندوتوکسینهای حاصل از باکتریهای آلودهکننده با قرارگیری مداوم در معرض سطح چشم میتوانند CLIDE را تشدید کنند.
در بیماران مشکوک به CLIDE، مطابق با دستورالعمل بالینی کراتیت عفونی (ویرایش سوم)، در صورت وجود سه علامت قرمزی، ترشح و درد، باید کراتیت عفونی در اولویت بررسی قرار گیرد و کشت قرنیه انجام شود9).
بر اساس تعریف TFOS International Workshop on Contact Lens Discomfort، ناراحتی ناشی از استفاده از لنز تماسی «ناراحتیای است که اصولاً به طور مداوم با استفاده از لنز تماسی تشدید میشود»10) و CLIDE به عنوان یکی از علل اصلی این ناراحتی در نظر گرفته میشود. در بیمارانی که از ناراحتی مداوم لنز تماسی شکایت دارند، ارزیابی و درمان فعال CLIDE برای بهبود نرخ ادامه استفاده از لنز اهمیت دارد.
8. منابع
Section titled “8. منابع”- Jones L, Downie LE, Korb D, et al. TFOS DEWS III: Management and Therapy. Am J Ophthalmol. 2025;279:289-386.
- Stapleton F, Bakkar M, Carnt N, et al. CLEAR - Contact lens complications. Cont Lens Anterior Eye. 2021;44(2):330-367.
- Craig JP, Alves M, Wolffsohn JS, et al. TFOS Lifestyle Report Executive Summary: A Lifestyle Epidemic—Ocular Surface Disease. Ocul Surf. 2023;30:240-253.
- Wolffsohn JS, Lingham G, Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;28:213-252.
- American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P265-P330.
- Cavuoto KM, Trivedi RH, Prakalapakorn SG, et al. Multifocal Soft Contact Lenses for the Treatment of Myopia Progression in Children: A Report by the American Academy of Ophthalmology. Ophthalmology. 2024.
- ドライアイ研究会診療ガイドライン作成委員会(島﨑潤ほか). ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(5):489-592.
- Carnt N, Minassian DC, Dart JKG. Acanthamoeba Keratitis Risk Factors for Daily Wear Contact Lens Users: A Case-Control Study. Ophthalmology. 2023;130:48-55.
- 感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127(10):819-905.
- Dumbleton K, Caffery B, Dogru M, et al. The TFOS International Workshop on Contact Lens Discomfort: Report of the subcommittee on epidemiology. Invest Ophthalmol Vis Sci. 2013;54:TFOS20-36.
- Sweeney DF, Jalbert I, Covey M, et al. Clinical characterization of corneal infiltrative events observed with soft contact lens wear. Cornea. 2003;22(5):435-442.
- Szczotka-Flynn L, Diaz M. Risk of corneal inflammatory events with silicone hydrogel and low dk hydrogel extended contact lens wear: a meta-analysis. Optom Vis Sci. 2007;84(4):247-256.
- Wu YT, Willcox M, Zhu H, Stapleton F. Contact lens hygiene compliance and lens case contamination: A review. Cont Lens Anterior Eye. 2015;38(5):307-316.
- Jalbert I, Willcox MD, Sweeney DF. Isolation of Staphylococcus aureus from a contact lens at the time of a contact lens-induced peripheral ulcer. Cornea. 2000;19(1):116-120.
- Steele KR, Szczotka-Flynn L. Epidemiology of contact lens-induced infiltrates: an updated review. Clin Exp Optom. 2017;100(5):473-481.
