مونوویژن با لنز تماسی
قابلیت بازگشت: بالا (با برداشتن لنز تماسی به حالت اولیه برمیگردد)
چشم غالب: ۰± دیوپتر (اصلاح کامل برای دور)
چشم غیرغالب: ۱.۵+ تا ۲.۰+ دیوپتر (افزایش برای نزدیک)
ویژگیها: بهترین گزینه برای آزمایش. تنظیم آسان

روش مونوویژن (monovision technique) یک روش اصلاحی است که در آن یک چشم برای دور و چشم دیگر برای نزدیک اصلاح میشود و هر چشم بهطور تکی دید دور و نزدیک را پوشش میدهد.
در اصل، «مونوویژن» به وضعیتی گفته میشود که در آن یک چشم نزدیکبین (معمولاً چشم غیرغالب) و چشم دیگر تقریباً طبیعی (چشم غالب) است و این آنیزومتروپی در طول رشد بدون اصلاح باقی میماند و در نتیجه عملکرد طبیعی دید دوچشمی مختل میشود. کاربرد آن در اصلاح پیرچشمی تقلید عمدی از این وضعیت فیزیولوژیک است.
بهعنوان گزینهای برای بیماران مبتلا به پیرچشمی، میتوان از سه روش لنز تماسی، جراحی انکساری و لنز داخل چشمی (IOL) استفاده کرد. همچنین پس از جراحی انکساری یا در سن پیرچشمی، علاوه بر دید دور، باید دید میانی و نزدیک را نیز در نظر گرفت و اصلاح ضعیفتر یا مونوویژن را انتخاب کرد.
پیشینه تاریخی و جایگاه روش مونوویژن:
روش مونوویژن در دهههای 1970 تا 1980 به عنوان روشی برای اصلاح پیرچشمی با لنزهای تماسی توسعه یافت. این ایده از مشاهده افرادی که با وجود آنیزومتروپی، دید دوچشمی دور و نزدیک را با لنز تماسی تجربه میکردند، الهام گرفته شد و سپس در جراحیهای انکساری مانند LASIK و PRK نیز به کار گرفته شد. در طراحی قدرت لنز داخل چشمی برای جراحی آب مروارید، این روش به عنوان جایگزینی برای بیمارانی که لنزهای چندکانونی را نمیخواهند یا برای آنها مناسب نیستند، تثبیت شده است. دوربینی ناشی از اصلاح بیش از حد میتواند باعث خستگی چشم در کارهای نزدیک شود، بنابراین طراحی اصلاح در سنین پیرچشمی نیاز به توجه ویژه دارد.
در این روش، یک چشم برای دید دور (امتروپ یا اصلاح شده برای دور) و چشم دیگر برای دید نزدیک (نزدیکبینی باقیمانده یا افزودن برای نزدیک) تنظیم میشود و با دید تکچشمی هر چشم، دید دور و نزدیک پوشش داده میشود. هدف دستیابی به دید دور و نزدیک بدون عینک است. با این حال، دید استریوسکوپی دوچشمی کاهش مییابد، بنابراین در کارهایی که نیاز به دید عمق دارند، نامطلوب است.
بیماران با ویژگیهای زیر کاندیدای مناسبی برای روش مونوویژن هستند.
در موارد زیر، روش مونوویژن مناسب نیست یا نیاز به ارزیابی دقیقتری دارد:
مکانیسم ایجاد مونوویژن این است که قشر بینایی مغز به تفاوت فوکوس دو چشم عادت کرده و بسته به فاصله دید، از چشم مناسب به صورت اولویتدار استفاده میکند. اگر رقابت دوچشمی (binocular rivalry) رخ ندهد، مونوویژن طبیعی حاصل میشود.
کلید موفقیت «هماهنگی دو چشم و توانایی سازگاری مغز» است و تجربه آنیزومتروپی قبل از جراحی، وضوح چشم غالب و حفظ عملکرد بینایی دوچشمی در پیشآگهی نقش دارند.
در بینایی دوچشمی طبیعی، از اختلاف جزئی تصاویر دو چشم (نابرابری دوچشمی) برای درک عمق (بینایی سهبعدی) استفاده میشود. در روش مونوویژن، یک چشم عمداً تار میشود، بنابراین اطلاعات نابرابری دوچشمی ناقص شده و عملکرد بینایی سهبعدی کاهش مییابد.
مینی مونوویژن (افزایش +0.75 تا +1.00 دیوپتر) یک تنظیم میانه است که تأثیر بر بینایی سهبعدی را به حداقل رسانده و در عین حال دید نزدیک نسبتاً خوبی فراهم میکند. برای بیمارانی که حفظ بینایی سهبعدی برایشان مهم است (مانند ورزشکاران) گزینهای است.
فول مونوویژن (افزایش +1.50 تا +2.00 دیوپتر) بهبود دید نزدیک بیشتری دارد، اما کاهش بینایی سهبعدی بارزتر است.
چشم غالب (dominant eye) نقش مرکزی در پردازش اطلاعات بینایی دارد. با تنظیم چشم غالب برای دید دور، پردازش اطلاعات در دید دور پایدار میشود و پذیرش روزمره مونوویژن افزایش مییابد.
در چشم نزدیکبین، با کاهش تصحیح یک چشم میتوان مشکل آنیزومتروپی را حل کرد (عینک مونوویژن). در صورت وجود آنیزومتروپی، مطلوب است که اختلاف توان کروی بین دو چشم از 1.5 دیوپتر تجاوز نکند؛ در غیر این صورت، تصحیح با لنز تماسی یا تنظیم عمدی مونوویژن ممکن است برای کاهش آنیزومتروپی مفید باشد.
روش استاندارد برای ارزیابی اندیکاسیون روش مونوویژن در زیر ارائه شده است.
① تعیین چشم غالب
تنظیم چشم غالب برای دید دور و چشم غیرغالب برای دید نزدیک احتمال موفقیت را افزایش میدهد.
② آزمایش استریوپسیس
عملکرد استریوپسیس دوچشمی با TNO (روش نقاط تصادفی) یا Titmus (روش پلاروید) به صورت کمی ارزیابی میشود. عملکرد استریوپسیس قبل از عمل با میزان کاهش استریوپسیس پس از مونوویژن مرتبط است.
③ آزمایش انکسار و تنظیم افزودن
بر اساس اصل اسلون (Sloan) که نیمی از دامنه تطابق به عنوان ذخیره باقی میماند، مقدار افزودن تنظیم میشود.
④ آزمایش استفاده موقت (آزمایش CL)
قبل از جراحی، مونوویژن را با استفاده از لنز تماسی به مدت 1 تا 2 هفته شبیهسازی کنید. پس از تأیید پذیرش ذهنی در فعالیتهای روزمره واقعی (رانندگی، مطالعه، کار با رایانه)، اندیکاسیون جراحی تعیین میشود. انجام آزمایش با لنزهای تماسی یکبارمصرف روزانه آسانتر است.
| اقلام آزمایش | هدف | معیارهای تصمیمگیری |
|---|---|---|
| تعیین چشم غالب | تعیین چشم دور | آزمایش سوراخ در کارت / اشاره |
| آزمایش دید استریو | ارزیابی دید دوچشمی | TNO / Titmus |
| آزمایش CL | تأیید سازگاری در زندگی واقعی | استفاده روزمره به مدت 1 تا 2 هفته |
| آزمایش انکسار | تنظیم قدرت افزوده | اصل Sloan |
توصیه میشود قبل از جراحی، یک دوره آزمایشی با لنز تماسی (۱ تا ۲ هفته) انجام شود. در این مدت، بیمار تجربه واقعی مونوویژن را در فعالیتهای روزمره (رانندگی، مطالعه، کار با کامپیوتر) خواهد داشت و در صورت پذیرش، جراحی انجام میشود. همچنین تعیین چشم غالب و آزمایش دید سهبعدی قبل از جراحی الزامی است.
روش مونوویژن سه راه اصلی اجرا دارد.
این روش برگشتپذیرترین روش است و برای آزمایش اولیه نیز استفاده میشود.
مقادیر استاندارد تنظیم:
اصول تجویز:
روشی که در آن با LASIK، PRK و غیره به طور عمدی نزدیکبینی در یک چشم باقی میماند. بیماران میانسال و مسنتر مبتلا به پیرچشمی هدف اصلی هستند.
تنظیم استاندارد هدف انکساری:
نکات ارزیابی قبل از عمل:
مراقبت پس از عمل:
روشی که در جراحی آب مروارید، یک چشم با IOL دور و چشم دیگر با IOL نزدیک (یا تنظیم باقیماندن نزدیکبینی) برنامهریزی میشود.
رویکرد تنظیم:
این روش به عنوان جایگزینی برای بیمارانی که خواهان لنز داخل چشمی چندکانونی نیستند یا برای آنها نامناسب است (مانند افرادی با انحرافات مرتبه بالا یا خشکی شدید چشم) در نظر گرفته میشود. برای اصلاح خطای انکساری پس از جراحی، لنز داخل چشمی قابل تنظیم با نور نیز میتواند گزینهای باشد.
مونوویژن با لنز تماسی
قابلیت بازگشت: بالا (با برداشتن لنز تماسی به حالت اولیه برمیگردد)
چشم غالب: ۰± دیوپتر (اصلاح کامل برای دور)
چشم غیرغالب: ۱.۵+ تا ۲.۰+ دیوپتر (افزایش برای نزدیک)
ویژگیها: بهترین گزینه برای آزمایش. تنظیم آسان
مونوویژن با جراحی (لیزیک/پیآرکی)
قابلیت بازگشت: پایین (نیاز به جراحی مجدد)
چشم غالب: ۰ دیوپتر (نرمال)
چشم غیرغالب: ۱.۲۵- تا ۱.۵۰- دیوپتر (نزدیکبینی عمدی باقیمانده)
ویژگیها: بدون نیاز به لنز تماسی. موفقیت آزمایش لنز تماسی پیشنیاز است
مونوویژن با لنز داخل چشمی (جراحی آب مروارید)
قابلیت بازگشت: پایین (نیاز به تعویض مجدد)
چشم غالب: ۰ دیوپتر (برای دور)
چشم غیرغالب: ۱٫۵۰- تا ۲٫۰۰- دیوپتر (تنظیم برای نزدیک)
ویژگی: گزینه جایگزین برای موارد عدم تناسب لنزهای داخل چشمی چندکانونی
روش مونوویژن به عنوان پایه، اما افزودن عینک مطالعه برای کارهای دقیق نزدیک نیز یک گزینه است. در چشم نزدیکبین، «عینک مونوویژن» که با اصلاح دوربین، سمت کمتر اصلاحشده را برای نزدیک استفاده میکند، یک انتخاب عملی است.
پس از جراحی آب مروارید با تنظیم مونوویژن، به نکات زیر توجه کنید:
موارد تأیید پس از جراحی:
مدیریت خطای انکساری پس از جراحی:
رابطه با استفاده از تلفن هوشمند و نمایشگرهای دیجیتال: در بیماران مونوویژن پس از جراحی، اگرچه بار تطابقی هنگام استفاده از تلفن هوشمند ایجاد نمیشود، اما خستگی همگرایی ناشی از کار نزدیک طولانی مدت ممکن است رخ دهد. راهنمایی در مورد شرایط کاری هنگام استفاده از دستگاههای دیجیتال به عنوان بخشی از مراقبتهای پس از عمل انجام میشود.
روند استاندارد برای انجام آزمایش مونوویژن با لنز تماسی:
موفقیت آزمایش لنز تماسی بهترین پیشبینیکننده رضایت پس از جراحی است1). اگر آزمایش نارضایتی ایجاد کند، جراحی انجام نمیشود و گزینههای دیگر اصلاح پیرچشمی (مانند لنزهای تماسی دوکانونی یا لنزهای پیشرونده) بررسی میشوند.
برنامه پیگیری توصیه شده پس از جراحی مونوویژن:
اگر پس از جراحی دید سهبعدی کاهش یافته یا نارضایتی شدید وجود داشته باشد، ابتدا تنظیم با لنز تماسی (تغییر نمره افزوده یا تغییر به لنز تماسی دوکانونی) و سپس بررسی جراحی مجدد ایمنتر است. انتخاب مناسب بیمار و مشاوره دقیق قبل از جراحی برای حداکثر رضایت پس از جراحی ضروری است.
در مشاغلی که نیاز به دید عمق و سهبعدی دارند، باید دقت ویژهای به کار برد:
| شغل | نکته | راهکار |
|---|---|---|
| راننده خودرو/قطار | ممکن است بر قبولی در آزمون دید عمق تأثیر بگذارد | بررسی مقررات شغلی و بررسی مونویژن مینی |
| خلبان (هوانوردی) | نیاز به دید عمق دارد. روش مونویژن ممکن است ممنوع باشد | بررسی الزامی استانداردهای معاینه پزشکی هوانوردی |
| کارگر ساختمانی/کار در ارتفاع | کاهش درک عمق بر ایمنی تأثیر میگذارد | بررسی دقیق محتوای کار و بررسی روشهای جایگزین |
| جراحان و دندانپزشکان | نیاز به دید سهبعدی در کارهای دقیق | گزینه افزودن عینک مطالعه در حین جراحی |
| ورزشکاران | کاهش درک عمق در ورزشهای توپی و رزمی | بررسی مونویژن مینی و ارزیابی فردی |
در آزمون دید عمق (گواهینامه رانندگی و برخی مدارک)، دید دوچشمی ارزیابی میشود، بنابراین پس از انجام مونویژن ممکن است بر قبولی در آزمون تأثیر بگذارد. در صورت وجود خطرات شغلی، قبل از عمل توضیحات کافی و رضایتنامه گرفته شود.
میزان قدرت افزوده مورد نیاز برای اصلاح پیرچشمی با افزایش سن تغییر میکند. با افزایش قدرت افزوده، کاهش دید سهبعدی نیز بارزتر میشود، بنابراین ارزیابی مجدد دورهای بر اساس سن ضروری است.
| سن | توان تطابق باقیمانده (تقریبی) | قدرت افزوده مونویژن (تقریبی) | ویژگیها |
|---|---|---|---|
| 40-45 سال | 3-5 دیوپتر | 1.00+ تا 1.50+ دیوپتر | قابل اصلاح با قدرت افزوده کم |
| 45 تا 50 سال | 2 تا 3 دیوپتر | 1.50+ تا 1.75+ دیوپتر | فاصله میانی نیز در نظر گرفته شود |
| 50 تا 55 سال | 1 تا 2 دیوپتر | 1.75+ تا 2.00+ دیوپتر | مونوویژن کامل لازم است |
| 55 سال و بالاتر | 0 تا 1 دیوپتر | 2.00+ تا 2.50+ دیوپتر | ممکن است عینک مطالعه اضافی نیاز باشد |
توصیه میشود ارزیابی و تنظیم مجدد روش مونوویژن هر 2 تا 3 سال انجام شود. با افزایش میزان افزودن، میزان کاهش دید سهبعدی نیز افزایش مییابد، بنابراین در بیمارانی که شغلشان نیاز به دید عمق دارد، مهم است که از مراحل اولیه به فکر روش جایگزین (مانند لنزهای پیشرونده) باشند.
درک عوامل مؤثر بر رضایت بیمار باعث بهبود انتخاب مناسب بیمار و کیفیت مشاوره قبل از عمل میشود.
عوامل مرتبط با افزایش رضایت:
عوامل مرتبط با نارضایتی:
در مشاوره قبل از عمل باید تأکید شود که هدف «بینایی کامل» نیست، بلکه «بینایی عملی روزمره بدون اصلاح» است و شکلگیری انتظارات واقعبینانه برای حفظ رضایت پس از عمل ضروری است.
موقعیت روش مونوویژن در تصویر کلی روشهای اصلاح پیرچشمی به شرح زیر است.
| روش اصلاحی | مزایای اصلی | معایب اصلی | موارد مناسب |
|---|---|---|---|
| لنزهای پیشرونده | پوشش تمام فواصل و حفظ دید سهبعدی | ابیراهی محیطی و نیاز به عادت کردن | گستردهترین دامنه کاربران |
| لنزهای تماسی دوکانونی | بدون نیاز به عینک | کیفیت دید کمی پایینتر | استفادهکنندگان لنز تماسی |
| روش مونوویژن (لنز تماسی/جراحی) | بدون نیاز به عینک و حفظ وضوح | کاهش دید سهبعدی و تفاوتهای فردی در سازگاری | موفقیت در آزمایش لنز تماسی |
| عدسی داخل چشمی چندکانونی | تمام فواصل و عدم وابستگی به عینک | پدیدههای نوری و هزینه بالا | هنگام جراحی آب مروارید |
| مینی مونوویژن | حداقل تأثیر بر دید سهبعدی | بهبود محدود دید نزدیک | بیمارانی که دید سهبعدی برایشان مهم است |
روش مونوویژن به عنوان یک «گزینه عملی میانی» برای بیمارانی که ناراحتی نوری شدید از لنزهای پیشرونده دارند، بیمارانی که نمیخواهند از عینک استفاده کنند، و بیمارانی که کاندید مناسبی برای عدسی داخل چشمی چندکانونی نیستند، نقش مهمی ایفا میکند. نباید فراموش کرد که انتخاب دقیق بیمار با استفاده از آزمایش لنز تماسی کلید موفقیت است.
پاتوفیزیولوژی دقیق در بخش «۳. زمینه پاتوفیزیولوژیک» توضیح داده شده است. در زیر اطلاعات تکمیلی ارائه میشود.
در روش مونوویژن، به ناچار تفاوت انکساری (آنیزومتروپی) بین دو چشم ایجاد میشود. اگر اختلاف قدرت کروی بین دو چشم بیش از ۱٫۵ دیوپتر باشد، آنیزایکونیا (نابرابری تصویر) به راحتی مشکلساز میشود. آنیزایکونیا به صورت احساس ناهنجاری در حس فضایی (احساس کجی یا اعوجاج) خود را نشان میدهد.
در اصلاح با لنزهای تماسی، تأثیر آنیزومتروپی نسبت به عینک کمتر است، بنابراین آزمایش مونوویژن با لنز تماسی برای پیشبینی موفقیت جراحی نیز مفید است.
لنزهای تماسی دوکانونی نیز گزینهای برای اصلاح پیرچشمی هستند، اما با روش مونوویژن در موارد زیر تفاوت دارند:
| موضوع | روش مونوویژن | لنز تماسی دوکانونی |
|---|---|---|
| مکانیسم اثر | دید تکچشمی (یک چشم برای دور، یک چشم برای نزدیک) | دید همزمان (مرکز برای نزدیک، محیط برای دور و غیره) |
| وضوح تصویر | در هر فاصله واضح است | ضعیفتر از لنز تککانونی |
| دید سهبعدی | کاهش مییابد | نسبتاً حفظ میشود |
| اندیکاسیون | پس از تأیید در آزمایش CL | مقایسه با امتحان |
| محیط تاریک | کاهش کنتراست در CL دوکانونی بارز است | کاهش حساسیت کنتراست وجود دارد |
در صورت عدم سازگاری با CL دوکانونی، میتوان از تنظیم مونوویژن (چشم غالب برای دور و چشم غیرغالب برای نزدیک) با CL تککانونی و ترکیب با عینک مطالعه استفاده کرد.
با افزایش توان نزدیک (از ۱.۰۰+ تا ۱.۲۵+ دیوپتر) تأثیر بر دید سهبعدی اندک است اما بهبود دید نزدیک محدود میشود، در حالی که با توان نزدیک بیشتر (از ۱.۷۵+ تا ۲.۰۰+ دیوپتر) دید نزدیک بهبود مییابد اما کاهش دید سهبعدی قابل توجه میشود2).
در صورت انجام آزمایش مونوویژن با CL قبل از جراحی، میزان رضایت بیماران پس از جراحی بالا گزارش شده است. عوامل پیشبینیکننده موفقیت آزمایش شامل تجربه قبلی آنیزومتروپی، وضوح چشم غالب و حفظ دید دوچشمی است1).
تعیین افزودن مناسب نزدیکبینی کلید رضایت بیمار است. افزودن کم (۱.۰۰+ تا ۱.۲۵+ دیوپتر) تأثیر کمی بر دید سهبعدی دارد اما بهبود دید نزدیک محدود است، در حالی که افزودن زیاد (۱.۷۵+ تا ۲.۰۰+ دیوپتر) دید نزدیک را بهبود میبخشد اما کاهش قابل توجهی در دید سهبعدی ایجاد میکند که یک معاوضه وجود دارد2).
مینیمونوویژن (افزودن ۰.۷۵+ تا ۱.۲۵+ دیوپتر) به عنوان یک راه حل میانی برای جبران پیرچشمی در عین حفظ نسبتاً عملکرد دید سهبعدی مورد توجه قرار گرفته است. به ویژه در تنظیم لنز داخل چشمی (IOL) در جراحی آب مروارید، شواهد در حال انباشته شدن است3). گزارشهای مینیمونوویژن با استفاده از IOL تککانونی جدید (Eyhance ICB00) نشان میدهد که در مقایسه با گروه امتروپ، دید به طور معنیداری در محدوده دید میانی تا نزدیک (۲.۰- تا ۴.۰- دیوپتر) بهتر حفظ میشود5).
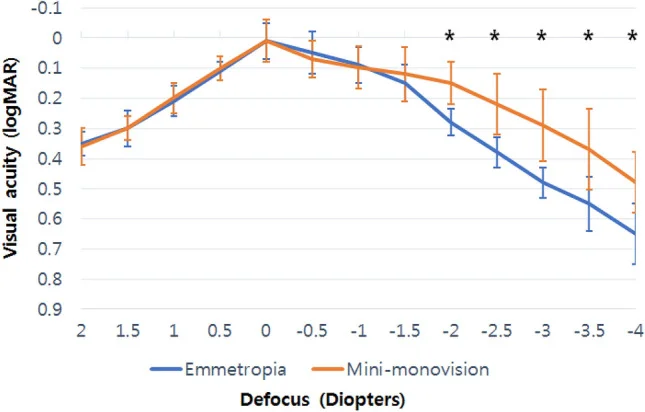
با افزایش استفاده از تلفنهای هوشمند و تبلتها، دید در فاصله میانی (۵۰ تا ۸۰ سانتیمتر) اهمیت یافته است. در مقابل مونوویژن سنتی (دور + نزدیک)، رویکرد میکرومونوویژن که دید دور + میانی را اولویت میدهد نیز در حال مطالعه است4). در مدیریت خستگی دیجیتال چشم (DES) نیز توجه به بیماران مونوویژن ضروری است و TFOS (انجمن لایه اشکی و سطح چشم) تأثیر محیط دیجیتال بر سطح چشم را به طور جامع خلاصه کرده است7).
در مطالعات مقایسهای IOL چندکانونی با مونوویژن با IOL تککانونی، IOL چندکانونی در تمام فواصل دید برتر است، در حالی که فراوانی پدیدههای نوری مانند هاله و تابش خیرهکننده بیشتر است. انتخاب بر اساس اولویتهای زندگی بیمار مهم است3). یک متاآنالیز از ۲۲ مطالعه و ۲۲۰۰ چشم که IOL سهکانونی و IOL EDOF را مقایسه میکرد، نشان داد که IOL سهکانونی در دید نزدیک و استقلال از عینک برتر است6)، که میتواند به عنوان مرجعی در بررسی IOL چندکانونی به عنوان جایگزین روش مونوویژن باشد.
راهنمای انتخاب بین IOL چندکانونی و مونوویژن (IOL تککانونی):
| جنبه | IOL چندکانونی | مونوویژن (IOL تککانونی) |
|---|---|---|
| دید در تمام فواصل | برتر (دور تا نزدیک) | تخصصی در دور یا نزدیک |
| دید سهبعدی | نسبتاً حفظ میشود | کاهش مییابد |
| پدیدههای نوری (هاله و خیرگی) | زیاد | کم |
| دید در شب | خطر کاهش وجود دارد | نسبتاً خوب |
| عدم وابستگی به عینک | بالا | متوسط |
| هزینه (درمان انتخابی / خودپرداخت) | گران | نسبتاً ارزان |
| اندیکاسیون | نیازهای فعال و چندفاصله | رانندگی شبانه زیاد، هاله غیرقابل قبول |
در بیمارانی که خشکی چشم شدید، ابرانکساری مرتبه بالا، یا کاهش حساسیت کنتراست دارند، مونویژن با لنز تککانونی اغلب مناسبتر از لنزهای چندکانونی است.
در عصر دستگاههای دیجیتال، افزایش زمان صفحه نمایش در سراسر جهان در حال پیشرفت است8)9) و حتی در بیمارانی که تحت روش مونویژن قرار گرفتهاند، توجه به عملکرد بینایی در فاصله میانی ضروری است. به ویژه در بیمارانی که زمان صفحه نمایش طولانی دارند، خستگی تطابقی به راحتی رخ میدهد10)11) و علاوه بر تنظیم مونویژن، بهینهسازی محیط کار اهمیت دارد12). تأثیر افزایش زمان صفحه نمایش در کودکان و بزرگسالان جوان نیز گزارش شده است14) و ارزیابی وضعیت استفاده از دستگاههای دیجیتال در تمام گروههای سنی که پیرچشمی را اصلاح میکنند ضروری است13)15)16)17).
Greenbaum S. Monovision pseudophakia. J Cataract Refract Surg. 2002;28(8):1439-1443.
Jain S, Arora I, Azar DT. Success of monovision in presbyopes: review of the literature and potential applications to refractive surgery. Surv Ophthalmol. 1996;40(6):491-499.
Zhang F, Sugar A, Jacobsen G, Collins M. Visual function and patient satisfaction: comparison between bilateral diffractive multifocal intraocular lenses and monovision pseudophakia. J Cataract Refract Surg. 2011;37(3):446-453.
Evans BJ. Monovision: a review. Ophthalmic Physiol Opt. 2007;27(5):417-439.
Shimizu K, Ito M, Igarashi S, et al. Visual outcomes and spectacle independence of pseudophakic mini-monovision using a new monofocal intraocular lens. Sci Rep. 2022;12(1):22384.
Karam M, Alkhowaiter N, Alkhabbaz A, et al. Extended depth of focus versus trifocal for intraocular lens implantation: an updated systematic review and meta-analysis. Am J Ophthalmol. 2024;267:92-113.
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection. Indian J Ophthalmol. 2023;71:2592-2594.
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.