接触镜单眼视
可逆性:高(取下接触镜即可恢复)
优势眼:±0 D(完全远用矫正)
非优势眼:+1.5~+2.0 D(近用附加)
特点:最适合试戴。易于调整。

单眼视法(monovision technique)是一种矫正方法,将一只眼矫正为远用、另一只眼矫正为近用,通过各自的单眼视覆盖远、近视力。
原本“单眼视”大多被认为是在成长过程中,一只眼为正视(或接近正视的优势眼)、另一只为中度近视(非优势眼)的屈光参差眼未经矫正处理,结果导致正常双眼视功能受损而发病。将其应用于老视矫正是对这种生理状态的有意模仿。
作为困扰老视患者的选择,可通过隐形眼镜、屈光矫正手术、眼内透镜(IOL)三种手段实施。此外,在屈光矫正手术后或老视年龄,不仅要考虑远视力,还要考虑中、近视力,选择较弱矫正或单眼视也很重要。
单眼视法的历史背景与定位:
单眼视法是在1970-80年代作为隐形眼镜矫正老花眼的方法发展起来的。受偶然发现屈光参差者在佩戴隐形眼镜时也能体验远近两用视力的启发,后来也被LASIK、PRK等屈光矫正手术采用。在白内障手术的IOL度数设计中,对于不希望或不适合多焦点IOL的患者,它已成为一种替代选择。由于过度矫正导致的远视化会引起近距离工作时的眼疲劳,因此在老花眼年龄的矫正设计中需要特别注意。
具有以下特征的患者是单眼视法的良好适应候选者。
以下情况不适合单眼视或需要谨慎评估。
大脑视觉皮层适应双眼的焦点差异,并根据视距优先使用合适的眼睛,这是单眼视的成立机制。如果不发生双眼竞争,就能实现自然的单眼视。
成功的关键是“双眼协调和大脑的适应能力”。术前的屈光参差经历、优势眼的明确性以及双眼视觉功能的保留会影响预后。
在正常双眼视觉中,利用双眼的微小差异(双眼视差)感知深度(立体视觉)。单眼视法有意使一只眼离焦,因此双眼视差信息不完整,立体视觉功能下降。
迷你单眼视(附加+0.75至+1.00 D)是一种折衷方案,在尽量减少对立体视觉影响的同时,保证一定的近视力。对于需要保持立体视觉的患者(如运动爱好者)是一种选择。
完全单眼视(附加+1.50至+2.00 D)改善近视力的效果更好,但立体视觉下降更明显。
优势眼在视觉信息处理中起核心作用。将优势眼设置为远用,可以稳定远视时的信息处理,提高单眼视在日常生活中的接受度。
对于近视眼,将一只眼低矫可以解决不等像视问题(单眼视眼镜)。在屈光参差的情况下,两眼球镜度数差最好不超过1.5D。如果超过,隐形眼镜矫正或有意的单眼视设置可能有助于减轻不等像视。
评估单眼视法适应症的标准步骤如下。
① 优势眼判定
将优势眼侧设为远用、非优势眼侧设为近用更容易成功。
② 立体视检查
使用TNO(随机点法)或Titmus(偏振光法)等定量评估双眼立体视功能。术前立体视功能与单眼视后立体视下降程度相关。
③ 屈光检查与附加度数设定
根据Sloan原则(保留调节幅度的一半作为储备)设定附加度数。
④ 试戴(隐形眼镜试戴)
手术前用隐形眼镜模拟单眼视1-2周。在实际日常生活(驾驶、阅读、VDT工作)中确认主观接受度后再判断手术适应症。使用日抛型隐形眼镜进行试戴更容易实施。
| 检查项目 | 目的 | 判定标准 |
|---|---|---|
| 优势眼判定 | 确定远用眼 | 孔卡法/指向测试 |
| 立体视检查 | 双眼视功能评估 | TNO / Titmus |
| 隐形眼镜试戴 | 实际生活适应确认 | 1-2周日常生活使用 |
| 屈光检查 | 附加度数设定 | Sloan原则 |
建议在手术前进行为期1-2周的隐形眼镜试戴。在实际日常生活中(驾驶、阅读、电脑工作)体验单眼视的视觉效果,如果认为可以接受,则适合手术。此外,术前必须确认优势眼并进行立体视觉检查。
单眼视法有三种主要实施手段。
这是最可逆的方法,也用于初次试戴。
标准设置:
处方原则:
通过LASIK、PRK等方法有意使一只眼保留近视的方法。主要针对伴有老花眼的中年及以上患者。
目标屈光度标准设定:
术前评估要点:
术后管理:
白内障手术时,计划一只眼植入远用IOL,另一只眼植入近用IOL(或设定为保留近视)的方法。
设定思路:
对于不希望使用多焦点人工晶体或多焦点人工晶体不适用(如高阶像差大、严重干眼等)的患者,可考虑作为替代选择。光调节型人工晶体也可用于矫正术后屈光误差。
接触镜单眼视
可逆性:高(取下接触镜即可恢复)
优势眼:±0 D(完全远用矫正)
非优势眼:+1.5~+2.0 D(近用附加)
特点:最适合试戴。易于调整。
手术(LASIK/PRK)单眼视
人工晶体(白内障手术)单眼视
以单眼视法为基础,在精细近距工作时也可加用阅读眼镜。对于近视眼,在远用眼镜矫正下将低矫正侧用于近用的“单眼视眼镜”也是实用的选择。
采用单眼视设定进行白内障手术后,需注意以下几点:
术后确认事项:
术后屈光误差的处理:
与智能手机/VDT使用的关系: 术后单眼视患者虽然在使用智能手机时不会产生调节负荷,但长时间近距离工作可能导致辐辏疲劳。作为术后管理的一部分,应指导数字设备使用时的作业环境。
使用CL进行单眼视试验的标准流程:
CL试验的成功是术后满意度的最佳预测因子1)。如果试验不满意,则不进行手术,考虑其他老视矫正方案(双焦点/多焦点CL、渐进镜片等)。
单眼视手术后的推荐随访时间表:
如果术后立体视觉下降或不满感强烈,应首先尝试通过隐形眼镜调整矫正(改变附加度数或更换为多焦点隐形眼镜),然后再考虑再次手术,这样更安全。适当的患者选择和细致的术前咨询对于最大化术后满意度至关重要。
对于需要深度视觉和立体视觉的职业,应用时需特别注意:
| 职业 | 注意事项 | 应对措施 |
|---|---|---|
| 汽车/电车驾驶员 | 可能影响深度视觉测试的通过 | 确认就业规定;考虑迷你单眼视 |
| 飞行员(航空) | 有深度视觉要求;单眼视法可能被禁止 | 必须事先确认航空体检标准 |
| 建筑工人/高空作业 | 深度知觉下降影响安全 | 详细确认工作内容;考虑替代方法 |
| 外科医生/牙科医生 | 精细工作需要立体视觉 | 术中可额外佩戴阅读眼镜 |
| 运动员 | 球类运动和格斗运动中深度知觉下降 | 考虑迷你单眼视;个体化评估 |
深度视力测试(驾照、部分资格证)评估双眼立体视觉,因此单眼视术后可能影响测试结果。若涉及职业风险,术前应充分说明并取得同意。
老视矫正所需的附加度数随年龄变化。附加度数越大,立体视觉下降越明显,因此需要根据年龄定期重新评估。
| 年龄 | 调节幅度(参考值) | 单眼视附加度数(参考值) | 特点 |
|---|---|---|---|
| 40~45岁 | 3~5 D | +1.00~+1.50 D | 低附加度数即可应对 |
| 45~50岁 | 2~3 D | +1.50~+1.75 D | 同时考虑中距离 |
| 50~55岁 | 1~2 D | +1.75~+2.00 D | 需要完全单眼视 |
| 55岁以上 | 0~1 D | +2.00~+2.50 D | 可能需要额外的近用眼镜 |
建议每2~3年对单眼视法进行重新评估和调整。随着加入度的增加,立体视觉下降的程度也会增加,因此对于需要深度视觉的职业患者,早期考虑改用替代方法(如渐进多焦点镜片)非常重要。
了解影响患者满意度的因素可以提高患者选择的适当性和术前咨询的质量。
与满意度提高相关的因素:
与不满意相关的因素:
在术前咨询中,必须强调目标不是“完美视力”,而是“无需矫正的实用日常视力”,并形成现实的期望,这对维持术后满意度至关重要。
单眼视法在老视矫正整体方案中的定位如下。
| 矫正方法 | 主要优点 | 主要缺点 | 适应症 |
|---|---|---|---|
| 渐进多焦点镜片 | 全距离覆盖,立体视觉保持 | 周边像差,需要适应 | 最广泛的适应人群 |
| 多焦点隐形眼镜 | 无需眼镜 | 视觉质量稍差 | 隐形眼镜佩戴者 |
| 单眼视法(隐形眼镜/手术) | 无需眼镜,保持清晰度 | 立体视觉下降,适应存在个体差异 | 隐形眼镜试戴成功者 |
| 多焦点人工晶体 | 全程视力,不依赖眼镜 | 光学现象,费用高 | 白内障手术时 |
| 迷你单眼视 | 对立体视觉影响最小 | 近视力改善有限 | 重视立体视觉的患者 |
单眼视法作为“实用的中间选择”,对于渐进多焦点镜片光学不适感强烈的患者、不想戴眼镜的患者以及不适合多焦点人工晶体的患者,发挥着重要作用。必须牢记,通过隐形眼镜试戴进行谨慎的患者选择是成功的关键。
详细的病理生理学已在“3. 病理生理学背景”一节中描述。以下提供补充信息。
单眼视法必然导致两眼之间产生屈光差异(屈光参差)。当球镜度数差异超过1.5D时,不等像视容易成为问题。不等像视表现为空间感觉异常(倾斜感、扭曲感)。
与眼镜相比,隐形眼镜矫正对不等像视的影响较小,因此单眼视的隐形眼镜试戴对预测手术成功也很有用。
远近两用隐形眼镜也是老视矫正的选择之一,但与单眼视法有以下不同:
| 项目 | 单眼视法 | 远近两用隐形眼镜 |
|---|---|---|
| 作用机制 | 单眼视(一眼远用、一眼近用) | 同时视(中心近用、周边远用等) |
| 像的清晰度 | 各距离清晰 | 不如单焦点隐形眼镜 |
| 立体视 | 下降 | 相对保持 |
| 适应症 | 隐形眼镜试戴确认后 | 试戴比较 |
| 暗环境 | 对比度下降在远近两用隐形眼镜中更明显 | 对比敏感度下降 |
如果不适应远近两用隐形眼镜,可选择单焦点隐形眼镜配合单眼视设置(主视眼用于远用、非主视眼用于近用),并搭配阅读眼镜。
较小的附加度数(+1.00~+1.25 D)对立体视觉影响轻微,但近视力改善有限;较大的附加度数(+1.75~+2.00 D)可改善近视力,但立体视觉下降明显,存在权衡关系2)。
术前通过隐形眼镜进行单眼视试戴后,术后患者满意度较高的趋势已有报道。试戴成功的预测因素包括术前屈光参差经验、主视眼明确以及双眼视功能保留1)。
确定合适的近附加度数是患者满意度的关键。低附加度数(+1.00~+1.25D)对立体视的影响较小,但近视力改善有限;高附加度数(+1.75~+2.00D)可改善近视力,但立体视下降明显,存在权衡关系2)。
迷你单眼视(附加度数+0.75~+1.25D)作为一种折衷方案,在相对保持立体视功能的同时补偿老视,正受到关注。尤其在白内障手术时的IOL设置中,证据正在积累3)。使用新型单焦点IOL(Eyhance ICB00)的迷你单眼视报告显示,与正视组相比,在中间至近视力范围(−2.0~−4.0D)内维持了显著更好的视力5)。
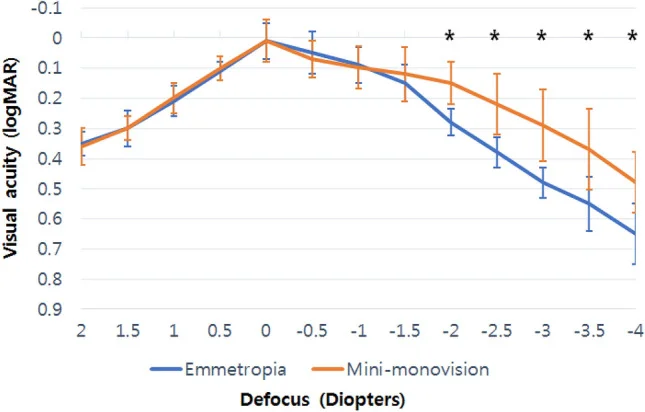
随着智能手机、平板电脑等设备使用增加,中距离(50~80cm)的视力变得更为重要。与传统的单眼视(远+近)相比,优先考虑远+中距离视力的微单眼视方法也在研究中4)。在数字眼疲劳(DES)的管理中,也需要考虑单眼视患者,泪膜与眼表协会(TFOS)全面总结了数字环境对眼表的影响7)。
比较多焦点IOL与单焦点IOL单眼视的研究显示,多焦点IOL在所有距离的视力更优,但光晕、眩光等光学现象的发生率更高。根据患者的生活优先度进行选择很重要3)。比较三焦点IOL与EDOF IOL的22项试验、2200只眼的荟萃分析显示,三焦点IOL在近视力及眼镜依赖性方面更优6),为考虑将多焦点IOL作为单眼视法的替代方案提供了参考。
多焦点IOL vs 单眼视(单焦点IOL)选择指南:
| 方面 | 多焦点IOL | 单眼视(单焦点IOL) |
|---|---|---|
| 全距离视力 | 优(远至近) | 专精于远或近 |
| 立体视觉 | 相对保持 | 下降 |
| 光学现象(光晕/眩光) | 较多 | 较少 |
| 夜间视力 | 有下降风险 | 相对良好 |
| 眼镜依赖度 | 高 | 中等 |
| 费用(选疗/自费) | 昂贵 | 相对便宜 |
| 适应症 | 活跃生活方式/多距离视力需求 | 夜间驾驶多/不能耐受光晕 |
对于干眼严重、高阶像差大或对比敏感度下降令人担忧的患者,单焦点IOL单眼视通常比多焦点IOL更合适。
在数字设备时代,屏幕时间在全球范围内增加8)9),接受单眼视法的患者也需要注意中距离视功能。特别是屏幕时间长的患者容易发生调节疲劳10)11),除了单眼视设置外,工作环境的优化也很重要12)。儿童和年轻成人中屏幕时间增加的影响也有报道14),在所有进行老视矫正的年龄组中,评估数字设备使用情况不可或缺13)15)16)17)。
Greenbaum S. Monovision pseudophakia. J Cataract Refract Surg. 2002;28(8):1439-1443.
Jain S, Arora I, Azar DT. Success of monovision in presbyopes: review of the literature and potential applications to refractive surgery. Surv Ophthalmol. 1996;40(6):491-499.
Zhang F, Sugar A, Jacobsen G, Collins M. Visual function and patient satisfaction: comparison between bilateral diffractive multifocal intraocular lenses and monovision pseudophakia. J Cataract Refract Surg. 2011;37(3):446-453.
Evans BJ. Monovision: a review. Ophthalmic Physiol Opt. 2007;27(5):417-439.
Shimizu K, Ito M, Igarashi S, et al. Visual outcomes and spectacle independence of pseudophakic mini-monovision using a new monofocal intraocular lens. Sci Rep. 2022;12(1):22384.
Karam M, Alkhowaiter N, Alkhabbaz A, et al. Extended depth of focus versus trifocal for intraocular lens implantation: an updated systematic review and meta-analysis. Am J Ophthalmol. 2024;267:92-113.
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection. Indian J Ophthalmol. 2023;71:2592-2594.
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.