上方型

点状表层角膜炎(SPK)
一目了然要点
Section titled “一目了然要点”1. 什么是点状表层角膜炎(SPK)?
Section titled “1. 什么是点状表层角膜炎(SPK)?”点状表层角膜炎(superficial punctate keratitis / superficial punctate keratopathy:SPK)是指角膜上皮最表层细胞因各种原因呈点状脱落的状态。进行荧光素活体染色时,上皮缺损部位呈现点状或聚集的染色图像。基底细胞层得以保留,损伤进一步加深时称为角膜糜烂,累及实质时称为角膜溃疡。
一个重要前提是,SPK 仅是一种「所见」,而非独立的疾病名称。在眼科门诊中,以异物感为主诉的患者中最常观察到这一所见,其背后潜藏着多种多样的原因疾病。因此,在 SPK 的诊疗中,寻找病因是确定治疗方针的第一步。
另一方面,被例外地作为独立疾病单元处理的是 Thygeson 点状表层角膜炎(Thygeson superficial punctate keratitis:TSPK)。TSPK 是1950年由 Phillips Thygeson 报告的双侧性、复发性角膜上皮炎,作为无法明确病因的特发性表层角膜炎,将在另节中描述。
主要原因类别
Section titled “主要原因类别”- 泪液相关:干眼症(泪液分泌减少型、BUT 缩短型)、睑板腺功能障碍(MGD)1)
- 物理和机械因素:隐形眼镜相关损伤、睫毛乱生、眼睑内翻、结膜松弛症
- 化学因素:滴眼液的药物毒性(包括防腐剂苯扎氯铵)、全身抗肿瘤药物的泪液移行
- 炎症和过敏:过敏性结膜炎、春季角结膜炎、上轮部角结膜炎(SLK)
- 感染性:单纯疱疹病毒、腺病毒
- 神经和眼睑障碍:三叉神经麻痹、面神经麻痹、兔眼
- 特发性:Thygeson 浅层点状角膜炎
SPK 并非疾病名称,而是角膜上皮因某种原因受损后观察到的「体征」。除非明确病因,否则无法进行根本性治疗,因此一旦发现 SPK 必须进行病因排查。仅 Thygeson 浅层点状角膜炎被视为独立的疾病单元。
2. 主要症状和临床体征
Section titled “2. 主要症状和临床体征”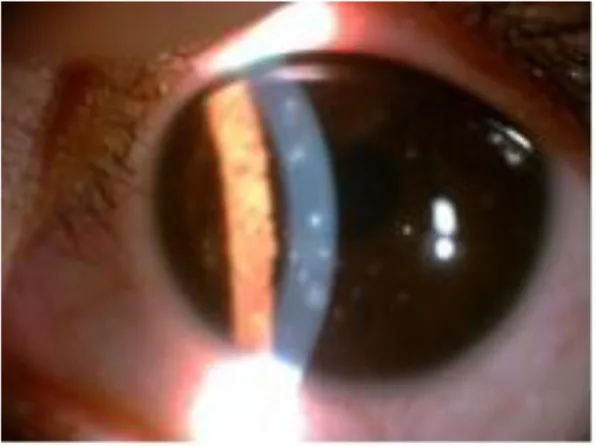
患者主诉的症状多种多样,眼科疾病中可能出现的大部分症状均可由 SPK 引起。
- 异物感:最常见的症状,是以异物感为主诉的门诊患者中最常见的背景疾病。
- 疼痛/眼痛:根据上皮损伤程度伴有轻度至中度疼痛。
- 视力下降/视物模糊:当病变累及瞳孔区时出现。
- 畏光:对光敏感。在加重期尤为明显。
- 干涩感:在泪液功能减退型中尤为显著。
- 充血:伴有结膜充血。
- 疲劳感/视疲劳:在慢性病程中持续存在。
- 眼部分泌物和瘙痒感:在过敏性和感染性疾病中显著。
临床所见(医生在检查中确认的所见)
Section titled “临床所见(医生在检查中确认的所见)”裂隙灯显微镜检查常在肉眼无法观察到病变时,荧光素活体染色评估是诊断的核心。染色形态多样,可呈点状、漩涡状、裂纹线样等,染色性因损伤程度而异。
根据染色部位推断病因
Section titled “根据染色部位推断病因”染色部位有助于推断病因,是日常诊疗的基本方法。
中央型
主要病因:神经麻痹性角膜病变、Thygeson 点状表层角膜炎、睫毛机械性损伤、硬性角膜接触镜(HCL)损伤、干眼。
观察要点:检查角膜知觉和睫毛状态。
下方/睑裂部型
弥漫性/局灶型
弥漫性:药物毒性(滴眼液毒性、抗肿瘤药物副作用)、严重干眼症、SCL相关疾病、角膜上皮相关营养不良(Meesmann等)。
局灶型:结膜异物、疱疹感染、CL佩戴者的3点和9点染色。
严重程度参考
Section titled “严重程度参考”- 轻度SPK:散在的点状染色。自觉症状轻度至中度。
- 晚期染色(浴盐角膜病变):滴眼后一段时间荧光素渗入的表现。提示上皮屏障功能障碍。药物毒性中常见。
- 飓风角膜上皮病变:角膜中央部出现漩涡状染色模式。药物毒性的中度表现。
- 上皮裂缝线:龟裂样的线状缺损。药物毒性的重症型。
- 持续性上皮缺损:SPK 进展为广泛上皮缺损的状态。
Thygeson 点状表层角膜炎的所见
Section titled “Thygeson 点状表层角膜炎的所见”TSPK 是一种与常见原因性 SPK 不同的独立疾病,具有特征性临床表现。
- 双眼性、复发性:通常为双眼性,病程呈反复加重与缓解。
- 角膜中央部隆起性病变:灰白色、类圆形、轻微隆起的点状混浊散在分布。每个病灶是颗粒状变化的集合体,通常每眼约20个,最多可达50个左右。
- 结膜无充血:缺乏结膜充血或炎症反应是鉴别诊断的重要线索。
- 荧光素染色:病灶中心部呈点状染色。病变周围的角膜上皮正常。
- 角膜知觉:正常或仅轻度下降。
- 自觉症状频率:异物感 48.8%、畏光 41.9%、视物模糊 36.0%、流泪 15.1%。眼痛罕见。
- 病程持续时间:单次发作持续1~2个月,缓解约需6周。复发可持续数年至数十年,最长有持续41年的记录。最终倾向于不留瘢痕而消退。
3. 病因与风险因素
Section titled “3. 病因与风险因素”SPK 的病因多种多样。以下按临床频率从高到低列举。
- 泪液分泌减少型干眼症:由基础泪液分泌减少引起。Schirmer I 试验 ≤5 mm、泪膜破裂时间 ≤5 秒是诊断参考标准3)。年龄增长、Sjögren 综合征、类风湿关节炎、服用抗胆碱能药物等是危险因素。
- BUT缩短型干眼:泪液量正常,但泪膜稳定性下降,眨眼后泪膜立即破裂的类型。与VDT作业、空调、隐形眼镜佩戴等相关3)。
- 睑板腺功能障碍(MGD):睑板腺开口阻塞或脂质分泌异常导致泪膜油层受损,表现为蒸发过强型干眼和难治性SPK1,4)。下方至睑裂区SPK较典型。
物理及机械因素
Section titled “物理及机械因素”- 硬性隐形眼镜损伤:导致局限于角膜中央部的SPK。佩戴时间延长和镜片配适不良为风险因素。
- 软性隐形眼镜损伤:表现为弥漫性或下方SPK。与镜片污染、佩戴时间延长、透氧性不足相关9)。3点和9点钟方向染色是圆形局部SPK,为隐形眼镜特有表现。
- 倒睫和睑内翻:睫毛摩擦角膜表面,造成机械性损伤。
- 结膜松弛症:松弛的结膜陷入下方眼裂区,增加瞬目时的摩擦。
- 药物毒性角膜病变:眼药水中的防腐剂(苯扎氯铵,BAC)是主要原因,有时也可由主药的毒性引起。抗青光眼药物、抗菌药、抗真菌药、抗病毒药、NSAIDs滴眼液、β受体阻滞剂、表面麻醉滴眼液报告较多。轻症表现为类似干眼的睑裂部至下方SPK,重症则进展为飓风角膜上皮病变、上皮裂纹线、迁延性上皮缺损。长期滴眼液毒性负荷可诱发角膜缘干细胞缺乏和假性类天疱疮。TS-1等抗癌药全身给药时,角膜上方的角膜缘会出现上皮障碍。
- 过敏性结膜炎·春季角结膜炎:上方型SPK的代表,伴有巨大乳头和黏液性眼部分泌物5)。
- 上角膜缘角结膜炎(SLK):好发于50岁以上人群的上角膜缘慢性炎症,引起上方型SPK和丝状角膜炎。
- 泡性角膜炎(睑板腺炎角结膜上皮病变):与睑板腺炎相关的IV型过敏性双侧复发性角膜炎。
- 单纯疱疹病毒性角膜炎(上皮型):典型的表现为单眼发病、角膜知觉减退、树枝状溃疡。早期可出现点状或星芒状上皮病变,需与SPK进行鉴别7)。
- 腺病毒角膜炎:表现为流行性角结膜炎伴发的多发性上皮下浸润。既往结膜炎病史是鉴别要点。
神经·眼睑障碍
Section titled “神经·眼睑障碍”- 神经营养性角膜病变:因三叉神经损伤导致角膜知觉下降,上皮修复功能破坏,产生中央型SPK。常见于角膜疱疹后、带状疱疹眼病、三叉神经手术后、脑干病变等。
- 兔眼性角膜病变:因眼睑闭合不全导致角膜下方干燥。面神经麻痹、甲状腺眼病、眼眶肿瘤、睡眠时眼睑闭合不全、昏迷等为背景疾病。
- 糖尿病性角膜病变:由糖尿病引起的神经病变和上皮粘附性下降导致。
特发性:Thygeson 浅层点状角膜炎
Section titled “特发性:Thygeson 浅层点状角膜炎”原因不明的复发性双眼角膜上皮炎。已报道与HLA-DR3相关,提示免疫学机制参与2)。与乳糜泻的合并报道通过共享HLA-DR3介导2)。环孢素A和他克莫司等免疫抑制剂有效,推测为T细胞介导的免疫反应。曾提出病毒参与学说,但PCR研究未鉴定出致病病毒。
与全身疾病的关联
Section titled “与全身疾病的关联”类风湿关节炎等胶原病、糖尿病、特应性皮炎可能成为SPK的背景疾病。制定治疗方案时,询问全身疾病史非常重要。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”SPK的诊疗不仅在于确认所见所感,更重要的是系统性地探究“是什么原因导致了上皮损伤”,这是决定治疗方案的关键。
- 问诊:询问发病为急性/慢性、单眼/双眼、隐形眼镜佩戴史、使用的滴眼液和口服药、外伤或异物暴露史、全身疾病史(类风湿关节炎、糖尿病、特应性皮炎、Sjögren综合征等)。急性单眼发病提示外源性原因(异物、化学物质),慢性双眼发病提示内源性原因(干眼、MGD、药物毒性)。
- 裂隙灯显微镜检查:检查有无上皮下浸润等炎症表现、结膜充血、前房炎症。
- 荧光素活体染色:根据染色部位和模式推断原因(参见第2节的CardGrid)。
- 环境因素评估(6项):评估泪液功能、眼睑、角膜知觉、结膜、使用药物和全身疾病。
- 定量评估:使用AD分类或荧光素染色评分客观评估SPK严重程度。
主要检查方法
Section titled “主要检查方法”- Schirmer试验Ⅰ法:测量基础泪液分泌和反射性分泌。5分钟后测量值≥10mm为正常,≤5mm提示泪液分泌减少型干眼。
- 泪膜破裂时间(BUT):荧光素滴眼后维持睁眼,测量泪膜出现干燥斑的时间。≤5秒判断为异常,是BUT缩短型干眼的诊断依据3,8)。
- 泪河观察:评估下眼睑缘泪液半月板的高度。在分泌减少型干眼中呈低值。
- Cochet-Bonnet 角膜知觉计:在角膜疱疹、糖尿病角膜病变、LASIK 术后、长期佩戴隐形眼镜者、面神经麻痹等情况下下降。知觉下降会减少泪液的反射性分泌,加重 SPK。
- 共聚焦显微镜检查:在 Thygeson SPK 中,表层和基底上皮细胞层可见星芒状高反射沉积物、基底上皮层的朗格汉斯细胞浸润以及前部基质混浊。病程越长的眼睛,变化越严重。
- 泪液检查:乳铁蛋白定量、MMP-9 检测等作为辅助手段使用。
- 全身疾病筛查:根据需要进行抗 SS-A/SS-B 抗体、HbA1c、血清 IgE 等评估。
定量评估方法
Section titled “定量评估方法”- AD 分类:对 SPK 的面积(Area:A0~A3)和密度(Density:D0~D3)分别进行 3 分制评估,例如表示为 A2D2。
- 荧光素染色评分:将角膜分为 3 个区域,每个区域评估 0~3 分,总分 9 分。用于随时间变化的追踪。
- NEI 量表:将角膜分为 5 个区域,每个区域评估 0~3 分,总分 15 分的国际指标。
| 鉴别对象 | 鉴别要点 |
|---|---|
| 角膜疱疹(上皮型) | 单眼性、知觉减退、树枝状溃疡 |
| 腺病毒角膜炎 | 先发性结膜炎、多发性上皮下浸润 |
| Thygeson SPK | 双眼、中央、结膜安静、隆起病变 |
| 干眼症/MGD | 下方SPK、BUT缩短、泪液异常 |
| 药物毒性角膜病变 | 滴眼史、睑裂部SPK、晚期染色 |
| 过敏性角结膜炎 | 上方SPK、巨大乳头、瘙痒 |
| 神经麻痹性角膜病变 | 中央SPK、角膜知觉减退 |
| 兔眼性角膜病变 | 眼睑闭合不全、下方SPK |
典型的定量评估方法包括:AD分类法(将SPK的范围和密度分别按3分制评分)和荧光素染色评分(将角膜分为3个区域,各评0〜3分,满分9分)。国际上还采用将角膜分为5个区域的NEI量表(满分15分)。两者均有助于追踪随时间的变化和评估治疗效果。
5. 标准治疗方法
Section titled “5. 标准治疗方法”SPK 治疗的基本原则是 「去除病因」与「角膜上皮的保护和修复」相结合。由于治疗策略因病因不同而有很大差异,以下按病因分别阐述。
泪液补充与保护
透明质酸钠滴眼液:Hyalein 滴眼液(0.1%)每日4~6次。可改善自觉症状、泪膜稳定性和角膜障碍,干眼诊疗指南也推荐使用3)。
人工泪液:首选不含防腐剂的制剂。在轻症病例或药物毒性病例中优先选择。
眼膏:用于睡前保护角膜。代表药物有泰利必妥眼膏(0.3%)等。
改善泪液动力学
地夸磷索钠滴眼液:Diquas 滴眼液(3%)每日6次。可促进膜结合型黏蛋白表达和水分分泌,对 BUT 缩短型干眼有效。临床试验表明可改善自觉症状和上皮障碍,干眼诊疗指南推荐使用3)。
瑞巴派特滴眼液:Mucosta 滴眼液 UD(2%)每日4次。兼具促进黏蛋白分泌和抗炎作用。已证实可改善自觉症状和上皮障碍,同样推荐使用3)。
按病因分类的治疗方案
Section titled “按病因分类的治疗方案”干眼症引起的 SPK
Section titled “干眼症引起的 SPK”- 一线治疗:希亚霖滴眼液(0.1%)每日4-6次。
- BUT缩短型的联合治疗:
- 地夸磷索滴眼液(3%)每日6次,或
- 瑞巴派特滴眼液UD(2%)每日4次。
- 重症病例:进行泪点栓塞术或泪点缝合术。与传统的滴眼液治疗相比,两者在自觉症状、泪膜稳定性及上皮损伤方面均有显著改善3)。
- 辅助治疗:皮质类固醇滴眼液有助于改善自觉症状和泪膜稳定性,但使用时需注意眼压升高3)。
睑板腺功能障碍(MGD)引起的 SPK
Section titled “睑板腺功能障碍(MGD)引起的 SPK”- 热敷与眼睑清洁:使用热敷(40°C,5分钟)和眼睑按摩,每日1-2次1)。
- 眼膏:将极少量的氧氟沙星眼膏(0.3%)薄薄涂抹于眼睑缘。
- 滴眼液:酌情使用玻璃酸钠滴眼液(0.1%)。
- 炎症较重时:
- 克拉霉素片(200mg)2片,分2次口服
- 贝斯特隆滴眼液(0.5%)每日4次
- 氟美童滴眼液(0.1%)每日4次
过敏性结膜炎引起的 SPK
Section titled “过敏性结膜炎引起的 SPK”根据严重程度逐步加用5)。
- 爱立爽滴眼液(0.05%)每日4次(早、中、晚、睡前)
- 塔利姆斯滴眼液(0.1%)每日2次
- 炎症较重时:氟美童滴眼液(0.1%)每日4次
药物毒性角膜病变
Section titled “药物毒性角膜病变”- 停用或更换致病药物:停用可疑的滴眼液,如抗青光眼药、NSAIDs、抗菌药等。
- 改用不含防腐剂的制剂:在相同药效范围内如有不含防腐剂的制剂,应优先选择。
- 补充治疗:频繁滴用不含防腐剂的人工泪液。
- 辅助治疗:若充血或滤泡性结膜炎明显,可考虑低浓度类固醇滴眼液,但需注意伤口愈合延迟的风险。
神经营养性角膜病变、糖尿病性角膜病变及兔眼性角膜病变
Section titled “神经营养性角膜病变、糖尿病性角膜病变及兔眼性角膜病变”- 强制闭睑(如使用眼垫等),并佩戴保护性软性角膜接触镜。
- Hyalein滴眼液(0.1%)每日4~6次。
- Tarivid眼膏(0.3%)每日涂眼2~4次。
- 重症或迁延病例可考虑羊膜移植、自体血清滴眼液、神经营养因子相关治疗等。
睫毛乱生与眼睑内翻
Section titled “睫毛乱生与眼睑内翻”- 定期进行睫毛拔除和电解治疗。
- 为根治施行眼睑成形手术。
Thygeson点状表层角膜炎
Section titled “Thygeson点状表层角膜炎”- 轻症病例:自觉症状轻微者仅需观察。
- 有症状病例:氟米龙滴眼液(0.1%)每日4次。
- 逐渐减量:由于容易复发,症状消退后也需数月逐步减少类固醇滴眼液,减至每周1次至隔周的维持剂量。
- 替代疗法:
- 有病例报告使用环孢素A 2%滴眼液每日3次、在6个月内逐渐减量,随访3年未见复发2)。
- 他克莫司滴眼液/软膏。
- 治疗用软性角膜接触镜(机械性覆盖隆起病变)。
- 禁忌・无效:碘苷可引起鬼影混浊和前基质瘢痕,故不应使用。抗菌药物无效。表层角膜切除术(PTK)仅能部分改善且复发率高,故不推荐。
这两种滴眼液均为干眼诊疗指南推荐使用的药物,但作用机制不同。地夸磷索钠(地夸斯滴眼液3%)可促进膜结合型黏蛋白表达和水分分泌,并帮助泪液脂质层延展,因此在BUT缩短型干眼中作为首选考虑。瑞巴派特(穆科斯塔滴眼液UD 2%)除促进黏蛋白产生外还具有抗炎作用,适用于伴有眼表炎症的病例。两者均与玻璃酸钠滴眼液联合使用,由主治医师根据病例情况选择3)。
6. 病理生理学及详细发病机制
Section titled “6. 病理生理学及详细发病机制”角膜上皮更替障碍
Section titled “角膜上皮更替障碍”角膜上皮通过基底细胞层的更替不断得到更新。SPK可理解为因最表层细胞脱落亢进或基底细胞供应减少而导致更替平衡被破坏的初期状态。实际上,多数病例以前者即脱落亢进为主因。
各病因的分子及细胞机制
Section titled “各病因的分子及细胞机制”- 干眼:泪膜不稳定导致眼表干燥,上皮细胞受到应激。炎症性细胞因子(IL-1、TNF-α)和MMP-9的激活破坏上皮屏障6)。
- 睑板腺功能障碍:睑板腺脂质的质和量异常导致泪膜脂质层功能下降,引起泪液蒸发亢进和泪膜不稳定1)。慢性炎症形成恶性循环,睑板腺管阻塞逐渐加重。
- 药物毒性:防腐剂苯扎氯铵(BAC)破坏角膜上皮细胞膜的磷脂层,损害屏障功能。即使轻微的上皮损伤,荧光素也易于渗入,表现为迟染(late staining)图像。长期暴露可导致角膜缘干细胞功能下降。
- 神经营养性角膜病变:三叉神经支配丧失导致神经营养因子(P物质、CGRP、NGF)供应中断,上皮黏附和伤口愈合能力下降。
Thygeson 浅层点状角膜炎的免疫学机制
Section titled “Thygeson 浅层点状角膜炎的免疫学机制”在 Thygeson SPK 的病灶中,可见上皮内以淋巴细胞为主的单个核细胞浸润。支持免疫学机制的证据如下。
- 与 HLA-DR3 的相关性:据报道,患者中 HLA-DR3 的携带率显著升高2)。HLA-DR3 是II类主要组织相容性复合体(MHC)分子,负责向 T 细胞呈递抗原。
- 朗格汉斯细胞浸润:共聚焦显微镜下一致观察到朗格汉斯细胞侵入基底上皮层。抗原呈递细胞的激活参与疾病的发生发展。
- 与自身免疫性疾病的关联:已有报道称可与乳糜泻、艾迪生病、干燥综合征、系统性红斑狼疮等 HLA-DR3 相关自身免疫性疾病合并存在2)。
- 免疫抑制剂的有效性:低浓度皮质类固醇、环孢素 A、他克莫司有效,提示存在 T 细胞介导的免疫反应。
组织学变化与长期病程
Section titled “组织学变化与长期病程”Thygeson SPK 可见细胞内和细胞间水肿、上皮下神经丛、鲍曼层及前部基质的细微变化。这些变化在病程较长的眼中更为严重。但通常病变消退后不留瘢痕,视力预后良好。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”Thygeson SPK 与乳糜泻的免疫遗传学关联
Section titled “Thygeson SPK 与乳糜泻的免疫遗传学关联”Tagmouti 等人报告了一例有4年乳糜泻病史的20岁女性出现 Thygeson SPK 的病例2)。乳糜泻是一种与 HLA-DQ2 和 HLA-DQ8 密切相关的自身免疫性疾病,90%以上的患者携带 HLA-DR3 等位基因。此前已有研究指出 Thygeson SPK 与 HLA-DR3 存在关联,提示这两种疾病之间存在免疫遗传学联系。
Tagmouti 等人指出「在 Thygeson 点状表层角膜炎病例中,应考虑共同遗传易感因素,对乳糜泻进行筛查」2)。
该病例通过环孢素 A 2% 滴眼液每日3次、6个月渐减给药实现了完全缓解,随访3年未见复发2)。这再次证实了环孢素滴眼液作为免疫调节疗法的有效性,并凸显了探索 Thygeson SPK 与自身免疫性疾病关系之未来研究的重要性。
干眼症治疗的进展
Section titled “干眼症治疗的进展”随着针对泪膜脂质层、水液层和黏蛋白层各层的靶向治疗的发展,即使是主诉为SPK的病例,基于病理状态的治疗选择也在不断扩大。TFOS DEWS III(2025年)提出了泪膜层的功能评估和个体化治疗策略6,10)。生物制剂、强脉冲光(IPL)治疗、新型黏蛋白分泌促进剂等正处于研究开发中。
8. 参考文献
Section titled “8. 参考文献”- 天野史郎, 有田玲子, 横井則彦, ほか. マイボーム腺機能不全診療ガイドライン. 日本眼科学会雑誌. 2010;114(6):557-587.
- Tagmouti A, Lazaar H, Benchekroun M, et al. Association Between Thygeson Superficial Punctate Keratitis and Celiac Disease. Cureus. 2025;17(3):e80252.
- ドライアイ研究会診療ガイドライン作成委員会. ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(4):489-592.
- 有田玲子, 天野史郎, 島﨑潤, ほか. マイボーム腺機能不全の定義と診断基準. あたらしい眼科. 2010;27(5):627-631.
- 日本眼科アレルギー学会. アレルギー性結膜疾患診療ガイドライン(第3版). 日本眼科学会雑誌. 2021;125(7):739-776.
- Jones L, Downie LE, Korb D, et al. TFOS DEWS II Management and Therapy Report. Ocular Surface. 2017;15(3):575-628.
- 日本眼感染症学会 感染性角膜炎診療ガイドライン改訂委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127(2):117-204.
- 島﨑潤. ドライアイの定義と診断基準(2016年版). あたらしい眼科. 2017;34(3):309-313.
- Carnt N, Keay L, Willcox M, et al. Contact lens-related adverse events: A review of the literature. Contact Lens and Anterior Eye. 2018;41(5):395-405.
- Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II Definition and Classification Report. Ocular Surface. 2017;15(3):276-283.
