眼睑缘所见
开口部闭塞所见:可见plugging(栓子)、pouting(开口部周围的尖顶隆起)、ridge(覆盖多个开口的堤状结构)。
眼睑缘血管扩张:开口部周围的毛细血管扩张・毛细血管扩张症。
粘膜皮肤交界处(MCJ)移位:向前方或后方偏移。通过荧光素染色易于观察。
眼睑缘不整:与角膜接触的线条凹凸不平。

睑板腺功能障碍(MGD: Meibomian Gland Dysfunction)是睑板腺的慢性、弥漫性功能异常。日本MGD工作组(2010年)将其定义为”由于各种原因导致睑板腺功能弥漫性异常的状态,伴有慢性不适感”4)。2023年发布的《睑板腺功能障碍诊疗指南(日本眼科学会杂志127卷2号)》将MGD定位为蒸发过强型干眼症的主因,并提出了循证医学基础上的综合性诊疗指导方针3)。
国际上,国际睑板腺功能障碍研讨会(IWMGD 2011)将其定义为”以终末导管阻塞和/或腺体分泌物质与量的改变为特征的慢性弥漫性异常”1), 10)。TFOS DEWS III(2025)也将MGD列为干眼的主要促成因素,并将热敷、眼睑清洁、IPL(强脉冲光)以及低水平激光等物理治疗纳入其管理方案中8)。日本干眼研究会制定了《干眼诊疗指南》(2019),强调MGD是蒸发过强型干眼的重要原因9)。
睑板腺是位于眼睑睑板内的一种大型皮脂腺。使用非接触式睑板腺成像观察时,正常眼的上眼睑有2530条睑板腺,下眼睑有1520条5)。每条腺体都有从中央导管分支出来的多个腺泡(acinus),腺泡上皮细胞(meibocyte)通过全分泌(holocrine secretion)方式产生睑脂(meibum)。睑脂含有100多种脂质(主要为蜡酯、胆固醇酯、极性磷脂和鞘脂)和90多种蛋白质,形成泪膜最外层的脂质层,防止水层蒸发,降低表面张力以维持泪膜的扩展1)。泪液脂质层厚度(LLT)正常为60~100 nm,在MGD中会变薄1)。
根据日本眼科学会指南2023 BQ-4引用的日本基于人群的研究(对象为6~96岁居民),各年龄段的MGD患病率如下3)。
| 年龄段 | MGD患病率 |
|---|---|
| 19岁以下 | 0% |
| 20~29岁 | 11.8% |
| 30~39岁 | 5.6% |
| 40~49岁 | 21.6% |
| 50~59岁 | 32.8% |
| 60~69岁 | 41.9% |
| 70~79岁 | 48.4% |
| 80~89岁 | 63.9% |
许多研究显示,MGD的患病率和严重程度随年龄增长而增加。从性别来看,男性和绝经后女性更为常见3)。Arita等人使用非接触式睑板腺成像技术的研究报告称,约86%的干眼症患者合并有MGD5)。种族差异也有报道,亚洲人的患病率(3.5%–19.9%)高于白种人1)。在日本,干眼研究会的估计表明,包括潜在患者在内,患病人群达数千万,是日常诊疗中最常见的慢性疾病之一3)。
日本MGD工作组对MGD的分类如下4)。
临床上,分泌减少型更为常见,其中阻塞性MGD(oMGD)最为普遍。日本眼科学会指南 2023 BQ-1将分泌减少型MGD的主要病理机制总结为”导管上皮过度角化和腺泡萎缩”3)。萎缩性MGD是腺泡弥漫性萎缩的状态,提出了阻塞继发性和原发性腺细胞损伤两种机制。
分泌增加型MGD包括脂溢性MGD(sMGD),它与阻塞性MGD形成对比。轻轻压迫上眼睑的睑板部时,正常人会排出透明的睑脂,但在脂溢性MGD中,分泌异常增多,沿下眼睑缘的泪液中可见泡沫形成。相关疾病包括后部眼睑炎、睑板腺炎和睑板腺炎相关性角结膜上皮症(MRKC),日本眼科学会指南 2023 BQ-3强调了统一这些概念的重要性3)。
国际上,IWMGD 2011将MGD分为分泌低下型(low-delivery)和分泌过多型(high-delivery),分泌低下型中阻塞性最为常见1)。
MGD是蒸发过强型干眼最常见的原因。睑板腺功能下降导致泪液脂质层变薄时,泪液蒸发增强,泪液渗透压升高,眼表发生炎症。日本眼科学会指南2023也明确指出MGD可导致干眼并引起慢性眼部不适。
日本眼科学会指南2023 CQ-2列举了MGD的以下自觉症状,并强烈推荐在问诊时采集3)。
表现为「黏糊糊的感觉」的粘稠感也是其特征之一4)。症状常在早晨较重,有时患者会主诉视功能波动。但是,目前尚未确定能够鉴别MGD与其他眼表疾病的特征性自觉症状3)。自觉症状的评估广泛使用OSDI(Ocular Surface Disease Index)问诊表。MGD的症状不仅对QOL有显著影响,还会引起眼部刺激和视功能下降,因此系统地把握生活障碍程度非常重要1)。
日本眼科学会指南2023 CQ-3推荐以下四项所见有助于MGD的诊断:睑板腺开口部闭塞、眼睑缘血管扩张、粘膜皮肤交界处移位以及眼睑缘不整3)。
眼睑缘所见
开口部闭塞所见:可见plugging(栓子)、pouting(开口部周围的尖顶隆起)、ridge(覆盖多个开口的堤状结构)。
眼睑缘血管扩张:开口部周围的毛细血管扩张・毛细血管扩张症。
粘膜皮肤交界处(MCJ)移位:向前方或后方偏移。通过荧光素染色易于观察。
眼睑缘不整:与角膜接触的线条凹凸不平。
睑板腺评估
睑板腺分泌物性状:正常为透明油脂。MGD中表现为浑浊、颗粒状或牙膏状。
岛崎分类:用拇指中度压迫评估排出性,分为0~3级,2级及以上为异常。
睑板腺成像(Meibography):使用红外相机观察腺体缺失(dropout)、缩短和扭曲。
泪膜脂质层变薄:可用干涉仪评估脂质层厚度(LLT)。
岛崎的睑板腺分泌物分级按以下4个等级进行评估4), 12)。
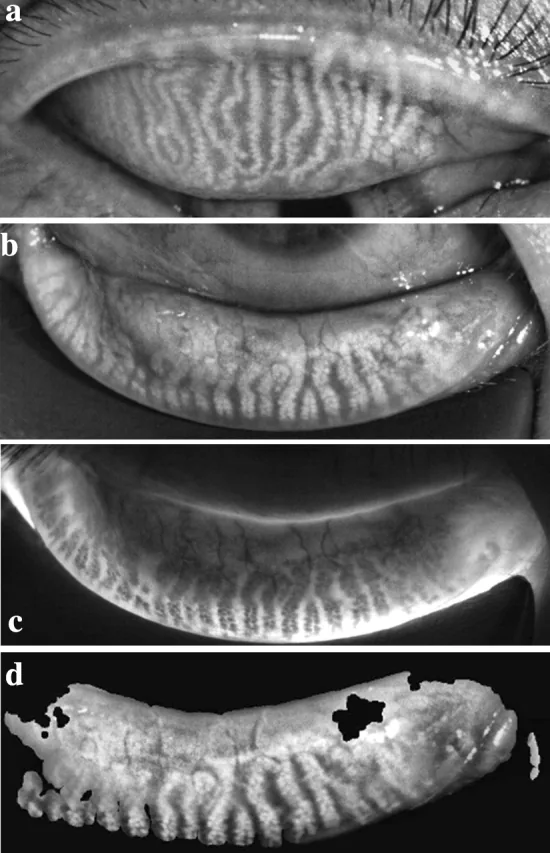
Arita等人于2008年开发的非接触式睑板腺成像(meibography)是一种微创检查方法,只需在裂隙灯显微镜上附加红外透过滤光片(700–850 nm)和小型红外CCD摄像头即可5), 11)。红外光穿透睑板并被睑脂反射,因此睑板腺呈现高反射(白色)影像。MGD患者可出现睑板腺缺失(dropout)、缩短、弯曲、斑驳状改变、扩张等多种表现5)。
腺体缺失的程度根据Arita睑板腺评分(meiboscore)分为以下4个等级5)。
| 睑板腺评分 | 腺体缺失面积 |
|---|---|
| 0级 | 无缺失 |
| 1级 | 不超过总面积的1/3 |
| 2级 | 1/3至2/3 |
| 3级 | 2/3以上 |
据报道,隐形眼镜佩戴者比非佩戴者出现更多的睑板腺脱落。佩戴年限越长变化越明显,软性和硬性隐形眼镜均可观察到16)。
日本眼科学会指南 2023 BQ-5和BQ-6系统整理了与MGD发病相关的因素3)。
衰老与激素因素
眼部因素和外在因素
全身性疾病
蠕形螨感染
Demodex folliculorum寄生于睫毛根部,Demodex brevis寄生于睑板腺和皮脂腺内1)。寄生率随年龄增长而增加,70岁以上人群可达100%1)。一项150例的队列研究显示,90%的前部睑缘炎患者和60%的MGD患者中检出蠕形螨1)。D. folliculorum直接破坏毛囊基底细胞,引起反应性角化过度,形成圆柱状皮屑。D. brevis物理性阻塞睑板腺,诱导肉芽肿反应,促进霰粒肿的发生1)。蠕形螨还可作为细菌载体引发炎症,在酒渣鼻患者中可能引起迟发型超敏反应1)。Zhang等报告了一例46岁男性MGD病例,尽管外部表现不明显,但挤出物中检出15只Demodex brevis,证明了挤出物直接镜检的实用性6)。
日本眼科学会指南GL 2023明确记载软性隐形眼镜佩戴是MGD的危险因素。佩戴时瞬目产生的机械摩擦可能导致睑板腺缩短、脱落,开口部闭塞。MGD也可能是CL不耐受的原因之一,MGD治疗可改善佩戴舒适度。
日本MGD工作组于2010年提出的分泌减少型MGD诊断标准要求以下3项均为阳性4)。日本眼科学会指南GL 2023 CQ-1也记载该标准在日本国内广泛使用3)。
| 项目 | 内容 |
|---|---|
| 1. 自觉症状 | 眼部不适感、异物感、干涩感、压迫感等 |
| 2. 开口部周围异常所见 | 血管扩张、黏膜皮肤移行部移位、眼睑缘不规则中1项以上为阳性 |
| 3. 开口部闭塞所见 | 同时满足plugging/pouting/ridge等闭塞所见和岛崎分级2级以上的压出降低 |
日本眼科学会指南 2023推荐的检查如下3)。
活体共聚焦显微镜(CQ-11)、泪液蒸发量测量(CQ-10)、泪液炎症生物标志物(CQ-15)、细菌学检查(CQ-16)和睑板脂生化分析(CQ-14)目前均尚未被推荐为常规检查3)。泪液中IL-1α、IL-1β和MMP-9升高在病理机制上很重要,但由于检查设备和条件尚未标准化,尚未进入临床应用1)。
在日本的门诊中,推荐将非接触式睑板腺成像整合到裂隙灯显微镜工作流程中的方法5)。
一系列检查通常在3~5分钟内完成,患者负担较小。睑板腺成像可为患者提供视觉反馈,有助于提高治疗积极性5)。
2023年日本眼科学会指南中,13个CQ(CQ-18~CQ-30)基于证据对MGD的治疗进行了评估3)。不存在单一的金标准治疗,阶梯式及联合治疗方法是基础1)。日本干眼诊疗指南2019也将MGD列为蒸发过强型干眼的主要原因,并提出了以热敷和眼睑卫生作为一线选择的治疗算法9)。TFOS DEWS III管理与治疗报告(2025)提出MGD的标准方法为结合热敷、诊室设备治疗、IPL、低水平光疗法(LLLT)、眼睑清洁、抗蠕形螨治疗和眼睑去屑的分步管理8)。
保守治疗(一线选择)
热敷疗法:日本眼科学会指南 2023 CQ-18「强烈建议实施」。将眼睑温度提高到meibum熔点以上以促进分泌。建议使用市售热敷眼罩,每日2次,每次持续5分钟以上。
眼睑清洁:CQ-19中弱推荐。用水浸湿的棉球或市售清洁剂擦拭眼睑边缘。原则上应每日持续进行。
Meibum挤压:CQ-20中弱推荐。使用有田式睑板腺挤压镊,以10天至1个月的间隔作为门诊处置实施。闭塞性MGD是良好的适应症。
人工泪液:用于补充泪液和保持眼表湿润。
药物治疗(注意保险适用范围)
阿奇霉素水合物滴眼液:CQ-22中弱推荐,但在日本不属于保险适用范围。可改善自觉症状、眼睑边缘所见和meibum grade。
四环素类口服药物:CQ-27中弱推荐,不属于保险适用范围。用法为多西环素100mg每日2次,3~4个月逐渐减量。
皮质类固醇滴眼液:CQ-24中弱推荐。在日本仅合并眼睑炎时属于保险适用范围。0.1%氟米龙等短期并用。
欧米伽-3脂肪酸口服:CQ-26中弱推荐。在日本属于补充剂,不属于保险适用范围。
| 治疗 | CQ | 推荐强度 | 日本保险覆盖 |
|---|---|---|---|
| 热敷疗法 | CQ-18 | 强烈推荐 | 适用 |
| 眼睑清洁 | CQ-19 | 弱推荐 | 适用 |
| 睑板脂挤压 | CQ-20 | 弱推荐 | 眼部处置 |
| 地夸磷索滴眼液 | CQ-21 | 不推荐(弱) | 不适用 |
| 阿奇霉素滴眼液 | CQ-22 | 弱推荐 | 超说明书使用 |
| 类固醇滴眼液 | CQ-24 | 弱推荐 | 仅当合并眼睑炎时 |
| 环孢素A滴眼液 | CQ-25 | 不实施(弱) | 不适用 |
| 口服Omega-3 | CQ-26 | 弱推荐 | 补充剂 |
| 口服抗菌药 | CQ-27 | 弱推荐 | 不适用 |
| IPL | CQ-28 | 弱推荐 | 未获批 |
| 热脉动治疗 | CQ-29 | 弱推荐 | 适应症外 |
| 探通 | CQ-30 | 不实施(弱) | 不适用 |
强脉冲光(IPL)疗法(日本眼科学会指南 2023 CQ-28):将500~1200nm的宽带高亮度非激光光照射于眼睑周围1), 8)。皮肤表面血管内氧合血红蛋白吸收光能量产生热量,诱导异常血管热凝固、细菌减少、蠕形螨清除、meibum液化、上皮更新抑制、成纤维细胞活化及胶原合成促进1)。一项88眼的RCT报告,连续3次治疗(间隔4周)可显著降低泪液中IL-17α和IL-6水平1)。多项RCT显示主观症状、睑板腺开口状态、meibum grade、BUT及角膜上皮损伤均有改善。尽管证据强烈支持其应用,但本稿撰写时在日本尚未获批且无保险覆盖,因此日本眼科学会指南 2023仅给予弱推荐3)。不良事件包括眼睑发红和肿胀,最高达13%,均为轻度且可逆1)。
热脉动治疗(LipiFlow等)(CQ-29):LipiFlow®(TearScience公司)是一种矢量热脉动(VTP)设备,可从睑结膜侧进行42.5°C加热,同时从外眼睑侧施加由远及近的脉冲式压迫,持续12分钟1)。它是唯一能直接加热睑板内侧面的设备,可将上眼睑温度从36.9°C升至41.1°C,下眼睑温度从37.0°C升至42.0°C1)。单次治疗可在1个月后显著改善睑板脂分泌评分、OSDI、SPEED和TBUT,并有持续3年的长期疗效报告1)。一项400只眼RCT显示,单次LipiFlow治疗显著优于每日2次每次10分钟热敷加眼睑清洁,12个月时86%的患者无需额外治疗1)。其疗效已被证实优于或等同于口服多西环素3个月1)。新型半透明激活器(Activator Clear)易于确认佩戴位置,治疗完成率达100%2)。在日本不纳入医保。类似设备MiBo Thermoflo®通过42.2°C外部加热板加温,但眼睑升温效果较小1)。
Intraductal probing(CQ-30):将Maskin探针(1mm→4/6mm,逐步推进)插入堵塞的导管,以物理方式使其再通1)。在一项25例的队列研究中,96%的患者症状即刻改善,但在49例的随机对照试验中,客观体征的改善有限1)。由于该操作具有侵入性且客观体征改善不明显,日本眼科学会指南2023年提出「弱推荐不实施」该操作3)。
在门诊进行的主要操作如下。
四环素类:多西环素和米诺环素比四环素脂溶性更高,低剂量即可在眼组织和眼睑中蓄积1)。主要用于抗炎而非抗菌作用,通过抑制MMP-8、MMP-9、TNF-α、抑制脂肪酶产生和游离脂肪酸产生来控制炎症1)。一项60例RCT报告,与对照组相比,米诺环素联合组在所有临床指标以及IL-6、IL-1β、IL-17α、TNF-α、IL-12p70方面均有显著改善1), 13)。副作用包括光敏反应和消化道症状,孕妇及儿童禁用14)。
阿奇霉素:大环内酯类抗生素,与50S核糖体23S rRNA结合,抑制细菌蛋白质合成。除抗菌作用外,还能抑制NF-κB、IL-6、IL-8、TNF-α、MMP-9的表达,并诱导抗炎性TGF-β11)。1%滴眼液制剂(AzaSite®,美国)可用于局部给药,据报道短期用药后治疗效果可持续3个月。口服阿奇霉素的方案包括500mg每日一次×3天,重复3个周期(间隔7天),或每周1次1g×3周。但存在QT间期延长的风险,有心脏病史者需谨慎使用1)。
环孢素A 0.05%滴眼液:在美国作为Restasis®获批用于水液缺乏型干眼。通过抑制T细胞IL-2产生发挥抗炎作用1)。对单纯MGD的疗效有限,日本眼科学会指南2023年弱推荐不施行3)。
立他司特5.0%滴眼液:LFA-1拮抗剂,美国FDA批准的干眼药物。对MGD的专门证据尚未确立1)。
口服欧米伽-3脂肪酸:补充EPA/DHA可改变睑板脂的脂肪酸组成1)。DREAM研究(n=499)于2018年报告,欧米伽-3组与对照组在OSDI、Schirmer试验、泪膜破裂时间方面均无显著差异,证据存在矛盾1)。日本眼科学会指南2023年考虑到omega-3脂肪酸在日本属于补充剂,故弱推荐使用3)。
蠕形螨感染随年龄增长而增加,70岁以上人群感染率达100%1)。Demodex folliculorum 寄生于睫毛根部,Demodex brevis 寄生于睑板腺和皮脂腺,前者引起反应性角化过度并形成圆柱状鳞屑(cylindrical dandruff),后者引起腺体阻塞和肉芽肿反应1)。
茶树油(TTO:源自 Melaleuca alternifolia)的驱虫治疗有效1)。具体而言,每周在诊所使用50% TTO眼睑擦洗一次、每天在家使用10% TTO持续一个月的方案,已被报道可减轻眼睑缘炎症、降低泪液中IL-1β和IL-17水平、改善眼表刺激症状1)。TTO的主要杀螨活性成分为terpinen-4-ol,市售产品如Cliradex®等可供使用1)。也有报道称,口服伊维菌素200μg/kg单次给药(第0天和第7天)可改善难治性后部睑缘炎的蠕形螨数量、Schirmer试验和BUT1)。
Zhang等报告了一例46岁男性MGD患者,其外部表现不明显,睫毛拔取检查未检出Demodex,但在睑缘消毒后从挤出的睑板腺分泌物中直接检出15条短毛囊蠕形螨(D. brevis),经TTO lid scrub治疗后症状缓解6)。这是证明meibum直接镜检对Demodex检测有用的重要病例。
日本MGD工作组2010年的诊断标准要求以下3项全部为阳性:(1)眼部不适等自觉症状,(2)睑板腺开口周围异常所见(血管扩张、MCJ移位、睑缘不整中至少1项),(3)开口阻塞所见(plugging和岛崎2级以上的分泌减少同时存在)。日本眼科学会GL 2023推荐进行睑板腺成像(meibography)和meibum观察。
将干净的毛巾浸湿后用微波炉加热,或使用市售的热敷眼罩敷于双眼5~10分钟。保持眼睑温度在40°C左右至关重要,需注意热毛巾因蒸发散热温度容易下降。日本眼科学会指南2023(CQ-18)推荐每日2次、每次持续5分钟以上。热敷后轻柔按摩眼睑可促进融化的睑脂排出。
日本眼科学会指南2023(BQ-1)将分泌减少型MGD的主要病理生理总结为「导管上皮过度角化和腺泡萎缩」3)。明确指出腺泡萎缩不仅可能继发于睑板腺堵塞,也可能由老化等因素导致的腺细胞原发性损伤引起。
从导管堵塞到腺泡萎缩的进展
导管上皮过度角化和睑脂粘稠度升高导致终末导管堵塞1)。堵塞导致腺泡内压升高,进而发展为腺泡萎缩和消失。腺泡消失使脂质分泌减少,泪膜脂质层变薄。
睑脂熔点升高
正常睑脂的熔点约为19~32°C,在33~37°C的眼表温度下保持流动状态1)。在MGD中,神经酰胺等鞘脂的增加使睑脂熔点升高,重症病例需加热至40°C以上才能液化1)。这是热敷和热脉动治疗的理论依据。
性激素的影响
雄激素在睑板腺细胞中激活脂质合成基因并抑制角化相关基因1)。雄激素缺乏、受体功能障碍及抗雄激素药物的使用与阻塞性MGD相关。而雌激素则促进脂质分解代谢,并刺激IL-6和TNF-α等炎症性细胞因子的产生1)。绝经后激素替代疗法与干眼症的关联可部分归因于下丘脑-垂体-肾上腺轴抑制导致的肾上腺雄激素生成减少1)。
细菌和炎症的作用
眼睑缘的常驻菌(主要是葡萄球菌)产生的脂肪酶分解睑板腺脂质,游离脂肪酸的增加引发炎症1)。在眼睑炎患者中已确认脂肪酶活性增加和基质金属蛋白酶(MMP)产生增加。MGD患者泪液中IL-1α、成熟型IL-1β、MMP-9、IL-6、IL-8、TNF-α浓度升高,并与眼表面上皮损伤的严重程度相关1)。IL-1促进上皮细胞增殖和角化过度,形成阻塞性MGD的恶性循环。
PPAR-γ(过氧化物酶体增殖物激活受体γ)属于核受体超家族,作为转录因子参与脂质合成和睑板腺细胞分化。它被认为在睑板腺细胞的细胞分化和脂质合成中发挥重要作用,作为阐明MGD病理生理学的靶点而备受关注3)。
鞘脂与熔点
在MGD中,睑脂中神经酰胺和鞘脂的比例增加,导致睑脂脂质膜的稳定性下降1)。神经酰胺含量升高直接导致睑脂熔点升高,形成只有在40℃以上加热才能液化的状态。鞘脂不仅改变睑脂的物理化学性质,还调控细胞增殖、分化、凋亡和炎症等细胞过程,使MGD的病理机制更加复杂1)。
糖尿病与眼表变化
2型糖尿病是MGD的加重因素。Hao等人对302只眼的横断面研究报告,与单纯DED组相比,DED-DM组在上眼睑缘不规则、睑缘血管扩张、开口堵塞分级、睑缘肥厚、上眼睑麦氏腺缺失、睫状充血、非侵入性泪膜破裂时间(NIBUT)方面显著恶化,且血糖水平与NIBUT、睑缘肥厚、睑缘不规则呈显著相关7)。慢性炎症和微血管损伤波及睑缘和腺组织的病理机制已被提出。
LipiFlow Translucent Activator:LipiFlow的新型半透明激活器(Activator Clear)采用半透明材料,使得安装位置确认更加容易,Hu等人的研究报告了100%的治疗完成率2)。治疗后3个月内,自觉症状和睑板脂评分均有改善。Blackie等人的长期观察研究表明,单次LipiFlow治疗可在12个月内持续改善睑板脂分泌和干眼症状,86%的患者无需额外治疗15)。
鼻内神经刺激(intranasal neurostimulation):鼻内前筛骨神经的脉冲刺激通过鼻泪反射途径诱导泪腺分泌。动物实验中,每天刺激3分钟、连续3周可增加泪液量、脂质和蛋白质浓度,并降低泪液渗透压1)。针对人类的RCT报告显示,Allergan TrueTear® 鼻内泪液神经刺激器(ITN)可诱导结膜杯状细胞脱颗粒、泪河高度升高、下睑中央睑板腺温度升高以及泪液油层厚度增加1)。一项非随机开放标签研究报告称,每天使用4次以上、持续180天,Schirmer值、角结膜染色和主观症状均有改善1)。研究还显示鼻内刺激可引起睑板腺形态(面积和周长)的即时变化,表明通过神经调节促进睑脂分泌可能成为一种新的治疗策略1)。
性激素疗法:Schiffman等人的多中心随机试验在ARVO摘要阶段报告,局部睾酮滴眼液(0.03%)治疗6个月后,与对照组相比显著改善了睑板腺分泌物的黏稠度1)。有研究表明局部雄激素可增加泪液脂质层厚度和泪膜破裂时间,但目前在包括日本和美国在内的任何国家均无获批的滴眼液产品1)。5%睾酮乳膏在绝经期女性中的应用(改善OSDI)、绝经后患者的经皮DHEA、以及女性激素替代疗法的眼科应用虽有讨论,但均缺乏充分证据,尚未引入日常临床实践1)。
IL-1受体拮抗剂(Anakinra):重组人IL-1RA(Kineret™)是一种已获批用于类风湿关节炎的生物制剂,在干眼中的超说明书使用已显示出有效性1)。由于MGD患者泪液中IL-1在发病机制中起核心作用,因此它是一个有前景的治疗靶点,但针对MGD的临床试验结果尚未公布1)。
IPL诱导的腺体形态变化:一项35例队列研究报告显示,IPL可诱导腺泡最长直径增加和单位密度增加,并减少腺体周围的炎性细胞1)。这表明IPL可能具有超越单纯对症治疗的组织修复效果。
睑板腺基因表达谱:据报道,MGD患者睑板腺中存在400多种基因表达变化。雄激素应答基因、角化相关基因和脂质合成相关基因被认为是主要靶点,分子靶向治疗的可能性正在探索中1)。
Mibo Thermoflo®、IRPL、低水平激光:外部加热装置、IRPL(宽谱光)、低功率激光等新型设备的比较试验正在进行中,但目前尚无设备被报告显示出优于LipiFlow的疗效1)。
2023年日本眼科学会指南也在多个临床问题中指出证据的局限性,通过日本主导的随机对照试验积累证据被认为是未来的课题3)。特别是需要:建立日本可行的保守治疗方案标准化方案(热敷、眼睑清洁、睑板腺分泌物挤压);扩大多西环素、阿奇霉素等药物医保覆盖范围的国内试验;以及IPL和LipiFlow获得药事批准所需的多中心试验。
Sabeti S, Kheirkhah A, Yin J, Dana R. Management of meibomian gland dysfunction: a review. Surv Ophthalmol. 2020;65(2):205-217.
Hu JG, Dang VT, Chang DH, et al. Performance of a Translucent Activator for LipiFlow Vectored Thermal Pulse (VTP) Treatment of Meibomian Gland Dysfunction. Clin Ophthalmol. 2022;16:963-971.
マイボーム腺機能不全診療ガイドライン作成委員会. マイボーム腺機能不全診療ガイドライン. 日眼会誌. 2023;127(2):109-228.
天野史郎ほか(マイボーム腺機能不全ワーキンググループ). マイボーム腺機能不全の定義と診断基準. あたらしい眼科. 2010;27(5):627-631. Available at: https://dryeye.ne.jp/wp/wp-content/themes/dryeye/file/mgd_teigi.pdf
Arita R, Itoh K, Inoue K, Amano S. Noncontact infrared meibography to document age-related changes of the meibomian glands in a normal population. Ophthalmology. 2008;115(5):911-915.
Zhang N, Liang L. Demodex in Meibum. Ophthalmology. 2024.
Hao Y, Wu B, Feng J, et al. Relationship between type 2 diabetes mellitus and changes of the lid margin, meibomian gland and tear film in dry eye patients: a cross-sectional study. 2024.
Jones L, Craig JP, Markoulli M, et al. TFOS DEWS III: Management and Therapy. Am J Ophthalmol. 2025.
ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592. Available at: https://journal.nichigan.or.jp/PastContent?mag=0&number=5&vol=123&year=2019
Nelson JD, Shimazaki J, Benitez-del-Castillo JM, et al. The International Workshop on Meibomian Gland Dysfunction: Report of the Definition and Classification Subcommittee. Invest Ophthalmol Vis Sci. 2011;52(4):1930-1937.
Arita R, Minoura I, Morishige N, et al. Development of Definitive and Reliable Grading Scales for Meibomian Gland Dysfunction. Am J Ophthalmol. 2016;169:125-137.
Shimazaki J, Sakata M, Tsubota K. Ocular surface changes and discomfort in patients with meibomian gland dysfunction. Arch Ophthalmol. 1995;113(10):1266-1270.
Lee H, Min K, Kim EK, Kim TI. Minocycline controls clinical outcomes and inflammatory cytokines in moderate and severe meibomian gland dysfunction. Am J Ophthalmol. 2012;154(6):949-957.
Wladis EJ, Bradley EA, Bilyk JR, Yen MT, Mawn LA. Oral antibiotics for meibomian gland-related ocular surface disease: a Report by the American Academy of Ophthalmology. Ophthalmology. 2016;123(3):492-496. PMID: 26707417.
Blackie CA, Coleman CA, Holland EJ. The sustained effect (12 months) of a single-dose vectored thermal pulsation procedure for meibomian gland dysfunction and evaporative dry eye. Clin Ophthalmol. 2016;10:1385-1396. doi:10.2147/OPTH.S109663.
Arita R, Itoh K, Inoue K, Kuchiba A, Yamaguchi T, Amano S. Contact lens wear is associated with decrease of meibomian glands. Ophthalmology. 2009;116(3):379-384. doi:10.1016/j.ophtha.2008.10.012. PMID: 19167077.