상방형

점상표층각막염(SPK)
한눈에 보는 핵심 포인트
섹션 제목: “한눈에 보는 핵심 포인트”1. 점상표층각막염(SPK)이란?
섹션 제목: “1. 점상표층각막염(SPK)이란?”점상표층각막염(superficial punctate keratitis / superficial punctate keratopathy: SPK)은 다양한 원인에 의해 각막상피 최표층 세포가 점상으로 탈락된 상태입니다. 플루오레세인 생체염색을 시행하면 상피결손부가 점상 또는 집락된 염색상으로 관찰됩니다. 기저세포층은 보존되어 있으며, 손상이 더 깊게 진행되면 각막미란, 실질까지 이르면 각막궤양이라고 합니다.
중요한 전제로서, SPK는 어디까지나 ‘소견’일 뿐 독립된 질환명이 아닙니다. 안과 외래에서 이물감을 주소로 하는 환자에서 가장 흔하게 관찰되는 소견이며, 그 배후에는 다양한 원인 질환이 숨어 있습니다. 따라서 SPK 진료에서는 원인 검색이 치료 방침 결정의 첫걸음이 됩니다.
한편, 예외적으로 독립된 질환 단위로 취급되는 것은 Thygeson 점상표층각막염(Thygeson superficial punctate keratitis: TSPK)입니다. TSPK는 1950년 Phillips Thygeson에 의해 보고된 양안성·재발성 각막상피염으로, 명확한 원인 질환이 확인되지 않는 특발성 표층각막염으로서 별항에서 기술됩니다.
주요 원인 범주
섹션 제목: “주요 원인 범주”- 눈물 관련: 안구건조증(눈물분비 감소형, BUT 단축형), 마이봄샘 기능부전(MGD) 1)
- 물리적·기계적 요인: 콘택트렌즈 장애, 속눈썹 난생, 안검내반, 결막이완증
- 화학적 요인: 점안약의 약물 독성(방부제 염화벤잘코늄 포함), 전신 항종양제의 눈물액 이행
- 염증·알레르기: 알레르기결막염, 봄철각결막염, 상윤부각결막염(SLK)
- 감염성: 단순포진바이러스, 아데노바이러스
- 신경·안검 장애: 삼차신경마비, 안면신경마비, 토안
- 특발성: Thygeson 표층점상각막염
SPK는 병명이 아니라, 각막상피가 어떤 원인으로 손상된 결과 관찰되는 «소견»입니다. 원인을 규명하지 않으면 근본적인 치료가 불가능하므로, SPK가 확인되면 반드시 원인 검색을 시행해야 합니다. Thygeson 표층점상각막염만 예외적으로 독립된 질환 단위로 취급됩니다.
2. 주요 증상 및 임상 소견
섹션 제목: “2. 주요 증상 및 임상 소견”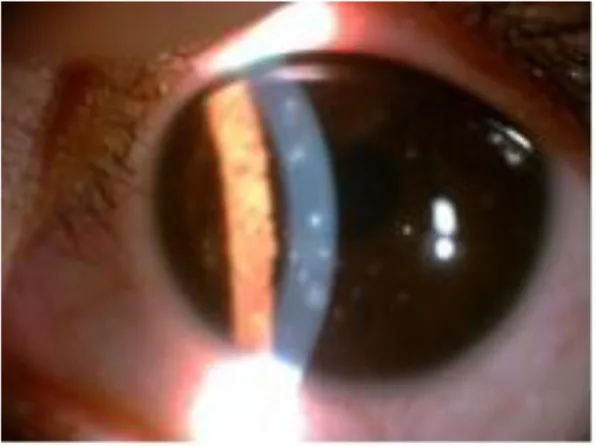
자각 증상
섹션 제목: “자각 증상”환자가 호소하는 증상은 다양하며, 안과 질환에서 나타날 수 있는 거의 모든 증상이 SPK로 인해 발생할 수 있다.
- 이물감:가장 빈도가 높으며, 이물감을 주소로 하는 외래 환자의 기저 병태 중 가장 많다.
- 통증/안통:상피 장애의 정도에 따라 경도에서 중등도의 통증을 동반한다.
- 시력 저하/안개시:동공 영역에 병변이 미치면 발생한다.
- 눈부심:빛에 대한 과민성. 악화기에 현저해진다.
- 건조감:눈물 기능 저하형에서 현저하다.
- 충혈:결막 충혈의 합병.
- 피로감/안정피로:만성 경과에서 지속된다.
- 안 분비물 및 소양감: 알레르기성 및 감염성에서 현저함.
임상 소견(의사가 진찰에서 확인하는 소견)
섹션 제목: “임상 소견(의사가 진찰에서 확인하는 소견)”세극등 현미경 검사에서는 육안적으로 병변을 관찰할 수 없는 예가 많아, 플루오레세인 생체염색 평가가 진단의 핵심이 된다. 염색상은 점상, 나선상, 균열선 양상 등 다양한 형태를 나타내며, 손상 정도에 따라 염색성이 다르다.
염색 부위에 따른 원인 추정
섹션 제목: “염색 부위에 따른 원인 추정”염색 부위는 원인 질환 추정에 유용하며, 일상 진료의 기본 접근법이다.
중앙형
주요 원인 질환: 신경마비성 각막증, Thygeson 점상 표층 각막염, 속눈썹에 의한 기계적 장애, 하드 콘택트렌즈(HCL) 장애, 안구건조증.
관찰 포인트: 각막 지각 검사와 속눈썹 상태를 확인한다.
하방/안검렬형
미만성/국소형
진행도 기준
섹션 제목: “진행도 기준”- 경증 SPK: 산재된 점상 염색. 자각 증상 경도~중등도.
- 후기 스테이닝(목욕제 각막증): 점안 후 시간이 지나서 플루오레세인이 스며드는 소견. 상피 장벽 기능 장애를 나타낸다. 약물 독성에서 높은 빈도.
- 허리케인 각막상피증: 각막 중심부에 소용돌이 모양의 염색 패턴. 약물 독성의 중등도 소견.
- 상피 균열선(epithelial crack line): 균열 모양의 선상 결손. 약물 독성의 중증형.
- 지속성 상피 결손: SPK가 진행되어 광범위한 상피 결손으로 이행된 상태.
티게손 점상 표층각막염의 소견
섹션 제목: “티게손 점상 표층각막염의 소견”TSPK는 일반적인 원인별 SPK와는 다른 독립적인 질환으로, 특징적인 임상 양상을 보인다.
- 양안성·재발성: 일반적으로 양안성이며, 악화와 관해를 반복하는 경과를 보인다.
- 각막 중심부의 융기 병변: 회백색의 유원형, 약간 융기된 점상 혼탁이 산재한다. 각 병소는 과립상 변화의 집합체이며, 보통 각안에 약 20개, 최대 50개 정도 관찰된다.
- 결막의 안정성: 결막 충혈이나 염증 반응이 없다는 점이 감별의 중요한 단서이다.
- 플루오레세인 염색: 병소 중심부가 점상으로 염색된다. 병변 주변의 각막상피는 정상이다.
- 각막 감각: 정상 또는 약간 저하되는 정도에 머문다.
- 자각 증상의 빈도: 이물감 48.8%, 눈부심 41.9%, 시야 흐림 36.0%, 눈물 흘림 15.1%. 안통은 드뭅니다.
- 병력 기간: 한 번의 에피소드는 1~2개월 지속되며, 관해까지 약 6주가 소요됩니다. 재발은 수년에서 수십 년간 지속될 수 있으며, 최장 41년의 기록도 있습니다. 최종적으로는 반흔을 남기지 않고 소멸되는 경향이 있습니다.
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”SPK의 원인은 다양합니다. 다음에 임상적으로 빈도가 높은 순서대로 나열합니다.
눈물 관련
섹션 제목: “눈물 관련”- 눈물 분비 감소형 안구건조증: 눈물의 기초 분비 저하로 인해 발생합니다. Schirmer I법 5mm 이하, BUT 5초 이하가 진단 기준의 지표입니다3). 노화, 쇼그렌 증후군, 류마티스 관절염, 항콜린제 복용 등이 위험 인자입니다.
- BUT 단축형 안구건조증: 눈물량은 유지되나 눈물막 안정성이 저하되어 깜빡임 직후 눈물막이 파괴되는 병형이다. VDT 작업, 에어컨, 콘택트렌즈 착용 등과 관련된다3).
- 마이봄샘 기능장애(MGD): 마이봄샘 개구부 폐쇄나 지질 분비 이상으로 눈물막 지질층이 손상되어 증발 항진형 안구건조증과 난치성 SPK를 나타낸다1,4). 하방~안검열 부위의 SPK가 전형적이다.
물리적·기계적 요인
섹션 제목: “물리적·기계적 요인”- 하드콘택트렌즈 장애: 각막 중심부에 국한된 SPK를 유발한다. 착용 시간 연장이나 렌즈 피팅 불량이 위험요인이다.
- 소프트콘택트렌즈 장애: 미만성 또는 하방의 SPK를 나타낸다. 렌즈 오염, 착용 시간 연장, 산소 투과성 부족이 관련된다9). 3시·9시 방향 염색은 원형 국소 SPK로 콘택트렌즈 특유의 소견이다.
- 난생 및 안검내반: 속눈썹이 각막 표면을 긁어 기계적 장애를 유발한다.
- 결막 이완증: 하방 안검열 부위로 이완된 결막이 유입되어 깜빡임 시 마찰을 증가시킨다.
화학적 요인
섹션 제목: “화학적 요인”- 약물 독성 각막병증:안약 방부제(염화벤잘코늄: BAC)가 주된 원인이며, 주성분의 독성으로 인해 발생하기도 한다. 항녹내장제, 항균제, 항진균제, 항바이러스제, NSAIDs 점안액, 베타차단제, 점안마취제에서 보고가 많다. 경증에서는 안구건조증과 유사한 안검렬부~하방 SPK를 보이며, 중증화되면 허리케인 각막상피병증, 상피 크랙라인, 지속성 상피결손으로 진행한다. 장기간의 점안 독성 부하는 윤부 기능부전 및 위안유사천포창의 유발 요인이 된다. TS-1 등의 항암제 전신 투여 시 각막 상방 윤부에서 상피 장애가 발생한다.
염증·알레르기
섹션 제목: “염증·알레르기”- 알레르기 결막염·춘계카타르:상방형 SPK의 대표적인 원인이며, 거대 유두 및 점액성 안분비물을 동반한다5).
- 상윤부각결막염(SLK):50세 이상에서 호발하는 상윤부의 만성 염증으로, 상방형 SPK와 사상각막염을 유발한다.
- 프릭텐 각막염(마이봄샘염 각결막 상피증):마이봄샘염과 관련된 IV형 알레르기에 의한 양안성 재발성 각막염.
감염성
섹션 제목: “감염성”- 단순포진바이러스 각막염(상피형):단안성, 각막 지각 저하, 수지상 궤양이 전형적이다. 초기에는 점상 또는 성상(별모양)의 상피 소견을 보이기도 하여 SPK와의 감별이 필요하다7).
- 아데노바이러스 각막염:유행성 각결막염에 동반된 다발성 상피하 침윤으로 관찰된다. 선행하는 결막염 병력이 감별점이 된다.
신경·안검 장애
섹션 제목: “신경·안검 장애”- 신경마비성 각막증: 삼차신경 손상으로 각막 감각이 저하되고 상피 복구 기능이 파괴되어 중심형 SPK가 발생한다. 각막 헤르페스 후, 대상포진 안증, 삼차신경 수술 후, 뇌간 병변 등이 원인이 된다.
- 토안성 각막증: 안검 폐쇄 부전으로 각막 하방이 건조해진다. 안면신경마비, 갑상선 안병증, 안와 종양, 수면 중 안검 폐쇄 부전, 혼수 등이 기저 질환이다.
- 당뇨병성 각막증: 당뇨병으로 인한 신경 장애와 상피 접착성 저하로 발생한다.
특발성: Thygeson 점상 표층 각막염
섹션 제목: “특발성: Thygeson 점상 표층 각막염”원인 불명의 재발성 양안 각막 상피염이다. HLA-DR3와의 연관성이 보고되어 면역학적 기전의 관여가 시사된다2). HLA-DR3 공유를 통해 체강 질병과의 합병이 보고되었다2). 사이클로스포린 A나 타크로리무스 등의 면역억제제가 효과적이므로 T세포 매개 면역 반응이 추정된다. 바이러스 관련설도 제기되었으나 PCR 검토에서는 원인 바이러스가 동정되지 않았다.
전신 질환과의 연관성
섹션 제목: “전신 질환과의 연관성”류마티스 관절염 등의 교원병, 당뇨병, 아토피 피부염은 SPK의 기저 질환이 될 수 있다. 치료 방침을 세울 때 전신 질환 청취가 중요하다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”SPK의 진료는 소견 확인에 그치지 않고 “무엇이 원인이 되어 상피가 손상되었는지”를 체계적으로 검색하는 것이 치료 방침 결정의 핵심입니다.
진단 과정
섹션 제목: “진단 과정”- 문진:발병의 급성/만성 여부, 단안성/양안성 여부, 콘택트렌즈 착용력, 사용 중인 점안약 및 경구약, 외상 또는 이물 노출력, 전신 질환력(류마티스 관절염, 당뇨병, 아토피, 쇼그렌 증후군 등)을 청취한다. 급성·단안성인 경우 외인성(이물·화학물질), 만성·양안성인 경우 내인성(안구건조증·MGD·약물 독성)의 가능성이 높다.
- 세극등 현미경 검사:상피하 침윤 등의 염증 소견 유무, 결막 충혈, 전방 내 염증 유무를 확인한다.
- 플루오레세인 생체염색:염색 부위 및 패턴을 통해 원인을 추정한다(섹션 2의 CardGrid 참조).
- 환경 인자 평가(6항목):눈물 기능, 눈꺼풀, 각막 감각, 결막, 사용 약제, 전신 질환 각 항목을 평가한다.
- 정량 평가:SPK 중증도를 객관화하기 위해 AD 분류 또는 플루오레세인 염색 점수를 사용한다.
주요 검사법
섹션 제목: “주요 검사법”- Schirmer 검사 제Ⅰ법:눈물의 기초 분비 및 반사성 분비를 측정한다. 5분 후 측정값이 10mm 이상이면 정상, 5mm 이하이면 눈물 분비 감소형 안구건조증을 의심한다.
- 눈물막 파괴시간(BUT):플루오레세인 점안 후 개검을 유지하고 눈물막에 건조반이 나타날 때까지의 시간을 측정한다. 5초 이하로 이상 판정하며, BUT 단축형 안구건조증의 진단 근거가 된다3,8).
- 눈물 메니스커스 관찰:아래눈꺼풀 가장자리의 눈물 초승달 높이를 평가한다. 감소형 안구건조증에서는 낮은 값을 보인다.
- Cochet-Bonnet 각막 감각계:각막 헤르페스, 당뇨 각막병증, LASIK 수술 후, 장기 콘택트렌즈 착용자, 안면신경마비 등에서 감소한다. 감각 저하는 눈물의 반사성 분비를 감소시켜 SPK를 악화시킨다.
- 공초점 현미경 검사:Thygeson SPK에서는 표층 및 기저 상피 세포층에 별모양의 고반사성 침착물, 기저 상피층으로의 랑게르한스 세포 침윤, 전방 실질 혼탁이 관찰된다. 질환 지속 기간이 긴 눈일수록 변화가 심하게 나타난다.
- 눈물 검사:락토페린 정량, MMP-9 검사 등이 보조적으로 사용된다.
- 전신 질환 선별검사:항 SS-A/SS-B 항체, HbA1c, 혈청 IgE 등을 필요에 따라 평가한다.
정량 평가법
섹션 제목: “정량 평가법”- AD 분류:SPK의 면적(Area: A0
A3)과 밀도(Density: D0D3)를 각각 3점 만점으로 평가하여, 예를 들어 A2D2와 같이 표현한다. - 플루오레세인 염색 점수:각막을 3개 영역으로 나누어 각 영역을 0~3점으로 평가하고 총 9점 만점으로 표현한다. 시간에 따른 변화 추적에 사용된다.
- NEI 척도:각막을 5개 영역으로 나누어 각 영역을 0~3점으로 평가하고 총 15점 만점으로 표현하는 국제적 지표이다.
감별 진단
섹션 제목: “감별 진단”| 감별 대상 | 감별 포인트 |
|---|---|
| 각막 헤르페스(상피형) | 편안성, 지각 저하, 수지상 궤양 |
| 아데노바이러스 각막염 | 선행 결막염, 다발성 상피하 침윤 |
| Thygeson SPK | 양안, 중앙, 결막 정온, 융기 병변 |
| 안구건조증 / MGD | 하방 SPK, BUT 단축, 누액 이상 |
| 약물 독성 각막병증 | 점안력, 안검렬부 SPK, 후기 염색 |
| 알레르기성 각결막염 | 상방 SPK, 거대 유두, 가려움증 |
| 신경마비성 각막병증 | 중앙 SPK, 각막 지각 저하 |
| 토안성 각막병증 | 안검 폐쇄 부전, 하방 SPK |
5. 표준 치료법
섹션 제목: “5. 표준 치료법”SPK 치료의 대원칙은 「원인 제거」와 「각막 상피 보호·수복」의 병용이다. 원인 질환에 따라 치료 전략이 크게 다르므로, 원인별 접근법을 아래에 제시한다.
눈물 보충·보호
눈물 동태 개선
원인별 치료 프로토콜
섹션 제목: “원인별 치료 프로토콜”안구건조증에 의한 SPK
섹션 제목: “안구건조증에 의한 SPK”- 1차 선택:히알레인 점안액(0.1%) 1일 4-6회.
- BUT 단축형에서의 병용:
- 중증 예:누점 플러그 삽입술 또는 누점 봉합술 시행.기존 점안 치료와 비교하여 자각 증상·눈물막 안정성·상피 장애 모두 유의하게 개선됩니다3).
- 보조:부신피질 스테로이드 점안액은 자각 증상과 눈물막 안정성 개선에 유용하지만,안압 상승에 주의하여 사용합니다3).
마이봄샘 기능 이상(MGD)에 의한 SPK
섹션 제목: “마이봄샘 기능 이상(MGD)에 의한 SPK”- 온찜질 및 안검 위생:핫팩(40°C,5분)과 안검 마사지를 1일 1-2회 시행합니다1).
- 안연고:타리비드 안연고(0.3%)를 매우 소량만 안검연에 얇게 도포합니다.
- 점안액: 필요에 따라 히알레인 점안액(0.1%)을 사용한다.
- 염증이 심한 경우:
알레르기 결막염에 의한 SPK
섹션 제목: “알레르기 결막염에 의한 SPK”중증도에 따라 단계적으로 추가한다5).
약물 독성 각막병증
섹션 제목: “약물 독성 각막병증”- 원인 약물 중단 또는 변경: 항녹내장제, NSAIDs, 항균제 등 의심되는 점안약을 중단한다.
- 방부제 무첨가 제제로 전환: 동일한 약효 범위 내에서 방부제 프리 제제가 있는 경우 이를 선택한다.
- 보충 요법: 방부제 프리 인공눈물을 자주 점안한다.
- 보조 요법: 충혈이나 여포결막염이 현저한 경우 저농도 스테로이드 점안액을 고려할 수 있으나, 상처 치유 지연에 유의한다.
신경마비성 각막병증 · 당뇨 각막병증 · 토끼눈증 각막병증
섹션 제목: “신경마비성 각막병증 · 당뇨 각막병증 · 토끼눈증 각막병증”- 강제 폐검(메파치클리어 등) 및 보호용 소프트콘택트렌즈 착용을 시행한다.
- 히알레인 점안액(0.1%) 1일 4~6회.
- 타리비드 안연고(0.3%) 1일 2~4회 점안.
- 중증·지연 사례에서는 양막이식, 자가혈청 점안액, 신경영양인자 관련 치료 등이 고려된다.
속눈썹 난생 및 안검내반
섹션 제목: “속눈썹 난생 및 안검내반”- 정기적인 속눈썹 제모와 전기분해를 시행한다.
- 근치를 위해 안검성형술을 시행한다.
Thygeson 점상표층각막염
섹션 제목: “Thygeson 점상표층각막염”- 경증례: 자각 증상이 가벼우면 경과 관찰만으로 충분하다.
- 증상례: 플루오로메토론 점안액(0.1%) 1일 4회.
- 점감: 재발이 반복되므로 증상 소실 후에도 수개월에 걸쳐 스테로이드 점안제를 점감하고, 주 1회~격주 유지량까지 감량한다.
- 대체 요법:
- 금기 및 무효: 이독스유리딘은 고스트 혼탁과 전부 실질 반흔을 유발하므로 사용하지 않습니다. 항생제는 효과가 없습니다. 표층 각막절제술(PTK)은 부분적 개선에 그치고 재발률이 높아 권장되지 않습니다.
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”각막상피 교체 장애
섹션 제목: “각막상피 교체 장애”각막상피는 기저세포층으로부터의 교체를 통해 항상적으로 재생됩니다. SPK는 최표층 세포의 탈락 항진 또는 기저세포로부터의 세포 공급 저하로 인해 교체 균형이 깨진 초기 상태로 이해됩니다. 실제로 많은 증례에서 전자, 즉 탈락 항진이 주된 원인이 됩니다.
원인별 분자 및 세포 기전
섹션 제목: “원인별 분자 및 세포 기전”- 안구건조증: 눈물막의 불안정화로 인해 안구표면이 건조해지고 상피세포에 스트레스가 가해집니다. 염증성 사이토카인(IL-1, TNF-α)과 MMP-9의 활성화가 상피 장벽을 파괴합니다6).
- 마이봄샘 기능부전: 마이봄샘 지질의 질적·양적 이상으로 눈물막의 지질층 기능이 저하되어 증발 항진과 눈물막 불안정화가 발생한다1). 만성 염증에 의해 마이봄샘 폐쇄가 진행되는 악순환이 형성된다.
- 약물 독성: 방부제 벤잘코늄염화물(BAC)이 각막 상피 세포막의 인지질층을 파괴하여 장벽 기능을 손상시킨다. 경미한 상피 손상에서도 플루오레세인이 쉽게 스며들어 후기 염색(late staining) 양상으로 가시화된다. 장기 노출은 윤부줄기세포 기능 저하를 초래한다.
- 신경마비성 각막증: 삼차신경 지배 소실로 신경영양인자(물질 P, CGRP, NGF)의 공급이 중단되어 상피의 부착성과 창상 치유 능력이 저하된다.
Thygeson 점상표층각막염의 면역학적 기전
섹션 제목: “Thygeson 점상표층각막염의 면역학적 기전”Thygeson SPK 병소에서는 상피 내로 림프구를 주체로 하는 단핵구 침윤이 관찰된다. 면역학적 기전을 지지하는 소견은 다음과 같다.
- HLA-DR3과의 연관성: 환자에서 HLA-DR3 보유율이 유의하게 높은 것으로 보고되었다2). HLA-DR3은 클래스 II 주조직적합유전자복합체(MHC) 분자로, T 세포에 항원을 제시하는 역할을 담당한다.
- 랑게르한스 세포 침입: 공초점현미경에서 기저 상피층으로의 랑게르한스 세포 침입이 일관되게 관찰된다. 항원제시세포의 활성화가 병태 형성에 관여한다.
- 자가면역 질환과의 연관성: 체강 질환, 애디슨병, 쇼그렌 증후군, 전신성 홍반성 루푸스 등 HLA-DR3 관련 자가면역 질환과의 동반 사례가 보고되었다2).
- 면역억제제의 효과: 저농도 코르티코스테로이드, 사이클로스포린 A, 타크로리무스가 효과적이며, T 세포 매개 면역 반응이 추정된다.
조직학적 변화와 장기 경과
섹션 제목: “조직학적 변화와 장기 경과”Thygeson SPK에서는 세포 내 및 세포 간 부종, 상피하 신경총, 보우만막, 전부 실질의 미세한 변화가 관찰된다. 이러한 변화는 질병 지속 기간이 긴 눈일수록 더 심각하다. 그러나 일반적으로 병변 소실 후 반흔을 남기지 않으며 시력 예후는 양호하다.
7. 최신 연구와 향후 전망
섹션 제목: “7. 최신 연구와 향후 전망”Thygeson SPK와 체강 질환의 면역유전학적 연관성
섹션 제목: “Thygeson SPK와 체강 질환의 면역유전학적 연관성”Tagmouti 등은 4년간의 체강질병(셀리악병) 병력이 있는 20세 여성에서 Thygeson SPK가 발생한 증례를 보고했다2). 체강질병은 HLA-DQ2 및 HLA-DQ8과 강하게 연관된 자가면역 질환으로, 환자의 90% 이상이 HLA-DR3 대립유전자를 보유한다. Thygeson SPK에서도 HLA-DR3와의 연관성이 이전부터 지적되어 왔으며, 두 질환 간의 면역유전학적 연관성이 시사된다.
Tagmouti 등은 “Thygeson 점상 표층각막염 증례에서는 공통된 유전적 소인을 고려하여 체강질병(셀리악병) 선별검사를 고려해야 한다”고 언급했다2).
이 증례에서는 시클로스포린 A 2% 점안액을 하루 3회, 6개월간 점진적으로 감량 투여하여 완전 관해가 달성되었으며, 3년간의 추적 관찰에서 재발이 관찰되지 않았다2). 면역조절 요법으로서 시클로스포린 점안액의 유효성이 재확인되었으며, Thygeson SPK와 자가면역 질환 간의 연관성을 탐구하는 향후 연구의 중요성이 시사된다.
안구건조증 치료의 발전
섹션 제목: “안구건조증 치료의 발전”눈물막의 지질층, 수성층, 뮤신층 각 층에 대한 표적 치료의 발전으로 SPK를 주소로 하는 증례에서도 병태 기반 치료 선택이 확대되고 있다. TFOS DEWS III(2025)에서는 눈물막 층의 기능적 평가와 개별화 치료 전략이 제안되었다6,10). 생물학적 제제, 강렬한 펄스 광선(IPL) 치료, 새로운 뮤신 분비 촉진제 등이 연구 개발 중이다.
8. 참고문헌
섹션 제목: “8. 참고문헌”- 天野史郎, 有田玲子, 横井則彦, ほか. マイボーム腺機能不全診療ガイドライン. 日本眼科学会雑誌. 2010;114(6):557-587.
- Tagmouti A, Lazaar H, Benchekroun M, et al. Association Between Thygeson Superficial Punctate Keratitis and Celiac Disease. Cureus. 2025;17(3):e80252.
- ドライアイ研究会診療ガイドライン作成委員会. ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(4):489-592.
- 有田玲子, 天野史郎, 島﨑潤, ほか. マイボーム腺機能不全の定義と診断基準. あたらしい眼科. 2010;27(5):627-631.
- 日本眼科アレルギー学会. アレルギー性結膜疾患診療ガイドライン(第3版). 日本眼科学会雑誌. 2021;125(7):739-776.
- Jones L, Downie LE, Korb D, et al. TFOS DEWS II Management and Therapy Report. Ocular Surface. 2017;15(3):575-628.
- 日本眼感染症学会 感染性角膜炎診療ガイドライン改訂委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127(2):117-204.
- 島﨑潤. ドライアイの定義と診断基準(2016年版). あたらしい眼科. 2017;34(3):309-313.
- Carnt N, Keay L, Willcox M, et al. Contact lens-related adverse events: A review of the literature. Contact Lens and Anterior Eye. 2018;41(5):395-405.
- Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II Definition and Classification Report. Ocular Surface. 2017;15(3):276-283.
