เยื่อบุตาอักเสบ ที่มีการสร้างเยื่อบางๆ ประกอบด้วยไฟบรินและสารคัดหลั่งอักเสบบนผิวเยื่อบุตา เยื่อแท้ฝังตัวในเยื่อบุผิวเยื่อบุตา และมีเลือดออกเมื่อลอกออก เยื่อเทียมอยู่ผิวเผินและสามารถเอาออกได้ง่าย
เยื่อบุตาอักเสบ จากอะดีโนไวรัสเป็นสาเหตุที่พบบ่อยที่สุด และมักเกิดในทารกและเด็กเล็กการลอกเยื่อเทียมและการใช้ยาหยอดสเตียรอยด์ เป็นพื้นฐานของการรักษา แต่การลอกเยื่อแท้ยังเป็นที่ถกเถียง
การรักษาในระยะเฉียบพลันอย่างเหมาะสมมีความสำคัญเพื่อป้องกันภาวะแทรกซ้อน เช่น การยึดติดระหว่างเปลือกตาและลูกตา แผลเป็นที่กระจกตา และตาแห้ง
เยื่อบุตาอักเสบชนิดมีเยื่อ แท้และเยื่อบุตาอักเสบชนิดมีเยื่อ เทียมเป็นคำรวมสำหรับเยื่อบุตาอักเสบ ที่มีการสร้างเยื่อบางๆ ประกอบด้วยไฟบรินและเศษซากอักเสบบนเยื่อบุตา ส่วนเปลือกตา
เยื่อเทียมเกิดจากการอักเสบรุนแรงของเยื่อบุตา เป็นชั้นสีเทาขาวประกอบด้วยไฟบริน นิวโทรฟิล และสารคัดหลั่ง ไม่มีเซลล์เยื่อบุผิวเยื่อบุตา และสามารถลอกออกได้ง่ายด้วยคีม ในทางตรงกันข้าม เยื่อแท้มีเส้นเลือดฝอยเจริญเข้าไปในเยื่อบุผิวและยึดติดแน่นกับเยื่อบุตา ดังนั้นเมื่อลอกออกจะมีเลือดออกและเผยให้เห็นพื้นผิวที่ถูกกัดกร่อน
สาเหตุที่พบบ่อยที่สุดในทางคลินิกคือเยื่อบุตาอักเสบ จากอะดีโนไวรัส ในทารกและเด็กเล็ก โครงสร้างเยื่อบุผิวยังไม่สมบูรณ์จึงทำให้เกิดเยื่อเทียมได้ง่าย
Q
ความแตกต่างระหว่างเยื่อแท้และเยื่อเทียมคืออะไร?
A
เยื่อเทียมคือการแข็งตัวของไฟบรินและเซลล์อักเสบบนผิวเยื่อบุตา โดยไม่บุกรุกเข้าไปในเยื่อบุผิว จึงลอกออกได้ง่ายและมีเลือดออกน้อยที่สุด เยื่อแท้มีการอักเสบรุนแรงกว่า โดยมีร่างแหไฟบรินเจริญเข้าไปในเยื่อบุผิว เมื่อลอกออกจะมีเลือดออกและเกิดการกัดกร่อน เยื่อแท้เพิ่มความเสี่ยงต่อการเกิดแผลเป็นที่เยื่อบุตา
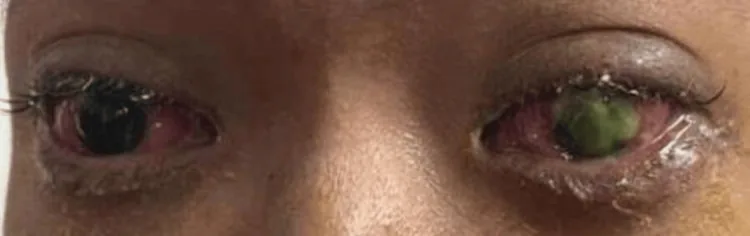
ภาพเยื่อบุตาอักเสบชนิดมีเยื่อแท้และเยื่อบุตาอักเสบชนิดมีเยื่อเทียม Che Ku Hafiza Che Ku Amran, Qi Zhe Ngoo, Fadil Awis Qarni A Rare Case of Corneal Perforation Secondary to Gonococcal Keratoconjunctivitis 2024 Nov 23 Cureus.; 16(11):e74312 Figure 1. PM
CI D: PMC11666296. License: CC BY.
ตาทั้งสองข้างมีภาวะเลือดคั่งของ
เยื่อบุตา อย่างชัดเจนและเปลือกตาบวม โดยมีเยื่อบางๆ หนาสีเหลืองเขียวปกคลุม
กระจกตา ข้างขวา นี่คือลักษณะที่พบบนผิวตาใน
เยื่อบุตาอักเสบชนิดมีเยื่อ แท้หรือเยื่อเทียมชนิดรุนแรง
อาการหลักคือ ตาแดง รู้สึกมีสิ่งแปลกปลอม น้ำตาไหล และมีขี้ตาใส การระคายเคืองจากเยื่อเทียมทำให้เกิดความรู้สึกไม่สบายอย่างรุนแรง เปลือกตาบวมอาจทำให้ลืมตาได้ยาก อาจเป็นข้างเดียวหรือสองข้างขึ้นอยู่กับความรุนแรงของการอักเสบ
พบเยื่อบางสีเหลืองที่เยื่อบุตา ส่วนเปลือกตาและส่วนโค้ง เยื่ออาจเป็นหย่อมๆ หรือคลุมเยื่อบุตา ส่วนเปลือกตาทั้งหมด ไม่ค่อยลุกลามถึงเยื่อบุตา ส่วนลูกตา
เมื่อย้อมด้วยฟลูออเรสซีน เยื่อจะติดสีเขียวสด และอาจมีข้อบกพร่องของเยื่อบุกระจกตา ร่วมด้วย มีภาวะเยื่อบุตา แดง เยื่อตาบวม ขี้ตาขุ่นมูกหนอง และต่อมน้ำเหลืองที่หน้าหูโต
ในเด็กทารกและเด็กเล็กที่เป็นเยื่อบุตาอักเสบ จากไวรัส การสร้างฟอลลิเคิลจะน้อย และการสร้างเยื่อเทียมเป็นหลัก ในผู้ใหญ่ เยื่อเทียมจะมีเลือดออกง่ายเมื่อลอกออก
เยื่อบุตาอักเสบชนิดมีเยื่อ จริงและเยื่อเทียมเกิดจากหลายสาเหตุ
สาเหตุจากการติดเชื้อ มีดังนี้:
อะดีโนไวรัส : สาเหตุที่พบบ่อยที่สุด ทำให้เกิดเยื่อเทียมในเยื่อบุตาอักเสบ จากไวรัสชนิดระบาด (EKC ) และในรายรุนแรงกลายเป็นเยื่อจริงสเตรปโตค็อกคัสชนิดเบตาฮีโมไลติก : ทำให้เกิดเยื่อจริงโกโนค็อกคัส : ทำให้เกิดเยื่อจริงร่วมกับเยื่อบุตาอักเสบ ชนิดมีหนองบาซิลลัสคอตีบ : สาเหตุสำคัญทางประวัติศาสตร์ของเยื่อบุตาอักเสบ ชนิดเยื่อจริงไวรัสเฮอร์ปีส์ซิมเพล็กซ์และอีบีวี : อาจทำให้เกิดเยื่อเทียมคลามัยเดีย : ทำให้เกิดเยื่อเทียมบางในเยื่อบุตาอักเสบ ชนิดอินคลูชันในทารกแรกเกิด
สาเหตุที่ไม่ใช่การติดเชื้อ ได้แก่:
กลุ่มอาการสตีเวนส์-จอห์นสัน / การตายของผิวหนังชั้นนอกแบบเป็นพิษ (TEN)เพมฟิกอยด์ตา : สร้างเยื่อเทียมในระยะเฉียบพลันโรคกราฟต์เวอร์ซัสโฮสต์ (GVHD) : เกิดเยื่อเทียมในระยะเฉียบพลันเยื่อบุตาอักเสบ ชนิดลิกเนีย (ligneous conjunctivitis)การบาดเจ็บจากสารเคมี / แผลไหม้ : การอักเสบรุนแรงทำให้เกิดการสร้างเยื่อ
เยื่อบุตาอักเสบ จากอะดีโนไวรัสติดต่อได้ง่ายมาก ดังนั้นการล้างมือให้สะอาดและหลีกเลี่ยงการใช้ผ้าเช็ดตัวและยาหยอดตาร่วมกันจึงเป็นสิ่งสำคัญ หากติดเชื้อ ควรพักอยู่บ้านเพื่อป้องกันการแพร่กระจาย และระวังการแพร่เชื้อไปยังผู้อื่นประมาณ 2 สัปดาห์แม้อาการจะดีขึ้นแล้วก็ตาม
การวินิจฉัยขึ้นอยู่กับประวัติโรคและผลการตรวจทางคลินิก ยืนยันเยื่อโดยการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) และประเมินขอบเขตของเยื่อและความเสียหายของเยื่อบุกระจกตา ด้วยการย้อมฟลูออเรสซีน
การมีหรือไม่มีเลือดออกเมื่อลอกเยื่อเทียมด้วยคีมใช้เพื่อแยกความแตกต่างระหว่างเยื่อแท้และเยื่อเทียม อย่างไรก็ตาม ความแตกต่างทางคลินิกอาจไม่ชัดเจนในบางกรณี1)
การตรวจด้วยกล้องจุลทรรศน์ของสเมียร์ขี้ตา (Diff-Quick) มีประโยชน์ในการประมาณโรคต้นเหตุ ในกรณีติดเชื้อไวรัส จะพบเซลล์โมโนนิวเคลียร์เป็นส่วนใหญ่ ส่วนการติดเชื้อแบคทีเรียจะพบนิวโทรฟิลเป็นส่วนใหญ่ ควรสังเกตว่าการขูดเยื่อเทียมระหว่างเก็บตัวอย่างอาจทำให้พบนิวโทรฟิลเป็นส่วนใหญ่
การตรวจ PCR มีประโยชน์ในการระบุจุลินทรีย์ เช่น อะดีโนไวรัส ชุดตรวจวินิจฉัยอย่างรวดเร็วสำหรับอะดีโนไวรัส (วิธีอิมมูโนโครมาโตกราฟี) ก็สามารถยืนยันได้หากให้ผลบวก
สาเหตุที่ไม่ใช่การติดเชื้อ เช่น SJS , เพมฟิกอยด์ และ GVHD ประเมินได้จากการประเมินอาการทางระบบ เยื่อบุตาอักเสบ ชนิดลิกเนียมีลักษณะเฉพาะคือเยื่อเทียมหนา สีขาวเหลือง แข็ง และอาจมีการสร้างเยื่อคล้ายกันบนเยื่อบุช่องปากร่วมด้วย
พื้นฐานของการรักษาคือการจัดการโรคต้นเหตุและการควบคุมการอักเสบของเยื่อบุตา
การจัดการกับเยื่อเทียม
การนำเยื่อเทียมออก : หากมีรอยโรคที่เยื่อบุกระจกตา ให้นำออกด้วยคีม จับปลายด้านหนึ่งของเยื่อเทียมให้กว้าง โดยลดการรุกรานต่อเยื่อบุตา ให้น้อยที่สุด
การขูดเยื่อแท้ : มีข้อถกเถียงเนื่องจากการนำออกจะทำให้พื้นผิวที่ถูกกร่อนเปิดออกและเพิ่มความเสี่ยงต่อการเกิดแผลเป็น1)
การรักษาแบบประคับประคอง : มีรายงานกรณีที่เยื่อเทียมหายไปเองโดยใช้เพียงยาหยอดสเตียรอยด์ และน้ำตาเทียม 1)
การรักษาด้วยยา
ยาหยอดสเตียรอยด์ : ใช้ dexamethasone หรือ fluorometholone 0.1% วันละ 3–6 ครั้งเพื่อควบคุมการอักเสบ ระวังการยืดระยะเวลาของการติดเชื้อและใช้ขนาดต่ำสุด
ยาหยอดต้านเชื้อแบคทีเรีย : ใช้ร่วมกันเพื่อป้องกันการติดเชื้อแบคทีเรียผสม หากมีข้อบกพร่องของเยื่อบุกระจกตา มีความสำคัญในการป้องกันการติดเชื้อทุติยภูมิ
น้ำตาเทียม : การหยอดบ่อยครั้งโดยไม่มีสารกันเสียช่วยชะล้างสารคัดหลั่ง โดยเฉพาะในสาเหตุที่ไม่ติดเชื้อ (SJS , pemphigoid, GVHD) จะทำอย่างจริงจัง
หากมีการยึดติดระหว่างเปลือกตาและลูกตา ให้แยกพังผืดใน fornix ทุกวันด้วยแท่งแก้ว ในกรณีการสร้างเยื่อที่เกี่ยวข้องกับ SJS ให้พิจารณาหยุดยาสาเหตุและการปลูกถ่ายเยื่อหุ้มน้ำคร่ำในระยะแรก
ในเยื่อบุตาอักเสบ ชนิด lignosa หากเกี่ยวข้องกับกรด tranexamic การหยุดยาจะทำให้ดีขึ้น ในสาเหตุอื่น ให้ลดการอักเสบด้วยสเตียรอยด์ หรือยากดภูมิคุ้มกัน
นัดตรวจซ้ำภายใน 3–7 วันเพื่อตรวจสอบการหายและภาวะแทรกซ้อน
Q
จำเป็นต้องนำเยื่อเทียมออกเสมอหรือไม่?
A
การนำเยื่อเทียมออกเป็นที่แนะนำอย่างกว้างขวาง แต่รายงานล่าสุดแสดงให้เห็นว่าการรักษาแบบประคับประคอง (เฉพาะยาหยอดตาสเตียรอยด์ และน้ำตาเทียม ) ก็ให้ผลลัพธ์ที่ดีได้ 1) การนำออกมีประสิทธิภาพเมื่อมีความผิดปกติของเยื่อบุกระจกตา แต่หากสงสัยว่าเป็นเยื่อแท้ ต้องตัดสินใจอย่างระมัดระวังเนื่องจากเสี่ยงต่อการเลือดออกและเกิดแผลเป็น
การเกิดเยื่อมีสาเหตุจากการอักเสบรุนแรงของเยื่อบุตา
เยื่อเทียมคือการแข็งตัวของสารคัดหลั่งไฟบรินบนผิวเยื่อบุตา นิวโทรฟิลและเซลล์เยื่อบุที่ตายแล้วพันกันในร่างแหไฟบริน ไม่มีหลอดเลือดหรือท่อน้ำเหลือง มีลักษณะโปร่งแสงคล้ายไข่มุก และเมื่อลอกออก เยื่อบุจะยังคงอยู่
ในเยื่อแท้ การอักเสบที่รุนแรงกว่าทำให้สารคัดหลั่งซึมเข้าสู่ชั้นผิวของเยื่อบุ ร่างแหไฟบรินแทรกระหว่างเซลล์เยื่อบุ เกิดเป็นเยื่ออักเสบที่มีหลอดเลือดมากพร้อมการเจริญของเส้นเลือดฝอย เยื่อบุเกิดเนื้อตายแบบแข็งตัว เมื่อลอกออกจะหลุดติดเยื่อบุและมีเลือดออก การหายเกิดขึ้นโดยการสร้างเนื้อเยื่อแกรนูเลชันใต้เยื่อ และเยื่อบุเคลื่อนที่มาสร้างใหม่
ในทารก โครงสร้างเยื่อบุยังไม่สมบูรณ์ ดังนั้นเยื่อบุที่ติดเชื้อทั้งหมดจะหลุดออกง่ายและเกิดเยื่อเทียมได้ง่าย ในผู้ใหญ่ เยื่อบุยังคงอยู่ จึงมีเลือดออกง่ายเมื่อลอกออก
เยื่อเทียมและเยื่อแท้เป็นสเปกตรัมต่อเนื่องกัน และเปลี่ยนไปตามระดับการอักเสบ ทางจุลพยาธิวิทยา มีเมทริกซ์ประกอบด้วยไฟบริน ไฟโบรเนกติน และเทนนาซินปนกับนิวโทรฟิล และในเยื่อเก่ายังพบมาโครฟาจด้วย
ยังไม่มีหลักฐานเพียงพอเกี่ยวกับการรักษาที่เหมาะสมที่สุดสำหรับเยื่อบุตาอักเสบ ชนิดเยื่อเทียมจากอะดีโนไวรัส การขูดเยื่อเทียมเป็นที่แนะนำโดยทั่วไป แต่ไม่มีการทดลองเปรียบเทียบไปข้างหน้าที่แสดงประสิทธิภาพ 1)
มีรายงานผลลัพธ์ที่ดีของเยื่อบุตาอักเสบ ชนิดเยื่อเทียมจากอะดีโนไวรัสด้วยการรักษาแบบประคับประคอง (เฉพาะยาหยอดตาสเตียรอยด์ และน้ำตาเทียม ) 1) มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมแสดงประสิทธิภาพของโพวิโดนไอโอดีนร่วมกับเดกซาเมทาโซนในการบรรเทาอาการเร็วขึ้น การใช้ไซโคลสปอริน เอร่วมกับยาหยอดตาสเตียรอยด์ ก็มีรายงานว่าช่วยลดอาการ
ในอนาคต จำเป็นต้องมีการศึกษาเปรียบเทียบเพื่อตรวจสอบประสิทธิภาพของการขูดเยื่อ
Gilmour KMcN, Ramaesh K. Case for conservative management of adenoviral pseudomembranous conjunctivitis. BMJ Case Rep. 2023;16:e253014.
Schuster V, Seregard S. Ligneous conjunctivitis. Surv Ophthalmol. 2003;48(4):369-88. PMID: 12850227.
De Cock R. Membranous, pseudomembranous and ligneous conjunctivitis. Dev Ophthalmol. 1997;28:32-45. PMID: 9386927.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต