เนื้องอกของต่อมน้ำตาคิดเป็นประมาณ 10% ของรอยโรคในเบ้าตา และแบ่งออกเป็นชนิดเยื่อบุผิวและชนิดไม่ใช่เยื่อบุผิว
เนื้องอกชนิดไม่ใช่เยื่อบุผิวคิดเป็น 70-80% ส่วนใหญ่เป็นต่อมน้ำตาอักเสบ หรือมะเร็งต่อมน้ำเหลือง
เนื้องอกชนิดเยื่อบุผิวที่ไม่ร้ายแรงโดยทั่วไปคือ pleomorphic adenoma (PA) และชนิดร้ายแรงโดยทั่วไปคือ adenoid cystic carcinoma (ACC)
Pleomorphic adenoma เป็นเนื้องอกที่ไม่ร้ายแรงที่พบบ่อยที่สุด คิดเป็นประมาณ 70% ของเนื้องอกชนิดเยื่อบุผิวของต่อมน้ำตา และหลักการคือการผ่าตัดเอาออกทั้งหมดโดยไม่ทำให้แคปซูลแตก
การลุกลามรอบเส้นประสาทใน ACC พบได้สูงถึง 85% และการพยากรณ์โรคไม่ดี (อัตรารอดชีวิต 10 ปี 20-30%)
มะเร็งต่อมน้ำเหลืองชนิด MALT คิดเป็น 70-80% ของกรณี ตอบสนองต่อการฉายรังสีได้ดี และการพยากรณ์โรคค่อนข้างดี
การวินิจฉัยต้องอาศัยการถ่ายภาพ (CT/MRI) และการตัดชิ้นเนื้อ แต่หากสงสัย pleomorphic adenoma ควรหลีกเลี่ยงการตัดชิ้นเนื้อเพื่อป้องกันแคปซูลแตก
เนื้องอกต่อมน้ำตาคือเนื้องอกที่เกิดจากต่อมน้ำตาภายในเบ้าตา อุบัติการณ์ต่อปีประมาณ 1 ต่อล้านคน และคิดเป็นประมาณ 10% ของรอยโรคในเบ้าตา ทั้งหมด
เนื่องจากต่อมน้ำตามีต้นกำเนิดทางเอ็มบริโอร่วมกับต่อมน้ำลาย จึงใช้ระบบการจำแนกเนื้องอกของต่อมน้ำลายในการจำแนกเนื้องอกของต่อมน้ำตา
เนื้องอกต่อมน้ำตาแบ่งกว้างๆ เป็น เนื้องอกชนิดเยื่อบุผิว และ เนื้องอกชนิดไม่ใช่เยื่อบุผิว ตารางต่อไปนี้แสดงการจำแนกประเภทและลักษณะสำคัญ
การจำแนกประเภท ความถี่ โรคที่เป็นตัวแทน ชนิดไม่ใช่เยื่อบุผิว 70-80% ต่อมน้ำตาอักเสบ , มะเร็งต่อมน้ำเหลืองชนิดร้ายชนิดเยื่อบุผิว (ไม่ร้าย) ประมาณ 55% ของเนื้องอกชนิดเยื่อบุผิว อะดีโนมาหลายรูปแบบ ชนิดเยื่อบุผิว (ร้าย) ประมาณ 45% ของเนื้องอกชนิดเยื่อบุผิว มะเร็งชนิดอะดีนอยด์ซิสติก
อย่างไรก็ตาม ในคนเอเชีย เนื้องอกชนิดเยื่อบุผิวที่ไม่ร้ายมักมีสัดส่วน 72-76%
อะดีโนมาหลายรูปแบบ : เนื้องอกไม่ร้ายที่พบบ่อยที่สุด คิดเป็นประมาณ 70% ของเนื้องอกชนิดเยื่อบุผิวของต่อมน้ำตา ทางจุลกายวิภาคศาสตร์มีลักษณะหลากหลาย โดยมีส่วนประกอบของเยื่อบุผิวและเนื้อเยื่อคล้ายสโตรมาปนกัน พบมากในผู้หญิงอายุ 30-40 ปีมะเร็งชนิดอะดีนอยด์ซิสติก (Adenoid cystic carcinoma) : พบมากที่สุดในเนื้องอกชนิดเยื่อบุผิวชนิดร้าย (ประมาณ 60%) พบในผู้ชายมากกว่า เกิดตั้งแต่วัยรุ่นจนถึงวัยชรามะเร็งชนิดอะดีโนคาร์ซิโนมาแบบเพลโอมอร์ฟิก (Pleomorphic adenocarcinoma) : การเปลี่ยนแปลงเป็นมะเร็งภายในเนื้องอกเพลโอมอร์ฟิกอะดีโนมามะเร็งชนิดมิวโคเอพิเดอร์มอยด์ (Mucoepidermoid carcinoma) : แบ่งเป็นระดับต่ำและระดับสูงมะเร็งชนิดอะดีโนคาร์ซิโนมาปฐมภูมิ (Primary adenocarcinoma) : การพยากรณ์โรคแย่มาก (อัตราการเสียชีวิต 70% ใน 3 ปี)
มะเร็งต่อมน้ำเหลืองคิดเป็นประมาณ 37% ของเนื้องอกร้ายของต่อมน้ำตาทั้งหมด พบมากหลังจากอายุ 60 ปี
มะเร็งต่อมน้ำเหลืองชนิด MALT (Mucosa-associated lymphoid tissue lymphoma) : คิดเป็น 70-80% ของมะเร็งต่อมน้ำเหลืองบริเวณอวัยวะรอบดวงตามะเร็งต่อมน้ำเหลืองชนิดดิฟฟิวส์ลาร์จบีเซลล์ (Diffuse large B-cell lymphoma) : 10-20% ดำเนินโรคเร็ว การพยากรณ์โรคไม่ดีมะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์ (Follicular lymphoma) : พบได้ค่อนข้างน้อย
อุบัติการณ์รายปีของมะเร็งต่อมน้ำเหลืองบริเวณอวัยวะรอบดวงตาเพิ่มขึ้นในอัตรา 4.5% 1)
Q
เนื้องอกต่อมน้ำตามีชนิดใดบ้าง?
A
แบ่งใหญ่เป็นเนื้องอกชนิดเยื่อบุผิวและไม่ใช่เยื่อบุผิว ในชนิดเยื่อบุผิว เนื้องอกเพลโอมอร์ฟิกอะดีโนมาชนิดไม่ร้ายและมะเร็งชนิดอะดีนอยด์ซิสติกชนิดร้ายเป็นตัวแทน ส่วนชนิดไม่ใช่เยื่อบุผิว มะเร็งต่อมน้ำเหลืองชนิดร้าย (โดยเฉพาะมะเร็งต่อมน้ำเหลืองชนิด MALT) เป็นส่วนใหญ่ ดูตารางการจำแนกในส่วนนี้สำหรับรายละเอียด
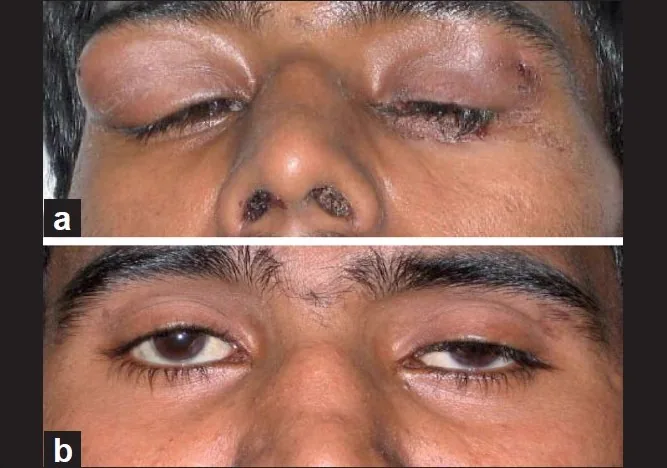
ต่อมน้ำตาบวมทั้งสองข้างจากเนื้องอกต่อมน้ำตาและผลหลังการรักษา Khanna D, et al. Suppurative dacroadenitis causing ocular sicca syndrome in classic Wegener’s granulomatosis. Indian J Ophthalmol. 2011. Figure 1. PM
CI D: PMC3116546. License: CC BY.
(ก)
ต่อมน้ำตาอักเสบ ทั้งสองข้างร่วมกับสะเก็ดแผลที่จมูก และ (ข) เนื้องอกต่อมน้ำตาหายไปหลังจากรักษาด้วยยากดภูมิคุ้มกัน 1 เดือน แม้จะพบหนังตาซ้ายตก สอดคล้องกับต่อมน้ำตาบวมที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ลักษณะของอาการแตกต่างกันไปตามชนิดของเนื้องอก อัตราการเจริญเติบโต และระดับความร้ายแรง
อาการบวมของเปลือกตาบน : อาการบวมร่วมกับก้อนเนื้อเป็นอาการเริ่มแรกโดยทั่วไปตาโปน : การเคลื่อนของลูกตาไปข้างหน้าจากก้อนเนื้อหนังตาตก ภาพซ้อน อาการปวด : พบในเนื้องอกที่โตเร็ว รอยโรคอักเสบ และมะเร็งชนิด adenoid cystic โดยทั่วไป adenoma pleomorphic จะไม่เจ็บปวด
อาการแสดงทางคลินิกมีลักษณะเฉพาะตามชนิดของเนื้องอก
Adenoma Pleomorphic
การเบี่ยงเบนของลูกตา : การเบี่ยงเบนไปข้างหน้า ลงล่าง และลงล่างทางด้านจมูกเป็นลักษณะทั่วไป
การเจริญเติบโตช้า : ระยะเวลาเฉลี่ยของอาการประมาณ 2 ปี ลักษณะเด่นคือไม่เจ็บปวด
คลำพบก้อนใต้ผิวหนัง : คลำพบก้อนแข็งยืดหยุ่นได้บริเวณขมับของเปลือกตาบน
อาการเริ่มแรก : ประมาณครึ่งหนึ่งของกรณีเป็นการเบี่ยงเบนลูกตาข้างเดียวไม่เจ็บปวด อีกครึ่งหนึ่งเป็นหนังตาตก
มะเร็งชนิด Adenoid Cystic
การเจริญเติบโตเร็ว : เติบโตเร็วกว่า adenoma pleomorphic ระยะเวลาของอาการมักน้อยกว่า 6 เดือน
อาการปวด : อาการปวดเกิดขึ้นบ่อยเนื่องจากการบุกรุกเส้นประสาท
การบุกรุกเยื่อหุ้มเส้นประสาท : พบได้สูงถึง 85% อาจมีความรู้สึกลดลงในบริเวณที่เส้นประสาทไทรเจมินัล แขนงที่ 1 และ 2 กระจายตัว
อาการปวดเพิ่มขึ้นอย่างฉับพลัน : สัญญาณสำคัญที่บ่งชี้ถึงการเปลี่ยนเป็นมะเร็ง
มะเร็งต่อมน้ำเหลืองของต่อมน้ำตา
อายุที่พบบ่อย : พบบ่อยหลังจากอายุ 60 ปี
เป็นสองข้าง : ประมาณ 25% เกิดเป็นสองข้าง
การเกี่ยวข้องทั่วร่างกาย : ประมาณ 34% ร่วมกับมะเร็งต่อมน้ำเหลืองทั่วร่างกาย
ชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือก : ดำเนินโรคช้า ไม่เจ็บปวด ชนิดเซลล์ใหญ่มีการดำเนินโรคเร็วและมีอาการอักเสบ
การผิดรูปเป็นรูปตัว S (การผิดรูปของหนังตาบน) และการเบี่ยงเบนของลูกตาลงด้านล่างหรือลงด้านล่าง-ด้านในเป็นลักษณะร่วมของเนื้องอกต่อมน้ำตา อาจมีหนังตาล่างพลิกเข้า (entropion ) ร่วมด้วย
ในรายงานผู้ป่วยชายอายุ 60 ปีที่เป็นมะเร็งต่อมน้ำเหลืองชนิดเนื้อเยื่อน้ำเหลืองที่เกี่ยวข้องกับเยื่อเมือกของต่อมน้ำตา โดย Zhong และคณะ พบว่ามีตาโปน 17 มม. ในตาขวา และ 12 มม. ในตาซ้าย โดยเบี่ยงลงด้านล่าง-ด้านใน CT พบก้อนขนาด 3.3×2.3×2.4 ซม. ที่ต่อมน้ำตาขวา 1)
Q
อาการที่แตกต่างระหว่าง adenoma pleomorphic และ adenoid cystic carcinoma คืออะไร?
A
Adenoma pleomorphic มีลักษณะการเจริญเติบโตช้า ไม่เจ็บปวด โดยระยะเวลาของอาการเฉลี่ยประมาณ 2 ปี ในทางตรงกันข้าม adenoid cystic carcinoma เติบโตเร็วกว่า adenoma pleomorphic และมักมีอาการปวดร่วมด้วย เนื่องจากการบุกรุกเยื่อหุ้มเส้นประสาทสูงถึง 85% ความผิดปกติทางความรู้สึกที่ใบหน้าจึงเป็นเบาะแสได้เช่นกัน อย่างไรก็ตาม การแยกความแตกต่างระหว่างชนิดไม่ร้ายและร้ายอย่างแน่ชัดทำได้โดยการตรวจทางพยาธิวิทยาเนื้อเยื่อเท่านั้น
อายุ : เนื้องอกต่อมน้ำลายชนิดเพลโอมอร์ฟิกอะดีโนมาพบมากในช่วงอายุ 30-40 ปี, มะเร็งชนิดอะดีนอยด์ซิสติกคาร์ซิโนมาพบตั้งแต่วัยรุ่นจนถึงวัยชรา, และมะเร็งต่อมน้ำเหลืองพบมากหลังอายุ 60 ปีประวัติมะเร็งต่อมน้ำเหลือง : การแทรกซึมของต่อมน้ำตาจากมะเร็งต่อมน้ำเหลืองทั่วร่างกายประวัติการผ่าตัดเอาออกไม่หมด : เพิ่มความเสี่ยงของการกลับเป็นซ้ำของเพลโอมอร์ฟิกอะดีโนมาและการเปลี่ยนเป็นมะเร็งการกลับเป็นซ้ำของเพลโอมอร์ฟิกอะดีโนมาหลังอายุ 45 ปี : การกลับเป็นซ้ำบ่อยครั้งเพิ่มความเสี่ยงของการเปลี่ยนเป็นมะเร็ง
มะเร็งชนิดอะดีนอยด์ซิสติกคาร์ซิโนมา : มีลักษณะเฉพาะคือยีนฟิวชัน MYB-NF IB เกี่ยวข้องกับการโยกย้ายระหว่าง 6q22-23 และ 9pq23-24การเปลี่ยนเป็นมะเร็งของเพลโอมอร์ฟิกอะดีโนมา : มีรายงานการเปลี่ยนเป็นมะเร็งชนิดอะดีนอยด์ซิสติกคาร์ซิโนมาหลังการผ่าตัดเอาออก 5-20 ปี
มะเร็งต่อมน้ำเหลืองชนิด MALT เกิดจากการกระตุ้นแอนติเจนเรื้อรังที่กระตุ้นวิถี NF -κB อย่างต่อเนื่อง ทำให้เกิดการเพิ่มจำนวนของเซลล์บีแบบเนื้องอก 1)
การติดเชื้อ Helicobacter pylori ในมะเร็งต่อมน้ำเหลืองชนิด MALT ของกระเพาะอาหารเป็นที่รู้จักในฐานะแบบจำลองคลาสสิกของการอักเสบที่นำไปสู่การเกิดเนื้องอก 1)
ในมะเร็งต่อมน้ำเหลืองชนิด MALT ของต่อมน้ำตา มีรายงานความสัมพันธ์กับ Chlamydia psittaci ในมากกว่า 50% ของผู้ป่วยในอิตาลีและเกาหลี 1)
โรคภูมิต้านตนเอง (โรคข้ออักเสบรูมาตอยด์, ต่อมไทรอยด์อักเสบฮาชิโมโตะ, กลุ่มอาการโจเกรน) ก็ถือว่าเพิ่มความเสี่ยงของมะเร็งต่อมน้ำเหลืองชนิด MALT 1)
การแพร่กระจายทุติยภูมิพบได้น้อย แต่การแพร่กระจายจากมะเร็งเต้านมและมะเร็งปอดพบบ่อยที่สุด
หากอาการบวมของเปลือกตาบนหรือการโปนของลูกตายังคงอยู่ หรือมีอาการบวมของเปลือกตาที่เจ็บปวด ควรไปพบจักษุแพทย์โดยเร็ว โดยเฉพาะผู้ที่มีประวัติเป็นเนื้องอกต่อมน้ำลายชนิดเพลโอมอร์ฟิก การติดตามผลอย่างสม่ำเสมอเป็นสิ่งสำคัญ
การวินิจฉัยทำได้โดยการรวบรวมประวัติการเจ็บป่วย อาการที่ผู้ป่วยรู้สึก ผลการตรวจร่างกาย และผลการตรวจภาพ
การซักประวัติ : ยืนยันระยะเวลาเริ่มต้น การดำเนินของอาการที่แย่ลง การมีอาการปวด ประวัติการผ่าตัด และโรคอื่นๆ (เช่น โรคภูมิต้านตนเอง เนื้องอกร้าย)การคลำ : ประเมินขนาดของก้อน ความแข็ง การยึดติด และความเจ็บเมื่อกด ตรวจสอบการโตของต่อมน้ำเหลืองในบริเวณนั้นด้วย
ตารางด้านล่างแสดงลักษณะของการตรวจภาพหลัก
การตรวจ สิ่งที่ประเมิน ลักษณะภาพของเนื้องอกต่อมน้ำลายชนิดเพลโอมอร์ฟิก CT การเปลี่ยนแปลงของกระดูกและการกลายเป็นปูน ขอบเขตชัดเจน รูปร่างกลมถึงรี MRI เนื้อเยื่ออ่อน สัญญาณต่ำถึงปานกลางใน T1 / สูงใน T2, การเพิ่มความเข้มปานกลาง PET/CT การประเมินการแพร่กระจายทั่วร่างกาย —
CT : มีประโยชน์ในการประเมินการเปลี่ยนแปลงของกระดูกและการกลายเป็นปูน ใน adenoma แบบ pleomorphic จะพบการขยายตัวของแอ่งต่อมน้ำตาจากการกดทับ กระดูกแข็งตัว และกระดูกบางลง เนื้องอกชนิดร้ายมักมีขอบเขตไม่ชัดเจน ขนาดของเนื้องอก ตำแหน่ง และการมีหรือไม่มีข้อบกพร่องของกระดูกมีความจำเป็นต่อการวางแผนการผ่าตัดMRI : ดีเยี่ยมในการประเมินเนื้อเยื่ออ่อน Adenoma แบบ pleomorphic ในภาพ T1-weighted จะมีความเข้มสัญญาณเท่ากับหรือต่ำกว่ากล้ามเนื้อนอกลูกตา ในภาพ T2-weighted จะมีความเข้มสัญญาณสูงกว่ากล้ามเนื้อนอกลูกตา และแสดงผลการเพิ่มความเข้มปานกลาง ในเนื้องอกที่โตมาก อาจเกิดการเสื่อมแบบถุงน้ำและการกลายเป็นปูนภายใน MRI ถือเป็นมาตรฐานทองคำในการวินิจฉัยมะเร็งต่อมน้ำเหลืองของอวัยวะติดตา 1) PET/CT และการสแกนด้วยแกลเลียม : ใช้ในการประเมินมะเร็งต่อมน้ำเหลืองทั่วร่างกายและการแพร่กระจายระยะไกล
ควรสังเกตว่าการแยก adenoma แบบ pleomorphic ออกจากเนื้องอกเยื่อบุผิวชนิดร้ายโดยอาศัยเพียงภาพถ่ายรังสีมักทำได้ยาก และจำเป็นต้องใช้การตัดสินใจแบบองค์รวมร่วมกับข้อมูลทางคลินิก
นโยบายการตัดชิ้นเนื้อแตกต่างกันไปตามโรคที่สงสัย
สงสัยมะเร็งต่อมน้ำเหลือง/เนื้องอกชนิดร้าย : ทำการตัดชิ้นเนื้อแบบผ่าตัดออกผ่านผิวหนัง โดยกรีดใต้คิ้วด้านข้าง และตัดเนื้องอกออกอย่างน้อยประมาณ 5 มม.³สงสัย adenoma แบบ pleomorphic : โดยหลักการแล้วควรหลีกเลี่ยงการเจาะดูดหรือการตัดชิ้นเนื้อแบบผ่าตัดออก เนื่องจากมีความเสี่ยงต่อการแพร่กระจายของเนื้องอกและการกลับเป็นซ้ำจากการแตกของแคปซูลโฟลว์ไซโตเมทรีและการทดสอบการจัดเรียงยีนใหม่ : ดำเนินการเพื่อยืนยันความเป็นโมโนโคลนอลในกรณีที่สงสัยมะเร็งต่อมน้ำเหลือง
สเตียรอยด์
การแยกโรคระหว่างโรคอักเสบและมะเร็งต่อมน้ำเหลืองสามารถทำได้โดยการตรวจทางพยาธิวิทยาเนื้อเยื่อเท่านั้น และยากโดยอาศัยเพียงอาการทางคลินิก แม้จะทำการวินิจฉัยเพื่อการรักษาโดยการให้สเตียรอยด์ การให้ยาเกิน 2 สัปดาห์เป็นข้อห้ามเนื่องจากทำให้การวินิจฉัยยุ่งยากขึ้น
ถุงน้ำของต่อมน้ำตา : สามารถระบุได้โดยการส่องผ่านแสงต่อมน้ำตาอักเสบ ต่อมน้ำตาอักเสบ โดยไม่ทราบสาเหตุโรคตาที่เกี่ยวข้องกับ IgG4 (โรคมิคูลิช)ภาวะต่อมน้ำเหลืองโตแบบปฏิกิริยา : จำเป็นต้องตัดชิ้นเนื้อเพื่อแยกจากมะเร็งต่อมน้ำเหลืองชนิดร้ายมะเร็งชนิดอะดีนอยด์ซิสติก : มีอาการปวด เติบโตเร็ว และภาพกระดูกถูกทำลาย
Q
จำเป็นต้องตัดชิ้นเนื้อแม้สงสัยว่าเป็นอะดีโนมาพลีโอมอร์ฟิกหรือไม่?
A
เมื่อสงสัยอะดีโนมาพลีโอมอร์ฟิก หลักการคือหลีกเลี่ยงการตัดชิ้นเนื้อโดยเด็ดขาด เนื่องจากหากแคปซูลแตกขณะตัดชิ้นเนื้อ เซลล์เนื้องอกอาจกระจายไปยังเนื้อเยื่อรอบข้าง ทำให้อัตราการกลับเป็นซ้ำสูงขึ้นอย่างมาก หากภาพถ่ายรังสีบ่งชี้อย่างชัดเจนว่าเป็นอะดีโนมาพลีโอมอร์ฟิก จะดำเนินการผ่าตัดเอาออกทั้งหมดเป็นก้อนเดียวโดยตรง ในทางกลับกัน หากสงสัยมะเร็งต่อมน้ำเหลืองหรือโรคอักเสบ การตัดชิ้นเนื้อแบบตัดออกก็เหมาะสม
แผนการรักษาแตกต่างกันอย่างมากตามชนิดเนื้อเยื่อของเนื้องอก
เมื่อพบอะดีโนมาพลีโอมอร์ฟิก ควรผ่าตัดโดยเร็ว เนื่องจากเนื้องอกอาจผ่าตัดยากหากมีขนาดใหญ่เกินไป
การเอาออกเป็นก้อนเดียวเป็นหลักการ : ต้องตัดเนื้องอกออกทั้งหมดเป็นก้อนเดียวโดยไม่ทำให้แคปซูลแตกในการผ่าตัดครั้งแรก หากตัดออกไม่หมด เนื้องอกจะกลับเป็นซ้ำซ้ำแล้วซ้ำเล่าการตัดชิ้นเนื้อด้วยเข็มหรือการตัดชิ้นเนื้อแบบตัดออกเป็นข้อห้าม : เพราะทำให้เกิดการกระจายและการกลับเป็นซ้ำของเนื้องอกอะดีโนมาพลีโอมอร์ฟิกที่เปลือกตา : สามารถตัดออกภายใต้ยาชาเฉพาะที่ผ่านแผลผ่าตัดที่ขยายตามแนวรอยพับหนังตาอะดีโนมาพลีโอมอร์ฟิกในเบ้าตา : จำเป็นต้องใช้การตัดกระดูก (การตัดกระดูกเพื่อสร้างใหม่) กระดูกขอบเบ้าตา มักขัดขวางการตัดเนื้องอกอะดีโนมาพลีโอมอร์ฟิกที่อยู่ในแอ่งต่อมน้ำตาออกทั้งหมด และเป็นเรื่องยากที่จะตัดออกทั้งหมดโดยไม่ตัดกระดูก ขั้นตอนการผ่าตัดคือตัดกระดูกจากรอยเว้าเหนือเบ้าตา ถึงขอบบนของโหนกแก้ม นำเนื้องอกออก จากนั้นนำกระดูกกลับมาและยึดด้วยการเย็บเยื่อหุ้มกระดูกปัญหาการตัดออกไม่สมบูรณ์ : ในกรณีที่ตัดออกไม่สมบูรณ์ ความเสี่ยงของการกลับเป็นซ้ำจะเพิ่มขึ้นอย่างมาก และการกลับเป็นซ้ำซ้ำๆ จะเพิ่มความเสี่ยงของการเปลี่ยนเป็นมะเร็ง
กรณีที่สามารถตัดออกได้ทั้งหมด : มุ่งเป้าไปที่การตัดก้อนเนื้อออกทั้งหมดกรณีที่ไม่สามารถตัดออกได้ทั้งหมด : ทำการตัดออกกว้าง (การเอาสิ่งในเบ้าตา ออก) หลังการตัดชิ้นเนื้อเพื่อวินิจฉัย ร่วมกับการฉายรังสี การฉายรังสีภายนอกหลังการผ่าตัดลดขนาดก้อนเนื้อก็เป็นทางเลือกหนึ่งเคมีบำบัดก่อนผ่าตัด : การให้เคมีบำบัดก่อนผ่าตัดผ่านทางหลอดเลือดแดงคาโรติดภายนอกได้ดำเนินการในบางกรณีการรักษาด้วยลำอนุภาคคาร์บอนหนัก : ยังอยู่ในขั้นตอนการทดลองทางคลินิก กำลังถูกวิจัยในฐานะทางเลือกที่อาจช่วยรักษาเบ้าตา ไว้ได้ (ดูหัวข้อ การวิจัยล่าสุด )
มะเร็งต่อมน้ำเหลืองที่แสดง CD20 : เลือกให้ริตูซิแมบเดี่ยวๆ สูตร CHOP หรือสูตร R-CHOP (ริตูซิแมบ + CHOP)ขนาดยาริตูซิแมบ : 375 มก./ตร.ม. ทุกสัปดาห์เป็นเวลา 4 รอบเพรดนิโซโลน : เริ่มต้นด้วย 6-8 เม็ด (5 มก.) ต่อวัน แบ่งให้วันละ 2 ครั้ง จากนั้นค่อยๆ ลดลงมะเร็งต่อมน้ำเหลืองชนิด MALT เฉพาะที่ : การสังเกตหรือการฉายรังสี 30 เกรย์เป็นข้อบ่งชี้กรณีที่มีการแพร่กระจายทั่วร่างกาย : เลือกเคมีบำบัดชนิดเซลล์ใหญ่กระจาย : เคมีบำบัด + การฉายรังสี จำเป็นต้องส่งต่อแผนกโลหิตวิทยามะเร็ง
มะเร็งต่อมชนิดเพลโอมอร์ฟิก : การตัดเฉพาะที่ + การฉายรังสีมะเร็งต่อมอะดีโนคาร์ซิโนมาปฐมภูมิ : การตัดออกทั้งหมด + การฉายรังสี + การผ่าตัดต่อมน้ำเหลืองมะเร็งมิวโคเอพิเดอร์มอยด์ ระดับต่ำ : การตัดออกเฉพาะที่ ในระดับสูง ให้ทำการเอาอวัยวะในเบ้าตา ออก + การฉายรังสี
การให้สเตียรอยด์ ทั่วร่างกาย : เพรดนิโซโลน 60-100 มก./วัน แล้วค่อยๆ ลดลงกรณีที่ดื้อต่อการรักษา : พิจารณาใช้ร่วมกับไซโคลฟอสฟาไมด์หรือเมโธเทรกเซท การฉายรังสีขนาดต่ำ : อาจให้ 15-30 เกรย์
การพยากรณ์โรคแตกต่างกันอย่างมากตามชนิดเนื้อเยื่อวิทยา
อะดีโนมาพลีโอมอร์ฟิก : เนื่องจากเป็นเนื้องอกไม่ร้าย การพยากรณ์โรคดี แต่จำเป็นต้องติดตามระยะยาว อาจเปลี่ยนเป็นมะเร็งพลีโอมอร์ฟิกหลังการตัดออก 5-20 ปี กรณีที่ตัดออกไม่หมดมีความเสี่ยงสูงที่จะกลับเป็นซ้ำมะเร็งอะดีนอยด์ซิสติก : อายุร median 36 เดือน อัตรารอด 10 ปี 20-30% การพยากรณ์โรคไม่ดี ประมาณ 50% มีการแพร่กระจายระยะไกล (มักไปปอดและกระดูก) การลุกลามเส้นประสาทและท่อน้ำเหลืองรุนแรง อาจเกิดการลุกลามไปยังก้านสมอง ดำเนินโรคระดับสูงพร้อมทำลายกระดูกมะเร็งต่อมอะดีโนคาร์ซิโนมาปฐมภูมิ : อัตราตาย 70% ใน 3 ปี การพยากรณ์โรคแย่มากมะเร็งต่อมน้ำเหลืองชนิด MALT : แพร่กระจายน้อย ตอบสนองต่อการฉายรังสีดี การพยากรณ์โรคค่อนข้างดีมะเร็งต่อมน้ำเหลืองชนิดดิฟฟิวส์ลาร์จบีเซลล์ : แพร่กระจายง่าย การพยากรณ์โรคไม่ดี
Q
รักษามะเร็งต่อมน้ำเหลืองชนิดร้าย (ชนิด MALT) อย่างไร?
A
ในมะเร็งต่อมน้ำเหลืองชนิด MALT เฉพาะที่ การสังเกตหรือการฉายรังสี (30 เกรย์) เป็นทางเลือกแรก ถ้า CD20 เป็นบวก ยาริทูซิแมบ (375 มก./ตร.ม. ทุกสัปดาห์ 4 รอบ) มีประสิทธิภาพ หากมีการแพร่กระจายทั่วร่างกาย ให้เคมีบำบัดเช่น R-CHOP มะเร็งต่อมน้ำเหลืองชนิด MALT ตอบสนองต่อการฉายรังสีดีและการพยากรณ์โรคค่อนข้างดี
ลักษณะทางจุลกายวิภาคของเนื้องอกแต่ละชนิดแสดงไว้ด้านล่าง
เป็นก้อนที่มีขอบเขตชัดเจน หุ้มด้วยแคปซูลเทียม มีลักษณะเด่นคือรูปแบบสองเฟสที่ประกอบด้วยเซลล์เยื่อบุผิวและเซลล์ไมโออิพิทีเลียลร่วมกับส่วนประกอบของเนื้อเยื่อมีเซนไคม์ ความหลากหลายทางจุลกายวิภาคนี้เป็นที่มาของชื่อ “พหุสัณฐาน”
เซลล์เนื้องอกเจริญเติบโตเป็นรูพรุน ผนังรูพรุนมีสองชั้น เซลล์ชั้นนอกมีขนาดเล็ก รูปทรงลูกบาศก์หรือรูปกระสวย และมีลักษณะของเซลล์ไมโออิพิทีเลียล เซลล์ไมโออิพิทีเลียลเหล่านี้แผ่ขยายเข้าไปในสโตรมาและเปลี่ยนสภาพเพื่อผลิตสารที่มีต้นกำเนิดจากมีโซเดิร์ม เช่น เมือก (ซึ่งรวมถึงไกลโคซามิโนไกลแคน) และกระดูกอ่อน
ชั้นนอก (เซลล์ไมโออิพิทีเลียล) : ผลิตสารคัดหลั่งคล้ายเมือกและกระดูกอ่อนชั้นใน (เซลล์เยื่อบุผิว) : สร้างโครงสร้างคล้ายต่อมที่หลั่งไกลโคโปรตีน
แคปซูลเทียมบางและไม่สมบูรณ์ ทำให้เกิดการแพร่กระจายของเนื้องอกได้ง่ายเนื่องจากการแตกของแคปซูล
มีลักษณะเด่นคือรูปแบบการเจริญเติบโตแบบตันและเป็นเส้นสาย และการบุกรุกเส้นประสาทโดยรอบอย่างชัดเจน เซลล์เนื้องอกมีขนาดเล็ก มีนิวเคลียสที่อุดมด้วยโครมาติน สามารถยืนยันการบุกรุกเส้นประสาทโดยรอบได้ด้วยการย้อมนิวโรฟิลาเมนต์
ชนิดย่อยทางจุลกายวิภาคแบ่งออกเป็น 5 ชนิด
ชนิดตะแกรง (cribriform) : ชนิดย่อยที่พบบ่อยที่สุด มีลักษณะเป็นโพรงคล้ายตะแกรงชนิดตัน (solid) ชนิดแข็งตัว (sclerosing) ชนิดคอมมีโดคาร์ซิโนมา ชนิดท่อ (tubular)
อะดีโนคาร์ซิโนมาชนิดเพลโอมอร์ฟิก : การเปลี่ยนแปลงเป็นมะเร็งภายในอะดีโนมาชนิดเพลโอมอร์ฟิก มีโครงสร้างต่อมน้อยและระดับการแบ่งตัวต่ำมิวโคเอพิเดอร์มอยด์ คาร์ซิโนมา : ส่วนผสมของเซลล์เมือก เซลล์คล้าย表皮 เซลล์กลาง เซลล์ทรงกระบอก และเซลล์ใส ร่วมกับส่วนประกอบที่เป็นถุงน้ำ
แสดงการเพิ่มจำนวนแบบกระจายของเซลล์ลิมฟอยด์ และสามารถยืนยันความเป็นโคลนเดียว (การเพิ่มจำนวนของเซลล์บีชนิดโมโนโคลนอล) ได้โดยการย้อมอิมมูโนและซาเทิร์นบล็อต
ในรายงานผู้ป่วยโดย Zhong และคณะ การย้อมอิมมูโนฮิสโตเคมีแสดงผล CD20 บวก, CD79a บวก, PAX5 บวก, CD10 บวก, BCL2 ลบ, BCL6 บวก ดัชนีการเพิ่มจำนวน Ki67 ประมาณ 60% ที่ศูนย์กลาง germinal และประมาณ 15% ที่บริเวณพลาสมาเซลล์ 1)
ยีนฟิวชัน MYB-NF IB : การฟิวชันของ transcription factor MYB กับ NF IB ทำให้เกิดการแสดงออกมากเกินไปของยีนเป้าหมายของ MYB นำไปสู่ความผิดปกติในการเพิ่มจำนวน การอยู่รอด และการแบ่งตัวของเซลล์การโยกย้ายโครโมโซม : เกี่ยวข้องกับการโยกย้าย 6q22-23 และ 9pq23-24
การกระตุ้นแอนติเจนเรื้อรัง (การติดเชื้อ Chlamydia psittaci , ปฏิกิริยาภูมิต้านตนเอง) กระตุ้นสัญญาณของ B cell receptor อย่างต่อเนื่อง 1)
สิ่งนี้กระตุ้นวิถี NF -κB อย่างถาวร ส่งเสริมการเพิ่มจำนวนและการอยู่รอดของเซลล์บีมะเร็ง 1)
มะเร็งต่อมน้ำเหลืองชนิด MALT ในกระเพาะอาหารที่เกิดจาก Helicobacter pylori เป็นแบบจำลองคลาสสิกที่การถดถอยของเนื้องอกได้รับการยืนยันหลังจากการกำจัดการติดเชื้อ 1)
การรักษาด้วยอนุภาคหนัก (คาร์บอนไอออน) กำลังอยู่ในระหว่างการทดลองทางคลินิก โดยมีเป้าหมายหลักคือมะเร็งต่อมน้ำลายชนิดอะดีนอยด์ซิสติก เมื่อเทียบกับการฉายรังสีภายนอกแบบดั้งเดิม มีความเข้มข้นของปริมาณรังสีที่สูงกว่าจาก Bragg peak ทำให้สามารถให้รังสีปริมาณสูงในขณะที่รักษาเบ้าตา ไว้ได้ ปัจจุบันอยู่ในขั้นตอนการทดลองทางคลินิกและยังไม่ได้รับการยอมรับเป็นการรักษามาตรฐาน
การเรืองแสงในแหล่งกำเนิดแบบลูกผสม (FISH) ถือเป็นเครื่องมือสำคัญสำหรับการยืนยันทางอณูพันธุศาสตร์ในการวินิจฉัยมะเร็งต่อมน้ำเหลืองชนิด MALT 1)
การติดตามการจัดเรียงตัวใหม่ของยีนอิมมูโนโกลบูลินสายหนัก (IGH) และสายคัปปา (IGK) คาดว่าจะช่วยให้สามารถประเมินผลการรักษาและตรวจพบโรคที่เหลืออยู่เพียงเล็กน้อยได้ 1)
อัตราส่วนของทีเซลล์ควบคุม (Treg) ต่อทีเซลล์ช่วย 17 อาจเกี่ยวข้องกับผลลัพธ์ของเนื้องอก และการทำความเข้าใจสภาพแวดล้อมจุลภาคทางภูมิคุ้มกันคาดว่าจะนำไปสู่การค้นหาเป้าหมายการรักษาใหม่ๆ 1)
Zhong Q, Yan Y, Li SL. Mucosa-associated lymphoid tissue lymphoma of the lacrimal gland: A case report and literature review. Medicine. 2024;103(21):e38303.
Proia AD, Ranjit-Reeves R, Woodward JA. Lacrimal Gland Tumors. Int Ophthalmol Clin. 2018;58(2):197-235. PMID: 29517651.
Mueller AJ, Czyz CN. Benign Lacrimal Gland Tumors. . 2026. PMID: 35201723.