ชนิดคริบริฟอร์ม
ความถี่: พบบ่อยที่สุด (39.8%)
ลักษณะ: โครงสร้างเป็นก้อนกลมมีเมือกสะสมเป็นวงกลม ลักษณะคล้าย “ชีสสวิส” การพยากรณ์โรคปานกลาง

มะเร็งชนิดอะดีนอยด์ซิสติก (ACC) เป็นเนื้องอกเนื้อร้ายที่พบได้ยากซึ่งเกิดจากต่อมที่มีการหลั่ง โดยมีอุบัติการณ์ทั่วโลกประมาณ 3-4 รายต่อประชากรหนึ่งล้านคนต่อปี 1) คิดเป็นประมาณ 1% ของมะเร็งศีรษะและคอทั้งหมด และเมื่อเกิดขึ้นที่ต่อมน้ำตาเรียกว่ามะเร็งต่อมน้ำตาชนิดอะดีนอยด์ซิสติก 1)
มะเร็งต่อมน้ำตาชนิดอะดีนอยด์ซิสติกคิดเป็นประมาณ 1.6% ของเนื้องอกในเบ้าตาทั้งหมด 3)5) และเป็นชนิดที่พบบ่อยที่สุดในบรรดาเนื้องอกชนิดเยื่อบุผิวเนื้อร้ายของต่อมน้ำตา คิดเป็นประมาณ 13-40% ของมะเร็งต่อมน้ำตา 5) เนื้องอกต่อมน้ำตาคิดเป็นประมาณ 10% ของรอยโรคที่กินเนื้อที่ในเบ้าตา ประมาณ 20% ของเนื้องอกต่อมน้ำตาชนิดก้อนมีต้นกำเนิดจากเยื่อบุผิว ในจำนวนนี้ประมาณ 45% เป็นเนื้อร้าย และประมาณ 60% ของเนื้องอกชนิดเยื่อบุผิวเนื้อร้ายของต่อมน้ำตาเป็นมะเร็งชนิดอะดีนอยด์ซิสติก
มะเร็งต่อมน้ำตาชนิดอะดีนอยด์ซิสติกได้รับการบรรยายครั้งแรกโดย Theodor Billroth และเดิมตั้งชื่อว่า “cylindroma” เนื่องจากลักษณะทางเนื้อเยื่อวิทยา 5)
ลักษณะทางระบาดวิทยา มีดังนี้:
คิดเป็นประมาณ 1.6% ของเนื้องอกในเบ้าตาทั้งหมด และอุบัติการณ์ทั่วโลกของมะเร็งต่อมน้ำตาชนิดอะดีนอยด์ซิสติกคือ 3–4 รายต่อประชากรหนึ่งล้านคน ซึ่งหายากมาก1)5) เป็นชนิดเนื้อเยื่อวิทยาที่พบบ่อยที่สุดในกลุ่มเนื้องอกเยื่อบุผิวร้ายของต่อมน้ำตา
จากการทบทวนขนาดใหญ่ 806 ราย ความถี่ของอาการเริ่มแรกมีดังนี้5):
| อาการ | ความถี่ |
|---|---|
| ตาโปน | 27.4% |
| อาการปวด | 21.7% |
| เปลือกตาบวม | 10.9% |
| ลูกตาเบี่ยงเบน | 10.2% |
| การจำกัดการเคลื่อนไหวของลูกตา | 10.1% |
| สายตาลดลง | 9.3% |
| ภาพซ้อน | 6.7% |
| หนังตาตก | 4.1% |
อาการปวดเป็นอาการเฉพาะของมะเร็งต่อมน้ำลายชนิดอะดีนอยด์ซิสติก ซึ่งเกิดจากการแทรกซึมรอบเส้นประสาท (PNI) เป็นจุดสำคัญในการแยกจากเนื้องอกชนิดไม่ร้ายแรง เนื่องจากต่อมน้ำตาอยู่บริเวณด้านบน外侧ของเบ้าตา ลูกตาจึงมักเบี่ยงเบนไปทางด้านในและด้านล่าง อาจมีอาการชาบริเวณหน้าผาก-ขมับ และหนังตาตกเป็นรูปตัว S ได้เช่นกัน ระยะเวลาเฉลี่ยตั้งแต่เริ่มมีอาการจนถึงการวินิจฉัยคือ 11.1 ± 18.3 เดือน (ช่วง 0.5–120 เดือน) 5).
อัตราการเติบโตของเนื้องอกเร็วกว่า adenoma ชนิด pleomorphic และมักมีอาการปวดร่วมด้วย ซึ่งเป็นจุดสำคัญในการวินิจฉัยแยกโรค ตาโปนจากการขยายตัวของเนื้องอก การจำกัดการเคลื่อนไหวของลูกตาจากการแทรกซึมของกล้ามเนื้อนอกลูกตาและเส้นประสาท และการมองเห็นลดลงจากการกดทับเส้นประสาทตา ก็ดำเนินไปอย่างรวดเร็วเช่นกัน
การมีหรือไม่มีอาการปวดเป็นจุดแยกที่สำคัญที่สุด มะเร็งต่อมน้ำตาชนิด adenoid cystic ทำให้เกิดอาการปวดเนื่องจากการแทรกซึมรอบเส้นประสาท ในขณะที่เนื้องอกไม่ร้ายแรง (เช่น adenoma ชนิด pleomorphic) ไม่เจ็บปวดและดำเนินไปอย่างช้าๆ หาก CT scan พบการทำลายกระดูก สามารถวินิจฉัยว่าเป็นมะเร็งได้ แต่ก็มีมะเร็ง adenoid cystic ที่ไม่มีการทำลายกระดูก ดังนั้นหากมีอาการปวด ควรพิจารณาตัดชิ้นเนื้อตรวจอย่างจริงจัง
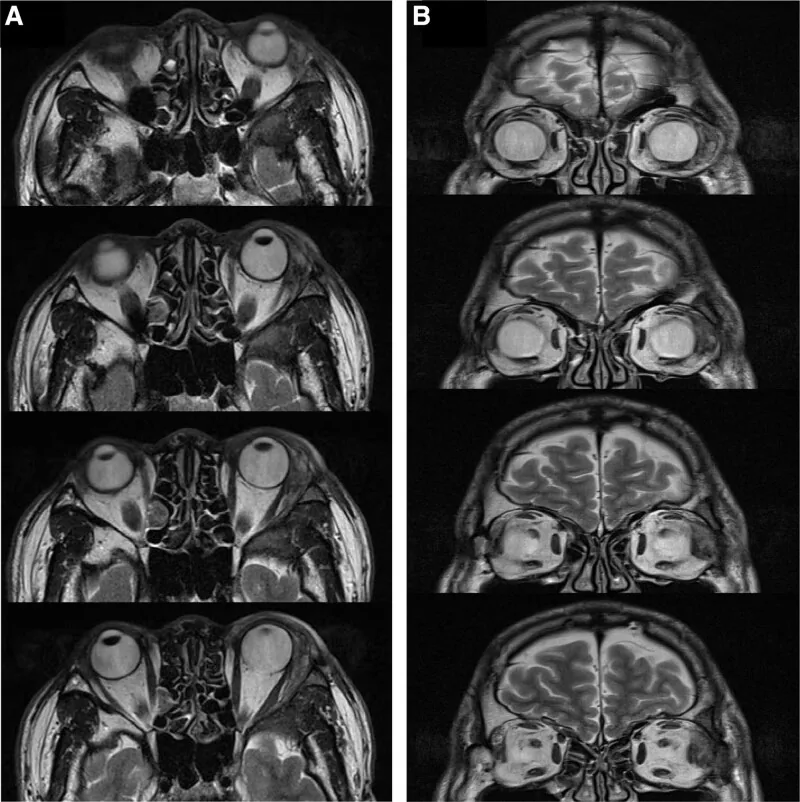
ในรายงานของ Williams และคณะ พบการแทรกซึมของแอ่งต่อมน้ำตาทางจุลพยาธิวิทยาใน 82% ของผู้ป่วย 1) หาก CT scan พบว่าเนื้องอกทำลายกระดูกเบ้าตา สามารถวินิจฉัยว่าเป็นมะเร็งได้ แต่ควรระวังเพราะมีมะเร็ง adenoid cystic ที่ไม่มีการทำลายกระดูก
ไม่ทราบสาเหตุของมะเร็งต่อมน้ำตาชนิด adenoid cystic และยังไม่มีการระบุปัจจัยเสี่ยงเฉพาะ เนื้องอกมักเกิดจาก orbital lobe ของต่อมน้ำตา และเป็นเนื้องอกที่ไม่มีแคปซูลหุ้ม
ลักษณะทางพยาธิวิทยาและทางคลินิกต่อไปนี้เป็นที่รู้จักว่าเป็นปัจจัยพยากรณ์โรคที่ไม่ดี:
การวินิจฉัยที่แน่นอนขึ้นอยู่กับการประเมินทางจุลพยาธิวิทยา หากสงสัยว่าเป็นมะเร็ง แนะนำให้ตัดชิ้นเนื้อแบบตัดออกเพื่อป้องกันการแพร่กระจายของเซลล์เนื้องอกภายในเบ้าตา การเจาะดูดด้วยเข็มขนาดเล็กอาจเหมาะสมสำหรับเนื้องอกที่ไม่สามารถผ่าตัดออกได้ แต่เฉพาะในสถานที่ที่มีนักพยาธิวิทยาเซลล์ที่มีประสบการณ์เท่านั้น
หากสงสัยว่าเป็นเนื้องอกของต่อมน้ำตาจากอาการเช่นตาโปน ให้ทำการตรวจทางจักษุวิทยา เช่น การมองเห็น ลานสายตา และการเคลื่อนไหวของตา รวมถึงการวินิจฉัยภาพด้วย CT แบบไม่ฉีดสี และ MRI แบบมีและไม่มีสีทึบรังสี หากจำเป็นต้องค้นหาทั่วร่างกาย ให้ทำ PET-CT หรือ CT แบบฉีดสี การวินิจฉัยที่แน่นอนขึ้นอยู่กับการตรวจทางจุลพยาธิวิทยาหลังการตัดชิ้นเนื้อหรือการผ่าตัดเอาออกทั้งหมด
| ระยะ T | คำจำกัดความ |
|---|---|
| T1 | เส้นผ่านศูนย์กลางสูงสุด 2 ซม. หรือน้อยกว่า |
| T2 | เส้นผ่านศูนย์กลางสูงสุดมากกว่า 2 ซม. ถึง 4 ซม. หรือน้อยกว่า |
| T3 | เส้นผ่านศูนย์กลางใหญ่ที่สุด >4 ซม. หรือลุกลามไปยังเนื้อเยื่ออ่อนของเบ้าตา |
| T4 | การบุกรุกไซนัสข้างจมูก แอ่งขมับ แอ่งปีกผีเสื้อ รอยแยกเบ้าตาส่วนบน โพรงเลือดดำคาเวอร์นัส สมอง |
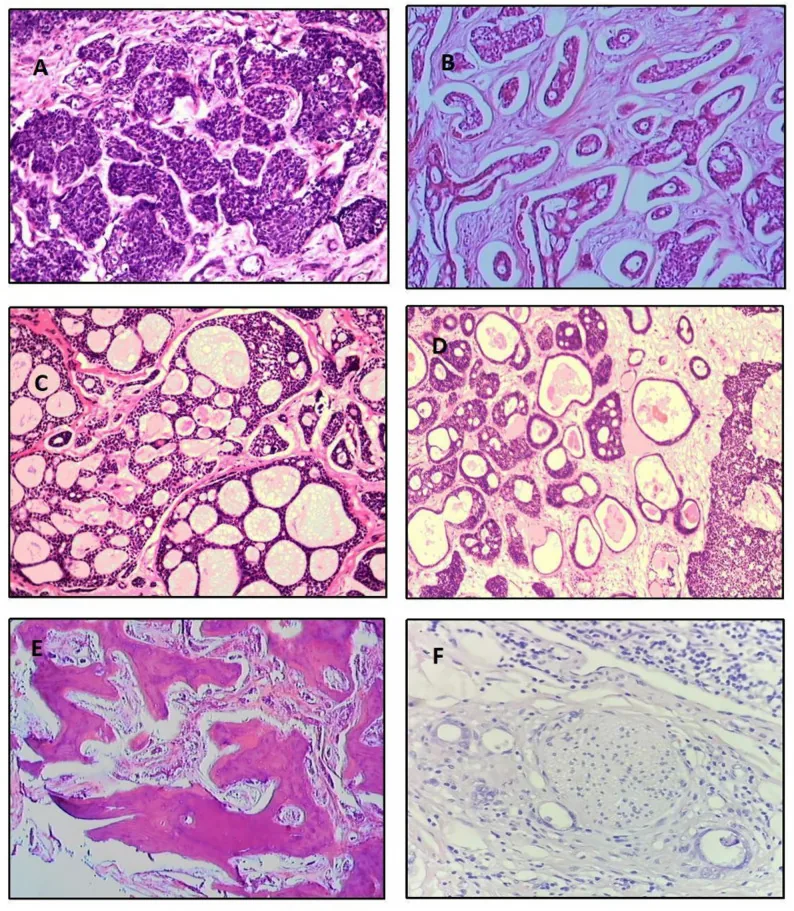
ความถี่ของชนิดย่อยทางเนื้อเยื่อวิทยาจากการวิเคราะห์ 515 รายมีดังนี้5)
ชนิดคริบริฟอร์ม
ความถี่: พบบ่อยที่สุด (39.8%)
ลักษณะ: โครงสร้างเป็นก้อนกลมมีเมือกสะสมเป็นวงกลม ลักษณะคล้าย “ชีสสวิส” การพยากรณ์โรคปานกลาง
ชนิดเบซาลอยด์
ความถี่: 31.8%
ลักษณะ: การแบ่งตัวไม่ดี นิวเคลียสติดสีเบสขนาดใหญ่ ไซโทพลาซึมน้อย การพยากรณ์โรคแย่ที่สุด
ชนิดทูบูลาร์
ความถี่: 7.4%
ลักษณะ: ท่อเยื่อบุผิวบุด้วยเซลล์ 2-3 ชั้น มีความแตกต่างมากที่สุด พยากรณ์โรคดีที่สุด
นอกจากนี้ยังมีชนิดผสม (13.9%) ชนิดไม่แตกต่าง (6.1%) และชนิดแข็ง (0.9%) หากรูปแบบแข็งเกิน 30% ถือว่าพยากรณ์โรคไม่ดี 1) ทางจุลกายวิภาคศาสตร์ เซลล์เนื้องอกมีขนาดเล็ก ไซโทพลาซึมน้อยและมีสีฟ้า นิวเคลียสมีโครมาตินมาก ขอบเขตระหว่างกลุ่มเนื้องอกและสโตรมาชัดเจน แตกต่างอย่างชัดเจนจากอะดีโนมาหลายรูปแบบ
การผ่าตัดเป็นพื้นฐานของการรักษา และวิธีการผ่าตัดขึ้นอยู่กับระยะของเนื้องอกและผลการตรวจภาพ 3)5)
การวิเคราะห์ Kaplan-Meier แสดงให้เห็นว่าการผ่าตัดรักษาลูกตาร่วมกับการฉายรังสีมีอัตราการรอดชีวิตดีกว่าการควักลูกตาที่มีหรือไม่มีการฉายรังสี (P<0.05) 5)
หากเนื้องอกมีขนาดเล็กและสามารถตัดออกได้ทั้งหมดตามภาพ ควรตัดออกให้หมด หากไม่สามารถตัดออกได้ทั้งหมด ให้ตัดชิ้นเนื้อเพื่อยืนยันทางพยาธิวิทยา จากนั้นพิจารณาการตัดออกกว้างหรือการฉายรังสี สำหรับมะเร็งต่อมน้ำตาชนิดอะดีนอยด์ซิสติก หากเนื้องอกจำกัดอยู่ในเบ้าตา ให้พิจารณาการควักลูกตา แต่อาจเลือกการรักษาแบบอนุรักษ์โดยคำนึงถึงปัญหาความสวยงาม อายุ และความต้องการของผู้ป่วย การแพร่กระจายไปยังต่อมน้ำเหลืองพบได้น้อย (4-9%) และโดยทั่วไปไม่จำเป็นต้องผ่าตัดต่อมน้ำเหลือง 6)
แม้จะทำการตัดออกกว้างและการฉายรังสี บางครั้งก็ไม่สามารถป้องกันการแทรกซึมเข้าสู่ก้านสมองผ่านเส้นประสาทน้ำตาได้ ไม่สามารถป้องกันการแพร่กระจายระยะไกลได้เสมอไป จึงจำเป็นต้องติดตามผลในระยะยาว
สำหรับมะเร็งต่อมน้ำลายชนิดอะดีนอยด์ซิสติกที่ไม่สามารถผ่าตัดได้ มีการรักษาด้วยอนุภาคคาร์บอนหนัก ซึ่งถือเป็นการรักษาที่มีแนวโน้มดีที่สามารถควบคุมเนื้องอกได้ในขณะที่รักษาหนังตา ลูกตา และเบ้าตาไว้
NIAC ได้รับรายงานครั้งแรกโดย Meldrum และคณะในปี 1998 โดยใช้การรวมกันของซิสพลาติน (100 มก./ตร.ม.) ทางหลอดเลือดแดงและดอกโซรูบิซินทางหลอดเลือดดำ 3)2)
ในการศึกษา 19 รายโดย Tse และคณะ (2013) มีรายงานอัตราการรอดชีวิตโดยไม่มีโรค 10 ปี 100% ใน 8 รายที่รักษาหลอดเลือดแดงน้ำตาไว้และปฏิบัติตามระเบียบวิธี 2)3)
การรวมกันของ NIAC + การตัด/การควักเบ้าตา + การฉายรังสี แสดงผลลัพธ์ที่ดีเมื่อเทียบกับการรักษาอื่น โดยมีอัตราการกลับเป็นซ้ำ 10.8% การแพร่กระจาย 14.9% และอัตราการเสียชีวิต 18.9% 5) ความเสี่ยงหลักของ NIAC ได้แก่ อัมพาตใบหน้าชั่วคราว สูญเสียการมองเห็น ภาวะขาดเลือดส่วนหน้า ภาวะนิวโทรพีเนีย และภาวะเกล็ดเลือดต่ำ 3)
การวิเคราะห์ Kaplan-Meier พบว่าอัตราการรอดชีวิตของการผ่าตัดรักษาลูกตาร่วมกับการฉายรังสีดีกว่าการผ่าตัดเอาลูกตาออกโดยมีหรือไม่มีการฉายรังสี (P<0.05) 5) สำหรับเนื้องอก T1-T2 แนะนำให้รักษาลูกตาไว้ ส่วนเนื้องอก T3-T4 หรือที่มีการลุกลามนอกเบ้าตา ให้พิจารณาผ่าตัดเอาลูกตาออก อย่างไรก็ตาม บางครั้งอาจเลือกการรักษาแบบอนุรักษ์เนื่องจากปัญหาด้านความสวยงามหรือความต้องการของผู้ป่วย
เซลล์เนื้องอกมีขนาดเล็ก ไซโทพลาซึมน้อยและมีสีฟ้า นิวเคลียสมีโครมาตินมาก ขอบเขตระหว่างกลุ่มเซลล์เนื้องอกและสโตรมาชัดเจนทางจุลกายวิภาคศาสตร์ แตกต่างอย่างชัดเจนจากอะดีโนมาชนิดเพลโอมอร์ฟิก
ในชนิดคริบริฟอร์ม (cribriform) มีการผสมกันของลูเมนแท้ (มาจากเซลล์ท่อ) และลูเมนเทียม (โพรงที่มีเมือกซึ่งเกิดจากเซลล์ไมโออิพิเธเลียม) ทำให้มีลักษณะคล้ายชีสสวิส ชนิดสเคลอโรติก (sclerosing) จะเห็นเป็นสายของเซลล์เยื่อบุผิวร่วมกับสโตรมาที่มีไฮยาลินหนาแน่น หากรูปแบบตัน (solid) เกิน 30% ถือว่ามีการพยากรณ์โรคไม่ดี 1)
รูปแบบการเจริญเติบโตของเนื้องอกแบ่งเป็น 5 ชนิด (คริบริฟอร์ม, ตัน, สเคลอโรติก, คอมีโดคาร์ซิโนมา, ท่อ) สามารถพบรูปแบบการเจริญเติบโตหลายแบบในชิ้นเนื้อเดียวกัน
| ความผิดปกติระดับโมเลกุล | เนื้อหา |
|---|---|
| การหลอมรวม MYB-NFIB | การโยกย้าย t(6;9)(q23;p23) พบในมากกว่า 70% ของมะเร็งต่อมอะดีนอยด์ซิสติก 1) |
| การแสดงออกเกินของ MYB | ส่งเสริมการเพิ่มจำนวนเซลล์ การแยกตัว การสร้างหลอดเลือด และการควบคุมเพิ่มของปัจจัยการเจริญเติบโต 1) |
| การกลายพันธุ์ที่กระตุ้น NOTCH1 | ตัวขับเคลื่อนหลักของการเพิ่มจำนวนและการบุกรุกในมะเร็งต่อมอะดีนอยด์ซิสติกที่แพร่กระจาย 1)2) |
| การกลายพันธุ์ KRAS/NRAS/MET | รายงานร้อยละ 46, 8 และ 13 ตามลำดับ วิถี EGFR-RAS-RAF อาจเป็นเป้าหมายการรักษา 1)5) |
ในมะเร็งต่อมอะดีนอยด์ซิสติกของต่อมน้ำตา พบการจัดเรียงใหม่ของ MYB ใน 58% ของกรณี (Mayo Clinic 12 ราย/25 ปี) และการหลอมรวม MYB-NFIB เป็นเครื่องหมายวินิจฉัยที่จำเพาะสูงสำหรับมะเร็งต่อมอะดีนอยด์ซิสติก 1) การหลอมรวม MYB-NFIB ถูกควบคุมโดยสัญญาณ IGF1R ที่ขึ้นกับ AKT และการยับยั้ง IGF1R ถือเป็นเป้าหมายการรักษาที่มีแนวโน้ม 1)3)
การบุกรุกเส้นประสาทโดยรอบพบใน 45.3% ของกรณี และเซลล์เนื้องอกสามารถแพร่กระจายได้แม้ไม่มีการบุกรุกหลอดเลือดหรือท่อน้ำเหลือง 1) มีแนวโน้มสูงที่จะบุกรุกเส้นประสาทและท่อน้ำเหลือง และการบุกรุกก้านสมองผ่านเส้นประสาทน้ำตาสามารถเกิดขึ้นได้ตั้งแต่ระยะแรกของโรค การบุกรุกเส้นประสาทโดยรอบสัมพันธ์กับการดื้อต่ออะพอพโทซิสจากการควบคุมเพิ่มของ Bcl-2
ปัจจุบันยังไม่มียารักษาแบบมุ่งเป้าระดับโมเลกุลที่ได้รับการอนุมัติสำหรับมะเร็งต่อมน้ำตาชนิดอะดีนอยด์ซิสติก เป้าหมายต่อไปนี้อยู่ระหว่างการศึกษา 1)3)
ผลการทดลองทางคลินิกระยะที่ 2 รายงาน: โดวิทินิบ (ORR 6%, mPFS 8.2 เดือน), เลนวาทินิบ (ORR 16%, mPFS 17.5 เดือน) และแอกซิทินิบ (ORR 9%, mPFS 5.7 เดือน) 3)
Yu et al. (2022) รายงานการประเมินที่รวมการหาลำดับจีโนมก่อนและหลังการรักษาร่วมกับการวิเคราะห์เครื่องหมายอะพอพโทซิส (cCas3, PARP) 2) ความถี่อัลลีลกลายพันธุ์ (VAF) ของการกลายพันธุ์ NOTCH1 หลัง NIAC ลดลงจาก 18.07% ก่อนการรักษาเป็น 11.34% หลังการรักษา (ลดลง 37%) ซึ่งบ่งชี้ถึงศักยภาพในการเป็นเครื่องหมายทำนายความไวต่อซิสพลาติน
ปัจจุบันยังไม่มียารักษาแบบมุ่งเป้าระดับโมเลกุลที่ได้รับการอนุมัติสำหรับมะเร็งต่อมน้ำลายชนิดอะดีนอยด์ซิสติกของต่อมน้ำตา การหลอมรวม MYB-NFIB, วิถีสัญญาณ Notch และสายสัญญาณ EGFR-RAS-RAF กำลังถูกศึกษาเป็นเป้าหมายการรักษาในขั้นวิจัย และมีการทดลองทางคลินิกระยะที่ 2 หลายรายการที่กำลังดำเนินอยู่1)3) หากต้องการการรักษามาตรฐาน การผ่าตัดร่วมกับการฉายรังสีเป็นทางเลือกในปัจจุบัน